โรคหัดเยอรมัน
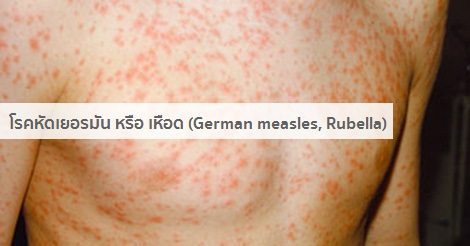
หัดเยอรมัน, เหือด หรือ หัดสามวัน (German measles/เจอร์มันมีเซิลส์, Rubella/รูเบลลา หรือ Three-day measles/ทรีเดย์มีเซิลส์) เป็นโรคไข้ออกผื่นที่เกิดจากการติดเชื้อไวรัสหัดเยอรมัน ผู้ป่วยจะมีอาการไข้และออกผื่นคล้ายโรคหัด แต่จะมีความรุนแรงและโรคแทรกซ้อนน้อยกว่าหัด โรคนี้ไม่ใช่โรคร้ายแรง ถ้าเป็นกับเด็กหรือผู้ใหญ่ทั่วไป มักจะหายได้เองโดยไม่มีโรคแทรกซ้อนที่รุนแรง แต่ถ้าเกิดในหญิงตั้งครรภ์ในช่วงไตรมาสแรกของการตั้งครรภ์ เชื้ออาจแพร่กระจายเข้าทารกในครรภ์ ทำให้ทารกพิการ แท้ง หรือตายในครรภ์ได้ และโรคนี้เมื่อเป็นแล้วผู้ป่วยมักจะมีภูมิคุ้มกันไปจนตลอดชีวิต จะไม่กลับมาเป็นซ้ำอีก
หัดเยอรมัน* เป็นโรคที่พบได้บ่อยทั้งในเด็กและผู้ใหญ่ พบอัตราป่วยสูงสุดในช่วงอายุ 15-24 ปี สามารถพบโรคนี้ได้บ้างประปรายตลอดทั้งปี (พบบ่อยขึ้นในช่วงเดือนมกราคมถึงเดือนเมษายน) แต่พบการระบาดได้น้อยกว่าโรคหัดและอีสุกอีใส โดยอาจติดต่อกันในหมู่คนที่สัมผัสใกล้ชิดกับผู้ป่วยตามบ้าน โรงเรียน โรงงาน ที่ทำงาน
หมายเหตุ : คำว่า “รูเบลลา” (Rubella) มาจากภาษาละตินที่แปลว่า “จุดแดงเล็ก ๆ” และเนื่องจากแพทย์ชาวเยอรมันเป็นผู้ให้คำอธิบายว่าโรคนี้เป็นโรคใหม่ที่ต่างจากโรคหัดไว้เป็นครั้งแรกเมื่อปี ค.ศ. 1814 จึงเรียกโรคนี้ว่า “โรคหัดเยอรมัน” ส่วนในบ้านเราจะเรียกโรคนี้กันในอีกชื่อหนึ่งว่า “โรคเหือด“
สาเหตุของโรคหัดเยอรมัน
สาเหตุ : เกิดจากเชื้อหัดเยอรมัน ซึ่งเป็นเชื้อไวรัสที่มีชื่อว่า “รูเบลลา” (Rubella) หรือที่เรียกว่า “รูเบลลาไวรัส” (Rubella virus) ซึ่งจัดอยู่ในตระกูลโทกาวิริดี (Togaviridae) โดยเชื้อจะอยู่ในน้ำมูก น้ำลาย และเสมหะของผู้ป่วย เชื้อหัดเยอรมันนี้ถ้าอยู่ในสภาพแวดล้อมภายนอกจะถูกทำลายได้ง่ายด้วยน้ำยาแอลกอฮอล์ 70% (ที่ใช้สำหรับทำความสะอาดแผล) ฟอร์มาลิน อะซีโตน คลอรีน แสงแดดหรือยูวี ความร้อนตั้งแต่ 56 องศาเซลเซียสขึ้นไป และความเย็นที่ -10 ถึง -20 องศาเซลเซียส
การติดต่อ : สามารถติดต่อได้โดยการหายใจสูดเอาฝอยละอองเสมหะที่ผู้ป่วยไอหรือจามรด หรือติดต่อโดยการสัมผัส กล่าวคือ เชื้ออาจติดอยู่ที่มือของผู้ป่วย สิ่งของเครื่องใช้ต่าง ๆ (เช่น แก้วน้ำ จาน ชาม ผ้าเช็ดหน้า ผ้าเช็ดตัว หนังสือ โทรศัพท์ ของเล่น เป็นต้น) หรือสิ่งแวดล้อม เมื่อคนปกติมาสัมผัสถูกมือของผู้ป่วย สิ่งของเครื่องใช้ หรือสิ่งแวดล้อมที่แปดเปื้อนเชื้อ เชื้อก็จะติดมากับมือของคน ๆ นั้น เมื่อใช้นิ้วมือขยี้ตาหรือแคะไชจมูกเชื้อหัดเยอรมันก็จะเข้าสู่ร่างกายได้ (การสัมผัสผื่นที่ผิวหนังของผู้ป่วยไม่ได้ติดโรคได้ และในผู้ที่มีภาวะภูมิคุ้มกันต้านทานโรคบกพร่องจะไม่เป็นการเพิ่มความเสี่ยงต่อการติดเชื้อหัดเยอรมันง่ายกว่าผู้ที่มีภูมิคุ้มกันปกติแต่อย่างใด ซึ่งต่างจากโรคหัดที่ผู้ที่มีภาวะภูมิคุ้มต้านทานโรคบกพร่องจะมีโอกาสติดโรคหัดได้ง่ายกว่าผู้ที่มีภูมิคุ้มกันต้านทานโรคปกติ)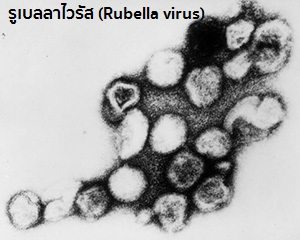
กลไกการเกิดโรค : เมื่อผู้ป่วยได้รับเชื้อหัดเยอรมันเข้าสู่ระบบทางเดินหายใจแล้ว เชื้อนี้จะกระจายเข้าสู่กระแสเลือดเป็นครั้งแรกแล้วไปสู่ระบบน้ำเหลือง ต่อมน้ำเหลือง (ทำให้ต่อมน้ำเหลืองโต) ตับ และม้าม ก่อนที่จะเพิ่มจำนวนเชื้อแล้วกระจายเข้าสู่กระแสเลือดเป็นครั้งที่สอง ทำให้เกิดอาการที่ระบบต่าง ๆ ได้แตกต่างกันไป และสามารถตรวจพบเชื้อในระบบต่าง ๆ ได้ เช่น ในเลือด ปัสสาวะ และน้ำไขสันหลัง
ระยะฟักตัวของโรค (ตั้งแต่ได้รับเชื้อจนแสดงอาการ) : ประมาณ 12-24 วัน[1],[2],[3] โดยเฉลี่ยประมาณ 16-18 วัน
ระยะติดต่อ : คือระยะเวลาตั้งแต่ 5 วันก่อนผื่นขึ้นจนกระทั่ง 6 วันหลังจากผื่นเริ่มขึ้น[1] ส่วนอีกข้อมูลระบุว่า ระยะติดต่อคือช่วง 7 วันก่อนและหลังผื่นเริ่มขึ้น[2] และอีกข้อมูลระบุว่า ผู้ป่วยจะมีเชื้อไวรัสนี้อยู่ในลำคอและแพร่เชื้อได้ในระยะ 3-8 วันหลังจากได้รับเชื้อไปจนถึงระยะหลังจากที่ผื่นเริ่มขึ้นแล้วประมาณ 6-14 วัน[3] โรคนี้มักพบการระบาดในโรงเรียน โรงงาน ที่ทำงาน และช่วงที่มักจะเกิดโรคคือ ในช่วงเดือนมกราคมถึงเดือนเมษายน
อาการของโรคหัดเยอรมัน
อาการของโรคหัดเยอรมัน สามารถแบ่งออกได้เป็น
- การติดเชื้อในเด็กตั้งแต่หลังคลอดเป็นต้นไปและในผู้ใหญ่ โดยประมาณ 50% ของผู้ที่ติดเชื้อหัดเยอรมันจะไม่มีอาการ (บางรายอาจเป็นหัดเยอรมันโดยไม่มีผื่นขึ้น แต่ยังคงสามารถแพร่เชื้อไปให้ผู้อื่นได้อยู่) ส่วนผู้ที่มีอาการก็จะแบ่งเป็นระยะก่อนออกผื่นและระยะออกผื่นเช่นเดียวกับโรคหัด ดังนี้
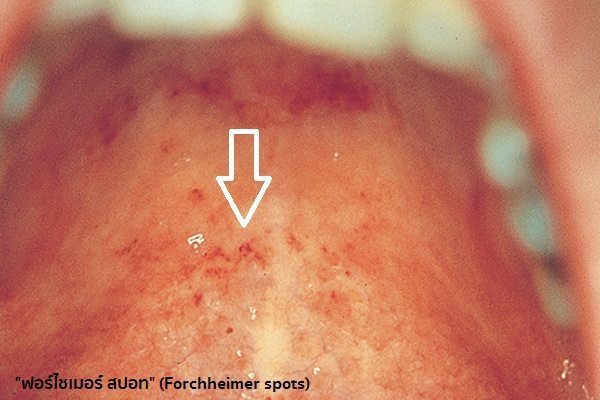
- ระยะก่อนออกผื่น : เริ่มแรกอาจมีอาการไม่สบายเพียงเล็กน้อย เช่น มีไข้ต่ำ ๆ ถึงปานกลาง ไม่เกิน 38.5 องศาเซลเซียส ปวดศีรษะ ปวดกระบอกตา โดยเฉพาะเวลากลอกตาไปด้านข้างและด้านบน ปวดเมื่อยตามตัว เจ็บคอ อ่อนเพลีย เบื่ออาหาร คลื่นไส้ มีอาการต่อมน้ำเหลืองโตและเจ็บ สามารถคลำได้เป็นเม็ดตะปุ่มตะป่ำ ตรงหลังหู หลังคอ ท้ายทอย และข้างคอทั้ง 2 ข้าง หรืออาจมีอาการแบบโรคหวัด คือ มีไข้ มีน้ำมูก ไอ ในบางรายอาจมีน้ำมูกหรือถ่ายเหลวเล็กน้อยก่อนผื่นขึ้น ซึ่งอาการต่าง ๆ เหล่านี้จะเป็นอยู่ประมาณ 1-5 วันก่อนที่ผื่นจะขึ้น และอาการเหล่านี้จะทุเลาลงเมื่อมีผื่นขึ้นแล้ว (ในเด็กอาจไม่มีอาการไม่สบายเหล่านี้ในระยะนี้ ในขณะที่ผู้ใหญ่จะแสดงอาการมากกว่า) นอกจากนี้ในระยะก่อนผื่นขึ้นหรือวันแรกที่มีผื่นขึ้น ถ้าสังเกตให้ดีอาจพบจุดเลือดออกเล็ก ๆ หรือจุดแดงขนาดเท่าปลายเข็มที่บริเวณเพดานอ่อนในปาก ซึ่งมักจะเป็นอยู่เพียง 24 ชั่วโมง เรียกว่า “ฟอร์ไชเมอร์ สปอท” (Forchheimer spots) พบได้ประมาณ 20% ของผู้ป่วย แต่อาการแสดงนี้ไม่ใช่อาการจำเพาะเจาะจงของโรคหัดเยอรมัน เพราะสามารถพบเจอในโรคอื่นได้เช่นกัน เช่น ในโรคหัด หรือไข้ออกผื่นอื่น ๆ

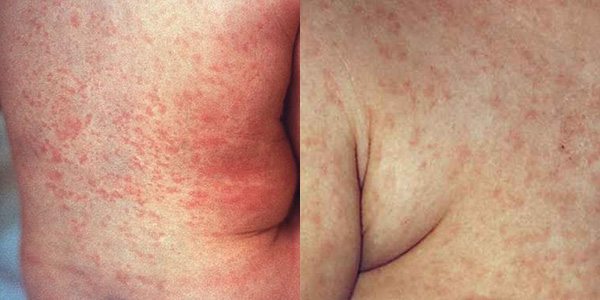
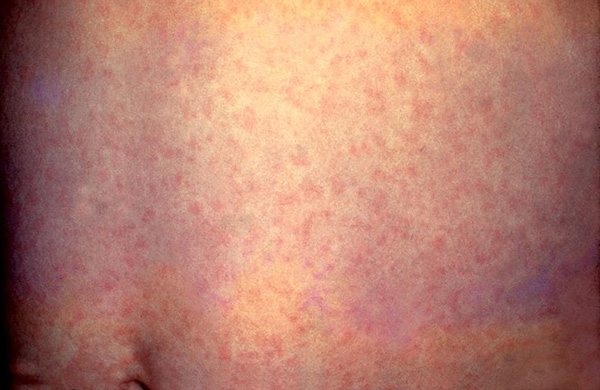
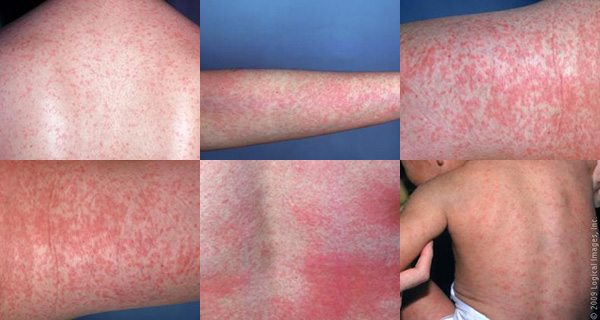
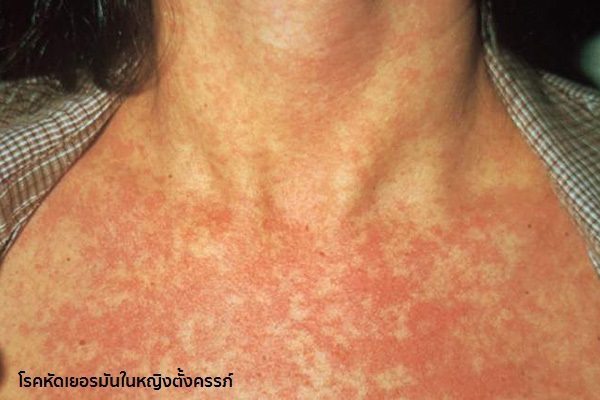
- ระยะออกผื่น : ผื่นจะมีลักษณะแบนราบเป็นสีชมพูอ่อน ๆ มีขนาดเล็ก ๆ ประมาณ 1-4 มิลลิเมตร ผื่นมักจะแยกจากกันชัดเจนไม่แผ่รวมกันเป็นแผ่นแบบโรคหัด โดยผื่นจะเริ่มขึ้นจากที่หน้า ตามชายผม รอบปาก และใบหูก่อนที่อื่น แล้วกระจายลงมาตามลำคอ ลำตัว แขนและขาอย่างรวดเร็วจนทั่วตัวภายใน 1-3 วัน โดยทั่วไปผื่นมักจะไม่มีอาการคัน นอกจากในผู้ใหญ่บางรายอาจมีอาการคันได้เล็กน้อย ผื่นแต่ละแห่งมักจะจางหายไปภายใน 24 ชั่วโมง โดยเรียงลำดับจากหน้าลงมาที่ขา ซึ่งผื่นจะจางหายไปจนหมดภายในเวลาประมาณ 3 วัน (ฝรั่งจึงเรียกโรคนี้ว่า Three-day Measles หรือ โรคหัด 3 วัน) โดยไม่ทิ้งรอยแผลเป็นและไม่ทิ้งรอยผื่นสีคล้ำหรือหนังลอกแบบโรคหัด ยกเว้นในรายที่เป็นผื่นมากอาจลอกแบบขุยละเอียด นอกจากนี้ในระหว่างที่เป็นผื่น ผู้ป่วยอาจมีอาการตาแดง น้ำมูกไหลร่วมด้วยได้



- ระยะก่อนออกผื่น : เริ่มแรกอาจมีอาการไม่สบายเพียงเล็กน้อย เช่น มีไข้ต่ำ ๆ ถึงปานกลาง ไม่เกิน 38.5 องศาเซลเซียส ปวดศีรษะ ปวดกระบอกตา โดยเฉพาะเวลากลอกตาไปด้านข้างและด้านบน ปวดเมื่อยตามตัว เจ็บคอ อ่อนเพลีย เบื่ออาหาร คลื่นไส้ มีอาการต่อมน้ำเหลืองโตและเจ็บ สามารถคลำได้เป็นเม็ดตะปุ่มตะป่ำ ตรงหลังหู หลังคอ ท้ายทอย และข้างคอทั้ง 2 ข้าง หรืออาจมีอาการแบบโรคหวัด คือ มีไข้ มีน้ำมูก ไอ ในบางรายอาจมีน้ำมูกหรือถ่ายเหลวเล็กน้อยก่อนผื่นขึ้น ซึ่งอาการต่าง ๆ เหล่านี้จะเป็นอยู่ประมาณ 1-5 วันก่อนที่ผื่นจะขึ้น และอาการเหล่านี้จะทุเลาลงเมื่อมีผื่นขึ้นแล้ว (ในเด็กอาจไม่มีอาการไม่สบายเหล่านี้ในระยะนี้ ในขณะที่ผู้ใหญ่จะแสดงอาการมากกว่า) นอกจากนี้ในระยะก่อนผื่นขึ้นหรือวันแรกที่มีผื่นขึ้น ถ้าสังเกตให้ดีอาจพบจุดเลือดออกเล็ก ๆ หรือจุดแดงขนาดเท่าปลายเข็มที่บริเวณเพดานอ่อนในปาก ซึ่งมักจะเป็นอยู่เพียง 24 ชั่วโมง เรียกว่า “ฟอร์ไชเมอร์ สปอท” (Forchheimer spots) พบได้ประมาณ 20% ของผู้ป่วย แต่อาการแสดงนี้ไม่ใช่อาการจำเพาะเจาะจงของโรคหัดเยอรมัน เพราะสามารถพบเจอในโรคอื่นได้เช่นกัน เช่น ในโรคหัด หรือไข้ออกผื่นอื่น ๆ
- การติดเชื้อของทารกในครรภ์จากมารดา เกิดจากมารดาที่ติดเชื้อหัดเยอรมัน เมื่อเชื้อเข้าสู่กระแสเลือดแล้วจะแพร่เข้าสู่ทารกโดยผ่านทางรก ทำให้ทารกในครรภ์ติดเชื้อ และเกิดความพิการตามมาได้ ซึ่งส่วนใหญ่จะมีลักษณะอย่างใดอย่างหนึ่งหรือทั้ง 3 อย่าง ดังนี้
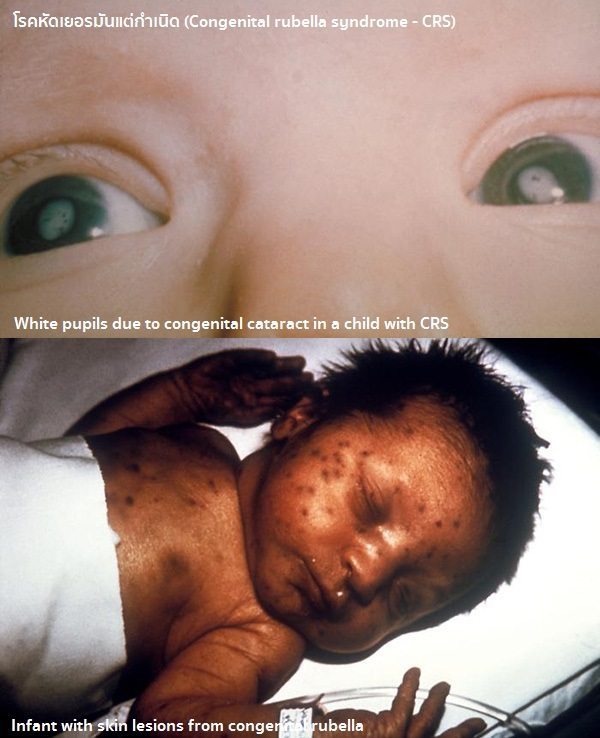
- หูหนวก เป็นกรณีที่พบได้ประมาณ 58% อาจเกิดกับหูข้างเดียวหรือทั้งสองข้างก็ได้ แต่ส่วนใหญ่มักเป็นทั้งสองข้าง บางครั้งอาการอาจปรากฏได้ช้า โดยอาจเริ่มแสดงอาการตอนอายุ 2 ขวบ หรือนานกว่านี้ก็ได้
- หัวใจพิการ เป็นกรณีที่พบได้ประมาณ 50% ความผิดปกติที่พบบ่อย คือ มีการเชื่อมต่อของเส้นเลือดแดงใหญ่ที่ออกจากหัวใจกับเส้นเลือดแดงใหญ่ที่ไปปอด ซึ่งปกติเส้นเลือดทั้งสองจะต้องแยกออกจากกัน ส่วนความผิดปกติอื่น ๆ ได้แก่ การตีบของเส้นเลือดแดงใหญ่ของปอด การรั่วของผนังกั้นห้องหัวใจห้องบนหรือห้องล่าง
- ต้อกระจก เป็นกรณีที่พบได้ประมาณ 43% อาจเป็นกับตาเพียงข้างเดียวหรือสองข้างก็ได้ แต่ส่วนใหญ่มักจะเกิดกับตาทั้งสองข้างสูงถึง 80% และอาจพบจอตามีเม็ดสีผิดปกติ จึงเกิดความผิดปกติในการมองเห็นภาพได้
- นอกจากนี้ยังมีความผิดปกติอื่น ๆ ที่อาจพบได้ โปรดอ่านเพิ่มเติมในหัวข้อภาวะแทรกซ้อนด้านล่าง

ภาวะแทรกซ้อนของโรคหัดเยอรมัน
โดยทั่วไปภาวะแทรกซ้อนจากโรคหัดเยอรมันพบได้น้อยมาก และแทบไม่เกิดการติดเชื้อแบคทีเรียซ้ำซ้อนขึ้นมา แต่อย่างไรก็ตามอาการแทรกซ้อนอาจพบได้ คือ
- ภาวะแทรกซ้อนที่อาจพบได้ในคนทั่วไปที่เป็นโรคหัดเยอรมัน มีดังนี้
- ข้ออักเสบ 1 ข้อ หรือหลายข้อ (เช่น ข้อมือ ข้อนิ้วมือ ข้อเข่า ส่วนใหญ่มักเป็นกับข้อเล็ก ๆ อย่างข้อนิ้ว) เป็นภาวะแทรกซ้อนที่พบได้บ่อยที่สุด มักพบในเด็กโตและผู้ใหญ่ และพบในผู้หญิงมากกว่าผู้ชาย อาการข้ออักเสบเหล่านี้จะปรากฏพร้อม ๆ กับผื่น และจะมีอาการอยู่นานหลายสัปดาห์ และมักจะหายได้เอง
- สมองอักเสบ เป็นภาวะแทรกซ้อนที่พบได้ไม่บ่อย (พบได้ประมาณ 1 ใน 6,000 ราย) พบเกิดได้ทั้งในเด็กและผู้ใหญ่ แต่มักพบในผู้ใหญ่มากกว่าเด็ก มักเกิดหลังผื่นขึ้นประมาณ 2-4 วัน แต่บางรายอาจเกิดพร้อมผื่นขึ้นก็ได้ ทำให้มีอัตราการเสียชีวิตสูงถึง 20-50%
- อาการเลือดออกง่ายผิดปกติ เป็นกรณีที่พบได้ประมาณ 1 ใน 3,000 รายของผู้ป่วยที่เป็นโรคหัดเยอรมัน เกิดจากเกล็ดเลือดต่ำและเม็ดเลือดแดงอาจถูกทำลายร่วมด้วย ทั้งนี้ สามารถเกิดเลือดออกได้ในทุกอวัยวะ (ออกได้เองโดยไม่มีปัจจัยเสี่ยงอื่น ๆ) และอาจเป็นอันตรายถ้าเลือดออกในสมองหรือดวงตา ซึ่งภาวะเกล็ดเลือดต่ำนี้อาจจะเป็นอยู่นานหลายสัปดาห์หรือนานเป็นเดือน ๆ
- ภาวะแทรกซ้อนอื่น ๆ เช่น เยื่อบุหัวใจหรือกล้ามเนื้อหัวใจอักเสบ ประสาทตาอักเสบ ไขสันหลังอักเสบ ตับอักเสบ เป็นต้น
- ภาวะแทรกซ้อนที่พบได้ในหญิงตั้งครรภ์ เป็นภาวะแทรกซ้อนที่สำคัญ โดยเกิดจากเชื้อหัดเยอรมันแพร่จากแม่ไปสู่ทารกในครรภ์ โดยเฉพาะอย่างยิ่งในช่วงไตรมาสแรกของการตั้งครรภ์ อาจทำให้เกิดการแท้งบุตร หรือการตายคลอด (การคลอดทารกที่ตายในครรภ์) หรือเกิดการคลอดก่อนกำหนด ส่วนทารกที่รอดชีวิตมาได้จะเกิดความผิดปกติหรือความพิการแต่กำเนิด ซึ่งเรียกว่า “โรคหัดเยอรมันแต่กำเนิด” (Congenital rubella syndrome – CRS) ซึ่งมักจะทำให้ทารกมีความผิดปกติหลายอย่างร่วมกัน ที่พบได้บ่อย ๆ คือ ทารกเจริญเติบโตช้า (น้ำหนักตัวแรกเกิดน้อย), หูหนวก (มักเป็นทั้ง 2 ข้าง), ต้อกระจก (พบได้ประมาณ 1 ใน 3 ของทารกที่เป็นหัดเยอรมันแต่กำเนิด อาจเป็นกับตาเพียงข้างเดียวหรือสองข้างก็ได้), นัยน์ตาเล็ก (Microphthalmia), จอประสาทตาพิการ (Retinopathy), หัวใจพิการ (Patent ductus arteriosus – PDA), ปัญญาอ่อน มีพฤติกรรมผิดปกติ, มีภาวะเกล็ดเลือดต่ำ (เลือดออกง่าย), โลหิตจาง, ตับโต, ม้ามโต นอกจากนี้ยังมีความผิดปกติที่อาจพบได้แต่ไม่บ่อย เช่น ศีรษะเล็กผิดปกติ, ต้อหิน, ผนังหัวใจรั่ว (ได้แก่ ASD, VSD), มีหินปูนในสมอง, ซีด, ดีซ่าน, ตัวเหลืองตาเหลือง, สมองอักเสบ, ตับอักเสบ, กล้ามเนื้อหัวใจอักเสบ, ผิวหนังเป็นลายออกสีน้ำเงิน เป็นเบาหวานเมื่อเป็นผู้ใหญ่ (อายุ 20-30 ปี) เป็นต้น ซึ่งบางอย่างอาจทำให้ทารกเสียชีวิตภายหลังการคลอดได้
- โอกาสเสี่ยงต่อการเกิดความผิดปกติของทารกในครรภ์ขึ้นอยู่กับอายุครรภ์ของมารดาในขณะที่มีการติดเชื้อหัดเยอรมัน ถ้ามารดาเป็นหัดเยอรมันในขณะตั้งครรภ์ในช่วงเดือนที่ 2 จะพบทารกผิดปกติสูงถึง 60-85% แต่ถ้ามารดาเป็นหัดเยอรมันในขณะตั้งครรภ์ในช่วงเดือนที่ 3 จะพบทารกผิดปกติประมาณ 1 ใน 3[1]
- ส่วนอีกข้อมูลระบุว่า ทารกในช่วงตั้งครรภ์ 3 เดือนแรก โอกาสที่ทารกในครรภ์จะติดเชื้อมีประมาณ 50% ในขณะที่มารดาที่ติดเชื้อในช่วงตั้งครรภ์ 3-6 เดือน จะมีโอกาสติดเชื้อลดลงเหลือประมาณ 30% โดยการติดเชื้อในช่วง 3 เดือนแรกจะทำให้เกิดความพิการเกิดขึ้นกับหลายอวัยวะมากกว่า และมีความรุนแรงมากกว่า ส่วนการติดเชื้อในช่วงการตั้งครรภ์หลัง ๆ ทารกจะมีโอกาสติดเชื้อน้อยกว่าและจะมีความพิการเกิดขึ้นน้อยกว่า ซึ่งส่วนมากมักจะมีปัญหาเพียงแค่หูหนวกเท่านั้น[2]
การวินิจฉัยโรคหัดเยอรมัน
แพทย์สามารถวินิจฉัยโรคนี้ได้จากอาการที่แสดงและการตรวจร่างกาย ได้แก่ ตรวจดูลักษณะของผื่นที่ขึ้นและการตรวจพบต่อมน้ำเหลืองโตบริเวณหลังหู หลังคอ ท้ายทอย และข้างคอทั้ง 2 ข้าง ส่วนในรายที่จำเป็นต้องวินิจฉัยโรคให้แน่ชัด แพทย์ก็จะทำการทดสอบทางน้ำเหลืองเพื่อตรวจหาระดับสารภูมิต้านทาน (แอนติบอดี) ต่อเชื้อหัดเยอรมัน หรือโดยการเพาะเชื้อจากจมูกและคอหอยของผู้ป่วย ดังนี้
- การวินิจฉัยในผู้ป่วยเด็กและผู้ใหญ่ แพทย์จะอาศัยดูจากอาการของผู้ป่วยและการตรวจร่างกายเป็นหลัก การตรวจเลือดซีบีซีจะพบภาวะเม็ดเลือดขาวและเกล็ดเลือดต่ำ ส่วนการตรวจที่จำเพาะต่อโรคหัดเยอรมัน คือ การตรวจหาสารภูมิต้านทานชนิดเอ็มต่อเชื้อหัดเยอรมัน (IgM antibo dy) หรือการตรวจหาสารภูมิต้านทานชนิดจีต่อเชื้อหัดเยอรมัน (IgG antibody) โดยจะทำการตรวจจำนวน 2 ครั้ง ในครั้งแรกจะตรวจในช่วงที่กำลังมีอาการ และครั้งที่ 2 จะตรวจห่างจากครั้งแรกประมาณ 2-3 สัปดาห์ ซึ่งจะพบว่ามีค่าต่างกันมากกว่า 4 เท่าขึ้นไป
- การวินิจฉัยทารกที่ผิดปกติและคลอดจากมารดาที่สงสัยว่ามีการติดเชื้อหัดเยอรมัน วิธีการตรวจที่ถือเป็นมาตรฐาน คือ การแยกเชื้อไวรัสจากการเพาะเลี้ยงเซลล์ โดยเก็บสิ่งส่งตรวจจากหลังโพรงจมูก จากปัสสาวะ หรือจากน้ำไขสันหลังของทารก ส่วนวิธีการตรวจอื่น ๆ ได้แก่ การตรวจหาสารก่อภูมิต้านทานต่อเชื้อหัดเยอรมัน (Antigens) จากน้ำไขสันหลังและ/หรือเลือด หรือตรวจหาสารภูมิต้านทานชนิดเอ็มจากเลือด เป็นต้น
สิ่งที่ตรวจพบในผู้ป่วยหัดเยอรมัน
- พบผื่นราบแบนสีชมพูขนาดเล็ก กระจายขึ้นตามหน้า ลำคอ ลำตัว แขนและขา
- อาจพบไข้ต่ำ ๆ ประมาณ 37.5-38.5 องศาเซลเซียส หรืออาการตาแดงเล็กน้อย (แต่บางครั้งผู้ป่วยอาจไม่มีไข้ก็ได้)
- ในระยะก่อนผื่นขึ้นหรือวันแรกที่มีผื่นขึ้น อาจตรวจพบจุดแดงขนาดเท่าปลายเข็มที่เพดานอ่อนในปาก ซึ่งมักจะเป็นอยู่เพียง 24 ชั่วโมง
- อาการสำคัญที่บ่งชี้ถึงลักษณะเฉพาะของโรคหัดเยอรมัน คือ มีต่อมน้ำเหลืองโต สามารถคลำได้เป็นเม็ดตะปุ่มตะป่ำ ตรงหลังหู หลังคอ ท้ายทอย และข้างคอทั้ง 2 ข้าง ซึ่งอาการต่อมน้ำเหลืองโตนี้อาจเป็นอยู่นานหลายสัปดาห์หรือเป็นแรมเดือน แล้วจะค่อย ๆ ยุบหายไปเองในที่สุด
การแยกโรค
ในระยะแรกเริ่มขณะที่มีอาการไข้ เจ็บคอ น้ำมูกไหล ไอ อาการจะดูคล้ายโรคหวัดหรือไข้หวัดใหญ่ ซึ่งมักจะมีไข้สูงหรือปวดเมื่อยตามตัว แต่จะไม่มีผื่นขึ้นที่ตัวตามมา แต่ในระยะที่มีผื่นขึ้นตามมา ควรแยกออกจากสาเหตุอื่น ๆ เช่น
- หัด ผู้ป่วยจะมีไข้สูงตลอดเวลา หน้าแดง เบื่ออาหาร ซึม ในเด็กเล็กมักร้องงอแง หลังจากมีไข้ได้ประมาณ 3-4 วัน จะมีผื่นแดงขึ้นตามตัว โดยจะเริ่มขึ้นจากที่ชายผมและซอกคอก่อน แล้วจะลามไปตามหน้าผาก ใบหน้า ลำตัว และแขนขา โดยที่ผื่นเล็ก ๆ จะค่อย ๆ แผ่ติดกันเป็นแผ่นกว้าง และผื่นจะค่อย ๆ จางหายไปภายใน 4-7 วัน เหลือให้เห็นเป็นรอยแต้มสีคล้ำ ๆ และอาจมีอาการลอกตามมา ส่วนอาการไข้นั้นจะเป็นอยู่ประมาณ 1 สัปดาห์ ซึ่งอาการต่าง ๆ มักจะทุเลาหลังผื่นขึ้นได้ประมาณ 3-4 วัน
- ไข้เลือดออก ผู้ป่วยจะมีไข้สูงอยู่ตลอดเวลา หน้าแดง ตาแดง ซึม เบื่ออาหาร หลังจากมีไข้ 2-3 วัน อาจมีผื่นแดงขึ้นตามลำตัวและแขนขา ซึ่งผื่นจะจางหายไปภายใน 2-3 วัน ผู้ป่วยบางรายอาจพบมีจุดเลือดออกลักษณะเป็นจุดแดงเล็ก ๆ ซึ่งเป็นลักษณะเฉพาะของโรคไข้เลือดออก
- ส่าไข้ หรือ ไข้ผื่นกุหลาบในทารก (Roseolar infantum) มักพบได้ในเด็กอายุไม่เกิน 3 ขวบ พบได้มากในช่วง 6 เดือน ผู้ป่วยจะมีไข้สูงอยู่ตลอดเวลาประมาณ 3-5 วัน โดยไม่มีอาการอื่น ๆ ชัดเจน หลังจากนั้นแล้วไข้จะลดลงได้เอง และหลังไข้ลดไม่กี่ชั่วโมงก็จะมีผื่นแดงขึ้นตามตัว ตอนผื่นขึ้นผู้ป่วยจะรู้สึกสบายดีและผื่นจะจางหายไปเองภายใน 2 วัน
- ผื่นจากยา จะมีผื่นแดงขึ้นตามใบหน้าและแขนขา ผื่นอาจมีอาการคันหรือไม่มีอาการคันก็ได้ โดยจะเกิดขึ้นหลังจากการรับประทานยารักษาอาการไม่สบาย เช่น ไข้หวัด เจ็บคอ ไอ ท้องเสีย โดยเฉพาะอย่างยิ่งในกลุ่มยาปฏิชีวนะ
วิธีการรักษาโรคหัดเยอรมัน
- สำหรับโรคหัดเยอรมันที่พบในเด็กและผู้ใหญ่ทั่วไป (ไม่ใช่หญิงตั้งครรภ์) แพทย์จะให้การรักษาแบบประคับประคองไปตามอาการที่เป็น เช่น
- ถ้ามีไข้สูงให้รับประทานยาลดไข้พาราเซตามอล (Paracetamol) โดยในผู้ใหญ่ให้รับประทานครั้งละ 1-2 เม็ด (ชนิดเม็ด 500 มิลลิกรัม) ส่วนในเด็กที่มีอายุน้อยกว่า 12 ปี ให้ใช้ในขนาด 10-15 มิลลิกรัม/กิโลกรัม/ครั้ง สามารถรับประทานซ้ำได้ทุก 4-6 ชั่วโมง แต่สูงสุดไม่เกินวันละ 5 ครั้ง โดยควรรับประทานเฉพาะเวลาที่มีอาการ ถ้าไม่หายให้ซ้ำได้ทุก 4-6 ชั่วโมง สำหรับผู้ใหญ่ไม่ควรเกิน 8 เม็ดหรือ 4 กรัมต่อวัน ส่วนในเด็กไม่ควรเกิน 5 ครั้งต่อวัน และไม่ควรใช้ติดต่อกันเป็นเวลา 5 วัน เนื่องจากมีโอกาสเกิดพิษต่อตับ สำหรับผู้ที่มีอายุต่ำกว่า 19 ปี ควรหลีกเลี่ยงการใช้ยาแอสไพริน (Aspirin) เพราะอาจเป็นการเพิ่มความเสี่ยงการเกิดโรคเรย์ซินโดรม (Reye’s syndrome) ได้
- ถ้ามีอาการคัน แพทย์จะให้ยาทาแก้ผดผื่นคันหรือคาลาไมน์โลชั่น (Calamine lotion) ทาบริเวณที่คันวันละ 2-3 ครั้ง
- ถ้ามีอาการข้ออักเสบ แพทย์จะให้ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs)
- หากสงสัยว่ามีภาวะแทรกซ้อนรุนแรง เช่น สมองอักเสบ กล้ามเนื้อหัวใจอักเสบ ไขสันหลังอักเสบ ภาวะตกเลือด เป็นต้น ควรรีบไปพบแพทย์โดยด่วน ซึ่งในการยืนยันการวินิจฉัยโรคนี้ แพทย์ก็จะทำการทดสอบทางน้ำเหลืองเพื่อตรวจหาระดับสารภูมิต้านทาน (แอนติบอดี) ต่อเชื้อหัดเยอรมัน หรือโดยการตรวจเพาะเชื้อจากจมูกและคอหอยของผู้ป่วย
- ในหญิงตั้งครรภ์ที่มีอาการไข้และมีผื่นขึ้น หรือสงสัยว่าเป็นโรคหัดเยอรมัน หรืออยู่ใกล้ชิดกับผู้ที่เป็นโรคหัดเยอรมัน ควรไปพบแพทย์ที่โรงพยาบาล ซึ่งแพทย์มักจะเจาะเลือดตรวจเพื่อทำการทดสอบทางน้ำเหลือง ซึ่งอาจต้องตรวจอย่างน้อย 2 ครั้ง ถ้าพบว่าเป็นโรคหัดเยอรมัน สำหรับหญิงตั้งครรภ์ในระยะ 3 เดือนแรก แพทย์จะแนะนำให้ยุติการตั้งครรภ์ ส่วนครรภ์ในระยะเดือนที่ 7-9 ทารกมักจะปลอดภัย ส่วนครรภ์ในระยะ 4-6 เดือน ทารกยังอาจมีโอกาสพิการได้แต่จะน้อยกว่าระยะ 3 เดือนแรก ซึ่งในกรณีนี้แพทย์จะตัดสินใจเป็นราย ๆ ไปว่าจำเป็นต้องยุติการตั้งครรภ์หรือไม่
- ในรายที่ไม่ต้องการยุติการตั้งครรภ์ แพทย์อาจพิจารณาฉีดอิมมูนโกลบูลิน (Immunoglobulin) ให้แก่ผู้ป่วย ซึ่งวิธีนี้แม้ว่าจะไม่สามารถป้องกันการติดเชื้อของทารกในครรภ์ได้ แต่ก็สามารถช่วยลดความรุนแรงของโรคที่เกิดกับทารกได้
- สำหรับทารกที่คลอดจากมารดาที่ติดเชื้อหัดเยอรมัน หรือสงสัยว่าติดเชื้อหัดเยอรมัน แพทย์จะตรวจหาความผิดปกติต่าง ๆ ตั้งแต่หลังคลอดและนัดเด็กมาตรวจเป็นระยะ ๆ เพราะอาการบางอย่างอาจปรากฏเมื่อเด็กอายุมากขึ้น และจะใช้วิธีการตรวจทางห้องปฏิบัติการเพื่อยืนยันการวินิจฉัย ส่วนการรักษานั้นแพทย์จะให้การรักษาไปตามความผิดปกติที่ตรวจพบ เช่น ถ้าพบหัวใจพิการ ต้อหิน ต้อกระจก ก็จะให้การรักษาโดยการผ่าตัด ถ้าพบภาวะตัวเหลืองก็ให้อาบแสงยูวี (แสงแดดที่นำมาใช้ทางการแพทย์) เป็นต้น อย่างไรก็ตาม ความผิดปกติบางอย่างก็อาจรักษาไม่ได้ เช่น การมีหินปูนในสมอง เป็นต้น
- คำแนะนำและการปฏิบัติตัวของผู้ป่วยโรคหัดเยอรมัน มีดังนี้
- ผู้ป่วยควรแยกตัวออกจากผู้อื่น ควรหยุดเรียน หยุดทำงาน และพักผ่อนอยู่กับบ้านเป็นเวลาประมาณ 7 วัน หลังจากมีผื่นขึ้น ไม่ไปคลุกคลีกับผู้อื่นจนกว่าจะพ้นระยะติดต่อ เวลาไอหรือจามควรใช้ผ้าปิดปากและจมูก ส่วนเวลาที่เข้าไปในสถานที่ที่มีคนอยู่กันมาก ๆ ควรสวมหน้ากากอนามัยด้วยทุกครั้ง เพื่อป้องกันการแพร่กระจายเชื้อไปสู่ผู้อื่น (การพักผ่อนอยู่ในบ้านก็ควรแยกตัวเองด้วยเช่นกัน เช่น การนอน การรับประทานอาหาร และไม่ใช้สิ่งของส่วนตัวร่วมกับคนในบ้าน)
- ดื่มน้ำให้มาก ๆ เช็ดตัวเป็นประจำเมื่อมีไข้ ถ้ามีอาการเบื่ออาหารให้ดื่มนม น้ำหวาน หรือน้ำผลไม้
- ผู้หญิงทั่วไปที่เป็นหัดเยอรมัน ควรคุมกำเนิดเอาไว้อย่างน้อย 3 เดือน เพื่อให้แน่ใจว่าทารกจะปลอดภัยเมื่อมีการตั้งครรภ์เกิดขึ้น
- ควรอธิบายให้คนทั่วไปทราบว่า โรคนี้ไม่ใช่โรคร้ายแรงที่เกิดกับคนทั่วไป เพราะมีความรุนแรงน้อยกว่าโรคหัดและมีเพียงส่วนน้อยที่อาจมีภาวะแทรกซ้อนดังที่กล่าวมา แต่ที่สร้างปัญหา คือ หัดเยอรมันที่เกิดกับหญิงตั้งครรภ์อ่อน ๆ ในระยะ 3 เดือนแรก เพราะอาจทำให้ทารกในครรภ์เกิดมาพิการได้ สำหรับเด็กและผู้ใหญ่ทั่วไป โรคนี้มักจะหายไปได้เองภายใน 3-5 วัน หรือประมาณ 1 สัปดาห์ อาการไข้และผื่นจะทุเลาไปได้เอง ส่วนอาการต่อมน้ำเหลืองโตอาจโตอยู่นานเป็นแรมเดือน แต่จะค่อย ๆ ยุบหายไปได้เองในที่สุด
- เด็กทารกที่คลอดออกมาและได้รับการวินิจฉัยว่าเป็นโรคหัดเยอรมันแต่กำเนิด ผู้ปกครองควรหลีกเลี่ยงการพาไปในที่สาธารณะเป็นเวลา 1 ปี เช่น ไม่ควรฝากเด็กไว้ในสถานรับเลี้ยงเด็ก ไม่ควรพาไปเดินตลาด ห้างสรรพสินค้า ร้านอาหาร หรือต้องแยกห้องถ้าต้องนอนในโรงพยาบาล เป็นต้น เพราะเด็กเหล่านี้ยังมีเชื้อไวรัสอยู่ในตัวและสามารถแพร่กระจายไปสู่ผู้อื่นได้ เว้นแต่ว่าจะได้รับการตรวจหาเชื้อทางห้องปฏิบัติการ (โดยวิธีการเพาะเลี้ยงเซลล์เท่านั้น) หลังจากอายุ 3 เดือนไปแล้ว และผลการตรวจไม่พบการติดเชื้อ ผู้ปกครองจึงจะสามารถให้เด็กอยู่ร่วมกับคนทั่วไปหรือไม่ต้องแยกห้องนอนถ้าต้องนอนอยู่ในโรงพยาบาลได้
- ผู้ที่เคยติดเชื้อหัดเยอรมันหรือได้รับการฉีดวัคซีนป้องกันมาแล้วมักจะมีภูมิคุ้มกันไปตลอดชีวิตและไม่กลับมาเป็นซ้ำอีก แต่ก็ยังมีความเป็นไปได้ที่การได้รับเชื้ออีกจะทำให้ติดเชื้อได้ เพียงแต่จะไม่แสดงอาการและเชื้อจะแบ่งตัวอยู่ที่ทางเดินหายใจส่วนบนเท่านั้น ไม่แพร่กระจายเข้าสู่กระแสเลือด
- ควรไปพบแพทย์เมื่อ
- เกิดการตั้งครรภ์ขึ้นโดยไม่เคยได้รับการฉีดวัคซีนมาก่อน เพื่อจะได้รับคำแนะนำในการปฏิบัติตัวที่ถูกต้องและควรหลีกเลี่ยงผู้ที่ป่วยเป็นโรคหัดเยอรมัน และหมั่นสังเกตตัวเองว่ามีอาการเข้าข่ายติดเชื้อหัดเยอรมันหรือไม่
- เมื่อเด็กทารกที่คลอดออกมาเป็นปกติดีในช่วงแรก แล้วต่อมาเริ่มมีปัญหาทางการได้ยิน เช่น อายุ 2-3 เดือน ได้ยินเสียงดังแล้วไม่มีอาการผวาตกใจให้เห็น, อายุ 5 เดือน ยังไม่เปล่งเสียงร้องอ้อแอ้, อายุ 9 เดือน ยังไม่หันมองตามเสียงที่พ่อแม่เรียก แปลว่าเด็กมีปัญหาทางการได้ยิน ซึ่งอาจเกิดได้จากหลายสาเหตุ รวมทั้งจากการติดเชื้อหัดเยอรมันจากมารดาตอนอยู่ในครรภ์ ซึ่งมารดาอาจจะไม่มีอาการอะไร หรือไม่ทันได้สังเกตอาการของตนเอง และดังที่ได้กล่าวมาแล้วว่า ทารกที่คลอดจากมารดาที่ติดเชื้อหัดเยอรมัน อาจพบว่ามีความพิการเพียงอย่างเดียว เช่น หูหนวก และมาปรากฏอาการให้เห็นเมื่อทารกโตขึ้นก็ได้ ผู้ปกครองจึงต้องพามาพบแพทย์เพื่อตรวจหาสาเหตุและรับการรักษาต่อไป
- เมื่อมีภาวะแทรกซ้อนเกิดขึ้น เช่น มีไข้ขึ้นสูง ปวดศีรษะ ซึม ชัก ซึ่งอาจเกิดจากภาวะสมองอักเสบ หรือพบจุดเลือดออกตามผิวหนัง มีเลือดออกตามไรฟัน ซึ่งอาจเกิดจากเกล็ดเลือดต่ำกว่าปกติมาก หรือมีอาการดีซ่าน แขนขาอ่อนแรง เจ็บหน้า หอบเหนื่อย เป็นต้น
- อาการไม่ทุเลาลงภายใน 1 สัปดาห์ หรือมีความวิตกกังวลหรือไม่มั่นใจที่จะดูแลรักษาตัวเอง
- สมุนไพรรักษาหัดเยอรมัน (ตามองค์ความรู้ดั้งเดิม) มีอยู่หลายชนิด เช่น
- ปลาไหลเผือก (Eurycoma longifolia Jack) ใช้เปลือกลำต้นนำมาต้มเอาน้ำกินเป็นยาแก้ไข้เหือดหัด
- ผักหนาม (Lasia spinosa (L.) Thwaites) ใช้ลำต้นนำมาต้มเอาน้ำอาบแก้อาการคันเนื่องจากพิษหัด เหือด ไข้ออกผื่น สุกใส ดำแดง ทำให้ผื่นหายเร็ว
- เสลดพังพอนตัวเมีย (Clinacanthus nutans (Burm.f.) Lindau) ใช้ใบสดประมาณ 7 กำมือ นำมาต้มกับน้ำ 8 แก้ว ต้มให้เดือด 30 นาที เทยาออกและผึ่งให้เย็น แล้วนำใบสดมาอีก 7 กำมือ ตำผสมกับน้ำ 8 แก้ว แล้วเอาน้ำยาทั้งสองมาผสมกัน ใช้ทั้งกินและชโลมทา (ยาชโลมให้ใส่พิมเสนลงไปเล็กน้อย) เด็กที่เป็นหัด เหือด ให้กินวันละ 3 ครั้ง ครั้งละครึ่งแก้ว
- หญ้าแพรก (Cynodon dactylon (L.) Pers.) ทั้งต้นใช้ต้มกับน้ำกินเป็นยาแก้ไข้พิษ ไข้กาฬ ไข้หัว รวมถึงเหือดหัด
- สมุนไพรอื่น ๆ เช่น หัวของต้นคล้า (Schumannianthus dichotomus (Roxb.) Gagnep.), รากผักชี (Coriandrum sativum L.), ใบมะยม (Phyllanthus acidus (L.) Skeels), รากหญ้าขัดใบมน (Sida rhombifolia L.) เป็นต้น

วิธีป้องกันโรคหัดเยอรมัน
- โรคหัดเยอรมันสามารถป้องกันได้โดยการฉีดวัคซีน โดยแพทย์แนะนำให้ฉีดวัคซีนรวมเอ็มเอ็มอาร์ป้องกันโรคหัด คางทูม และหัดเยอรมัน (MMR ย่อมาจาก M = Measles (โรคหัด), M=Mumps (โรคคางทูม), R = Rubella (โรคหัดเยอรมัน)) แก่เด็กทุกคน ซึ่งในบ้านเราแนะนำให้ฉีดเข็มแรกเมื่อเด็กอายุได้ 9-12 เดือน และให้ฉีดเข็มที่ 2 เมื่ออายุได้ 4-6 ปี และไม่จำเป็นต้องฉีดกระตุ้นภูมิคุ้มกันอีก ซึ่งภูมิคุ้มกันต้านทานโรคคางทูมจะคงอยู่ไปได้ตลอดชีวิต
- กลุ่มเด็กหญิงวัยรุ่นและกลุ่มหญิงวัยเจริญพันธุ์ ถ้ายังไม่เคยได้รับการฉีดวัคซีนมาก่อน แพทย์จะฉีดวัคซีนป้องกันหัดเยอรมันเดี่ยว ๆ หรือฉีดเป็นวัคซีนรวมเอ็มเอ็มอาร์ป้องกันโรคหัด คางทูม และหัดเยอรมัน (MMR) ให้ 1 เข็ม
- ในหญิงวัยเจริญพันธุ์ที่แต่งงานแล้วและตั้งใจจะมีลูก ถ้ายังไม่เคยฉีดวัคซีน ต้องฉีดวัคซีนก่อนตั้งครรภ์ (ในระยะที่มีประจำเดือน) พร้อมกับคุมกำเนิดไปอย่างน้อย 3 เดือน เพื่อป้องกันโอกาสที่วัคซีนจะทำให้ทารกติดเชื้อได้ เพราะวัคซีนทำมาจากเชื้อไวรัสหัดเยอรมัน (เป็นวัคซีนเชื้อเป็นที่ทำให้อ่อนกำลังลง จนลดโอกาสติดเชื้อในคน แต่กระตุ้นให้สร้างภูมิคุ้มกันได้) แม้ว่าในทางทฤษฎีโอกาสที่เกิดจะมีน้อยมากก็ตาม แต่ถ้าหากบังเอิญเกิดตั้งครรภ์ภายใน 3 เดือนหลังฉีดวัคซีนป้องกันโรคหัดเยอรมัน ก็ไม่จำเป็นต้องยุติการตั้งครรภ์แต่อย่างใด เพราะยังไม่มีรายงานว่า ทารกจะได้รับอันตรายจากการฉีดวัคซีนชนิดนี้แก่มารดา
- ในช่วงที่มีการระบาดของโรคหรือมีคนใกล้ชิดป่วยเป็นโรคหัดเยอรมัน ควรปฏิบัติดังนี้
- ในช่วงที่มีการระบาดของโรคหัดเยอรมัน ควรหลีกเลี่ยงการเข้าไปในพื้นที่ที่มีผู้คนแออัด เช่น ห้างสรรพสินค้า สถานบันเทิง งานมหรสพ เป็นต้น แต่ถ้าหลีกเลี่ยงไม่ได้ ควรสวมหน้ากากอนามัย หมั่นล้างมือด้วยน้ำกับสบู่ให้สะอาด หรือชโลมมือด้วยแอลกอฮอล์เพื่อกำจัดเชื้อโรคที่อาจติดมาจากการสัมผัสถูกเสมหะของผู้ป่วย และอย่าใช้นิ้วมือขยี้ตาหรือแคะไชจมูกถ้ายังไม่ได้ล้างมือให้สะอาด
- ในช่วงที่มีการระบาดของโรค สำหรับผู้หญิงวัยเจริญพันธุ์ที่แต่งงานแล้วและยังไม่เคยได้รับการฉีดวัคซีนหรือไม่เคยเป็นโรคนี้มาก่อน ควรคุมกำเนิดไว้ก่อนจนกว่าจะพ้นระยะการระบาดของโรค และระหว่างนี้ควรไปฉีดวัคซีนป้องกันโรคหัดเยอรมันและคุมกำเนิดร่วมด้วยต่อไปอีกอย่างน้อย 3 เดือน
- อย่าเข้าใกล้หรือนอนรวมกับผู้ป่วย แต่ถ้าจำเป็นต้องดูแลผู้ป่วยอย่างใกล้ชิด ควรสวมหน้ากากอนามัยและหมั่นล้างมือด้วยน้ำกับสบู่ให้สะอาดอยู่เสมอ
- ไม่ใช้สิ่งของเครื่องใช้ เช่น แก้วน้ำ จาน ชาม ผ้าเช็ดหน้า ผ้าเช็ดตัว โทรศัพท์ ของเล่น เครื่องใช้ต่าง ๆ ฯลฯ ร่วมกับผู้ป่วย และควรหลีกเลี่ยงการสัมผัสมือกับผู้ป่วยโดยตรง
เรื่องที่เกี่ยวข้อง
- หัด (Measles) อาการ สาเหตุ และการรักษาโรคหัด 8 วิธี !!
- คางทูม อาการ สาเหตุ และการรักษาโรคคางทูม 13 วิธี !!
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “หัดเยอรมัน/เหือด (German measles/Rubella)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 400-402.
- Siamhealth. “โรคหัดเยอรมัน Rubella”. [ออนไลน์]. เข้าถึงได้จาก : www.siamhealth.net. [26 ก.ค. 2016].
- หาหมอดอทคอม. “โรคหัดเยอรมัน (German measles)”. (พญ.สลิล ศิริอุดมภาส). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [27 ก.ค. 2016].
- มูลนิธิหมอชาวบ้าน. นิตยสารหมอชาวบ้าน เล่มที่ 322 คอลัมน์ : สารานุกรมทันโรค. “หัดเยอรมัน”. (นพ.สุรเกียรติ อาชานานุภาพ). [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [27 ก.ค. 2016].
ภาพประกอบ : www.nhs.uk, www.wikipedia.org (by Dr.Erskine Palmer, CDC), illnessee.com, www.skinsight.com, www.webmd.com, www.news.iastate.edu
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)