โรคบาดทะยัก
บาดทะยัก (Tetanus*) เป็นโรคติดเชื้อแบคทีเรียชนิดหนึ่งที่มีอันตรายร้ายแรง ในบ้านเรายังพบโรคนี้ได้เป็นครั้งคราว สามารถพบได้ในคนทุกวัย ส่วนมากผู้ป่วยจะมีประวัติมีบาดแผลตามร่างกาย (เช่น ตะปูตำ หนามเกี่ยว มีบาดแผลสกปรก หรือขาดการดูแลแผลอย่างถูกต้อง) และไม่ได้รับการฉีดวัคซีนป้องกันบาดทะยักมาก่อน ซึ่งความสำคัญของโรคนี้คือ ผู้ป่วยจะมีโอกาสเสียชีวิต ส่วนคนที่เคยเป็นโรคนี้ครั้งหนึ่งแล้วก็ยังสามารถเป็นซ้ำได้อีก แต่โรคนี้ก็สามารถป้องกันได้ด้วยการฉีดวัคซีน
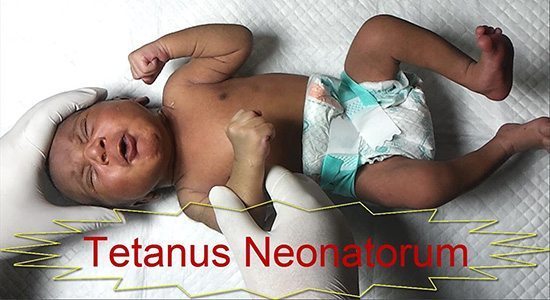
ในสมัยก่อนจะพบทารกแรกเกิดเป็นบาดทะยักกันค่อนข้างบ่อย เรียกว่า “บาดทะยักในทารกแรกเกิด” (Tetanus neonatorum) เนื่องจากการคลอดที่ไม่สะอาด เช่น การคลอดตามบ้านโดยใช้ไม้รวกหรือตับจากตัดสายสะดือ รวมถึงการดูแลสะดือของทารกที่ไม่ถูกต้อง เช่น ใช้น้ำหมากน้ำลายบ้วน จึงทำให้เกิดการติดเชื้อและกลายเป็นบาดทะยักได้ ซึ่งมักจะพบว่ามีอาการในช่วงหลังคลอดประมาณ 4-14 วัน (บาดทะยักในทารกแรกเกิด หรือที่คนโบราณเรียกว่า ลมสะพั้น ลมตะพั้น สะพั้น หรือตะพั้น หมายถึง อาการชัก มือเท้ากำในเด็กอ่อน ซึ่งสาเหตุหนึ่งก็คือบาดทะยัก)
ในปัจจุบัน โรคนี้พบได้น้อยลงทั้งในผู้ใหญ่และทารกแรกเกิด เนื่องจากมีการฉีดวัคซีนป้องกัน มีการคลอดที่สะอาดปลอดภัย และมีการดูแลสะดือทารกที่ถูกต้องมากกว่าในสมัยก่อน
หมายเหตุ : คำว่า Tetanus มีรากศัพท์มาจากภาษากรีก Teinein ซึ่งแปลว่า “ยืดอก” สาเหตุที่เรียกเช่นนี้ก็เป็นเพราะผู้ป่วยบาดทะยักจะมีอาการการหดเกร็งและแข็งตัวของกล้ามเนื้อเกิดขึ้นทั่วตัว โดยทำให้แผ่นหลังมีการยืดตัวออกเป็นท่าทางที่เป็นรูปแบบเฉพาะ
สาเหตุของบาดทะยัก
เกิดจากการติดเชื้อบาดทะยัก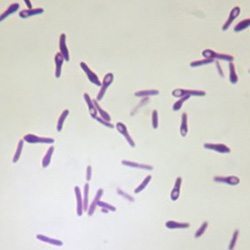 ซึ่งเป็นเชื้อแบคทีเรียที่มีชื่อว่า “คลอสตริเดียมเตตานิ” (Clostridium tetani) ตัวเชื้อมีลักษณะเป็นรูปแท่งที่ปลายมีสปอร์ (Spore) ซึ่งเป็นจุดพักตัวของเชื้อแบคทีเรียเพื่อรอการเจริญเติบโตเมื่ออยู่ในสิ่งแวดล้อมที่เหมาะสม จึงทำให้มีรูปร่างเหมือนไม้เทนนิส เชื้อโรคนี้มีอยู่ทั่วไปตามดิน ฝุ่น ปุ๋ยคอก มูลสัตว์ (เช่น หมู ไก่ สุนัข แมว หนู วัว ควาย) รวมทั้งผิวหนังและอุจจาระของคน ตัวเชื้อบาดทะยักสามารถถูกทำลายได้โดยง่ายด้วยความร้อน แต่สปอร์ของเชื้อจะมีความทนทานต่ออุณหภูมิ (ทนต่อน้ำเดือดได้นานถึง 20 นาที) ความชื้น และสารเคมีฆ่าเชื้อ (เช่น แอลกอฮอล์ ฟีนอล ฟอร์มาลดีไฮด์) และสามารถมีชีวิตอยู่ในสิ่งแวดล้อมได้นานเป็นปี ๆ
ซึ่งเป็นเชื้อแบคทีเรียที่มีชื่อว่า “คลอสตริเดียมเตตานิ” (Clostridium tetani) ตัวเชื้อมีลักษณะเป็นรูปแท่งที่ปลายมีสปอร์ (Spore) ซึ่งเป็นจุดพักตัวของเชื้อแบคทีเรียเพื่อรอการเจริญเติบโตเมื่ออยู่ในสิ่งแวดล้อมที่เหมาะสม จึงทำให้มีรูปร่างเหมือนไม้เทนนิส เชื้อโรคนี้มีอยู่ทั่วไปตามดิน ฝุ่น ปุ๋ยคอก มูลสัตว์ (เช่น หมู ไก่ สุนัข แมว หนู วัว ควาย) รวมทั้งผิวหนังและอุจจาระของคน ตัวเชื้อบาดทะยักสามารถถูกทำลายได้โดยง่ายด้วยความร้อน แต่สปอร์ของเชื้อจะมีความทนทานต่ออุณหภูมิ (ทนต่อน้ำเดือดได้นานถึง 20 นาที) ความชื้น และสารเคมีฆ่าเชื้อ (เช่น แอลกอฮอล์ ฟีนอล ฟอร์มาลดีไฮด์) และสามารถมีชีวิตอยู่ในสิ่งแวดล้อมได้นานเป็นปี ๆ
เชื้อบาดทะยักสามารถผ่านเข้าสู่ร่างกายได้หลายทาง คือ ผ่านทางบาดแผลสด โดยการแปดเปื้อนถูกดิน ฝุ่น อุจจาระ มูลสัตว์ ฯลฯ ที่มีสปอร์ของเชื้อบาดทะยักอยู่ (ส่วนใหญ่จะเป็นบาดแผลตามผิวหนังที่มีขนาดเล็กและลึก เช่น แผลจากตะปูตำ เศษไม้ตำ และมีเพียงส่วนน้อยที่เกิดจากบาดแผลอื่น ๆ เช่น แผลถลอก แผลฉีกขาด แผลถูกสัตว์กัด แผลไฟไหม้น้ำร้อนลวก แผลในช่องปาก (ฟันผุ รักษารากฟัน ถอนฟัน) แผลผ่าตัดที่ระบบปลอดเชื้อของห้องผ่าตัดไม่มาตรฐานหรือการดูแลแผลผ่าตัดที่ไม่สะอาด เป็นต้น), ผ่านทางแผลเรื้อรัง (เช่น แผลเบาหวาน แผลเป็นฝี), ผ่านทางสายสะดือในเด็กทารกแรกคลอด (เกิดจากมารดาที่ไม่เคยฉีดวัคซีนบาดทะยักและการใช้อุปกรณ์ที่ไม่สะอาดตัดสายสะดือทารก), แผลในช่องหู (จากการเป็นโรคหูชั้นกลางอักเสบหรือหูน้ำหนวก), แผลจากการใช้เข็มฉีดยาร่วมกัน (มักพบในกลุ่มผู้ใช้ยาเสพติดหรือกลุ่มผู้สักลาย) และยังมีบางกรณีที่ไม่พบสาเหตุว่าเชื้อเข้าสู่ร่างกายผ่านทางใด
จากนั้นเชื้อจะแบ่งตัวเจริญเติบโตที่บริเวณบาดแผล ซึ่งเชื้อจะเจริญได้ดีในที่ที่มีออกซิเจนน้อย ได้แก่ บาดแผลที่ลึกและแคบ เช่น บาดแผลถูกตะปูตำ แต่ก็อาจเจริญได้ในบาดแผลถลอกและบาดแผลในลักษณะอื่น ๆ ได้เช่นกัน แล้วสปอร์ของเชื้อก็จะงอกและผลิตสารพิษออกมา 2 ชนิด คือ เตตาโนลัยซิน (Tetanolysin) ซึ่งในปัจจุบันยังไม่ทราบบทบาทที่แน่ชัดของสารพิษชนิดนี้ และสารพิษอีกชนิดที่มีบทบาททำให้เกิดโรคบาดทะยักชื่อว่า เตตาโนสะปาสมิน (Tetanospasmin หรือ Tetanus toxin) ซึ่งสารพิษชนิดนี้เมื่อเทียบโดยน้ำหนักแล้วถือว่าเป็นสารพิษที่มีพิษรุนแรงมาก เพราะในปริมาณเพียงแค่ 2.5 นาโนกรัม (1 กรัม เท่ากับ 1 ล้านนาโนกรัม) ต่อน้ำหนักตัวคน 1 กิโลกรัม ก็สามารถทำให้เกิดโรคได้แล้ว

เมื่อเชื้อโรคผลิตสารพิษแล้ว สารพิษก็จะเข้าสู่กระแสเลือดกระจายไปตามเส้นประสาทและออกฤทธิ์ต่อระบบประสาทที่ควบคุมการทำงานของกล้ามเนื้อที่รอยต่อกล้ามเนื้อร่วมประสาท (Neuromuscular junction) และประสาทส่วนกลาง กระตุ้นให้กล้ามเนื้อทั่วร่างกายเกิดการหดเกร็ง (Spasm) และแข็งตัว (Rigidity) ในขณะเดียวกันก็ออกฤทธิ์ที่ระบบประสาทอัตโนมัติ ทำให้ชีพจรและความดันผิดปกติ เหงื่อออกมาก หลอดเลือดส่วนปลายตีบตัน
อาการของโรคบาดทะยัก
โรคบาดทะยักมีระยะฟักตัวของโรค คือ ตั้งแต่ได้รับเชื้อโรคจนกระทั่งเกิดอาการประมาณ 5-15 สัปดาห์ แต่ส่วนใหญ่จะอยู่ในระหว่าง 6-15 วัน โดยระยะฟักตัวยิ่งสั้นมากเท่าไร โรคจะยิ่งรุนแรงและอันตรายมากขึ้นเท่านั้น ผู้ป่วยที่ติดเชื้อบาดทะยัก จะมีอาการแบ่งออกได้เป็น 3 กลุ่ม คือ
- กลุ่มที่เกิดอาการทั่วร่างกาย เป็นกลุ่มที่พบได้มากที่สุด ผู้ป่วยส่วนใหญ่จะไม่มีไข้เหมือนกับโรคติดเชื้อแบคทีเรียอื่น ๆ
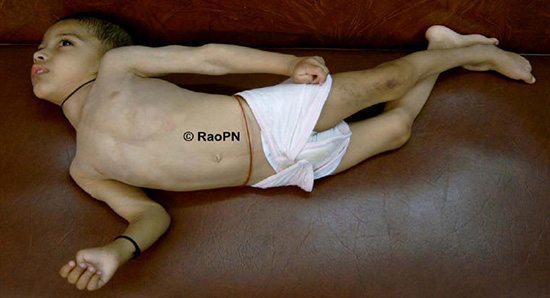
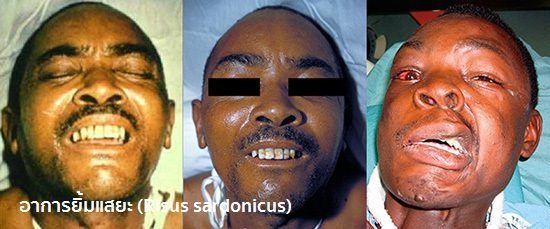
- ในระยะเริ่มแรก ผู้ป่วยจะมีอาการขากรรไกรแข็ง (Lockjaw) เนื่องจากกล้ามเนื้อเกี่ยวกับการเคี้ยวเกิดการหดเกร็งและแข็งตัว ทำให้มีอาการขยับปากไม่ได้ กลืนลำบาก ทำท่าเหมือนยิ้มแสยะ ผู้ป่วยอาจมีอาการกระสับกระส่าย ต่อมาผู้ป่วยจะมีอาการหดเกร็งและแข็งตัวของกล้ามเนื้อบริเวณคอ หน้าอก หน้าท้อง หลัง แขนและขา ทำให้มีอาการคอแข็ง ท้องแข็ง หลังแอ่น (Opisthotonus)
- อาการชักเกร็งของแขนขาและกล้ามเนื้อทุกส่วนจะเกิดขึ้นเป็นพัก ๆ เพียงช่วงสั้น ๆ เมื่อถูกสิ่งที่มากระตุ้น เช่น การได้ยินเสียงดัง ๆ การถูกสัมผัสตัว แสงสว่างเข้าตาจากแสงแดดหรือแสงไฟจ้า เป็นต้น และในขณะที่มีอาการหดเกร็งและแข็งตัวของกล้ามเนื้อเกิดขึ้นนั้น ผู้ป่วยบาดทะยักจะมีสติรู้สึกตัวอยู่ตลอดเวลา ซึ่งต่างจากโรคลมชัก โรคสมองอักเสบ และเยื่อหุ้มสมองอักเสบที่ผู้ป่วยจะไม่ค่อยรู้สึกตัว และทุกครั้งที่ชักจะรู้สึกปวดมาก
- ถ้าอาการหดเกร็งและแข็งตัวของกล้ามเนื้อเกิดขึ้นยาวนาน ผู้ป่วยจะหายใจได้ลำบาก ทำให้ขาดอากาศและตัวเขียว ในผู้ป่วยบางรายอาจมีอาการรุนแรง คือกล้ามเนื้อทั้งตัวหดเกร็งและแข็งตัวอย่างรุนแรงพร้อมกัน ซึ่งจะทำให้ผู้ป่วยเกิดความเจ็บปวดอย่างแสนสาหัส และทำให้กล้ามเนื้อที่ช่วยในการหายใจทำหน้าที่ตามปกติไม่ได้ หลอดลมหดเกร็ง จนเกิดภาวะหายใจล้มเหลวตามมาและเสียชีวิตในที่สุด
- ผู้ป่วยบางรายอาจมีอาการของระบบประสาทอัตโนมัติผิดปกติร่วมด้วย เช่น ความดันโลหิตสูง หลอดเลือดแขนขาหดตัว หัวใจเต้นเร็วหรือเต้นผิดจังหวะ หรืออาจเกิดหัวใจหยุดเต้น มีไข้สูงมาก และ/หรือมีเหงื่อออกทั่วตัว
- บาดทะยักที่เกิดขึ้นในเด็กทารกแรกเกิด ซึ่งเกิดจากการใช้เครื่องมือที่ไม่สะอาดตัดสายสะดือประกอบกับการที่มารดาไม่เคยได้รับวัคซีนป้องกันโรคบาดทะยัก จึงไม่มีภูมิคุ้มกันที่จะส่งต่อให้ลูกได้ โดยอาการที่เกิดขึ้นคือ เด็กทารกมักมีอาการร้องกวน ไม่ยอมดูดนม อ้าปากไม่ได้ มีการหดเกร็งและแข็งตัวของกล้ามเนื้อทั่วร่างกายเกิดขึ้น ซึ่งมักจะเป็นการติดเชื้อที่รุนแรงและมีอัตราการเสียชีวิตสูงประมาณ 50-80% แต่ถ้าสามารถมีชีวิตรอดจากโรคนี้มาได้ ก็มักจะมีปัญหาด้านการเจริญเติบโตและสติปัญญา
- กลุ่มที่เกิดอาการแบบเฉพาะที่ เป็นกลุ่มผู้ป่วยที่พบได้ค่อนข้างน้อย จะมีแค่อาการหดเกร็งและแข็งตัวของกล้ามเนื้อใกล้บริเวณบาดแผลเท่านั้น ซึ่งมักเกิดจากการติดเชื้อที่ไม่รุนแรงและหายไปได้เอง (พิษของเชื้อจะไม่ลุกลามเข้าสู่สมองและไขสันหลัง) มีอัตราการเสียชีวิตประมาณ 1%
- กลุ่มที่เกิดอาการแบบเฉพาะที่ศีรษะ เป็นกลุ่มที่พบได้น้อยมาก เกิดจากผู้ป่วยมีอุบัติเหตุที่ศีรษะหรือจากการติดเชื้ออักเสบของหูชั้นกลาง ทำให้พิษของเชื้อเข้าสู่เส้นประสาทบริเวณใบหน้าและอาจลุกลามเข้าสู่สมอง ทำให้ผู้ป่วยกลุ่มนี้มีอัตราการเสียชีวิตสูง
ภาวะแทรกซ้อนของบาดทะยัก
อาจพบอาการขาดออกซิเจนในขณะชัก อาการขาดอาหารเพราะกลืนไม่ได้ ถ่ายอุจจาระและปัสสาวะไม่ได้เนื่องจากการแข็งตัวของกล้ามเนื้อหูรูด กระดูกสันหลังหรือกระดูกแขนขาหักจากการชัก การเกิดลิ่มเลือดของหลอดเลือดในปอด ปอดติดเชื้อแทรกซ้อน ปอดอักเสบ ปอดทะลุ ปอดแฟบ (Atelectasis) การเกิดระบบประสาทอัตโนมัติทำงานผิดปกติ เป็นผลแทรกซ้อนสำคัญที่มักทำให้ผู้ป่วยเสียชีวิต เพราะควบคุมได้ยาก ได้แก่ ความดันโลหิตขึ้นสูงมากผิดปกติ หัวใจเต้นผิดจังหวะ ซึ่งเป็นได้ทั้งแบบเต้นช้า เต้นเร็ว และหัวใจหยุดเต้น และในระยะท้ายของโรค ผู้ป่วยอาจหยุดหายใจและหัวใจวายถึงเสียชีวิตได้
การวินิจฉัยโรคบาดทะยัก
แพทย์สามารถวินิจฉัยโรคบาดทะยักได้จากอาการทางคลินิกเป็นหลัก ประวัติการมีบาดแผลตามร่างกาย การตรวจร่างกาย และประวัติการได้รับวัคซีนป้องกันบาดทะยัก ซึ่งในบุคคลที่เคยได้รับวัคซีนครบและได้ฉีดกระตุ้นตามกำหนดก็จะไม่มีโอกาสเป็นโรคบาดทะยัก สำหรับการตรวจทางห้องปฏิบัติการจะไม่มีการตรวจจำเพาะสำหรับโรคนี้ ซึ่งการตรวจจะเป็นการตรวจเพื่อแยกโรคอื่น ๆ ที่อาจมีอาการคล้ายกัน เช่น
- การตรวจหาสารพิษสตริกนีน (Strychnine) ซึ่งผู้ป่วยที่ได้รับสารพิษชนิดนี้ที่อยู่ในยาฆ่าแมลง จะมีอาการหดเกร็งและแข็งตัวของกล้ามเนื้อคล้ายกับผู้ป่วยที่เป็นบาดทะยัก ถ้าประวัติการได้รับสารพิษของผู้ป่วยไม่ชัดเจน ก็จำเป็นต้องตรวจหาสารพิษชนิดนี้ด้วย
- การตรวจความสมบูรณ์ของเม็ดเลือด (CBC) ส่วนใหญ่จะพบว่าอยู่ในเกณฑ์ปกติ ไม่เหมือนโรคติดเชื้อแบคทีเรียอื่น ๆ ที่ผู้ป่วยมักมีปริมาณของเม็ดเลือดขาวสูงขึ้น
- การตรวจน้ำไขสันหลัง (Cerebrospinal fluid examination) จะพบว่าปกติ ซึ่งแตกต่างจากโรคติดเชื้ออื่น ๆ ที่ทำให้มีไขสันหลังและสมองอักเสบ ทำให้ผู้ป่วยมีอาการชักเกร็งคล้ายคลึงกัน
- การตรวจเพาะเชื้อ (Microbiological culture) วิธีนี้ไม่สามารถช่วยในการวินิจฉัยโรคนี้ได้ เพราะผิวหนังปกติของคนเราก็มีเชื้อบาดทะยักเจริญอยู่ได้เป็นปกติอยู่แล้ว ตราบใดที่เราไม่มีบาดแผลและได้รับการฉีดวัคซีนครบตามกำหนดก็จะไม่เป็นบาดทะยัก
ในรายที่เป็นโรคบาดทะยัก สิ่งที่แพทย์มักตรวจพบมีดังนี้
- ส่วนมากจะพบมีบาดแผลอักเสบ (ในทารกมักพบว่ามีสะดืออักเสบ) แต่ในบางรายอาจไม่พบบาดแผลที่ชัดเจนก็ได้
- มักตรวจพบอาการขากรรไกรแข็ง อ้าปากไม่ได้ ใบหน้ามีลักษณะเหมือนยิ้มแสยะ คอแข็ง หลังแอ่น และมีอาการชักเกร็งเป็นพัก ๆ เมื่อถูกสิ่งที่มากระตุ้น (ถ้าเป็นมาหลายวัน อาจมีกลิ่นปากร่วมด้วย)
- อาจมีไข้ต่ำ ๆ (ไข้มักไม่สูงมาก ยกเว้นในรายที่มีปอดอักเสบแทรก) หรือไม่มีไข้ก็ได้
- รีเฟล็กซ์ของข้อ (Tendon reflex) มักไวกว่าปกติ
- ในรายที่เป็นรุนแรง อาจมีชีพจรเต้นผิดจังหวะ ความดันโลหิตสูงหรือต่ำกว่าปกติ เหงื่อออกมาก ไข้ขึ้นสูง หลอดเลือดส่วนปลายตีบ
วิธีรักษาโรคบาดทะยัก
หลักของการรักษาโรคบาดทะยัก คือ การกำจัดเชื้อบาดทะยักที่เป็นตัวผลิตสารพิษ การทำลายสารพิษที่เชื้อโรคผลิตแล้ว การรักษาเพื่อประคับประคองไปตามอาการที่เป็น และการให้วัคซีนเพื่อป้องกันการเกิดโรคซ้ำอีก
- กำจัดเชื้อบาดทะยักที่ผลิตสารพิษ โดยการให้ยาปฏิชีวนะเพื่อฆ่าเชื้อโรคและสปอร์ของเชื้อที่กำลังเจริญเติบโต ถ้าผู้ป่วยมีบาดแผลที่ยังไม่หายดี แพทย์จะทำการเปิดปากแผลให้กว้าง ล้างทำความสะอาดแผลให้สะอาด และตัดเนื้อเยื่อที่ตายแล้ว เพื่อช่วยลดปริมาณของเชื้อโรคที่อยู่ในบาดแผล
- การทำลายสารพิษที่เชื้อโรคผลิตแล้ว โดยจะเป็นการให้สารภูมิต้านทานหรือแอนติบอดี (Antibody) เข้าไปทำลายสารพิษที่อยู่ในกระแสเลือด ด้วยการฉีดอิมมูนโกลบูลินต้านพิษบาดทะยัก (Human tetanus immune globulin – HTIG) ในขนาด 500 ยูนิต เข้ากล้ามเพียงครั้งเดียว แต่ถ้าไม่มีอาจใช้เซรุ่มแก้พิษบาดทะยัก (Tetanus antitoxin – TAT) ในขนาด 10,000-100,000 ยูนิต โดยแบ่งฉีดเข้ากล้ามและเข้าหลอดเลือดดำ และให้ยาปฏิชีวนะ ได้แก่ เพนิซิลลิน จี (Penicillin G) ในขนาด 1.2 ล้านยูนิต ฉีดเข้าหลอดเลือดทุก 6 ชั่วโมง (เด็กให้ในขนาด 100,000-200,000 ยูนิต/กิโลกรัม/วัน แบ่งให้ทุก 4 ชั่วโมง) หรือเมโทรไนดาโซล (Metronidazole) ขนาด 500 มิลลิกรัม ทุก 6 ชั่วโมง (เด็กให้ในขนาด 30 มิลลิกรัม/กิโลกรัม/วัน แบ่งให้ทุก 6 ชั่วโมง) ฉีดเข้าหลอดเลือดดำนาน 7-10 วัน (แอนติบอดีที่ใช้ทำลายสารพิษนี้จะเข้าไปทำลายได้เฉพาะสารพิษที่อยู่ในกระแสเลือดเท่านั้น แต่จะไม่สามารถทำลายสารพิษที่เข้าสู่เส้นประสาทได้)
- การรักษาประคับประคองตามอาการ แพทย์จะรับตัวผู้ป่วยไว้ในโรงพยาบาลเพื่อให้การรักษาไปตามอาการที่เป็น เช่น ดูแลรักษาบาดแผล, ให้สารน้ำ เกลือแร่ และอาหาร, ให้ยากันชัก เช่น ไดอะซีแพม (Diazepam) เพื่อลดการหดเกร็งและแข็งตัวของกล้ามเนื้อ แต่ในกรณีที่ใช้ยาไม่ได้ผลและผู้ป่วยยังมีอาการหดเกร็งมาก เสี่ยงต่อภาวะหายใจล้มเหลว แพทย์อาจพิจารณาให้ยาที่ทำให้เป็นอัมพาตทั้งตัว แล้วใส่เครื่องช่วยหายใจ, ใส่ท่อหายใจในรายที่ต้องเจาะคอ, ถ้าผู้ป่วยมีอาการผิดปกติจากระบบประสาทอัตโนมัติ เช่น ความดันโลหิตขึ้นสูงมากก็ให้ยาควบคุมความดันโลหิต, ถ้ามีอาการหัวใจเต้นช้าหรือหยุดเต้นก็อาจต้องใส่เครื่องกระตุ้นหัวใจ เป็นต้น
- การให้วัคซีนป้องกันบาดทะยัก (DTP) ผู้ป่วยทุกรายที่หายจากโรคแล้ว จะต้องได้รับการฉีดวัคซีนตามกำหนดทุกราย เนื่องจากการติดเชื้อบาดทะยักไม่สามารถกระตุ้นให้ร่างกายสร้างภูมิคุ้มกันขึ้นมาได้
- ผู้ป่วยบาดทะยักในระยะเริ่มแรกที่มีอาการขากรรไกรแข็งและคอแข็ง โดยที่ผู้ป่วยยังรู้สึกตัวดีและไม่มีไข้ขึ้น อาจแยกไม่ได้ชัดเจนจากอาการข้างเคียงจากการใช้ยา เช่น เมโทโคลพราไมด์ (Metoclopramide), ฟีโนไทอาซีน (Phenothiazine) เป็นต้น ถ้าผู้ป่วยมีอาการดังกล่าว แพทย์จะรับตัวไว้สังเกตอาการในโรงพยาบาลอย่างใกล้ชิด ถ้าเกิดจากยามักมีประวัติเกิดอาการหลังการใช้ยาและอาการจะทุเลาลงได้เองเมื่อหมดฤทธิ์ยาภายใน 6-8 ชั่วโมง หรือหลังจากให้ยาไดเฟนไฮดรามีน (Diphenhydramine)
ในส่วนของผลการรักษานั้น ถ้าผู้ป่วยได้รับการรักษาตั้งแต่ในระยะแรกเริ่มที่เป็นก็มักมีโอกาสหายขาดได้ อาจต้องใช้เวลารักษาและฟื้นฟูสภาพร่างกายด้วยการทำกายภาพบำบัดนานหลายสัปดาห์ถึงหลายเดือน แต่ถ้าปล่อยไว้จนมีอาการรุนแรง เช่น หลังแอ่นแล้ว โอกาสรอดก็น้อยลงมาก โดยเฉพาะอย่างยิ่งถ้าพบในทารกหรือผู้สูงอายุ ส่วนผู้ป่วยที่มีระยะฟักตัวของโรคสั้น มีไข้สูง หรือชักตลอดเวลาก็มีโอกาสเกิดอันตรายมากยิ่งขึ้นด้วยเช่นกัน และโดยเฉลี่ยแล้วผู้ป่วยโรคนี้จะมีอัตราการเสียชีวิตประมาณ 50% ส่วนบาดทะยักในทารกแรกเกิดจะมีอัตราการเสียชีวิตเพิ่มขึ้นเป็น 50-80%
วิธีป้องกันบาดทะยัก
โรคนี้สามารถป้องกันได้ด้วยการฉีดวัคซีนรวมป้องกันคอตีบ บาดทะยัก และไอกรน (Diptheria, Tetanus toxoids and Pertussis – DTP) แต่เดิมวัคซีนป้องกันโรคบาดทะยักถูกผลิตและใช้เป็นผลสำเร็จในทหารตั้งแต่ในช่วงสงครามโลกครั้งที่ 2 และต่อมาวัคซีนชนิดนี้ได้ถูกพัฒนาให้อยู่ในรูปของวัคซีนรวมคอตีบ บาดทะยัก และไอกรน หรืออาจเป็นแบบวัคซีนรวมอื่น ๆ สำหรับคำแนะนำในการฉีดวัคซีนป้องกันบาดทะยักนั้นมีดังนี้
- ในเด็กเล็กควรได้รับการฉีดวัคซีนรวมป้องกันคอตีบ บาดทะยัก และไอกรน
 ตั้งแต่อายุได้ 2, 4 และ 6 เดือน และเพิ่มอีก 2 ครั้ง เมื่ออายุ 1 ปีครึ่ง และอายุ 4-6 ปี หลังจากนั้นก็ให้ฉีดกระตุ้นทุก ๆ 10 ปี* (ส่วนในผู้ที่ไม่เคยฉีดตอนเด็กมาก่อน ควรฉีดวัคซีนป้องกันบาดทะยักให้ครบตามกำหนดและควรฉีดกระตุ้นทุก ๆ 10 ปี)
ตั้งแต่อายุได้ 2, 4 และ 6 เดือน และเพิ่มอีก 2 ครั้ง เมื่ออายุ 1 ปีครึ่ง และอายุ 4-6 ปี หลังจากนั้นก็ให้ฉีดกระตุ้นทุก ๆ 10 ปี* (ส่วนในผู้ที่ไม่เคยฉีดตอนเด็กมาก่อน ควรฉีดวัคซีนป้องกันบาดทะยักให้ครบตามกำหนดและควรฉีดกระตุ้นทุก ๆ 10 ปี) - ผู้ป่วยทั่วไปหรือในเด็กที่มีอายุมากกว่า 7 ปีขึ้นไปที่มีบาดแผล หากเคยได้รับการฉีดวัคซีนป้องกันบาดทะยักมาแล้ว 3 ครั้งหรือมากกว่า ถ้าเป็นกรณีที่มีบาดแผลเล็กน้อยและสะอาดให้ฉีดวัคซีนป้องกันบาดทะยัก (ขนาด 0.5 มิลลิลิตร) กระตุ้น 1 เข็ม แต่ถ้าได้รับการฉีดเข็มสุดท้ายไม่เกิน 10 ปี ก็ไม่ต้องฉีด ส่วนในกรณีที่เป็นบาดแผลอื่น ๆ เช่น บาดแผลที่แปดเปื้อนดินโคลน ฝุ่น น้ำลาย มูลสัตว์ อุจจาระคน บาดแผลจากการถูกสัตว์กัด บาดแผลไฟไหม้น้ำร้อนลวก บาดแผลจากอาวุธ บาดแผลจากการบดขยี้ บาดแผลจากเศษแก้วในกองขยะ บาดแผลที่ถูกตำ หรือบาดแผลที่ลึกและแคบ ให้ฉีดวัคซีนป้องกันบาดทะยัก (ขนาด 0.5 มิลลิลิตร) กระตุ้น 1 เข็ม แต่ถ้าได้รับการฉีดเข็มสุดท้ายไม่เกิน 5 ปี ก็ไม่ต้องฉีด และทั้งสองกรณีไม่ต้องฉีดยาต้านพิษบาดทะยัก (HTIG หรือ TAT) แต่อย่างใด
- ส่วนผู้ป่วยทั่วไปหรือในเด็กที่มีอายุมากกว่า 7 ปีขึ้นไปที่มีบาดแผลและเคยได้รับการฉีดวัคซีนป้องกันบาดทะยักน้อยกว่า 3 ครั้ง หรือไม่ทราบประวัติการได้รับวัคซีนแน่ชัด ไม่ว่าจะเป็นบาดแผลเล็กน้อยและสะอาดหรือบาดแผลอื่น ๆ ตามที่กล่าวมา ก็ควรได้รับการฉีดวัคซีนป้องกันบาดทะยัก (ขนาด 0.5 มิลลิลิตร) 1 เข็ม และต่อไปให้ฉีดซ้ำอีก 2 เข็มทุก 1 เดือน รวมเป็น 3 เข็ม นอกจากนี้ถ้าเป็นบาดแผลอื่น ๆ ตามที่กล่าวมาก็ควรได้รับการฉีดยาต้านพิษบาดทะยัก (HTIG หรือ TAT) เพิ่มเติมด้วย แต่ถ้าเป็นบาดแผลเล็กน้อยและสะอาดก็ไม่ต้องฉีดยาต้านพิษบาดทะยักแต่อย่างใด
- สำหรับหญิงตั้งครรภ์ หากไม่เคยได้รับการฉีดวัคซีนป้องกันบาดทะยักมาก่อน ควรฉีดวัคซีนรวม 3 เข็ม โดยในเข็มแรกให้เริ่มฉีดเมื่อมาฝากครรภ์เป็นครั้งแรก ส่วนเข็มที่ 2 ให้ฉีดห่างจากเข็มแรกอย่างน้อย 1 เดือน และเข็มที่ 3 ให้ฉีดห่างจากเข็มแรกอย่างน้อย 6 เดือน จากนั้นให้ฉีดกระตุ้นทุก 10 ปี (ถ้าฉีดไม่ทันในขณะตั้งครรภ์ก็ให้ฉีดหลังคลอด) ส่วนในกรณีที่เคยได้รับการฉีดวัคซีนมาแล้ว 1 เข็ม ควรฉีดอีก 2 เข็ม โดยให้ห่างกันอย่างน้อย 6 เดือน (แต่ถ้าเคยได้รับการฉีดวัคซีนมาแล้ว 2 เข็ม ควรให้ฉีดอีก 1 เข็ม โดยให้ห่างกันอย่างน้อย 6 เดือน) จากนั้นให้ฉีดกระตุ้นทุก 10 ปี ส่วนในกรณีที่เคยได้รับการฉีดวัคซีนมาก่อนอย่างน้อย 3 เข็ม และเข็มสุดท้ายฉีดมานานกว่า 10 ปี ให้ฉีดกระตุ้นอีก 1 เข็ม และให้ฉีดกระตุ้นทุก 10 ปี สำหรับในเรื่องของการทำคลอดหญิงตั้งครรภ์ควรคลอดกับบุคลากรที่รู้จักรักษาความสะอาดในการทำคลอด ถ้าจำเป็นต้องคลอดกันเองที่บ้านก็ควรใช้กรรไกรที่ผ่านกรรมวิธีในการฆ่าเชื้อแล้วมาตัดสายสะดือเด็ก และควรทำความสะอาดสะดือของเด็กทารกอย่างถูกต้องด้วย
- เมื่อมีบาดแผลที่ถูกตะปูตำ หนามตำ สัตว์กัด ไฟไหม้น้ำร้อนลวก หรือบาดแผลสกปรก ควรชะล้างบาดแผลด้วยน้ำสะอาดกับสบู่ทันที และควรพิจารณาเข้ารับการฉีดวัคซีนป้องกันบาดทะยักตามคำแนะนำที่กล่าวมา เพราะอย่างที่ได้กล่าวไปแล้วว่าเชื้อบาดทะยักสามารถมีชีวิตอยู่ในสิ่งแวดล้อมได้นานเป็นปี ๆ มีความทนทานต่ออุณหภูมิ ความชื้น และสารเคมีฆ่าเชื้อ ดังนั้นการล้างแผลเองด้วยน้ำยาฆ่าเชื้อโรค เช่น แอลกอฮอล์ 70% หรือเบตาดีน จึงไม่สามารถกำจัดเชื้อโรคที่บาดแผลให้หมดไปได้ การฉีดวัคซีนจึงเป็นสิ่งจำเป็นที่ควรกระทำ
หมายเหตุ : สาเหตุที่ต้องฉีดกระตุ้นทุก 10 ปีนั้น เนื่องมาจากภูมิคุ้มกันโรคจะค่อย ๆ ลดลงไปเรื่อย ๆ ตามกาลเวลา และอาจไม่เพียงพอต่อการป้องกันโรคเมื่อได้รับสารพิษของเชื้อบาดทะยัก แต่การฉีดวัคซีนป้องกันบาดทะยักถี่เกินไปคือน้อยกว่า 10 ปี ก็อาจทำให้มีอาการปวดมากบริเวณที่ฉีด มีอาการบวมแดงที่อาจเกิดขึ้นทั้งแขนที่ฉีดได้ แต่ก็ไม่ได้ทำให้เป็นโรคบาดทะยักแต่อย่างใด
เรื่องที่เกี่ยวข้อง
- คอตีบ (Diphtheria) อาการ สาเหตุ และการรักษาโรคคอตีบ 9 วิธี !!
- ไอกรน (Pertussis) อาการ สาเหตุ และการรักษาโรคไอกรน 10 วิธี !!
- โรคพิษสุนัขบ้า (Rabies) อาการ สาเหตุ การรักษาโรคพิษสุนัขบ้า 5 วิธี !!
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “บาดทะยัก (Tetanus)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 590-593.
- หาหมอดอทคอม. “บาดทะยัก (Tetanus)”. (พญ.สลิล ศิริอุดมภาส). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [05 พ.ค. 2016].
- สำนักระบาดวิทยา กรมควบคุมโรค. “โรคบาดทะยัก”. [ออนไลน์]. เข้าถึงได้จาก : www.boe.moph.go.th. [07 พ.ค. 2016].
ภาพประกอบ : media.licdn.com, www.podiatryplus.net, www.zdravlje.eu, www.antimicrobe.org, www.drgreene.com
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)

 ตั้งแต่อายุได้ 2, 4 และ 6 เดือน และเพิ่มอีก 2 ครั้ง เมื่ออายุ 1 ปีครึ่ง และอายุ 4-6 ปี หลังจากนั้นก็ให้ฉีดกระตุ้นทุก ๆ 10 ปี* (ส่วนในผู้ที่ไม่เคยฉีดตอนเด็กมาก่อน ควรฉีดวัคซีนป้องกันบาดทะยักให้ครบตามกำหนดและควรฉีดกระตุ้นทุก ๆ 10 ปี)
ตั้งแต่อายุได้ 2, 4 และ 6 เดือน และเพิ่มอีก 2 ครั้ง เมื่ออายุ 1 ปีครึ่ง และอายุ 4-6 ปี หลังจากนั้นก็ให้ฉีดกระตุ้นทุก ๆ 10 ปี* (ส่วนในผู้ที่ไม่เคยฉีดตอนเด็กมาก่อน ควรฉีดวัคซีนป้องกันบาดทะยักให้ครบตามกำหนดและควรฉีดกระตุ้นทุก ๆ 10 ปี)