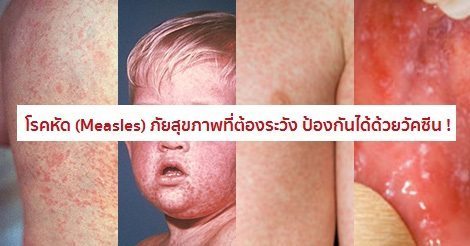
โรคหัด
หัด (Measles/มีเซิลส์ หรือ Rubeola/รูบีโอลา) เป็นโรคไข้ออกผื่นที่เกิดจากการติดเชื้อไวรัสหัด (Measles virus) นับว่าเป็นโรคที่มีความสำคัญมากโรคหนึ่ง เพราะอาจทำให้เกิดโรคแทรกซ้อนเป็นเหตุให้เสียชีวิตได้ ส่วนผู้ที่เคยติดเชื้อมาแล้วจะมีภูมิคุ้มกันไปตลอดชีวิต และโรคนี้มีวัคซีนป้องกันที่มีประสิทธิภาพสูงเกือบ 100%
โรคหัดเป็นโรคที่พบเกิดได้ตลอดทั้งปี แต่มักมีอุบัติการณ์สูงในช่วงเดือนมกราคมถึงเดือนเมษายน สามารถพบได้ในคนทุกวัย แต่มักพบในเด็กอายุ 2-14 ปี และพบได้บ่อยในเด็กอายุต่ำกว่า 5 ปี มักไม่พบในทารกอายุต่ำกว่า 6-8 เดือน เนื่องจากยังมีภูมิคุ้มกันที่ได้รับจากมารดาตั้งแต่อยู่ในครรภ์ ส่วนโอกาสในการเกิดโรคในผู้หญิงและผู้ชายมีใกล้เคียงกัน โรคนี้สามารถติดต่อแพร่กระจายได้ง่าย จึงอาจพบการระบาดตามชุมชน โรงเรียน หรือสถานรับเลี้ยงเด็ก
ในประเทศไทยเริ่มมีการให้วัคซีนป้องกันโรคหัดเมื่อปี พ.ศ. 2527 จึงทำให้อุบัติการณ์ของโรคหัดลดลงอย่างมาก โดยเฉพาะในเด็กอายุต่ำกว่า 5 ปี แต่ก็ยังพบโรคนี้ได้บ้างประปรายและมีการระบาดบ้างเป็นครั้งคราวในชนบท ซึ่งผู้ป่วยที่พบส่วนใหญ่จะเป็นเด็กที่ยังไม่เคยได้รับวัคซีนและเป็นเด็กอายุเกิน 5 ปี
สาเหตุของโรคหัด
- สาเหตุ : เกิดจากเชื้อไวรัสหัด (Measles virus) ซึ่งเป็นไวรัสในตระกูล Paramyxoviridae โดยเชื้อจะมีอยู่ในน้ำมูก น้ำลาย เสมหะ และปัสสาวะของผู้ป่วย
- การติดต่อ : สามารถติดต่อได้โดยการหายใจสูดเอาฝอยละอองเสมหะที่ผู้ป่วยไอหรือจามรด หรือติดต่อโดยการสัมผัส กล่าวคือ เชื้ออาจติดอยู่ที่มือของผู้ป่วย สิ่งของเครื่องใช้ต่าง ๆ (เช่น แก้วน้ำ จาน ชาม ผ้าเช็ดหน้า ผ้าเช็ดตัว หนังสือ โทรศัพท์ ของเล่น เป็นต้น) หรือสิ่งแวดล้อม เมื่อคนปกติมาสัมผัสถูกมือผู้ป่วย สิ่งของเครื่องใช้ หรือสิ่งแวดล้อมที่แปดเปื้อนเชื้อ เชื้อก็จะติดมากับมือของคน ๆ นั้น เมื่อใช้นิ้วมือขยี้ตาหรือแคะไชจมูกเชื้อก็จะเข้าสู่ร่างกายได้ นอกจากนี้ เชื้อหัดยังสามารถแพร่กระจายทางอากาศ (Airborne transmission) ได้เช่นเดียวกับโรคไข้หวัดใหญ่ กล่าวคือ เชื้อจะติดอยู่ในละอองฝอย ๆ เมื่อผู้ป่วยไอหรือจาม เชื้อจะกระจายออกไปในระยะไกลและแขวนลอยอยู่ในอากาศได้นาน เมื่อคนปกติมาสูดเอาอากาศที่มีฝอยละอองนี้เข้าไป หรือละอองสัมผัสกับเยื่อตาหรือเยื่อเมือกช่องปาก (ไม่จำเป็นต้องไอหรือจามรดใส่กันตรง ๆ) ก็สามารถทำให้ติดโรคไข้หวัดใหญ่ได้ ด้วยเหตุนี้จึงทำให้โรคหัดสามารถแพร่ระบาดได้เร็ว (เชื้อที่อยู่ในอากาศหรือผิวของวัตถุจะยังคงติดต่อสู่ผู้อื่นได้ในช่วง 2-4 ชั่วโมง)
- กลไกการเกิดโรค : ผู้ติดเชื้อหัดจะเกิดโรคเกือบทุกราย เมื่อเชื้อหัดเข้าไปสัมผัสกับเยื่อบุของโพรงจมูก เยื่อบุทางเดินหายใจ หรือเยื่อบุตา ก็จะเกิดการแบ่งตัวและลุกลามไปยังต่อมน้ำเหลืองบริเวณใกล้เคียงและเข้าสู่กระแสเลือดครั้งที่ 1 จากนั้นเชื้อจะไปแบ่งตัวเพิ่มเติมในเยื่อบุทางเดินหายใจและระบบน้ำเหลือง ม้ามและตับ แล้วเข้าสู่กระแสเลือดครั้งที่ 2 จึงทำให้เกิดผื่นบริเวณผิวหนัง เกิดการติดเชื้อทางเดินอาหาร และการติดเชื้อในระบบอื่น ๆ ได้
- ระยะฟักตัวของโรค (ตั้งแต่ได้รับเชื้อจนแสดงอาการ) : เมื่อผู้ป่วยได้รับเชื้อหัดจะมีระยะฟักตัวของโรคจนเกิดอาการ (ระยะก่อนออกผื่น) ประมาณ 7-14 วัน (โดยเฉลี่ยประมาณ 8-12 วัน) หรือถ้านับตั้งแต่ได้รับเชื้อจนถึงระยะมีผื่นก็จะประมาณ 12-16 วัน (โดยเฉลี่ยประมาณ 14 วัน)
- ระยะติดต่อ : ตั้งแต่เริ่มมีอาการไข้ (4 วันก่อนมีผื่นขึ้น) จนกระทั่งถึง 4 วันหลังจากที่มีผื่นขึ้น (บางข้อมูลระบุว่า ผู้ป่วยโรคหัดจะมีเชื้อไวรัสหัดอยู่ในลำคอและแพร่เชื้อได้ในระยะ 1-2 วันก่อนที่จะเริ่มมีอาการ)
อาการของโรคหัด
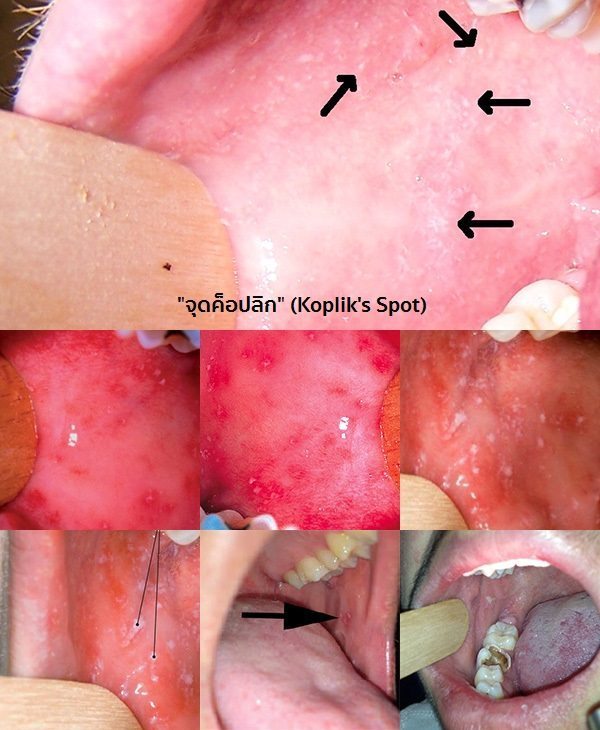
- ระยะก่อนออกผื่น : ผู้ป่วยจะเริ่มต้นด้วยอาการมีไข้สูงตัวร้อนขึ้นมาทันทีทันใด ในระยะแรกจะมีอาการคล้ายโรคหวัด (ไข้หวัด) แต่ผิดกันตรงที่จะมีไข้สูงอยู่ตลอดเวลา รับประทานยาลดไข้ก็ไม่ลด เด็กจะมีอาการซึม กระสับกระส่าย ร้องงอแง เบื่ออาหาร อ่อนเพลีย มีน้ำมูกใส ๆ ไอแห้ง ๆ เป็นเสียงแค่ก ๆ เจ็บคอ น้ำตาไหล ตาแดง ไม่สู้แสง (จะหรี่ตาเมื่อถูกแสงสว่าง) หนังตาบวมตุ่ย และอาจมีอาการถ่ายเหลวบ่อยครั้งเหมือนท้องเดินในระยะก่อนที่จะมีผื่นขึ้น หรืออาจชักจากไข้สูง ในระยะ 2 วันหลังมีไข้ (ก่อนที่จะออกผื่น 1-2 วัน) ถ้าสังเกตให้ดีจะพบจุดสีขาว ๆ เหลือง ๆ ขนาดเล็ก ๆ คล้ายเม็ดงาอยู่ที่กระพุ้งแก้มบริเวณใกล้กับฟันกรามล่าง (ถ้าเป็นมากจะพบอยู่เต็มกระพุ้งแก้ม) ซึ่งเรียกว่า “จุดค็อปลิก” (Koplik’s spot) ซึ่งเป็นลักษณะเฉพาะตัวของโรคหัด และเมื่อผื่นขึ้นแล้วจุดเหล่านี้จะหายไป

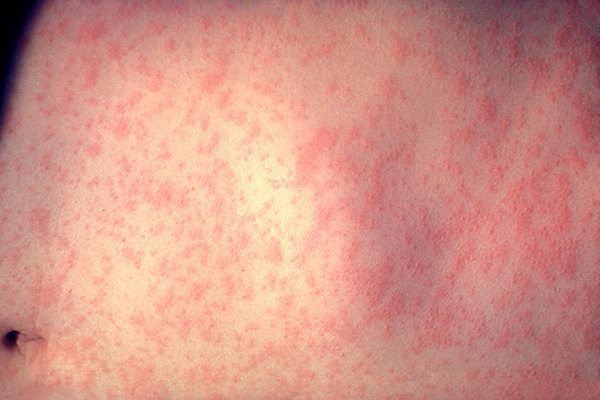
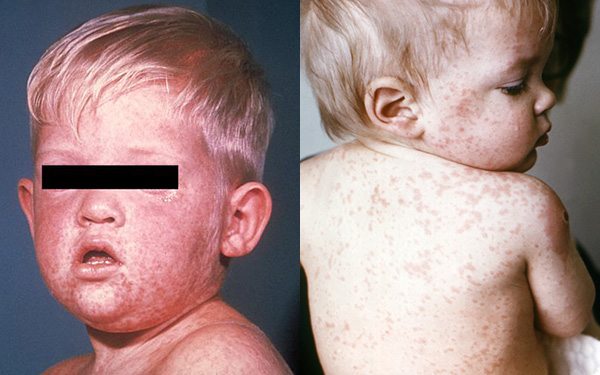
- ระยะออกผื่น : ลักษณะเฉพาะของหัด คือ ผู้ป่วยจะมีผื่นขึ้นหลังจากมีไข้ได้ประมาณ 3-4 วัน หรือประมาณวันที่ 4 ของไข้ ผื่นจะมีลักษณะราบสีแดงขนาดเท่าหัวเข็มหมุด เป็นผื่นแบบไม่คัน โดยผื่นจะเริ่มขึ้นที่ชายผม หน้าผาก หลังหู ใบหน้า และไล่ลงมาตามลำคอ หน้าอก แขนและฝ่ามือ ท้อง ขาและฝ่าเท้า ตามลำดับ จากหน้าถึงเท้าจะใช้เวลาประมาณ 48-72 ชั่วโมง ผื่นที่หน้าและลำคอซึ่งขึ้นในวันแรก ๆ จะแผ่มารวมกันเป็นแผ่นราบ ๆ สีแดงขนาดใหญ่ จึงทำให้เห็นได้ชัดกว่าบริเวณท่อนล่างของลำตัวที่มีลักษณะเป็นผื่นแดงเล็ก ๆ อยู่กระจาย ๆ และหลังจากผื่นออกเต็มที่แล้วจะค่อย ๆ จางลงโดยไล่เรียงตามลำดับจากหน้าไปสู่เท้า ผื่นจะเปลี่ยนจากสีแดงเป็นสีแดงคล้ำหรือสีน้ำตาลแดง หลังจากนั้นจะลอกเป็นแผ่นบาง ๆ และหายไปภายใน 7-10 วัน แต่บางรายก็อาจนานกว่านั้น


- อาการไข้จะขึ้นสูงสุดในวันที่มีผื่นขึ้นและจะมีไข้ต่อมาอีกประมาณ 2-3 วัน จนกระทั่งผื่นขึ้นที่เท้า ไข้ก็จะลดลงและอาการอื่น ๆ ก็จะทุเลาไปพร้อม ๆ กัน รวมแล้วจะมีไข้อยู่นานประมาณ 1 สัปดาห์ แต่ถ้าผื่นขึ้นถึงเท้าแล้วไข้ยังไม่ลดหรือลดแล้วกลับกำเริบขึ้นมาใหม่ อาจเกิดจากการติดเชื้อแบคทีเรียแทรกซ้อน
ภาวะแทรกซ้อนของโรคหัด
เนื่องจากเชื้อไวรัสหัดจะเข้าไปทำลายเม็ดเลือดขาวซึ่งเป็นระบบภูมิคุ้มกันป้องกันเชื้อโรคต่าง ๆ เมื่อผู้ป่วยติดเชื้อหัดแล้ว จึงมีโอกาสที่จะเกิดภาวะแทรกซ้อนต่าง ๆ ได้ โดยเฉพาะในเด็กที่มีฐานะยากจน อยู่ในชุมชนแออัด มีภาวะทุพโภชนาการ และในเด็กเล็กซึ่งเป็นกลุ่มที่มีภูมิคุ้มกันต้านทานโรคต่ำ โดยสามารถแบ่งภาวะแทรกซ้อนออกตามระบบ ได้แก่
- ระบบทางเดินหายใจ (พบได้บ่อย) เช่น
- หูส่วนกลางอักเสบ ซึ่งเป็นภาวะแทรกซ้อนที่พบได้บ่อยที่สุดในเด็กเล็ก
- กล่องเสียงอักเสบ
- หลอดลมอักเสบ
- หลอดลมและกล่องเสียงอักเสบ
- ปอดอักเสบ เป็นภาวะแทรกซ้อนที่พบได้บ่อยในผู้ใหญ่และเป็นสาเหตุการเสียชีวิตที่สำคัญของผู้ป่วยหัด โดยส่วนใหญ่มักเกิดจากเชื้อไวรัสหัดเอง แต่อาจเกิดจากการติดเชื้อแบคทีเรียซ้ำซ้อนได้เช่นกัน ถ้าพบตั้งแต่ก่อนมีผื่นขึ้นหรือระยะที่เริ่มมีผื่นขึ้น มักจะเกิดจากไวรัสหัดเอง หากพบในผู้ป่วยที่มีภูมิคุ้มต้านทานโรคต่ำ เช่น เด็กขาดสารอาหาร ผู้ป่วยมะเร็ง ผู้ป่วยเอดส์ หรือสตรีตั้งครรภ์ ก็มักจะรุนแรงจนเป็นเหตุให้เสียชีวิตได้ แต่ถ้าพบในระยะหลัง ๆ ก็มักจะเกิดจากการติดเชื้อแบคทีเรียซ้ำซ้อน
- อาจทำให้วัณโรคที่เป็นอยู่มีอาการกำเริบขึ้นมาได้
- ระบบประสาท
- สมองอักเสบ เป็นภาวะแทรกซ้อนที่รุนแรงถึงขั้นเสียชีวิตและพิการ พบได้ประมาณ 1 ใน 1,000 – 2,000 ราย และประมาณ 10-15 ของผู้ป่วยในกลุ่มนี้จะมีโอกาสเสียชีวิต และเกิดพิการจากภาวะแทรกซ้อนทางสมองประมาณ 25% ผู้ป่วยที่รอดชีวิตส่วนใหญ่จะมีโรคลมชักและสติปัญญาด้อยลง มักพบหลังผื่นขึ้น 2-6 วัน แต่บางรายก็อาจพบก่อนผื่นขึ้นก็ได้ ทำให้ผู้ป่วยจะมีไข้สูง ปวดศีรษะ ซึม ไม่รู้สึกตัว หรือชัก
- ภาวะเนื้อสมองอักเสบ เป็นภาวะแทรกซ้อนที่พบได้น้อย โดยพบได้ประมาณ 1 ใน 100,000 – 1,000,000 ราย ที่ป่วยเป็นโรคหัด โดยเกิดจากการเสื่อมของสมองส่วนกลาง ทำให้ผู้ป่วยมีปัญหาทางด้านการเรียน สติปัญญาจะค่อย ๆ ด้อยลงไปเรื่อย ๆ มีอาการหลงลืม พร้อม ๆ กับมีพฤติกรรมที่แปลกไป จนถึงขั้นปัญญาอ่อน ช่วยเหลือตัวเองไม่ได้ และมีอาการชักร่วมด้วย ซึ่งเวลาโดยเฉลี่ยนับตั้งแต่ติดเชื้อหัดจนถึงเริ่มต้นเกิดอาการคือประมาณ 10-11 ปี และตั้งแต่เกิดอาการจนถึงเสียชีวิตประมาณ 2 ปี ผู้ป่วยส่วนใหญ่ที่เกิดภาวะนี้จะเป็นโรคหัดตอนอายุน้อยกว่า 2 ปี
- ตาบอด ในเด็กที่มีภาวะขาดวิตามินเอ อาการอาจรุนแรงและอาจทำให้ตาบอดได้
- ระบบทางเดินอาหาร อาจพบอุจจาระร่วงจากลำไส้อักเสบได้บ่อย ซึ่งจะนำไปสู่ภาวะทุพโภชนาการ ส่วนในระบบอื่น ๆ ของทางเดินอาหารที่พบได้ เช่น ท้องเดินจากไวรัส ต่อมน้ำเหลืองในช่องท้องอักเสบ ตับอักเสบ ไส้ติ่งอักเสบ เป็นต้น
- นอกจากนี้ยังอาจพบภาวะแทรกซ้อนอื่น ๆ ดังต่อไปนี้
- เกิดภาวะทุพโภชนาการจากอาการเบื่ออาหาร ท้องเดิน อาเจียน หรืองดอาหารโปรตีนที่เข้าใจว่าเป็นของแสลง
- ภูมิคุ้มกันลดลงชั่วคราว ทำให้มีโอกาสติดเชื้ออื่น ๆ แทรกซ้อนได้ง่าย ที่สำคัญคือ วัณโรค อาจทำให้ผู้ที่มีเชื้อวัณโรคหลบซ่อนอยู่มีอาการกำเริบ หรือผู้ที่เป็นวัณโรคอยู่ก่อนมีอาการรุนแรงขึ้น นอกจากนี้ยังทำให้การทดสอบทูเบอร์คูลิน (Tuberculin skin test – TST) ให้ผลลบลวงเป็นเวลานาน 2-6 สัปดาห์หลังการเป็นหัด จึงทำให้แปลผลได้ไม่แน่นอน
- สตรีตั้งครรภ์ที่ป่วยเป็นโรคหัดในระยะไตรมาสแรกของการตั้งครรภ์ อาจเสี่ยงต่อการแท้งบุตร การคลอดก่อนกำหนด การตายคลอด (การคลอดทารกที่ตายในครรภ์) เกิดความผิดปกติแต่กำเนิดในทารก ทารกมีน้ำหนักตัวน้อย
- อื่น ๆ เช่น ครู้ป, ภาวะเกล็ดเลือดต่ำ, หลอดลมฝอยอักเสบ, กล้ามเนื้อหัวใจอักเสบ, เยื่อหุ้มหัวใจอักเสบ, เยื่อบุตาขาวอักเสบ จนกระจกตาเป็นแผล (Corneal ulcer), กระจกตาอักเสบ (Keratitis) ซึ่งอาจรุนแรงถึงขั้นทำให้ตาบอดได้, หูหนวกหูตึง ซึ่งอาจเกิดจากภาวะแทรกซ้อนของสมองอักเสบหรือประสาทหูเสื่อมจากการติดเชื้อหัดที่แพร่กระจายไปตามกระแสเลือด เป็นต้น
การวินิจฉัยโรคหัด
แพทย์สามารถวินิจฉัยโรคหัดได้จากอาการที่แสดง ซึ่งรวมถึงลักษณะของผื่น โดยเฉพาะการพบจุดขาวที่กระพุ้งแก้ม และจากการตรวจทางห้องปฏิบัติการ คือ การตรวจเลือดซีบีซี ซึ่งจะพบภาวะเม็ดเลือดขาวต่ำ นอกจากนั้นคือการตรวจทางห้องปฏิบัติการที่จำเพาะต่อโรคหัด ได้แก่
- การตรวจหาสารภูมิต้านทานโรคหัด (Antibody) ชนิดจี (G) โดยการเจาะ 2 ครั้งเทียบกัน ครั้งแรกเจาะวันที่ 7 หลังมีผื่นขึ้น ครั้งที่ 2 เจาะหลังจากครั้งแรกประมาณ 10-14 วัน ซึ่งจะพบว่ามีค่าต่างกันมากกว่า 4 เท่า
- การตรวจหาสารภูมิต้านทานโรคหัด (Antibody) ชนิดเอ็ม (M) โดยการเจาะตรวจภายในระหว่างวันที่ 4-30 หลังจากมีผื่นขึ้น
- การตรวจหาสารก่อภูมิต้านทานของโรคหัด (Antigen) ในเสมหะหรือสารคัดหลั่งที่ได้จากการป้ายหลังโพรงจมูกหรือจากปัสสาวะในระยะที่มีไข้ ซึ่งจะเป็นการตรวจด้วยเทคนิคพิเศษและยุ่งยาก จึงมักตรวจในเฉพาะผู้ป่วยที่ภาวะภูมิคุ้มกันบกพร่อง เพราะผู้ป่วยเหล่านี้มักตรวจหาแอนติบอดี (Antibody) ไม่พบ
สิ่งที่ตรวจพบในผู้ป่วยโรคหัด
- อาการไข้สูง 38.5 – 40.5 องศาเซลเซียส หน้าแดง ตาแดง หน้าตาบวมตุ่ย เปลือกตาแดง อาจตรวจพบต่อมน้ำเหลืองโตที่หลังหู หลังคอ และท้ายทอย
- ในระยะ 2 วันหลังมีไข้ มักพบจุดสีขาว ๆ เหลือง ๆ ขนาดเล็ก คล้ายเม็ดงาที่กระพุ้งแก้มบริเวณใกล้กับฟันกรามล่าง (ถ้าเป็นมากจะพบอยู่เต็มกระพุ้งแก้ม)
- หลังจากมีไข้ขึ้นประมาณ 3-4 วัน จะพบผื่นขึ้นที่ชายผม หน้าผาก หลังหู ใบหน้า ลำตัว แขนขา ฝ่ามือ และฝ่าเท้า
- โดยปกติถ้าไม่มีภาวะแทรกซ้อนจะได้ยินเสียงปอดเป็นเสียงปกติ ยกเว้นในรายที่มีโรคปอดอักเสบแทรกซ้อน เมื่อใช้เครื่องฟังตรวจปอดจะได้ยินเสียงกรอบแกรบ (Crepitation)
วิธีรักษาโรคหัด
- ให้การดูแลปฏิบัติตัวเหมือนโรคหวัด (ไข้หวัด) คือ
- พักผ่อนให้มาก ๆ ไม่ตรากตรำทำงานหนักหรือออกกำลังกายมากเกินไป
- อย่าถูกฝนหรือถูกอากาศเย็นจัด ห้ามอาบน้ำเย็น และควรสวมใส่เสื้อผ้าให้ร่างกายอบอุ่น
- ดื่มน้ำสะอาดให้มาก ๆ อย่างน้อยวันละ 8 แก้ว โดยอาจเป็นน้ำหวานหรือน้ำผลไม้ก็ได้ เพื่อป้องกันการขาดน้ำ
- อาหารที่รับประทานควรเป็นอาหารอ่อน ๆ เช่น ซุปไก่ร้อน ๆ น้ำข้าว น้ำหวาน น้ำส้ม น้ำผลไม้ หรือเครื่องดื่มร้อน ๆ เช่น ชาร้อน น้ำขิงอุ่น ๆ
- พยายามรับประทานอาหารให้ได้ตามปกติ โดยควรเป็นอาหารที่ปรุงสุกใหม่ ๆ รสไม่จัด ที่สำคัญคือผู้ป่วยไม่จำเป็นต้องงดของแสลง เพราะโรคนี้ไม่มีของแสลง โดยควรเน้นการรับประทานอาหารประเภทโปรตีนให้มาก ๆ เช่น เนื้อ นม ไข่ ถั่วต่าง ๆ
- ใช้ผ้าชุบน้ำชุบน้ำอุ่นหรือน้ำก๊อกอุณหภูมิปกติ (อย่าใช้น้ำเย็นจัดหรือน้ำแข็ง) เช็ดตัวเวลามีไข้สูง
- งดการสูบบุหรี่ หลีกเลี่ยงควันบุหรี่ และงดการดื่มเครื่องดื่มที่มีแอลกอฮอล์
- ให้การรักษาแบบประคับประคองไปตามอาการ เช่น
- ถ้ามีไข้ให้รับประทานยาพาราเซตามอล (Paracetamol) ในผู้ใหญ่ให้รับประทานครั้งละ 1-2 เม็ด (ชนิดเม็ด 500 มิลลิกรัม) ส่วนในเด็กที่มีอายุน้อยกว่า 12 ปี ให้ใช้ในขนาด 10-15 มิลลิกรัม/กิโลกรัม/ครั้ง สามารถรับประทานซ้ำได้ทุก 4-6 ชั่วโมง แต่สูงสุดไม่เกินวันละ 5 ครั้ง โดยควรรับประทานเฉพาะเวลาที่มีอาการ ถ้าไม่หายให้ซ้ำได้ทุก 4-6 ชั่วโมง สำหรับผู้ใหญ่ไม่ควรเกิน 8 เม็ดหรือ 4 กรัมต่อวัน ส่วนในเด็กไม่ควรเกิน 5 ครั้งต่อวัน และไม่ควรใช้ติดต่อกันเป็นเวลา 5 วัน เนื่องจากมีโอกาสเกิดพิษต่อตับ ผู้ที่มีอายุต่ำกว่า 19 ปี ควรหลีกเลี่ยงการใช้ยาแอสไพริน (Aspirin) เพราะอาจเป็นการเพิ่มความเสี่ยงการเกิดโรคเรย์ซินโดรม (Reye’s syndrome) ได้
- ถ้ามีอาการไอให้จิบน้ำผึ้งผสมมะนาว (น้ำผึ้ง 4 ส่วน น้ำมะนาว 1 ส่วน) แต่ถ้าไอมากให้รับประทานยาแก้ไอ ซึ่งในกลุ่มยาบรรเทาอาการไอนี้สามารถแบ่งได้เป็น 2 กลุ่มหลัก ๆ คือ ยาระงับการไอ (Antitussive) ที่ใช้สำหรับรักษาอาการไอระคายคอ ไอแห้ง ๆ ไม่มีเสมหะ เช่น ยาแก้ไอน้ำดำ (Brown mixture), เดกซ์โทรเมทอร์แฟน (Dextromethorphan), ไดเฟนไฮดรามีน (Diphenhydramine), โคเดอีน (Codeine) เป็นต้น และกลุ่มยาขับเสมหะ (Expectorant) ที่เหมาะสำหรับรักษาอาการไอแบบมีเสมหะหรือเสลด เช่น ไกวเฟนิซิน (Guaifenesin) เป็นต้น นอกจากนี้ยังมีกลุ่มยาที่เรียกว่า ยาละลายเสมหะ (Mucolytic agents) เช่น บรอมเฮกซีน (Bromhexine), คาร์โบซิสเทอีน (Carbocysteine), แอมบรอกซอล (Ambroxol), อะซิทิลซิสเทอีน (Acetylcysteine) เป็นต้น ซึ่งยาในสองกลุ่มหลังนี้จะมีขนาดการใช้ที่แตกต่างกันไป ทั้งนี้ขึ้นอยู่กับอายุ ความรุนแรง และสภาวะความเจ็บป่วยของร่างกาย ดังนั้นจึงควรให้แพทย์เป็นผู้วินิจฉัยสั่งจ่ายยาที่เหมาะสม ผู้ป่วยไม่ควรซื้อยาเหล่านี้มารับประทานเอง
- ถ้ามีอาการท้องเดิน ให้การรักษาแบบท้องเดิน เช่น การให้น้ำเกลือแร่
- ห้ามใช้ยาปฏิชีวนะ (Antibiotic) ซึ่งเป็นยาฆ่าเชื้อแบคทีเรีย เนื่องจากยานี้ไม่ได้มีผลต่อการฆ่าเชื้อหัดซึ่งเกิดจากเชื้อไวรัส เพราะฉะนั้นจึงห้ามใช้ยานี้ตั้งแต่ระยะแรกเป็น เพราะนอกจากจะไม่มีความจำเป็นต้องใช้แล้ว ยังอาจทำให้เกิดโรคปอดอักเสบชนิดร้ายแรงแทรกซ้อนซึ่งยากแก่การรักษาได้ด้วย ยกเว้นในรายที่มีการติดเชื้อแบคทีเรียแทรกซ้อน เช่น เกิดหูชั้นกลางอักเสบ หรือปอดอักเสบ แพทย์อาจให้รับประทานยาปฏิชีวนะ เช่น เพนิซิลลินวี (Penicillin V) หรืออะม็อกซีซิลลิน (Amoxicillin) ส่วนในรายที่แพ้เพนิซิลลินวีให้ใช้อิริโทรมัยซิน (Erythromycin) หรือร็อกซิโทรมัยซิน (Roxithromycin) แทน
- ให้วิตามินเอเสริมในขนาดสูงเพื่อช่วยเพิ่มภูมิคุ้มกันต้านทานโรคนี้ (ต้องให้โดยแพทย์เท่านั้น เพราะอาจก่อให้เกิดผลข้างเคียงคือ ตับอักเสบรุนแรง ปวดศีรษะ และอาเจียน) ซึ่งพบว่าจะช่วยลดความพิการและการเสียชีวิตจากภาวะแทรกซ้อนจากโรคหัดได้ถึง 50% แต่แพทย์จะให้เฉพาะในผู้ป่วยที่มีข้อบ่งชี้ดังนี้
- ผู้ป่วยอาการรุนแรงที่อาศัยอยู่ในประเทศด้อยพัฒนา ในบริเวณที่ยากจนของประเทศที่กำลังพัฒนา หรือในท้องถิ่นที่มีปัญหานี้
- ผู้ป่วยเด็กอายุ 6-24 เดือน ที่ต้องนอนอยู่ในโรงพยาบาลด้วยโรคหัดที่มีภาวะแทรกซ้อน
- ผู้ป่วยขาดสารอาหาร หรือสงสัยว่ามีภาวะขาดวิตามินเอ
- ผู้ป่วยที่มีปัญหาเรื่องลำไส้ดูดซึมไม่ดี จึงมักขาดวิตามินเอ
- ผู้ป่วยเคยมีประวัติเป็นโรคตาจากการขาดวิตามินเอ
- ผู้ป่วยที่มีภาวะภูมิคุ้มกันต้านทานโรคบกพร่อง
- ผู้ป่วยที่เพิ่งย้ายมาจากพื้นที่ที่มีอัตราการเสียชีวิตสูงจากโรคหัด
- ผู้ป่วยที่มีอาการรุนแรงที่มีข้อบ่งชี้เหล่านี้ แพทย์จะพิจารณาให้ยาสารภูมิคุ้มกันต้านทานโรคเพื่อเพิ่มภูมิคุ้มกัน ได้แก่ ผู้ป่วยเด็กอายุ 6-12 เดือน, ผู้ป่วยเด็กอายุน้อยกว่า 6 เดือน ซึ่งเกิดจากมารดาที่ไม่มีภูมิคุ้มกันต้านทานต่อโรคหัด, ผู้ป่วยที่เป็นสตรีตั้งครรภ์, ผู้ป่วยที่มีภาวะภูมิคุ้มกันต้านทานโรคบกพร่อง เช่น ผู้ติดเชื้อเอชไอวี เป็นต้น
- คำแนะนำและการปฏิบัติตัวของผู้ป่วยโรคหัด
- ผู้ป่วยควรแยกตัวออกจากผู้อื่น อย่าไปคลุกคลีกับผู้อื่นจนกว่าจะพ้นระยะติดต่อ
- โรคนี้ไม่มีของแสลง เมื่อเด็กกินได้ควรบำรุงด้วยอาหาร โดยเฉพาะอย่างยิ่งพวกเนื้อ นม ไข่ และถั่วต่าง ๆ ซึ่งจะช่วยทำให้เด็กมีภูมิคุ้มกันต้านทานโรคนี้ได้มากขึ้น อีกทั้งการอดของแสลงยังอาจทำให้เกิดโรคแทรกซ้อนตามมาได้ง่ายขึ้น และอาจกลายเป็นโรคขาดสารอาหารได้ด้วย
- โรคหัดเป็นโรคที่เกิดจากเชื้อไวรัส การรักษาจึงเป็นเพียงแต่ดูแลรักษาไปตามอาการ ซึ่งส่วนใหญ่ผู้ป่วยจะหายได้เองภายใน 1-2 สัปดาห์ ส่วนการที่ชาวบ้านให้ผู้ป่วยกินยาเขียวแล้วหายได้นั้นก็เป็นเพราะเหตุนี้ อย่างไรก็ตาม แพทย์จะเฝ้าติดตามดูภาวะแทรกซ้อนที่อาจจะเกิดขึ้นอย่างใกล้ชิด โดยเฉพาะอย่างยิ่งถ้าโรคนี้เกิดขึ้นในผู้ใหญ่ เพราะมักจะมีความรุนแรงและโรคแทรกซ้อนมากกว่าในเด็ก
- โดยรวมแล้วอาการไข้จะเป็นอยู่ประมาณ 1 สัปดาห์ และเมื่อมีผื่นขึ้นที่เท้า ไข้จะลดลง ถ้ายังไม่ลดหรือลดแล้วกลับมากำเริบขึ้นใหม่ ควรนึกถึงภาวะแทรกซ้อนจากเชื้อแบคทีเรีย เช่น ปอดอักเสบ หูชั้นกลางอักเสบ หลอดลมอักเสบ
- ในสตรีตั้งครรภ์และในผู้ป่วยที่มีภูมิคุ้มกันต่ำเมื่อเป็นโรคหัดมักจะมีอาการรุนแรงและอาจเกิดโรคปอดอักเสบหรือสมองอักเสบได้มากกว่าคนทั่วไป ซึ่งจำเป็นต้องเฝ้าระวังอย่างใกล้ชิด ถ้าสงสัยว่ามีโรคแทรกซ้อนเกิดขึ้นควรรีบไปพบแพทย์โดยเร็ว
- ถ้ามีอาการหอบมากหรือนับหายใจเร็วกว่าปกติ (ในเด็กอายุ 0-2 เดือน จะหายใจมากกว่า 60 ครั้ง/นาที อายุ 2-12 เดือน จะหายใจมากกว่า 50 ครั้ง/นาที และอายุ 1-5 ปี จะหายใจมากกว่า 40 ครั้ง/นาที) ให้สงสัยว่าเป็นปอดอักเสบรุนแรง หรือถ้ามีอาการท้องเดินจนมีอาการขาดน้ำรุนแรง หรือซึม ชัก ให้สงสัยว่าเป็นสมองอักเสบ ควรรีบพาไปพบแพทย์โดยด่วน เพราะอาจมีอันตรายถึงทำให้เสียชีวิตได้
- หัดเป็นโรคที่เกิดจากเชื้อไวรัสที่สามารถแพร่กระจายได้อย่างรวดเร็ว เด็กที่ไม่เคยออกหัดหรือฉีดวัคซีนป้องกันหัดมาก่อนจึงมีโอกาสเป็นโรคนี้กันเกือบทุกคน เมื่อเป็นแล้วมักจะมีภูมิคุ้มกันไปจนตลอดชีวิต และจะไม่เกิดขึ้นซ้ำอีก ผู้ปกครองบางคนอาจเข้าใจผิดคิดว่าลูกออกหัดหลายครั้ง ทั้ง ๆ ที่ความจริงแล้วเด็กอาจเป็นไข้ผื่นขึ้นจากสาเหตุอื่น ๆ ก็ได้ เช่น หัดเยอรมัน ส่าไข้ ผื่นแพ้ยา เป็นต้น
- มีความเชื่อกันว่า ถ้าผู้ป่วยมีไข้สูงที่ชวนให้สงสัยว่าเป็นหัด แต่ไม่มีผื่นขึ้น มักจะมีภาวะแทรกซ้อนร้ายแรง จึงเรียกอาการเช่นนี้ว่า “หัดหลบใน” และมักจะให้กินยาเขียวเพื่อกระทุ้งให้ผื่นขึ้น ซึ่งความจริงแล้วคำว่าหัดหลบในนี้อาจมีความหมายได้สองแง่ แง่หนึ่งหมายถึง อาการของหัดในผู้ที่มีภูมิคุ้มกันต่ำ เช่น เด็กขาดอาหาร ผู้ป่วยมะเร็งและเอดส์ หรือผู้ที่มีความผิดปกติเกี่ยวกับระบบภูมิคุ้มกัน ซึ่งคนกลุ่มนี้เมื่อเป็นหัดแล้วจะไม่มีผื่นขึ้น เพราะร่างกายไม่มีปฏิกิริยาต่อเชื้อหัด (ซึ่งจะแสดงออกมาเป็นผื่นตามตัว) จึงเรียกว่า “หัดหลบใน” ผู้ป่วยมักมีโรคแทรกซ้อนรุนแรง เช่น ปอดอักเสบ ทำให้เสียชีวิตได้ ส่วนอีกแง่หนึ่งอาจหมายถึง อาการไข้สูงที่เกิดจากโรคติดเชื้อร้ายแรง เช่น ปอดอักเสบ สมองอักเสบ ที่เกิดจากเชื้อตัวอื่น ซึ่งพวกนี้จะมีอาการคล้ายหัด แต่ไม่มีผื่นขึ้น เมื่อเป็นแล้วก็อาจทำให้เสียชีวิตได้
- โดยทั่วไปโรคนี้จะหายได้ใน 10-14 วัน นับตั้งแต่วันที่เริ่มมีอาการวันแรก และสามารถไปโรงเรียนหรือทำงานได้หลังจากไข้ลง หรือผื่นหายไปแล้ว 7 วัน
- เมื่อเป็นโรคหัดหรือสงสัยว่าเป็นโรคหัด ควรรีบไปพบแพทย์เมื่อมีอาการของโรคหัดค่อนข้างรุนแรง (เช่น มีไข้สูง รับประทานอาหารไม่ได้), เป็นผู้ที่มีข้อบ่งชี้ที่ต้องให้สารภูมิคุ้มกันต้านทานโรคหรือวิตามินเอดังที่กล่าวมา, เมื่อมีภาวะแทรกซ้อนจากโรคหัดเกิดขึ้น เช่น การกลับมีไข้ขึ้นมาใหม่หลังจากไข้ลงแล้ว (ปกติแล้วเมื่อผื่นขึ้นประมาณ 2-3 วัน ไข้จะหายไป) หรือมีอาการติดเชื้อตามระบบต่าง ๆ (เช่น ปวดหู มีน้ำหนองไหลจากภาวะหูอักเสบติดเชื้อ มีอาการไอ มีเสมหะมาก หอบเหนื่อย หายใจเสียงดังจากภาวะติดเชื้อทางเดินหายใจส่วนต่าง ๆ มีอาการปวดศีรษะ ซึม ชักจากภาวะสมองอักเสบ มีอาการท้องเดินจากลำไส้อักเสบ และมีอาการปวดท้องมากจากไส้ติ่งอักเสบ หรือต่อมน้ำเหลืองในท้องอักเสบ เป็นต้น)
- สมุนไพรรักษาโรคหัด (ตามองค์ความรู้ดั้งเดิม) มีอยู่ด้วยกันหลายชนิด เช่น
- กรดน้ำ (Scoparia dulcis Linn.) ช่วยลดอาการเป็นหัด โดยใช้ลำต้นสดนำมาต้มแล้วกรองเอาแต่น้ำกินติดต่อกัน 3 วัน
- ขมิ้นอ้อย (urcuma zedoaria (Christm.) Roscoe) ใช้เป็นยาแก้หัดหลบใน ด้วยการใช้เหง้า 5 แว่น และต้นต่อไส้ 1 กำมือ นำมาต้มรวมกับน้ำปูนใสพอสมควร แล้วนำมาใช้ดื่มเป็นยาก่อนอาหารเช้าและเย็น ครั้งละ 1 ถ้วยชา
- ข่าต้น (Cinnamomum porrectum (Roxb.) Kosterm.) ให้ใช้เมล็ดข่าต้นประมาณ 5-6 กรัม นำมาบดให้เป็นผงชงกับน้ำรับประทานเป็นยาแก้ไข้หวัด แก้ไอ อาการไอเรื้อรัง ตัวร้อน ออกหัดตัวร้อน
- จอก (Pistia stratiotes L.) ใช้ใบสดประมาณ 100 กรัม นำมาตากให้แห้งหรือผิงไฟให้แห้ง แล้วบดเป็นผงผสมกับน้ำผึ้งทำเป็นยาเม็ด ทยอยกินให้หมดภายใน 1 วัน หรือจะใช้ใบแห้งต้มกับน้ำ นำมาอบผิว แล้วใช้น้ำยาที่ต้มได้มาล้างบริเวณที่เป็นซ้ำอีกครั้งหนึ่ง
- ฉัตรทอง (Alcea rosea L.) ใช้ดอกที่บานเต็มที่แล้ว (สดหรือแห้งก็ได้) นำมาต้มกินหรือบดเป็นผงกิน
- ปลาไหลเผือก (Eurycoma longifolia Jack) เปลือกลำต้นนำมาต้มเอาน้ำกินเป็นยาแก้ไข้เหือดหัด
- แพงพวยน้ำ (Ludwigia adscendens (L.) H.Hara) ใช้ต้นสด 60 กรัม นำมาตำคั้นเอาแต่น้ำ นำไปนึ่งก่อนรับประทานเป็นยาแก้ออกหัด
- แพงพวยฝรั่ง (Catharanthus roseus (L.) G.Don) ใช้ต้นสด 30-60 กรัม นำมาคั้นเอาแต่น้ำ แล้วต้มดื่ม
- สนทราย (Baeckea frutescens L.) ใช้ใบตำพอกแก้โรคผิวหนัง กลากเกลื้อน ผดผื่นคัน แก้ออกหัด
- สะเดา (Azadirachta indica A.Juss.) ใช้ก้านสะเดา 33 ก้าน ต้มกับน้ำ 10 ลิตร แล้วต้มจนเหลือน้ำ 5 ลิตร ยกลงทิ้งไว้รอให้เย็น ผสมกับน้ำเย็น 1 ขัน ใช้อาบให้ทั่วร่างกายวันละ 1-2 ครั้ง จนกว่าจะหาย และต้องระวังอย่าอาบช่วงที่เม็ดหัดผุดขึ้นมาใหม่ ๆ แต่ให้อาบในช่วงที่เม็ดหัดออกเต็มที่แล้ว
- สำมะงา (Volkameria inermis L.) ตำรายาไทย จะใช้ใบเป็นยาทาภายนอก โดยนำมาพอก ต้มกับน้ำอาบ หรือใช้ชะล้างตามร่างกาย หรือใช้ไอน้ำอบร่างกายเป็นยารักษาโรคผิวหนังต่าง ๆ รวมทั้งแก้หัด
- เสลดพังพอนตัวเมีย (Clinacanthus nutans (Burm.f.) Lindau) ใช้ใบสดประมาณ 7 กำมือ นำมาต้มกับน้ำ 8 แก้ว ต้มให้เดือด 30 นาที เทยาออกและผึ่งให้เย็น แล้วนำใบสดมาอีก 7 กำมือ ตำผสมกับน้ำ 8 แก้ว แล้วเอาน้ำยาทั้งสองมาผสมกัน ใช้ทั้งกินและชโลมทา (ยาชโลมให้ใส่พิมเสนลงไปเล็กน้อย) ส่วนเด็กที่เป็นหัด ให้กินวันละ 3 ครั้ง ครั้งละครึ่งแก้ว
- หญ้าคา (Imperata cylindrica (L.) Raeusch.) ใช้รากแห้งประมาณ 30 กรัม ต้มเอาแต่น้ำ ดื่มบ่อย ๆ ช่วยแก้ออกหัด
- หญ้าแพรก (Cynodon dactylon (L.) Pers.) ทั้งต้นใช้ต้มกับน้ำกินเป็นยาแก้ไข้พิษ ไข้กาฬ ไข้หัว รวมถึงเหือดหัด
- อ้อเล็ก (Phragmites australis (Cav.) Trin. ex Steud.) ตำรับยาแก้ออกหัด ให้ใช้รากอ้อเล็กสด 100 กรัม, ถั่วดำ 50 กรัม, ถั่วแดง 50 กรัม, ถั่วเขียว 50 กรัม นำมารวมกันต้มกับน้ำจนถั่วเปื่อย ใส่น้ำตาลทรายแดงลงไปเล็กน้อย จึงคั้นเอาแต่น้ำมาแบ่งรับประทานครั้งละ 30 ซีซี วันละ 1-2 ครั้ง โดยให้รับประทานติดต่อกันประมาณ 1 สัปดาห์
- แอหนัง (Crossostephium chinense (A.Gray ex L.) Makino) ให้ใช้ใบสดนำมาต้มเอาแต่น้ำมาอาบใช้ชะล้างร่างกายช่วยแก้ออกหัด
- สมุนไพรอื่น ๆ เช่น ทั้งต้นเครือปลาสงแดง (Ichnocarpus frutescens (L.) W.T.Aiton ), รากแห้งคว่ำตายหงายเป็น (Bryophyllum pinnatum (Lam.) Oken), ใบเตย (Pandanus amaryllifolius Roxb.), ใบผักชี (Coriandrum sativum L.), ทั้งต้นผักเป็ดน้ำ (Alternanthera philoxeroides (Mart.) Griseb.), ใบผักหวานบ้าน (Sauropus androgynus (L.) Merr.), ใบพลับพลึงตีนเป็ด (Hymenocallis littoralis (Jacq.) Salisb.), ใบพลับพลึงดอกขาว (Crinum asiaticum L.), ใบและหัวพลับพลึงดอกแดง (Crinum × amabile Donn), ใบพลูคาว (Houttuynia cordata Thunb.), ทั้งต้นไมยราบ (Mimosa pudica L.), ใบหูเสือ (Saxifraga stolonifera Curtis), รากหญ้าขัด (Sida rhombifolia L.) เป็นต้น

วิธีป้องกันโรคหัด
- โรคนี้สามารถป้องกันได้โดยการฉีดวัคซีนป้องกันโรคหัดซึ่งมีทั้งชนิดเดียว (Measles vaccine) และวัคซีนรวมเอ็มเอ็มอาร์ป้องกันโรคหัด คางทูม และหัดเยอรมัน (MMR ย่อมาจาก M = Measles (โรคหัด), M=Mumps (โรคคางทูม), R = Rubella (โรคหัดเยอรมัน)) ซึ่งในบ้านเราแนะนำให้ฉีดเข็มแรกเมื่อเด็กอายุได้ 9-12 เดือน และให้ฉีดเข็มที่ 2 เมื่ออายุได้ 4-6 ปี และไม่จำเป็นต้องฉีดกระตุ้นภูมิคุ้มกันอีก ซึ่งภูมิคุ้มกันต้านทานโรคคางทูมจะคงอยู่ไปได้ตลอดชีวิต แต่ในกรณีที่มีการระบาดเกิดขึ้น สามารถฉีดวัคซีนเข็มแรกได้ตั้งแต่อายุ 6-9 เดือน และควรฉีดซ้ำอีก 2 ครั้ง เมื่ออายุได้ 12 เดือน และ 4-6 ปี (เด็กที่เคยฉีดวัคซีนมาเพียง 1 เข็ม ซึ่งปกติจะต้องฉีด 2 เข็ม เมื่อเติบโตเป็นผู้ใหญ่แล้วจะมีโอกาสที่ภูมิคุ้มกันจากวัคซีนจะลดลงจนไม่สามารถป้องกันเชื้อหัดและทำให้เป็นโรคหัดได้ หรือในบางกรณีแม้จะฉีดวัคซีนครบ 2 เข็มแล้ว ก็ยังอาจเป็นโรคหัดได้ เพียงแต่จะมีอาการต่าง ๆ น้อย มีผื่นขึ้นน้อย)
- ในผู้หญิงที่ยังไม่เคยเป็นหัดควรฉีดวัคซีนป้องกันตั้งแต่ก่อนแต่งงานหรือก่อนตั้งครรภ์
- ผู้สัมผัสใกล้ชิดกับผู้ป่วยในระยะติดต่อ คือ ระยะตั้งแต่ 4 วันก่อนผื่นขึ้นจนกระทั่ง 4 วันหลังเริ่มมีผื่นขึ้น ถ้าไม่เคยเป็นโรคหัดและไม่เคยฉีดวัคซีนป้องกันหัดมาก่อนควรปรึกษาแพทย์ ซึ่งแพทย์จะมีแนวทางในการปฏิบัติดังนี้
- ถ้าสัมผัสมาภายใน 5 วัน แพทย์จะฉีดวัคซีนป้องกันหัดให้ทันที ส่วนเด็กที่มีอายุต่ำกว่า 1 ปี แพทย์จะฉีดอิมมูนโกลบูลิน (Immunoglobulin) ซึ่งเป็นสารภูมิต้านทานร่วมด้วย และฉีดวัคซีนอีกครั้งเมื่ออายุได้ 15 เดือน
- ในเด็กที่มีอายุเกิน 1 ปี และสัมผัสมานานเกิน 5 วัน แพทย์จะฉีดวัคซีนและแอมมูนโกลบูลิน และฉีดวัคซีนซ้ำในอีก 5 เดือนต่อมา
- ในช่วงที่มีการระบาดเกิดขึ้นหรือมีคนใกล้ชิดป่วยเป็นโรคหัด ควรปฏิบัติดังนี้
- ในช่วงที่มีการระบาดของโรคหัด ควรหลีกเลี่ยงการเข้าไปในที่ที่มีผู้คนแออัด เช่น ห้างสรรพสินค้า สถานบันเทิง งานมหรสพ เป็นต้น แต่ถ้าหลีกเลี่ยงไม่ได้ ควรสวมหน้ากากอนามัย หมั่นล้างมือด้วยน้ำกับสบู่ให้สะอาด หรือชโลมมือด้วยแอลกอฮอล์เพื่อกำจัดเชื้อโรคที่อาจติดมาจากการสัมผัสถูกเสมหะของผู้ป่วย และอย่าใช้นิ้วมือขยี้ตาหรือแคะไชจมูกถ้ายังไม่ได้ล้างมือให้สะอาด
- อย่าเข้าใกล้หรือนอนรวมกับผู้ป่วย แต่ถ้าจำเป็นต้องดูแลผู้ป่วยอย่างใกล้ชิด ควรสวมหน้ากากอนามัยและหมั่นล้างมือด้วยน้ำกับสบู่ให้สะอาดอยู่เสมอ
- ไม่ใช้สิ่งของเครื่องใช้ เช่น แก้วน้ำ จาน ชาม ผ้าเช็ดหน้า ผ้าเช็ดตัว โทรศัพท์ ของเล่น เครื่องใช้ต่าง ๆ ฯลฯ ร่วมกับผู้ป่วย และควรหลีกเลี่ยงการสัมผัสมือกับผู้ป่วยโดยตรง
- ผู้ป่วยควรแยกตัวออกห่างจากผู้อื่น ไม่นอนปะปนหรืออยู่คลุกคลีใกล้ชิดกับผู้อื่น เวลาไอหรือจามควรใช้ผ้าปิดปากและจมูก ส่วนเวลาที่เข้าไปในสถานที่ที่มีคนอยู่กันมาก ๆ ควรสวมหน้ากากอนามัยด้วยทุกครั้ง
เรื่องที่เกี่ยวข้อง
- คางทูม อาการ สาเหตุ และการรักษาโรคคางทูม 13 วิธี !!
- หัดเยอรมัน อาการ สาเหตุ และการรักษาโรคหัดเยอรมัน 10 วิธี !!
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “หัด (Measles/Rubeola)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 396-400.
- หาหมอดอทคอม. “โรคหัด (Measles)”. (พญ.สลิล ศิริอุดมภาส). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [25 ก.ค. 2016].
- Siamhealth. “โรคหัด Measles”. [ออนไลน์]. เข้าถึงได้จาก : www.siamhealth.net. [26 ก.ค. 2016].
ภาพประกอบ : www.nhs.uk, www.wikimedia.org (by Cynthia S. Goldsmith), www.cmaj.ca, westjem.com, thebluntdissection.org, www.uark.edu, www.cdc.gov, www.news.iastate.edu
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)