โรคหลอดเลือดหัวใจ
โรคหลอดเลือดหัวใจ, โรคของหลอดเลือดหัวใจ, โรคหลอดเลือดเลี้ยงหัวใจ หรือ โรคหลอดเลือดโคโรนารี (ภาษาอังกฤษ : Coronary artery disease : CAD หรือ Coronary heart disease : CHD) คือ โรคที่เกิดจากการเกาะของไขมันภายในผนังหลอดเลือดหัวใจ ทำให้หลอดเลือดตีบแคบลงหรืออุดตันจนปิดกั้นการไหลเวียนของเลือด ส่งผลให้กล้ามเนื้อหัวใจขาดเลือดไปเลี้ยง หากเกิดขึ้นเพียงชั่วครั้งชั่วคราวก็จะมีอาการเจ็บแน่นหน้าอกเพียงชั่วขณะ ซึ่งจะเป็น ๆ หาย ๆ เวลามีสาเหตุมากระตุ้นให้กำเริบ แต่ถ้าเกิดมีลิ่มเลือดไปอุดตันในหลอดเลือดหัวใจก็จะทำให้กล้ามเนื้อหัวใจตายเฉียบพลัน ซึ่งถือเป็นภาวะที่มีอันตรายร้ายแรงและอาจทำให้เสียชีวิตได้อย่างกะทันหัน
โรคหลอดเลือดหัวใจจัดเป็นโรคของผู้ใหญ่ที่พบได้ตั้งแต่คนวัยหนุ่มสาวไปจนถึงผู้สูงอายุ เป็นโรคที่มักพบได้มากขึ้นตามอายุ ส่วนมากจะมีอาการกำเริบเมื่อมีอายุมากกว่า 40 ปีขึ้นไป (มักไม่พบในผู้ชายอายุต่ำกว่า 30 ปี หรือผู้หญิงอายุต่ำกว่า 40 ปี ที่ไม่มีโรคประจำตัวอยู่ก่อน) ในช่วงวัยเจริญพันธุ์นี้จะพบโรคนี้ในผู้ชายมากกว่าผู้หญิง แต่หลังจากวัยหมดประจำเดือนไปแล้วทั้งผู้ชายและผู้หญิงจะมีโอกาสเกิดโรคนี้ได้ใกล้เคียงกัน โรคนี้พบได้มากในผู้ที่มีปัจจัยเสี่ยง เช่น มีอายุมาก สูบบุหรี่ ขาดการออกกำลังกาย เป็นโรคอ้วน โรคเบาหวาน ความดันโลหิตสูง ไขมันในเลือดสูง ฯลฯ คนที่อยู่ดีกินดี คนที่มีอาชีพทำงานนั่งโต๊ะ และคนที่อาศัยอยู่ในเมืองจึงมีโอกาสเป็นโรคนี้ได้มากกว่าคนยากจน คนที่มีอาชีพใช้แรงงาน และคนที่อาศัยอยู่ในชนบท
หมายเหตุ : โรคหัวใจ (Heart disease) มีอยู่ด้วยกันหลายโรค แต่ที่พบได้บ่อยที่สุดและเป็นสาเหตุของการเสียชีวิตได้สูงติด 1 ใน 4 ของสาเหตุการเสียชีวิตของคนทั่วโลกรวมทั้งประเทศไทยคือ “โรคหลอดเลือดหัวใจ” ซึ่งโดยทั่วไปเมื่อกล่าวถึงโรคหัวใจมักจะหมายถึงโรคนี้
สาเหตุของโรคหลอดเลือดหัวใจ
โรคนี้มีสาเหตุมาจากผนังหลอดเลือดแดงแข็งและหนาตัวขึ้น (Atherosclerosis) ซึ่งเกิดเนื่องจากการมีไขมันไปเกาะอยู่ภายในผนังหลอดเลือด เรียกว่า “ตะกรันท่อหลอดเลือด” (Artherosclerotic plaque) ซึ่งจะค่อย ๆ พอกหนาตัวขึ้นทีละน้อยจนช่องทางเดินของเลือดตีบแคบลง เลือดจึงไปเลี้ยงหัวใจได้น้อยลง และในขณะที่กล้ามเนื้อหัวใจต้องการออกซิเจนมากขึ้นในการเผาผลาญให้เกิดพลังงานเพื่อใช้ทำกิจกรรมต่าง ๆ (เช่น ในขณะที่ออกแรงมาก ๆ ในการทำงานหรือเคลื่อนไหวร่างกาย หรือเมื่อมีอารมณ์รุนแรงหรือมีความเครียดสูง) หรือในขณะที่มีออกซิเจนไปเลี้ยงกล้ามเนื้อหัวใจน้อยลง (เช่น หลอดลือดหดตัวในขณะที่สูบบุหรี่หรือจากการมีความเครียดสูง เลือดไปเลี้ยงกระเพาะอาหารจำนวนมากหลังรับประทานข้าวอิ่มจัด ๆ หรือเมื่อเสียเลือดหรือโลหิตจาง) ผู้ป่วยก็จะเกิดอาการเจ็บหน้าอกเนื่องจากหัวใจขาดเลือดไปเลี้ยงชั่วขณะ แต่เมื่อขจัดสาเหตุดังกล่าวออกไป (เช่น กำจัดความเครียด หยุดการใช้แรงและสูบบุหรี่) อาการเจ็บหน้าอกก็จะทุเลาไปเอง ซึ่งเราเรียกภาวะดังกล่าวนี้ว่า “โรคหัวใจขาดเลือดชั่วขณะ” (Angina pectoris) หากปล่อยไว้นาน ๆ ตะกรันท่อหลอดเลือดที่เกาะอยู่ภายในผนังหลอดเลือดหัวใจจะเกิดการฉีกขาดหรือแตกออก เกล็ดเลือดก็จะจับตัวกันจนกลายเป็นลิ่มเลือดและอุดกั้นช่องทางเดินของเลือด ทำให้กล้ามเนื้อหัวใจขาดเลือดอยู่เป็นเวลานานจนเซลล์กล้ามเนื้อหัวใจตาย ผู้ป่วยจึงเกิดอาการเจ็บแน่นหน้าอกอย่างรุนแรง ซึ่งเป็นภาวะฉุกเฉินและเป็นอันตรายถึงชีวิตอย่างเฉียบพลันได้ เรียกว่า “โรคกล้ามเนื้อหัวใจตายเฉียบพลัน” (Acute myocardial information) ในช่วงแรกที่ร่างกายยังสามารถปรับตัวได้ ตะกรันท่อหลอดเลือดที่ใหญ่ขึ้นนั้นจะยังไม่ทำให้เกิดอาการแต่อย่างใด เพราะหลอดเลือดของเรายังสามารถขยายออกทางด้านนอกได้ ซึ่งในระยะนี้การวินิจฉัยจะมีเพียงวิธีเดียวคือการตรวจด้วยคลื่นเสียงสะท้อนความถี่สูงเพื่อดูความหนาตัวของผนังหลอดเลือด แต่เมื่อผ่านไปจนร่างกายของเราไม่สามารถปรับตัวหรือขยายออกทางด้านนอกได้แล้ว ตะกรันท่อหลอดเลือดที่ใหญ่ขึ้นก็จะขยายเข้าไปในท่อของหลอดเลือด เมื่อโตมากขึ้น ๆ จนรูของท่อหลอดเลือดเหลือน้อยกว่า 50% ก็จะทำให้ความเร็วของเลือดเพิ่มขึ้น เมื่อเลือดไหลเวียนอย่างรวดเร็วไปกระแทกผนังหลอดเลือดและตะกรัน ก็จะทำให้พังผืดที่หุ้มตะกรันเกิดการฉีกขาดหรือแตกออก เกิดเลือดออกในตะกรัน เมื่อเลือดออกเกิดแผลขึ้นก็จะเกิดเป็นก้อนเลือด ถ้าก้อนเลือดอยู่กับที่ไม่ไปไหนก็จะมีพังผืดมาหุ้มไว้ไม่หลุดไปไหน แต่ถ้าก้อนเลือดเกิดไหลไปอุดตันตามอวัยวะต่าง ๆ ก็จะทำให้เลือดไปเลี้ยงกล้ามเนื้อหัวใจได้ไม่เพียงพอ หรือถ้าโชคดีอาจยังไม่เกิดเรื่อง ตะกรันจะค่อย ๆ โตขึ้นเรื่อย ๆ จนไปทำให้ขนาดของท่อหลอดเลือดเล็กลงมากจนตันได้เช่นกัน
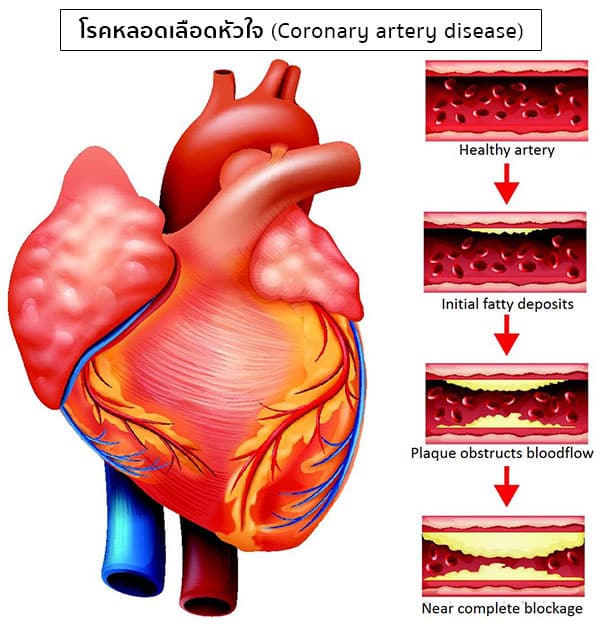
สำหรับปัจจัยเสี่ยงที่ก่อให้เกิดกระบวนการเหล่านี้ ได้แก่
- ไขมันในเลือดสูงหรือผิดปกติ เพราะการมีไขมันในเลือดที่มากเกินไปอาจก่อให้เกิดโรคหลอดเลือดหัวใจได้ ซึ่งในที่นี้ก็คือไขมันเลว (LDL) ที่เป็นตัวการปิดกั้นหลอดเลือดหัวใจ ซึ่งถือเป็นความเสี่ยงต่อการเกิดโรคเกี่ยวกับหัวใจ (ส่วนไขมันดี (HDL) นั้นจะทำหน้านำไขมันเลวออกจากเซลล์ต่าง ๆ และลดความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจได้)
- โรคเบาหวาน ผู้ป่วยเบาหวานจะมีความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจมากถึง 2 เท่า เพราะระดับน้ำตาลในเลือดสูงเรื้อรังจะส่งผลให้เกิดการเสื่อมของหลอดเลือดทั้งขนาดเล็กและขนาดใหญ่ ทำให้เซล์เยื่อบุภายในหลอดเลือดทำงานผิดปกติ เป็นปัจจัยทำให้หลอดเลือดแดงแข็งและหนาขึ้น ทำให้อวัยวะต่าง ๆ ของร่างกายเสื่อมสภาพและถูกทำลาย และมีผลต่อการปิดกั้นการไหลเวียนของเลือด จนก่อให้เกิดโรคหลอดเลือดหัวใจตามมาได้
- โรคความดันโลหิตสูง เพราะความดันโลหิตที่สูงจะส่งผลทำให้หัวใจทำงานหนักจนเกิดภาวะหลอดเลือดแข็งตัว ซึ่งอาจนำไปสู่โรคหลอดเลือดหัวใจ (ภาวะความดันโลหิตสูงมีเกณฑ์ในการวินิจฉัย คือ มีค่าสูงกว่าหรือเท่ากับ 140/90 มิลลิเมตรปรอท) ทั้งนี้พบว่าการรับประทานเกลือโซเดียมมากเป็นสาเหตุสำคัญที่ทำให้ความดันโลหิตสูงเพิ่มมากขึ้นด้วย และโรคความดันโลหิตสูงยังมักเกิดร่วมกับโรคเรื้อรังอื่น ๆ เช่น เบาหวานและไขมันในเลือดสูง
- ภาวะหลอดเลือดอุดตัน (Thrombosis) เพราะเป็นภาวะที่เลือดจับตัวกันเป็นลิ่มหรือก้อนในหลอดเลือดหรือเส้นเลือดใหญ่ หากภาวะนี้เกิดขึ้นในหลอดเลือดหัวใจก็จะทำให้หลอดเลือดตีบและขัดขวางการทำงานของกล้ามเนื้อหัวใจในการสำรองเลือดได้ จึงอาจส่งผลต่อภาวะหัวใจวาย
- ภาวะน้ำหนักตัวเกินหรืออ้วน (โดยเฉพาะในผู้ที่มีดัชนีมวลกายมากกว่าหรือเท่ากับ 30 กิโลกรัม/ตารางเมตร) เพราะเป็นปัจจัยเสี่ยงต่อการเกิดโรคความดันโลหิตสูง เบาหวาน และไขมันในเลือดสูง การปล่อยให้น้ำหนักตัวเพิ่มขึ้นเรื่อย ๆ หรือการมีดัชนีมวลกายที่มากขึ้นจึงเป็นการเพิ่มความเสี่ยงต่อการเกิดโรคหัวใจและหลอดเลือด
- ความเครียด ปัจจัยด้านความเครียดที่ทำให้เสี่ยงต่อการเกิดโรคหัวใจและหลอดเลือด คือ สภาพจิตที่โศกเศร้าเรื้อรังติดต่อกันเป็นเวลานานและยังไม่สามารถจัดการกับสาเหตุของความเครียดนั้นได้, ภาวะเก็บกดด้านอารมณ์, ขาดการเชื่อมสัมพันธ์และแรงสนับสนุนทางสังคมและครอบครัว, ความรู้สึกไม่เป็นมิตร และการคิดว่าตนเองมีปมด้อยเรื่องฐานะทางเศรษฐกิจและสังคม โดยภาวะความเครียดจะส่งผลทำให้หลอดเลือดต่าง ๆ โดยเฉพาะหลอดเลือดหัวใจและหลอดเลือดสมองบีบหดตัว ทำให้ช่องในหลอดเลือดตีบแคบลง ส่งผลให้กล้ามเนื้อหัวใจและเซลล์สมองขาดเลือดได้
- การสูบบุหรี่ ผู้ที่สูบบุหรี่เป็นประจำ รวมถึงผู้ที่เคยสูบบุหรี่ติดต่อกันมาเป็นเวลานานและเพิ่งหยุดสูบได้ไม่นาน ผู้ที่ไม่สูบบุหรี่แต่ได้รับควันบุหรี่ และผู้ที่บริโภคยาสูบแบบไม่มีควัน (เช่น ยาเส้น ยาฉุน) จะมีความเสี่ยงต่อการเป็นโรคหัวใจขาดเลือดได้มากกว่าคนที่ไม่สูบบุหรี่ถึง 2.4 เท่า เพราะสารพิษในบุหรี่จะไปทำลายเซลล์ของหลอดเลือดโดยตรงจึงมีความสัมพันธ์กับการเกิดโรค เช่น สารนิโคตินเป็นตัวขัดขวางการไหลเวียนของเลือด กระตุ้นให้หัวใจทำงานหนักขึ้น และยังไปทำลายเยื่อบุผนังหลอดเลือดชั้นในของหลอดเลือดแดง, ก๊าซคาร์บอนมอนอกไซด์เป็นตัวทำลายคุณสมบัติในการเป็นพาหะนำออกซิเจนของเม็ดเลือดแดง ทำให้เม็ดเลือดแดงไม่สามารถจับออกซิเจนได้เท่าเวลาปกติ จึงเกิดการขาดออกซิเจน เป็นผลทำให้หัวใจต้องทำงานหนักขึ้น, ก๊าซไฮโดรเจนไซยาไนด์เป็นตัวทำให้หลอดเลือดแดงแข็ง นอกจากนี้ควันบุหรี่ยังทำให้เกล็ดเลือดเกาะกันมากขึ้น ทำให้เลือดจับตัวกันเป็นลิ่มหรือก้อนได้ง่ายขึ้น ซึ่งปัจจัยต่าง ๆ เหล่านี้จะส่งเสริมให้เกิดหลอดเลือดแดงตีบหรืออุดตันได้
- การขาดการออกกำลังกาย เพราะเป็นสาเหตุทำให้เกิดโรคอ้วน โดยพบว่าผู้ที่ไม่มีกิจกรรมทางกายหรือไม่ออกกำลังกายจะทำให้เกิดโรคหัวใจและหลอดเลือดเพิ่มขึ้น 1.5 เท่า
- การรับประทานอาหารที่ไม่มีประโยชน์และมีไขมันสูง ซึ่งจะส่งผลต่อสุขภาพของเซลล์ต่าง ๆ ทั่วร่างกายรวมทั้งของหลอดเลือดหัวใจ โดยเฉพาะในผู้ที่ชอบรับประทานอาหารที่มีรสหวาน อาหารที่มีไขมันและแคลอรีสูง แต่รับประทานผักและผลไม้ในแต่ละวันน้อยเกินไป ซึ่งล้วนเป็นผลที่ก่อให้เกิดปัจจัยเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจ
- อายุที่มากขึ้น โดยเฉพาะในผู้ชายที่มีอายุมากกว่าหรือเท่ากับ 55 ปี และในผู้หญิงที่มีอายุมากกว่าหรือเท่ากับ 65 ปี เพราะเมื่อมีอายุมากขึ้นก็จะเกิดการเสื่อมสภาพของหลอดเลือดเพิ่มขึ้น
- พันธุกรรม (ประวัติคนในครอบครัว) เพราะพบโรคนี้ได้สูงกว่าในคนที่มีประวัติครอบครัวเป็นโรคนี้ กล่าวคือ หากมีบุคลในครอบครัว เช่น พ่อ แม่ พี่ น้อง ปู่ ย่า ตา ยาย เป็นโรคหลอดเลือดหัวใจ ก็จะมีโอกาสเป็นโรคหลอดเลือดหัวใจได้มากขึ้น นอกจากนี้ยังรวมไปถึงผู้มีที่ประวัติคนในครอบครัวเป็นโรคหัวใจและหลอดเลือดที่เกิดขึ้นก่อนวัยอันควรอีกด้วย (เกิดก่อน 55 ปีในผู้ชาย หรือ 65 ปีในผู้หญิง)
- เพศชาย เพราะในช่วงวัยเจริญพันธุ์จะพบโรคนี้ในผู้ชายได้มากกว่าผู้หญิง แต่หลังจากวัยหมดประจำเดือนไปแล้วทั้งผู้ชายและผู้หญิงจะมีโอกาสเกิดโรคนี้ได้ใกล้เคียงกัน
- สาเหตุอื่น ๆ ที่พบได้ไม่บ่อย เช่น ภาวะมีสารไข่ขาวในปัสสาวะ (มากกว่าหรือเท่ากับ 30 มิลลิกรัมต่อวัน), ภาวะโฮโมซิสตีนในเลือดสูง, การบาดเจ็บ, ยาเสพติด (โคเคน ยาบ้า ซึ่งทำให้หลอดเลือดหัวใจหดเกร็งรุนแรง), การติดเชื้อหรือการอักเสบของหลอดเลือดหัวใจ, การหดเกร็งของหลอดเลือดหัวใจ, หลอดเลือดหัวใจผิดปกติแต่กำเนิด
อาการของโรคหลอดเลือดหัวใจ
- ผู้ป่วยจะยังไม่มีอาการเมื่อเริ่มเป็นโรคหรือเมื่อหลอดเลือดยังตีบไม่มาก
- มีอาการเหนื่อยง่ายในขณะออกแรงหรือออกกำลังกายที่เกิดขึ้นเฉียบพลันภายใน 1–2 สัปดาห์ หรือที่เกิดขึ้นเรื้อรังเกินกว่า 3 สัปดาห์ขึ้นไป
- ถ้าหลอดเลือดตีบตันมากขึ้น ผู้ป่วยจะมีอาการของโรคหัวใจขาดเลือดชั่วขณะ ดังนี้
- ผู้ป่วยจะมีอาการปวดเค้นอกคล้ายมีอะไรมากดทับหรือจุกแน่นบริเวณกลางอกหรือยอดอก ซึ่งมักจะเจ็บร้าวมาที่ไหล่ซ้ายด้านในของแขนซ้าย บางรายอาจร้าวมาที่คอ ขากรรไกรหลัง หรือแขนขวา และในขณะที่มีอาการเจ็บหน้าอก ผู้ป่วยอาจมีอาการใจสั่น เหนื่อยหอบ เหงื่อออก เวียนศีรษะ คลื่นไส้ร่วมด้วยได้ โดยอาการเจ็บหน้าอกนี้มักจะเป็นอยู่นานประมาณ 2-3 นาที (มักไม่เกิน 10-15 นาที) แล้วหายไปเมื่อได้หยุดพักหรือหยุดทำในสิ่งที่เป็นตัวกระตุ้น หรือหลังจากได้รับยาขยายหลอดเลือด
- ผู้ป่วยบางรายอาจรู้สึกจุกแน่นที่ใต้ลิ้นปี่ คล้ายกับอาการอาหารไม่ย่อยหรือท้องอืดท้องเฟ้อ
- ผู้ป่วยมักมีอาการกำเริบเป็นครั้งคราวเวลาออกแรงมาก ๆ หรือเมื่อมีอารมณ์โกรธ ตกใจ ตื่นเต้น หรือมีจิตใจเคร่งเครียด รวมถึงในขณะที่สูบบุหรี่ ร่วมเพศ หลังรับประทานข้าวอิ่มจัด ๆ หรือเวลาที่ถูกอากาศเย็น ๆ ส่วนในผู้ป่วยที่มีภาวะโลหิตจางอย่างรุนแรง เป็นไข้ หรือหัวใจเต้นเร็ว (เช่น หลังดื่มกาแฟ หรือเป็นโรคคอพอกเป็นพิษ) ก็อาจกระตุ้นให้เกิดอาการของโรคนี้ได้เช่นกัน
- ผู้ป่วยที่เคยมีอาการเจ็บหน้าอกจากโรคหัวใจขาดเลือดชั่วขณะเป็นครั้งคราว หากต่อมามีอาการเจ็บหน้าอกรุนแรงขึ้น กำเริบบ่อยขึ้น หรือมีอาการเจ็บหน้าอกในขณะที่พักหรือออกแรงเพียงเล็กน้อย ให้สงสัยว่าตะกรันท่อหลอดเลือดอาจสะสมมากขึ้นจนหลอดเลือดหัวใจเกิดการอุดตันมากขึ้น หรือตะกรันท่อหลอดเลือดอาจเริ่มแตกหรือมีลิ่มเลือดเกิดขึ้น ซึ่งอาการเช่นนี้เรียกว่า “โรคหัวใจขาดเลือดชั่วขณะแบบไม่คงที่” (Unstable angina) ซึ่งถือเป็นภาวะฉุกเฉิน เพราะอาจทำให้เกิดโรคกล้ามเนื้อหัวใจตายเฉียบพลันตามมาได้ ส่วนผู้ป่วยที่มีอาการเจ็บหน้าอกแบบแปลบ ๆ เวลาหายใจเข้าลึก ๆ ไอ หรือจาม หรือเจ็บเวลาก้มตัวหรือกดถูกเจ็บ หรือรู้สึกเจ็บทั่วหน้าอกอยู่เรื่อย ๆ โดยที่ยังมีสุขภาพทั่วไปแข็งแรงดี มักไม่ใช่อาการแสดงของโรคหัวใจขาดเลือด
- เมื่อหลอดเลือดอุดตัน ผู้ป่วยจะมีอาการของโรคกล้ามเนื้อหัวใจตาย ดังนี้
- ผู้ป่วยส่วนใหญ่จะมีอาการเจ็บหน้าในลักษณะเดียวกันกับโรคหัวใจขาดเลือดชั่วขณะ แต่จะมีอาการเจ็บรุนแรงและต่อเนื่องนานเป็นชั่วโมงหรือเป็นวัน ๆ แม้จะหยุดพักหรือหยุดทำในสิ่งที่เป็นตัวกระตุ้นอาการก็ยังไม่ทุเลา บางรายอาจมีอาการปวดแน่นท้องคล้ายโรคกระเพาะหรือไม่มีอาการเจ็บหน้าอกก็ได้ (ผู้ป่วยอาจเคยมีอาการเจ็บหน้าอกเป็นครั้งคราวนำมาก่อนเป็นเวลาหลายสัปดาห์ หรืออาจไม่มีอาการเจ็บหน้าอกมาก่อนเลยก็ได้
- ผู้ป่วยมักจะมีอาการอ่อนเปรี้ยเพลียแรง ใจสั่น หน้ามืด เวียนศีรษะ คลื่นไส้ อาเจียน ร่วมด้วย ถ้าเป็นรุนแรงจะมีอาากรหายใจหอบเหนื่อย เนื่องจากมีภาวะหัวใจวายหรือเกิดภาวะช็อก (เหงื่อออก ตัวเย็น กระสับกระส่าย ใจหวิว เป็นลม) หรือชีพจรเต้นไม่สม่ำเสมอ
- ผู้ป่วยอาจเป็นลมหมดสติ หรือเสียชีวิตทันทีทันใดได้

ภาวะแทรกซ้อนของโรคหลอดเลือดหัวใจ
โรคหลอดเลือดหัวใจจัดเป็นโรครุนแรงและเรื้อรังที่เป็นสาเหตุให้เกิดความพิการและเสียชีวิตได้
- อาจทำให้เกิดภาวะช็อก (เป็นลม กระสับกระส่าย ชีพจรเต้นเร็ว ควาดมันโลหิตต่ำ), หัวใจวาย (จากการสะสมของคราบไขมันและลิ่มเลือด), หัวใจล้มเหลว (จากกล้ามเนื้อหัวในตาน), หัวใจเต้นผิดจังหวะ (จากกล้ามเนื้อหัวใจถูกทำลาย), หัวใจห้องล่างแตก ซึ่งอาจทำให้ผู้ป่วยเสียชีวิตอย่างกะทันหันได้
- ความพิการ อาจทำให้เกิดภาวะอัมพฤกษ์อัมพาตจากสมองขาดเลือดเนื่องจากหัวใจทำงานลดลง
- การมีคุณภาพชีวิตที่แย่ลง เช่น ต้องจำกัดการออกแรงจากภาวะกล้ามเนื้อหัวใจขาดเลือด หรือกล้ามเนื้อหัวใจตาย หรือเกิดโรคหัวใจวาย หรือโรคหัวใจล้มเหลว
- ผู้ป่วยบางรายอาจมีเยื่อหุ้มหัวใจอักเสบแทรกซ้อนหลังเกิดโรคกล้ามเนื้อหัวใจตายได้ประมาณ 10-60 วัน หรือมีลิ่มเลือดเกิดขึ้นแล้วหลุดลอยไปอุดตันหลอดเลือดสมอง (ทำให้เป็นอัมพาตครึ่งซีก) และหลอดเลือดทั่วร่างกายได้
- ผู้ป่วยบางรายอาจมีภาวะซึมเศร้า หลังจากฟื้นตัวจากโรคกล้ามเนื้อหัวใจตาย
การวินิจฉัยโรคหลอดเลือดหัวใจ
แพทย์สามารถวินิจฉัยโรคหลอดเลือดหัวใจในเบื้องต้นได้จากประวัติ (เช่น ประวัติการสูบบุหรี่ การรับประทานอาหาร การออกกำลังกาย โรคประจำตัว ประวัติการเจ็บป่วยในครอบครัว) และอาการที่แสดง โดยเฉพาะอย่างยิ่งอาการปวดเค้นหรือจุกแน่นบริเวณลิ้นปี่แล้วปวดร้าวไปที่คอ ไหล่ ขากรรไกร โดยมีปัจจัยเสี่ยงร่วมด้วย (เช่น มีอายุมาก สูบบุหรี่ เครียด อ้วน มีประวัติเป็นโรคเบาหวาน ความดันโลหิตสูง ไขมันในเลือดสูง) เมื่อสงสัยว่าเป็นโรคหลอดเลือดหัวใจ (มีอาการที่น่าสงสัย หรือถึงมีอาการไม่ชัดเจน หรือไม่มีอาการแสดง แต่มีปัจจัยเสี่ยงมาก เช่น เป็นผู้ที่สูบบุหรี่จัด มีอายุมาก และเป็นโรคเบาหวานร่วมด้วย) แพทย์จะทำการตรวจพิเศษอื่น ๆ เพิ่มเติม ทั้งนี้ขึ้นอยู่กับอาการของผู้ป่วยและดุลยพินิจของแพทย์ เช่น
- การตรวจเลือด เพื่อดูว่ามีเบาหวาน ไขมันในเลือดสูงหรือไม่ และตรวจเพื่อวัดระดับของ Cardiac enzymes ซึ่งเป็นสารที่อยู่ในเซลล์กล้ามเนื้อหัวใจ เมื่อหัวใจถูกทำลาย เอนไซม์ตัวนี้จะถูกปล่อยเข้าสู่กระแสเลือด
- การถ่ายภาพรังสีของทรวงอก (Chest x-ray) เพื่อดูสาเหตุและอาการต่าง ๆ ที่เกิดขึ้นบริเวณหัวใจ ปอด และผนังทรวงอก
- การตรวจหลอดเลือดหัวใจด้วยเครื่องเอกซเรย์คอมพิวเตอร์ (CT Angiography) แพทย์จะฉีดสารทึบรังสีผ่านทางหลอดเลือดดำบริเวณแขน เมื่อสารทึบรังสีเข้าไปในร่างกายจนถึงหลอดเลือดหัวใจแล้ว เครื่องจะทำการถ่ายภาพหัวใจที่มีความละเอียดสูง จึงช่วยให้แพทย์สามารถพิจารณากายวิภาคของหลอดเลือดนั้น ๆ ได้อย่างถูกต้อง แม่นยำ นอกจากนี้ยังช่วยวินิจฉัยหลอดเลือดหัวใจที่ตีบหรืออุดตัน รวมถึงใช้ติดตามผลการรักษาหลังการทำบอลลูนหัวใจหรือบายพาสหัวใจได้ด้วย โดยจะแสดงภาพของหลอดเลือดหัวใจและบายพาสแต่ละเส้น ตำแหน่งของหลอดเลือดหัวใจที่ผิดปกติ รวมทั้งขดลวดที่ใส่ไว้ในหลอดเลือดหัวใจ และบอกได้ถึงลักษณะผิดปกตินั้นว่าตีบมากน้อยเพียงใด
- การตรวจหัวใจด้วยภาพคลื่นสะท้อนแม่เหล็กไฟฟ้า (MRI) เป็นการตรวจหัวใจและหลอดเลือดวิธีใหม่อีกวิธีที่สามารถสร้างภาพของหัวใจและหลอดเลือดได้อย่างชัดเจน เพราะสามารถสร้างภาพได้ทุกระนาบ ทุกแนว และเป็นภาพแบบสามมิติ โดยที่ผู้ป่วยไม่ต้องได้รับรังสีเอ็กซ์และฉีดสารทึบรังสีเหมือนกับการตรวจด้วยเอกซเรย์คอมพิวเตอร์ การตรวจนี้เหมาะสำหรับผู้ป่วยที่แพทย์สงสัยว่ามีภาวะหลอดเลือดหัวใจตีบ แต่ไม่สามารถทำการตรวจด้วยเอกซเรย์คอมพิวเตอร์ความเร็วสูงหรือทำการสวนหลอดเลือดหัวใจโดยตรงได้เนื่องจากมีข้อห้าม (เช่น ภาวะไตเสื่อมหรือแพ้สารทึบรังสี) รวมไปถึงผู้ป่วยที่มีอาการเจ็บหน้าอกหรือเหนื่อยง่ายซึ่งสงสัยว่าจะเป็นโรคหลอดเลือดหัวใจตีบ แต่ผลการตรวจพิเศษอย่างอื่นไม่ชัดเจน หรือไม่สามารถตรวจพิเศษอย่างอื่นได้ นอกจากนี้ยังช่วยประเมินหลังภาวะหลอดเลือดหัวใจตีบตันว่าจะได้รับประโยชน์จากการรักษาด้วยวิธีบอลลูน ใส่ขดลวด หรือทำบายพาสหัวใจหรือไม่อีกด้วย
- การตรวจคลื่นไฟฟ้าหัวใจ (Electrocardiogram) เป็นการติดแผ่นอิเล็กโทรด (Electrode patch) บนแขน ขา และทรวงอกของผู้ป่วยเพื่อตรวจจับอัตราการเต้นของหัวใจ ซึ่งสามารถวัดระดับ อัตรา และความคงที่ของการเต้นหัวใจได้ อีกทั้งยังแสดงให้เห็นถึงภาวะหัวใจวายที่เคยเกิดขึ้นหรือกำลังจะเกิดขึ้นได้ด้วย
- การตรวจหัวใจด้วยคลื่นเสียงสะท้อนความถี่สูง (Echocardiogram) เป็นการใช้คลื่นเสียงในการสร้างภาพของหัวใจเพื่อแสดงให้เห็นถึงความหนาของกล้ามเนื้อหัวใจ โครงสร้าง และการสูบฉีดเลือด ซึ่งแพทย์จะทาเจลหล่อลื่นบริเวณทรวงอกของผู้ป่วยและใช้เครื่องเครื่องทรานสดิวเซอร์ (Transducer) ตรวจโดยรอบ
- การสวนหลอดเลือดหัวใจหรือการฉีดสีดูหลอดเลือดหัวใจ (Cardiac catheterization หรือ Coronary angiogram) เป็นการตรวจดูภายในหลอดเลือดหัวใจ โดยการฉีดสีเข้าสู่หลอดเลือดหัวใจผ่านการสอดท่อยาวขนาดเล็ก (Catheter) บริเวณขาหนีบ แขน หรือคอไปยังหลอดเลือดหัวใจ ซึ่งการฉีดสีนี้จะช่วยสร้างภาพของหลอดเลือดที่ตีบหรืออุดตัน และช่วยบ่งบอกถึงความดันโลหิตภายในหัวใจและสมรรถภาพในการสูบฉีดเลือดได้ (วิธีนี้นับว่ามีความปลอดภัยและมักไม่ก่อให้เกิดผลข้างเคียงรุนแรง เช่น อาจมีเลือดออกเล็กน้อยหรือมีแผลฟกช้ำในบริเวณที่สอดท่อ แต่ในบางครั้งก็อาจทำให้เกิดผลข้างเคียงรุนแรงได้ ซึ่งก็พบได้น้อยมากหรือไม่เกิน 1% เช่น เกิดภาวะเส้นเลือดสมองหรือเส้นเลือดบริเวณอื่น ๆ ของร่างกายอุดตันจากการหลุดลอยของคราบตะกรันไปอุดตามหลอดเลือดบริเวณต่าง ๆ)
- การทดสอบสมรรถภาพหัวใจขณะออกกำลังกาย (Exercise stress test) เป็นการตรวจเพื่อวัดอัตราการเต้นของหัวใจในขณะที่เดินบนสายพานหรือปั่นจักรยาน การตรวจนี้จะช่วยทำให้ทราบถึงความแข็งแรงของหัวใจในขณะสูบฉีดเลือด ช่วยบอกถึงสาเหตุการเจ็บหน้าอก ซึ่งมักจะเป็นผลมาจากโรคหลอดเลือดหัวใจ ในบางกรณีแพทย์อาจใช้ยาเพื่อกระตุ้นหัวใจในระหว่างการตรวจหัวด้วยคลื่นเสียงสะท้อนความถี่สูง (Dobutamine stress echocardiogram) หรืออาจใช้การอัลตราซาวนด์ก่อนหรือหลังการวิ่งบนสายพานหรือปั่นจักรยาน (Exercise stress echocardiogram)
- การติดเครื่องบันทึกคลื่นไฟฟ้าหัวใจ 24 ชั่วโมง (Holter monitoring) ในบางกรณีแพทย์อาจให้ผู้ป่วยติดเครื่องบันทึกคลื่นไฟฟ้าหัวใจต่อเนื่อง 24 ชั่วโมงเพื่อบันทึกความผิดปกติของจังหวะการเต้นหัวใจในระหว่างการดำเนินชีวิตประจำวันของผู้ป่วย
- การทดสอบโดยการกัมมันตรังสี (Radionuclide tests) เป็นการฉีดสารกัมมันตรังสีไอโซโทป (Radioactive isotope) เข้าสู่กระแสเลือดเพื่อทราบถึงประสิทธิภาพของการสูบฉีดและการไหลเวียนของเลือดไปยังผนังกล้ามเนื้อหัวใจ
การแยกโรค
- อาการปวดเค้นหรือจุกแน่นบริเวณลิ้นปี่เป็นช่วงเวลาสั้น ๆ และกำเริบเป็นครั้งคราว ที่พบในผู้ป่วยที่เป้นโรคหัวใจขาดเลือดชั่วขณะ อาจเกิดจากสาเหตุอื่น ๆ ได้ เช่น
- โรคกรดไหลย้อน ผู้ป่วยจะมีอาการแสบบริเวณลิ้นปี่หรือจุกแน่นลิ้นปี่ เรอเปรี้ยวขึ้นไปที่ลำคอหลังรับประทานอิ่ม ๆ หรือเมื่อรับประทานอาหารมัน เผ็ด เปรี้ยว ดื่มชา กาแฟ ช็อกโกแลต น้ำส้มคั้น แอลกอฮอล์ หรือเมื่อรับประทานอาหารอิ่มแล้วนอนราบ นั่งตัวงอ เข็มขัดคับเอว หรือเมื่อมีความเครียด แต่เมื่อรับประทานยารักษาโรคกระเพาะแล้วอาการก็จะทุเลาลง
- โรคกระเพาะ ผู้ป่วยที่เป็นโรคนี้จะมีอาการแสบบริเวณลิ้นปี่เวลาหิวหรือก่อนมื้ออาหาร หรือจุกแน่นลิ้นปี่เวลารับประทานอิ่มเกือบทุกมื้อ แต่เมื่อรับประทานยาลดกรดอาการก็จะทุเลาลงได้
- นิ่วในถุงน้ำดี ผู้ป่วยที่เป็นโรคนี้จะมีอาการปวดบิดเกร็งเป็นพัก ๆ บริเวณลิ้นปี่และใต้ชายโครงขวา นานครั้งละ 30 นาที ถึง 6 ชั่วโมง ๆ เป็น ๆ หาย ๆ เป็นบางวัน โดยเฉพาะอย่างยิ่งหลังจากรับประทานอาหารมัน ๆ
- อาการเจ็บหน้าอกรุนแรงหรือเป็นต่อเนื่องนานเป็นชั่วโมงถึงเป็นวัน ๆ ร่วมกับมีอาการอ่อนเพลีย เหนื่อยง่าย หน้ามืด เป็นลม ที่พบในผู้ป่วยที่เป็นโรคกล้ามเนื้อหัวใจตายเฉียบพลัน อาจเกิดจากสาเหตุร้ายแรงอื่น ๆ เช่น
- ภาวะเลือดเซาะผนังหลอดเลือดแดงใหญ่ (Aortic dissection) ผู้ป่วยจะมีอาการเจ็บหน้าอย่างอกรุนแรงคล้ายเนื้อถูกฉีก เจ็บแผ่ไปที่ท้อง ต้นขา คอ และหลังส่วนล่าง และอาจมีอาการเป็นลมหรือแขนขาอ่อนแรงร่วมด้วย
- ภาวะสิ่งหลุดอุดตันหลอดเลือดแดงของปอด (Pulmonary embolism) ผู้ป่วยจะมีอาการหายใจหอบ เจ็บหน้าอก เป็นลม หรือชัก
- ภาวะโพรงเยื่อหุ้มปอดมีอากาศ (Pneumothorax) เกิดจากถุงลมปอดแตก ทำให้มีลมรั่วเข้าไปอยู่ในโพรงเยื่อหุ้มปอด ส่งผลให้ผู้ป่วะมีอาการเจ็บหน้าอกแบบแปลบ ๆ แน่นอึดอัดในหน้าอก หายใจหอบเหนื่อย
การรักษาโรคหลอดเลือดหัวใจ
โรคหลอดเลือดหัวใจเป็นโรคเรื้อรังที่ไม่สามารถรักษาให้หายขาดได้ แต่ก็มีวิธีจัดการเพื่อลดความเสี่ยงต่อการเกิดภาวะแทรกซ้อนรุนแรงต่าง ๆ ได้ ซึ่งจะมีตั้งแต่การปรับเปลี่ยนพฤติกรรมสุขภาพและดูแลรักษาควบคุมโรคที่เป็นปัจจัยเสี่ยงให้ดี, การรักษาด้วยการใช้ยา และการรักษาด้วยการผ่าตัดและกระบวนการทางการแพทย์ ทั้งนี้ ขึ้นอยู่กับความรุนแรงของโรคและดุลยพินิจของแพทย์
- การปรับเปลี่ยนพฤติกรรมสุขภาพที่เป็นปัจจัยเสี่ยง เช่น การงดสูบบุหรี่, การควบคุมอาหาร (หลีกเลี่ยงอาหารสำเร็จรูปและรับประทานอาหารที่มีประโยชน์ มีไขมันต่ำหรือน้ำตาลน้อยเพื่อควบคุมระดับน้ำตาล ซึ่งเป็นสาเหตุของการเกิดโรคเบาหวาน), การกำจัดความเครียด, การออกกำลังกายตามควรกับสุขภาพอย่างสม่ำเสมอ (ควรปรึกษาแพทย์เพื่อขอคำแนะนำที่เหมาะสมกับสภาพร่างกายของตนเอง) รวมถึงการดูแลรักษาควบคุมโรคที่เป็นปัจจัยเสี่ยงให้ดี
- การรักษาด้วยการใช้ยา หากปรับเปลี่ยนพฤติกรรมที่เป็นปัจจัยเสี่ยงแล้วอาการยังไม่ดีขึ้น ผู้ป่วยอาจต้องรับการรักษาด้วยการใช้ยาต่าง ๆ เพื่อช่วยลดความดันโลหิต ป้องกันการเกิดลิ่มเลือด หรือขยายหลอดเลือดเพื่อให้การไหลดเวียนและการสูบฉีดเลือดในหัวใจดีขึ้น เช่น
- กลุ่มยาคอเลสเตอรอล (Cholesterol-modifying medication) เช่น สแตติน (Statin), ไนอะซิน (Niacin) ไฟเบรต (Fibrate), ไบล์แอซิดซีเควสแตรนต์ (Bile acid sequestrants) ซึ่งเป็นยาที่ช่วยลดปริมาณของคอเลสเตอรอลในกระแสเลือด โดยเฉพาะในส่วนของไขมันเลว (LDL) ซึ่งมักจับตัวสะสมอยู่ในหลอดเลือดหัวใจ
- ยาขยายหลอดเลือด (Vasodilators/Nitrate) เช่น ไนโตรกลีเซอริน (Nitroglycerin), ไอโซซอร์ไบด์ (Isosorbide) ที่มีทั้งในรูปแบบเม็ด สเปรย์ หรือแผ่นสำหรับติดบริเวณผิวหนัง ซึ่งเป็นยาที่ช่วยลดความดันโลหิตและอาการปวดบริเวณหัวใจได้ แต่อาจทำให้เกิดอาการปวดศีรษะและมึนงง
- ยาต้านการแข็งตัวของเลือด (Anticoagulants) เป็นยาที่ทำให้เลือดแข็งตัวช้ากว่าปกติ มีวัตถุประสงค์เพื่อป้องกันการเกิดก้อนเลือดหรือลิ่มเลือด ที่อาจทำให้เกิดการอุดตันในระบบไหลเวียนของเลือดในร่างกาย โดยยาต้านการแข็งตัวของเลือดที่ใช้กันมาก ได้แก่ วาร์ฟาริน (Warfarin)
- ยาต้านเกล็ดเลือด (Antiplatelet drugs) เช่น โคลพิโดเกรล (Clopidogrel), ทิก้ากรีลอ (Ticagrelor), พราซูเกรล (Prasugrel) และแพทย์อาจแนะนำให้ผู้ป่วยรับประทานยาแอสไพริน (Aspirin) ทุกวันเพื่อช่วยลดโอกาสการเกิดลิ่มเลือด ซึ่งเป็นปัญหาในการปิดกั้นหลอดเลือดหัวใจและช่วยป้องกันภาวะหัวใจวายที่อาจเกิดขึ้นในอนาคต (ผู้ป่วยไม่ควรใช้ยาต้านเกล็ดเลือดในขณะมีอาการหรือความผิดปกติเกี่ยวกับโลหิต ก่อนใช้ยานี้ควรปรึกษาแพทย์ก่อนเสมอ)
- ยากลุ่มเบต้าบล็อคเกอร์ (Beta-blocker) เช่น อะทีโนลอล (Atenolol), ไบโซโปรลอล (Bisoprolol), เมโทโพรลอล (Metoprolol), เนบิโวลอล (Nebivolol) ซึ่งเป็นยาที่ใช้สำหรับรักษาความดันโลหิตสูงและป้องกันอาการเจ็บหน้าอก โดยการปิดกั้นฮอร์โมนในร่างกาย ซึ่งช่วยลดอัตราการเต้นของหัวใจและความดันโลหิต ฟื้นฟูการไหลเวียนของเลือด และช่วยลดความเสี่ยงต่อการเกิดภาวะหัวใจวาย
- ยากลุ่มเอซีอีอินฮิบิเตอร์ (ACE inhibitor) เช่น รามิพริล (Ramipril), ลิซิโนพริล (Lisinopril) เป็นยาที่ใช้รักษาอาการความดันโลหิตสูง ช่วยฟื้นฟูการไหลเวียนของเลือด และระงับเอมไซม์ที่ช่วยในการเปลี่ยนฮอร์โมน Angiotensin II ซึ่งเป็นสาเหตุของโรคความดันโลหิตสูงและส่งผลให้เกิดโรคหลอดเลือดหัวใจได้ในภายหลัง แต่ยากลุ่มนี้มักมีผลข้างเคียงคือ อาการไอแห้งและมึนงง
- ยากลุ่ม Angiotensin II receptor blockers (ARBs) ยากลุ่มนี้จะคล้ายคลึงกับ ACE inhibitor แต่จะออกฤทธิ์โดยการปิดกั้นฮอร์โมน Angiotensin II โดยตรง แต่อาจส่งผลให้เกิดอาการมึนงงเล็กน้อย และมีผลข้างเคียงคืออาการไอ แต่น้อยกว่ายากลุ่ม ACE
- ยาปิดกั้นแคลเซียม หรือแคลเซียมแชนแนลบล็อกเกอร์ (Calcium channel blocker) เช่น แอมโลดิปีน (Amlodipine), ดิลไทอะเซม (Diltiazem), เวอราปามิล (Verapamil) เป็นยาที่ใช้ลดความดันโลหิตโดยการสร้างความผ่อนคลายให้กับกล้ามเนื้อของผนังหลอดเลือด จึงทำให้หลอดเลือดกว้างขึ้น แต่อาจทำให้เกิดอาการปวดศีรษะได้
- ยาขับปัสสาวะ (Diuretics) เป็นยาที่ใช้สำหรับขับน้ำและเกลือส่วนเกินออกจากร่างกายผ่านทางปัสสาวะ
- การรักษาด้วยการผ่าตัดและกระบวนการทางการแพทย์ เช่น
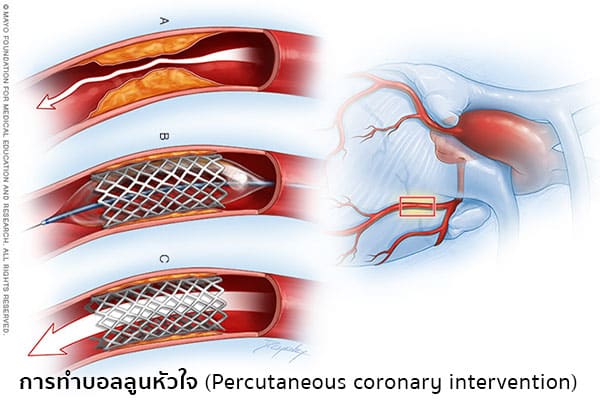
- การทำบอลลูนหัวใจ (Percutaneous coronary intervention, Percutaneous transluminal coronary angioplasty, Coronary angioplasty หรือ Balloon angioplasty) เป็นกระบวนการรักษาผู้ป่วยที่มีอาการเจ็บหน้าอกหรือใช้ในการรักษาอาการฉุกเฉิน ผู้ป่วยจะต้องได้รับการสวนหลอดเลือดหัวใจก่อนทำการรักษาเพื่อประเมินถึงความจำเป็นในการผ่าตัด การรักษาประเภทนี้มักเกิดขึ้นในผู้ป่วยที่มีภาวะหัวใจวายฉุกเฉิน ซึ่งแพทย์จะทำการใส่สายสวนซึ่งมีบอลลูนที่ยังแฟบติดอยู่ตรงปลายเข้าไปยังหลอดเลือดบริเวณที่ตีบหรืออุดตัน เมื่อสายสวนเข้าไปถึงจุดเป้าหมาย แพทย์จะทำให้บอลลูนพองตัวไปดันไขมันที่อุดตันอยู่ให้ไปชิดกับผนังหลอดเลือด เปิดทางให้หลอดเลือดขยายออก โดยมากแพทย์จะใส่ขดลวดตาข่าย (Stent) คาไว้ในจุดนั้นอย่างถาวรเพื่อช่วยลดโอกาสที่หลอดเลือดจะตีบตันใหม่
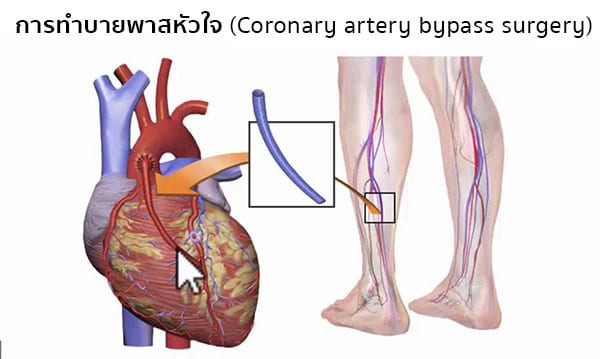
- การทำบายพาสหัวใจ หรือการผ่าตัดทำทางเบี่ยงหลอดเลือดหัวใจ (Coronary artery bypass surgery) มักใช้กับภาวะหลอดเลือดตีบหรืออุดตันที่ไม่สามารถรักษาได้หรือการทำบอลลูนไม่สามารถช่วยรักษาได้ แต่ผู้ป่วยจะต้องได้รับการสวนหลอดเลือดหัวใจก่อนเพื่อประเมินถึงความจำเป็นในการรักษา การทำบายพาสหัวใจโดยไม่ใช้ปอดและหัวใจเทียม (Off-pump coronary artery bypass) เป็นวิธีการรักษาที่นิยม โดยมีจุดประสงค์เพื่อให้หัวใจสูบฉีดเลือดเองโดยไม่ต้องใช้ปอดหรือหัวใจเทียม ซึ่งศัลยแพทย์จะทำการต่อเส้นเลือดใหม่ข้ามผ่านจุดที่มีการอุดตันอยู่เดิม จึงทำให้กระแสเลือดไหลเวียนได้ตามปกติ
- การผ่าตัดเปลี่ยนหัวใจ (Heart transplant) เป็นการรักษาที่ใช้สำหรับกรณีรุนแรงและไม่สามารถรักษาได้ด้วยยา หรือหัวใจไม่สูบฉีดเลือดไปเลี้ยงส่วนต่าง ๆ ของร่างกาย หลังการผ่าตัดผู้ป่วยจะต้องเข้าพบแพทย์เพื่อตรวจสอบการทำงานของหัวใจและภาวะแทรกซ้อน
สำหรับแนวทางในการรักษาโรคหลอดเลือดหัวใจนั้น โดยทั่วไปจะเริ่มจากการปรับเปลี่ยนพฤติกรรมสุขภาพที่เป็นปัจจัยเสี่ยงต่าง ๆ แล้วจึงค่อยตามด้วยการให้ยาขยายหลอดเลือดเพื่อป้องกันและบรรเทาอาการเจ็บหน้าอก ให้ยาต้านเกล็ดเลือด (เช่น แอสไพริน) เพื่อป้องกันการเกิดลิ่มเลือดอุดกั้นหลอดเลือดหัวใจ ให้ยาควบคุมโรคประจำตัว (เช่น โรคเบาหวาน ความดันโลหิตสูง ไขมันในเลือดสูง) เป็นต้น หากการใช้ยาไม่ได้ผลหรือผู้ป่วยมีอาการเจ็บหน้าอกบ่อย และแพทย์ตรวจพบว่ามีการอุดกั้นของหลอดเลือดหัวใจอย่างรุนแรงหรือหลายแห่ง ก็จะทำการแก้ไขโดยการขยายหลอดเลือดด้วยการทำบอลลูนหัวใจและใส่หลอดเลือดตาข่ายคาไว้ในหลอดเลือดบริเวณที่ตีบตันนั้น
ส่วนในรายที่เป็นรุนแรงหรือการใช้ยาและทำบอลลูนหัวใจยังไม่ได้ผล แพทย์จะทำการผ่าตัดทำทางเบี่ยงของหลอดเลือดหัวใจ (บายพาสหัวใจ) โดยการนำหลอดเลือดดำที่ส่วนอื่น เช่น หลอดเลือดดำขา ไปเชื่อมต่อระหว่างหลอดเลือดหัวใจ (ข้ามส่วนที่ตีบตัน) เข้ากับหลอดเลือดแดงใหญ่
ส่วนในผู้ป่วยที่เป็นโรคกล้ามเนื้อหัวใจตายเฉียบพลัน แพทย์จะรับตัวผู้ป่วยไว้รักษาในโรงพยาบาล พิจารณาฉีดยาละลายลิ่มเลือดเข้าทางหลอดเลือดดำ ซึ่งจะได้ผลดีเมื่อให้ภายใน 6 ชั่วโมงหลังเกิดอาการ หรือไม่ก็อาจทำบอลลูนหัวใจหรือทำบายพาสหัวใจแบบฉุกเฉิน และให้การดูแลรักษาจนกว่าผู้ป่วยจะปลอดภัย ซึ่งผู้ป่วยอาจต้องพักรักษาตัวอยู่ในโรงพยาบาลประมาณ 5-7 วัน เมื่ออาการทุเลาลงแล้วแพทย์ก็จะให้ผู้ป่วยเริ่มทำกายภาพบำบัดเพื่อฟื้นฟูสภาพหัวใจให้แข็งแรง หลีกเลี่ยงการทำงานหนัก และงดการร่วมเพศประมาณ 4-5 สัปดาห์ ซึ่งผู้ป่วยจะสามารถกลับไปทำงานได้หลังมีอาการ 8-12 สัปดาห์ แต่ห้ามทำงานที่ต้องใช้แรงมาก แพทย์จะนัดผู้ป่วยมาติดตามการรักษาเป็นประจำทุก 1-3 เดือน เพื่อตรวจร่างกายและปรับการใช้ยาให้เหมาะสมกับสภาพปัญหาของผู้ป่วยอย่างต่อเนื่อง
การดูแลตนเองเมื่อเป็นโรคหลอดเลือดหัวใจ
การดูแลตนเองที่สำคัญของผู้ป่วยโรคหลอดเลือดหัวใจ มีดังนี้
- ปฏิบัติตามที่แพทย์/พยาบาลแนะนำอย่างเคร่งครัด
- รับประทานยาต่าง ๆ ตามที่แพทย์สั่งให้ถูกต้อง ครบถ้วน ต่อเนื่อง และไม่หยุดยาเอง เพื่อบรรเทาอาการและระงับภาวะที่อาจเกิดขึ้นได้ (ยาบางชนิดอาจทำให้เกิดผลข้างเคียงได้ ผู้ป่วยจึงควรปรึกษาแพทย์ก่อนใช้ยาใด ๆ เสมอ และผู้ป่วยไม่ควรหยุดใช้ยาเองโดยไม่ปรึกษาแพทย์ เนื่องจากอาจเป็นการเพิ่มความเสี่ยงและทำให้อาการต่าง ๆ แย่ลงได้)
- เลิกสูบบุหรี่อย่างเด็ดขาด
- รับประทานอาหารที่มีประโยชน์อย่างหลากหลาย เช่น ผัก ผลไม้ และธัญพืชต่าง ๆ (เช่น ข้าวกล้อง ข้าวโพด ลูกเดือย ถั่วต่าง ๆ) ให้มาก ๆ รับประทานโปรตีนจากปลา ถั่วเหลือง เต้าหู้ นมจืดหรือนมพร่องไขมัน ลดเนื้อแดง น้ำตาล น้ำหวาน น้ำอัดลม หรือของหวานอื่น ๆ และไขมันทุกชนิด โดยเฉพาะไขมันจากสัตว์ที่ควรหลีกเลี่ยง (ควรใช้น้ำมันถั่วเหลืองแทนน้ำมันหมู)
- ออกกำลังอย่างสม่ำเสมอตามควรกับสุขภาพ หลีกเลี่ยงการออกกำลังกายที่หักโหม และควรค่อย ๆ เพิ่มขึ้นทีละน้อย (ทางที่ดีควรขอคำแนะนำจากแพทย์ก่อนที่จะออกกำลังกายมาก ๆ) ซึ่งการออกกำลังกายที่แนะนำ คือ เดินเร็ว วิ่งเหยาะ ๆ ปั่นจักรยาน ว่ายน้ำ เป็นต้น
- ควบคุมอาหารและออกกำลังกายเพื่อไม่ให้เกิดโรคอ้วน ส่วนในคนอ้วนก็ควรหาทางลดน้ำหนักอย่างถูกวิธี
- หลีกเลี่ยงสิ่งที่จะกระตุ้นให้เกิดอาการโรคหัวใจกำเริบ เช่น อย่าทำงานอย่างหักโหมมากจนเกินไป, ไม่กินข้าวอิ่มเกินไป, ระวังอย่าให้ท้องผูก (โดยการดื่มน้ำและรับประทานผักผลไม้ให้มาก ๆ), งดการดื่มชา กาแฟ หรือเครื่องดื่มที่ใส่คาเฟอีน และที่สำคัญมากที่สุดคือการหลีกเลี่ยงสิ่งที่ทำให้เกิดความเครียด ตื่นเต้นตกใจ หรือกระทบกระเทือนต่อจิตใจ (ควรทำจิตใจให้เบิกบานอยู่เสมอ ถ้ามีความเครียดก็ควรหาวิธีกำจัดความเครียดอย่างเหมาะสม)
- ป้องกันการติดเชื้อซึ่งอาจทำให้โรคหัวใจกำเริบได้ โดยการกินของร้อน ใช้ช้อนกลาง หมั่นล้างมือให้สะอาดอยู่เสมอ, อย่าคลุกคลีใกล้ชิดกับผู้ที่เป็นไข้ไม่สบาย, รักษาสุขภาพช่องปากและฟันให้ดี และฉีดวัคซีนป้องกันไข้หวัดใหญ่เป็นประจำทุกปี
- ดูแลรักษาควบคุมโรคที่เป็นปัจจัยเสี่ยง รวมถึงรักษาสุขภาพกายให้ดีด้วยการรักษาสุขอนามัยพื้นฐานตามหลักสุขบัญญัติแห่งชาติเพื่อให้ร่างกายแข็งแรงและมีสุขภาพจิตที่ดี
- ไปพบแพทย์ตามนัดเสนอ แต่หากมีอาการผิดปกติไปจากเดิมและ/หรืออาการต่าง ๆ เลวลงควรรีบไปพบแพทย์ก่อนนัด
- ไปพบแพทย์เสมอเมื่อมีอาการปวดเค้นหรือจุกแน่นบริเวณลิ้นปี่นาน 2-3 นาที ร่วมกับมีอาการปวดร้าวขึ้นไปที่คอ ไหล่ ขากรรไกร และ/หรือเป็นผู้ที่มีปัจจัยเสี่ยง (เช่น มีอายุมาก สูบบุหรี่ เครียด อ้วน เป็นโรคเบาหวาน ความดันโลหิตสูง ไขมันในเลือดสูง) หรือมีอาการเจ็บหน้าอกเล็กน้อย รับประทานยาประมาณ 3-5 วันแล้วยังไม่ทุเลา หรือสงสัยว่าเป็นโรคหลอดเลือดหัวใจตีบหรือโรคหัวใจขาดเลือดชั่วขณะ
- ถ้ามีอาการเจ็บแน่นหน้าอกรุนแรง หรือปวดติดต่อกันอย่างต่อเนื่องนานเป็นชั่วโมงหรือเป็นวัน ๆ หรือมีอาการหอบเหนื่อย อ่อนเพลีย หน้ามืด หรือเป็นลม อย่างใดอย่างหนึ่งร่วมด้วย ให้ไปพบแพทย์หรือไปโรงพยาบาลทันที เพราะอาจเป็นอาการของโรคกล้ามเนื้อหัวใจตายเฉียบพลันหรือเกิดจากสาเหตุร้ายแรงอื่น ๆ ได้
การดำเนินโรค
ผู้ป่วยที่ไม่ได้รับการรักษามักจะเกิดภาวะแทรกซ้อนตามมา ส่วนในรายที่เป็นโรคกล้ามเนื้อหัวใจตายก็อาจทำให้เสียชีวิตอย่างกะทันหันได้ ส่วนผู้ที่ได้รับการรักษานั้น ผลการรักษาจะขึ้นอยู่กับความรุนแรงของโรค สภาพผู้ป่วย โรคที่พบร่วม และวิธีรักษา ในผู้ป่วยที่เป็นโรคหัวใจขาดเลือดชั่วขณะแบบเป็น ๆ หาย ๆ เรื้อรัง การรักษามักได้ผลที่ดี การใช้ยาแอสไพรินสามารถช่วยป้องกันไม่ให้กลายเป็นโรคกล้ามเนื้อหัวใจตายและลดอัตราการเสียชีวิตได้ ส่วนการทำบอลลูนหัวใจและการทำบายพาสหัวใจจะช่วยให้ผู้ป่วยที่มีความเสี่ยงสูงอยู่รอดปลอดภัยมากขึ้น สำหรับปัจจัยที่ทำให้ผลการรักษาไม่สู้ดีนั้น ได้แก่ ผู้ป่วยมีอายุมาก สูบบุหรี่ เป็นโรคเบาหวาน ความดันโลหิตสูง ไขมันในเลือดสูง มีอาการรุนแรง มีภาวะแทรกซ้อน (เช่น หัวใจวาย) ผู้ป่วยที่เป็นโรคหัวใจขาดเลือดแบบไม่คงที่ ถ้าเริ่มมีกล้ามเนื้อหัวใจตายบางส่วน หรือมีความล่าช้าในการถ่ายภาพรังสีหลอดเลือดหัวใจและการบำบัดที่เหมาะสม ผลการรักษาก็มักจะไม่สู้ดีนัก ส่วนในผู้ป่วยที่เป็นโรคกล้ามเนื้อหัวใจตายเฉียบพลัน ถ้าเป็นรุนแรงหรือกล้ามเนื้อหัวใจถูกทำลายไปมากก็มักจะเสียชีวิตได้อย่างรวดเร็วหรือทันทีทันใด แต่ในรายที่หลังเกิดอาการแล้วยังสามารถมีชีวิตรอดอยู่ได้ 2-3 วัน มักจะฟื้นตัวจนเป็นปกติได้ ซึ่งบางรายอาจกำเริบซ้ำและมักเสียชีวิตภายใน 3-4 เดือน ถึง 1 ปีต่อมา (ผู้ป่วยในกลุ่มนี้มักมีอาการอย่างต่อเนื่อง เช่น เจ็บหน้าอกเป็นครั้งคราว หัวใจเต้นผิดจังหวะ หรือเกิดภาวะหัวใจวาย) และมักพบอัตราการเสียชีวิตและการเกิดภาวะแทรกซ้อนได้สูงในผู้ป่วยเบาหวานหรือผู้ป่วยที่มีภาวะหัวใจห้องบนเต้นแผ่นระรัวร่วมด้วย ส่วนในผู้ป่วยที่ได้รับการทำบอลลูนหรือทำบายพาสหัวใจ มักจะฟื้นสภาพได้ดี และมีชีวิตอยู่ได้ยืนยาวขึ้น แต่บางรายก็อาจมีหลอดเลือดหัวใจตีบตันซ้ำ ซึ่งอาจต้องทำบอลลูนหัวใจหรือทำบายพาสหัวใจซ้ำ
การป้องกันโรคหลอดเลือดหัวใจ
วิธีการป้องกันโรคหลอดเลือดหัวใจที่ดีที่สุด คือ การปรับเปลี่ยนเปลี่ยนพฤติกรรมสุขภาพที่อาจเป็นปัจจัยเสี่ยงของการเกิดโรคหลอดเลือดหัวใจ ดังนี้
- งดการสูบบุหรี่ เพราะสารพิษในบุหรี่จะไปขัดขวางการไหลเวียนของเลือด กระตุ้นให้หัวใจทำงานหนักขึ้น ทำให้ปริมาณของออกซิเจนในเลือดลดลง และทำลายผนังหลอดเลือดอีกด้วย ซึ่งอาจก่อให้เกิดโรคหลอดเลือดหัวใจได้ (เมื่อหยุดสูบบุรี่ได้ประมาณ 20 นาที ความดันโลหิตจะลดลงสู่ระดับปกติ การหยุดสูบอย่างน้อย 10 ปีจะมีปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือดใกล้เคียงกับคนที่ไม่สูบบุหรี่ และการหยุดสูบติดต่อกันนานมากกว่า 15 ปี ความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจจะลดลงเหลือเท่ากับคนที่ไม่สูบบุหรี่)
- งดการดื่มเครื่องดื่มที่มีแอลกอฮอล์ แต่หากไม่สามารถงดได้ ควรควบคุมปริมาณในการดื่มให้เหมาะสม (ไม่เกินสัปดาห์ละ 14 แก้ว) และไม่ควรดื่มอย่างต่อเนื่อง เพราะจะเป็นการเพิ่มความเสี่ยงของภาวะหัวใจวายได้
- กำจัดความเครียด ซึ่งวิธีการกำจัดความเครียดที่ดีที่สุด คือ วิธีที่ตนเองชอบและพึงพอใจ เช่น การเจริญสมาธิ การออกกำลังกาย การฝึกโยคะ การรำมวยจีน การทำงานจิตอาสา การทำงานอดิเรก การฝึกการผ่อนคลายกล้ามเนื้อและการหายใจ ฯลฯ รวมถึงการส่งเสริมการได้รับความรักความอบอุ่นจากคนในครอบครัว การส่งเสริมให้มีส่วนร่วมในกิจกรรมของชุมชนหรือในที่ทำงาน
- ออกกำลังกายอย่างสม่ำเสมอตามควรกับสุขภาพและเพิ่มกิจกรรมทางกายให้มากขึ้น โดยควรเป็นกิจกรรมทางกายตั้งแต่ระดับปานกลางขึ้นไป มีการออกแรงหรือออกกำลังกายที่ทำให้ร่างกายหายใจแรงขึ้น หัวใจเต้นเร็วขึ้นปานกลาง และออกแรงกายต่อเนื่องเป็นเวลาตั้งแต่ 10 นาทีขึ้นไปในแต่ละครั้ง ซึ่งอาจเป็นกิจกรรมที่เดินไปมาในที่ทำงาน การทำงานบ้าน การทำครัว การถือของเบา ๆ ที่ไม่หนักเกินไป หรือเป็นกิจกรรมจากการทำงาน กิจกรรมจากการเดินทางในชีวิตประจำวัน หรือกิจกรรมยามว่างก็ได้
- การออกกำลังกายแบบแอโรบิกเป็นประจสัปดาห์ละ 4-5 วัน หรือวันเว้นวัน วันละ 30-60 นาที สามารถช่วยให้ร่างกายแข็งแรง ลดน้ำหนักส่วนเกิน ควบคุมโรคเบาหวาน คอเลสเตอรอล และความดันโลหิตสูง ซึ่งเป็นปัจจัยเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจได้
- ผู้ที่ไม่ออกกำลังกายมักจะมีแนวโน้มที่จะเกิดภาวะหัวใจวายได้มากถึง 2 เท่า)
- ปรับเปลี่ยนพติกรรมการรับประทานอาหาร โดยเน้นการรับประทานอาหารที่มีประโยชน์อย่างหลากหลายและครบ 5 หมู่ เพื่อช่วยควบคุมน้ำหนัก ความดันโลหิต และคอเลสเตอรอล
- รับประทานอาหารที่มีไขมันต่ำและกากใยสูง เช่น ผักผลไม้ ถั่ว และธัญพืชต่าง ๆ (องค์การอนามัยโลกแนะนำให้บริโภคผักและผลไม้ในปริมาณไม่ต่ำกว่าวันละ 600 กรัม)
- ลดเครื่องดื่มที่ผสมน้ำตาล หลีกเลี่ยงอาหารขยะ อาหารจานด่วน อาหารสำเร็จรูป อาหารแปรรูปประเภทไส้กรอกหรือลูกชิ้น อาหารที่มีไขมันอิ่มตัวสูง (เช่น กะทิ น้ำมันปาล์ม แกง เนย มาร์การีน เครื่องใน ไข่แดง กุ้ง ปลาหมึก) และอาหารที่มีไขมันไม่อิ่มตัวชนิดทรานส์ (เช่น ขนมเบเกอรี่ที่ใช้เนยเทียมหรือเนยขาว เค้ก คุกกี้ โดนัท พายกรอบ มันฝรั่งทอด เฟรนช์ฟราย ข้าวโพดคั่ว หมูทอด ไก่ทอด ขนมกรุบกรอบ อาหารแช่แข็งบางชนิด (เช่น พิซซ่าแช่แข็ง))
- งดอาหารรสเค็มจัดเพื่อลดอัตราการเกิดโรคความดันโลหิตสูง โดยจำกัดปริมาณของเกลือโซเดียมที่ได้รับต่อวันไม่ให้เกินวันละ 2,400 มิลลิกรัม หรือคิดเป็นเกลือแกงประมาณ 6 กรัม หรือ 1 ช้อนชาพูน หรือน้ำปลา ซีอิ๊ว ซอสถั่วเหลืองไม่เกิน 1½-2 ช้อนโต๊ะ
- ควรบริโภคอาหารให้เหมาะสมกับความต้องการใช้พลังงานในแต่ละวันเพื่อให้เกิดความสมดุลของพลังงานในร่างกาย โดยพลังงานที่ต้องการต่อวันของเด็กอายุ 6-13 ปี, หญิงวัยทำงานอายุ 25-60 ปี และผู้สูงอายุตั้งแต่ 60 ปีขึ้นไป คือ วันละ 1,600 กิโลแคลอรี ส่วนในวัยรุ่นชายและหญิงที่มีอายุ 14-25 ปี และชายวัยทำงานอายุ 25-60 ปี คือ วันละ 2,000 กิโลแคลอรี และสำหรับชายและหญิงที่ใช้พลังงานมาก (เช่น ผู้ใช้แรงงาน เกษตรกร นักกีฬา) คือ วันละ 2,400 กิโลแคลอรี
- ควบคุมน้ำหนักตัวให้อยู่ในเกณฑ์ปกติ (ดัชนีมวลกาย 18.5-23 กิโลกรัม/ตารางเมตร)
- ควบคุมโรคต่าง ๆ ที่เป็นสาเหตุ/ปัจจัยเสี่ยง (โรคเบาหวาน ความดันโลหิต ไขมันในเลือดสูง และโรคอ้วน) ให้ได้อย่างจริงจังและต่อเนื่อง รวมถึงรักษาสุขอนามัยพื้นฐานตามหลักสุขบัญญัติแห่งชาติ เพื่อให้ร่างกายแข็งแรงและมีสุขภาพจิตที่ดี
- ควบคุมความดันโลหิตให้ดี ควรปรึกษาแพทย์เกี่ยวกับการควบคุมความดันโลหิตที่เหมาะสมกับอายุและอาการของตนเอง และควรออกกำลังกายอย่างสม่ำเสมอ รับประทานอาหารที่มีประโยชน์ และรับประทานยาลดความดันโลหิตร่วมด้วยเพื่อการควบคุมที่ดียิ่งขึ้น
- ลดระดับไขมันในเลือด ควรปรึกษาแพทย์เพื่อขอคำแนะนำเกี่ยวกับการลดไขมันในเลือดที่เหมาะสมซึ่งอาจมีความแตกต่างกันไปตามอายุและข้อจำกัดของผู้ป่วยแต่ละคน
- ป้องกันหรือควบคุมโรคเบาหวานที่เป็นอยู่ ด้วยการออกกำลังกายอย่างสม่ำเสมอ ลดน้ำหนักส่วนเกิน และควบคุมความดันโลหิตให้อยู่ในระดับ 130/80mmHg เพราะโรคเบาหวานถือเป็นหนึ่งในปัจจัยเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจ
- ในรายที่ถ้าเป็นโรคเบาหวานหรือเคยเป็นโรคหัวใจและหลอดเลือดมาก่อน ควรรับประทานยาต้านเกล็ดเลือด เช่น ยาแอสไพริน (Aspirin) ตามคำแนะนำของแพทย์
- ตรวจสุขภาพเป็นประจำ ในคนทั่วไปที่ยังไม่มีอาการผิดปกติควรไปพบแพทย์ทั่วไปเพื่อตรวจสุขภาพประจำปีอย่างต่อเนื่อง โดยเริ่มตั้งแต่อายุ 18-20 ปี เพื่อรักษาสุขภาพหัวใจและหลีกเลี่ยงความเสี่ยงของโรคหลอดเลือดหัวใจที่อาจจะเกิดขึ้น ส่วนในผู้ที่มีความกังวลในอาการที่เป็นอยู่หรือสงสัยในสุขภาพของตนเองควรปรึกษาแพทย์ และสำหรับผู้ที่อยู่ในกลุ่มเสี่ยงแนะนำให้ปรึกษาแพทย์โรคหัวใจได้เลย ไม่ว่าท่านจะอายุเท่าใด รวมทั้งในเด็กอ้วนด้วย และหากตรวจพบว่าเป็นโรคนี้ก็ควรเข้ารับการรักษากับแพทย์ผู้เชี่ยวชาญอย่างจริงจังและต่อเนื่อง ปฏิบัติตามคำแนะนำของแพทย์ โดยเฉพาะในเรื่องของการรับประทานยาที่ผู้ป่วยไม่ควรปรับยาหรือหยุดยาเอง และถ้ามีโรคเบาหวาน ความดันโลหิตสูง หรือไขมันในเลือดสูง ก็ควรปรับพฤติกรรมและรับประทานยาเพื่อควบคุมโรคให้ดี
เอกสารอ้างอิง
- มูลนิธิหมอชาวบ้าน. นิตยสารหมอชาวบ้าน เล่มที่ 373 คอลัมน์ : สารานุกรมทันโรค. “โรคหลอดเลือดหัวใจตีบ”. (นพ.สุรเกียรติ อาชานานุภาพ). [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [01 ต.ค. 2017].
- หาหมอดอทคอม. “โรคหลอดเลือดหัวใจ (Coronary artery disease)”. (ศ.เกียรติคุณ พญ.พวงทอง ไกรพิบูลย์). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [03 ต.ค. 2017].
- พบแพทย์. “โรคหลอดเลือดหัวใจ”. [ออนไลน์]. เข้าถึงได้จาก : www.pobpad.com. [05 ต.ค. 2017].
- โรงพยาบาลบำรุงราษฎร์. “โรคหลอดเลือดหัวใจตีบ-ตัน”. [ออนไลน์]. เข้าถึงได้จาก : www.bumrungrad.com. [08 ต.ค. 2017].
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)