โรคซาร์ส
ซาร์ส หรือ SARS* ย่อมาจาก Severe acute respiratory distress syndrome หรือบางคนอาจเรียกโรคนี้ว่า โรคทางเดินหายใจเฉียบพลันรุนแรง, โรคปอดอักเสบผิดแบบฉบับ, ปอดอักเสบนอกแบบ, ไข้หวัดมรณะ, ไข้ไวรัสมรณะ หรือ ปอดบวมมรณะ คือ โรคติดต่อร้ายแรงที่เกิดจากเชื้อไวรัสชนิดใหม่ (SARS-CoV) โดยผู้ที่ติดเชื้อจะมีอาการทางระบบหายใจ ซึ่งอาจรุนแรงจนถึงขั้นเสียชีวิตได้สูง เป็นโรคที่เพิ่งขึ้นใหม่เมื่อไม่กี่ปีมานี้ สามารถติดต่อกันได้ง่าย พบได้ในคนทุกวัย และมักมีความรุนแรงในผู้ป่วยที่มีอายุมากกว่า 40 ปี หรือผู้มีภูมิคุ้มกันต้านทานโรคต่ำ
โรคซาร์สเป็นโรคติดเชื้อไวรัสชนิดใหม่ที่พบการระบาดครั้งแรกในช่วงเดือนพฤศจิกายน พ.ศ.2545 ถึงเดือนกรกฎาคม พ.ศ.2546 ทั่วโลกพบผู้ป่วยโรคซาร์สทั้งสิ้นจำนวน 8,098 ราย จาก 26 ประเทศ โดยพบการระบาดมากที่สุดในประเทศจีน (ประมาณ 5,000 กว่าคน) รองลงมาคือ ฮ่องกง ไต้หวัน แคนาดา เวียดนาม และสิงคโปร์ (ผู้ป่วยประมาณ 20% เป็นบุคคลากรทางการแพทย์) ซึ่งในจำนวนนี้มีผู้ป่วยเสียชีวิตรวม 774 ราย จากสถิติผู้ป่วยและผู้เสียชีวิตจากโรคซาร์สทั่วโลก โดยเฉลี่ยแล้วผู้ป่วยโรคซาร์สจะมีอัตราการเสียชีวิตสูงถึง 9.6% (ประมาณ 1 ใน 10 คน) แต่หากแยกตามอายุจะพบว่ามีความแตกต่างกันมาก โดยอัตราการเสียชีวิตในผู้ป่วยที่มีอายุน้อยกว่า 24 ปีจะมีน้อยกว่า 1% แต่ถ้าผู้ป่วยมีอายุมากกว่า 65 ปี จะมีโอกาสเสียชีวิตได้สูงถึง 50% นอกจากนี้การมีโรคประจำตัวบางโรคก็ทำให้มีโอกาสเสียชีวิตเพิ่มมากขึ้นด้วย เช่น โรคหัวใจ โรคเบาหวาน โรคปอด หรือในผู้ที่เป็นพาหะโรคไวรัสตับอักเสบบี เป็นต้น
สำหรับในประเทศไทยในช่วงที่มีการระบาดนั้น ได้มีการสอบสวนโรคในกลุ่มผู้ป่วยที่มีประวัติเดินทางมาจากพื้นที่ระบาดจำนวน 313 ราย ซึ่งในจำนวนนี้พบผู้ป่วยที่น่าจะป่วยเป็นโรคซาร์ส (Probable case) จำนวน 9 ราย เสียชีวิต 2 ราย โดยได้รับการยืนยันแน่นอนว่าเป็นโรคซาร์ส 1 ราย และมีผู้ป่วยที่เข้าข่ายสงสัยว่าจะป่วยเป็นโรคซาร์ส (Suspect case) จำนวน 31 ราย แต่ในจำนวนนี้ไม่มีผู้เสียชีวิตและไม่มีการแพร่เชื้อจากผู้ป่วยไปสู่พื้นที่ในประเทศไทยแต่อย่างใด จึงทำให้ประเทศไทยไม่ถูกจัดอยู่ในพื้นที่ที่มีการระบาดของโรค
หมายเหตุ : SARS เขียนว่า “ซาร์ส” โดยมี ส.เสือ เป็นตัวสะกด ฉะนั้นคำว่า “ซาร์ส” น่าจะอ่านเหมือนกับเขียนว่า “ซาส” (เช่นเดียวกับคำว่า สาส์น ซึ่งจะอ่านเหมือนกับเขียนว่า “สาน”) และถ้าจะเทียบกับคำอื่น ๆ ในภาษาไทยก็น่าจะตรงกับ “ซาด” ในคำว่า “ซูดซาด” ส่วนจะเลือกอ่านว่า “สาด” หรือ “ซ้าด” ก็แล้วแต่ความนิยม (ที่มา : รศ.ดร.นิตยา กาญจนะวรรณ ภาคีสมาชิก สำนักศิลปกรรม ราชบัณฑิตยสถาน)
สถานการณ์โรคซาร์สในปัจจุบัน
หลังจากที่องค์การอนามัยโลกได้ประกาศสิ้นสุดการระบาดของโรคซาร์สในวันที่ 5 กรกฎาคม พ.ศ.2546 แล้วนั้น ต่อมาในช่วงปลายปี พ.ศ.2546 ได้พบการติดเชื้อโรคซาร์สอีกครั้งในห้องปฏิบัติการทางจุลชีววิทยาที่ไต้หวันและสิงคโปร์ แต่ได้มีการควบคุมโรคอย่างทันท่วงที และในช่วงเดือนมีนาคม พ.ศ.2547 มีผู้ติดเชื้อโรคซาร์สที่ศูนย์ปฏิบัติการวิจัยในกรุงปักกิ่ง และเกิดการแพร่ระบาดเข้าไปในชุมชน ทำให้มีผู้ป่วยอีก 7 ราย และเสียชีวิต 1 ราย และต้องแยกผู้มีประวัติสัมผัสโรคเพื่อสังเกตอาการอีกหลายร้อยคน ต่อมาทางรัฐบาลจีนจึงได้ออกมาตรการห้ามจำหน่าย/บริโภคเนื้อชะมดและให้ทำลายชะมดของร้านอาหารสัตว์ป่าไปกว่า 10,000 ตัว (เพราะเชื่อว่าชะมดคือสาเหตุของการเกิดโรค) ซึ่งจนถึงขณะนี้ยังไม่พบมีการกลับมาแพร่ระบาดของโรคซาร์สอีก
สาเหตุของโรคซาร์ส
เชื้อโรคที่เป็นสาเหตุ โรคซาร์สเกิดจากเชื้อไวรัสตัวใหม่ที่อยู่ในตระกูลไวรัสโคโรนา (Coronaviruses) ซึ่งไวรัสในตระกูลนี้จะมีอยู่ด้วยกันหลากหลายสายพันธุ์ สายพันธุ์ที่เคยพบในคนนั้นเป็นต้นเหตุของการเกิดไข้หวัดที่ไม่รุนแรง ส่วนสายพันธุ์ที่เคยพบในสัตว์ เช่น สุนัข แมว หนู หมู นก นั้นอาจทำให้เกิดความผิดปกติของระบบทางเดินหายใจ ระบบประสาท ตับ และลำไส้ของสัตว์เหล่านี้ ส่วนเชื้อไวรัสตัวใหม่นี้เป็นเชื้อที่กลายพันธุ์ขึ้นมาใหม่ (เพราะได้วิจัยพบเชื้อชนิดนี้ในผู้ป่วยจำนวนมาก ในหลายประเทศ แต่เชื้อที่พบมีรูปร่างหน้าตาผิดแผกไปจากไวรัสโคโรนาสายพันธุ์ต่าง ๆ ที่เคยรู้จักมาแต่เดิม และยังไม่มีหลักฐานใดที่บ่งชี้ว่าเป็นอาวุธชีวภาพ) และนักวิทยาศาสตร์ได้ตั้งชื่อเชื้อไวรัสชนิดนี้ว่า “ไวรัสโคโรนาสัมพันธ์กับซาร์ส” (SARS-associated corona-virus หรือ SARS-CoV) หรือเรียกสั้น ๆ ว่า “ไวรัสซาร์ส”
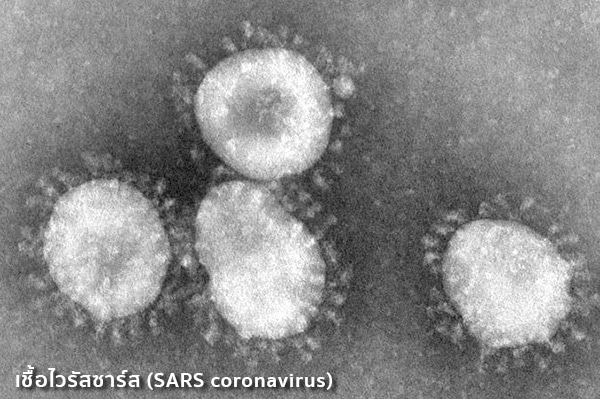
แหล่งที่มาของเชื้อไวรัสซาร์ส นักวิทยาศาสตร์เชื่อว่าเชื้อไวรัสชนิดนี้แพร่มาจากสัตว์ป่าบางชนิด แต่ยังไม่ทราบแน่ชัดว่าเป็นชนิดใด แต่ในเดือนพฤษภาคม พ.ศ. 2546 ได้มีการศึกษาหาแหล่งที่มาของเชื้อโดยการตรวจที่ตลาดค้าเนื้อสัตว์ป่าในมณฑลกวางตุ้ง และพบเชื้อไวรัสชนิดนี้ในอุ้งเท้าของชะมด จึงสันนิษฐานว่าเชื้อน่าจะมาจากสัตว์ที่มีอยู่เป็นปกติมานานแล้ว แต่เชื้อได้มีการพัฒนาเข้าสู่คนเป็นครั้งแรกและทำให้เกิดโรคขึ้นมา และเมื่อได้มีการศึกษาต่อไปก็พบเชื้อชนิดนี้ในแรคคูน แบดเจอร์ และค้างคาว โดยที่เชื้อไม่ได้ทำให้สัตว์เหล่านี้มีอาการแต่อย่างใด
เหตุการณ์การระบาดของโรค พบการก่อโรคครั้งแรกของเชื้อไวรัสชนิดนี้ที่มณฑลกวางตุ้ง ประเทศจีน แล้วจึงแพร่กระจายไปทั่วโลก โดยที่ผู้ป่วยโรคซาร์สคนแรกนั้นมีอาชีพเป็นชาวนาอาศัยอยู่ที่มณฑลกวางตุ้ง ในเดือนพฤศจิกายน พ.ศ.2545 ผู้ป่วยได้เข้ารับการรักษาที่โรงพยาบาลในเขตใกล้บ้านและได้เสียชีวิตลงในเวลาต่อมาโดยที่ทางโรงพยาบาลไม่ได้ระบุถึงสาเหตุการเสียชีวิตอย่างชัดเจน หลังจากนั้นก็มีผู้ป่วยที่มีอาการคล้ายโรคปอดอักเสบติดเชื้อเกิดขึ้นตามมาอีกหลายคนและบางคนก็เสียชีวิต แต่ในขณะนั้นทางรัฐบาลจีนยังไม่ได้ตระหนักถึงความสำคัญ จึงไม่ได้รายงานไปยังองค์การอนามัยโลก ทำให้การควบคุมโรคไม่ได้เกิดขึ้นอย่างจริงจัง และในที่สุดก็เกิดการระบาดไปยังประเทศอื่น ๆ ส่วนเหตุการณ์ที่ทำให้องค์การอนามัยโลกทราบถึงการระบาดของโรคที่เกิดขึ้นใหม่นี้ เกิดขึ้นเมื่อเดือนกุมภาพันธ์ พ.ศ.2546 เมื่อนักธุรกิจชาวอเมริกันคนหนึ่งได้เดินทางมาจากประเทศจีนและเริ่มมีอาการป่วยคล้ายโรคปอดอักเสบติดเชื้อในขณะที่อยู่บนเครื่องบิน เมื่อเครื่องลงจอดที่กรุงฮานอย ประเทศเวียดนาม ผู้ป่วยก็ได้เข้ารับการรักษาที่โรงพยาบาล The French Hospital of Hanoi และต่อมาก็เสียชีวิตลง หลังจากนั้นบุคคลากรทางการแพทย์ที่ได้ดูแลผู้ป่วยรายนี้ต่างก็เกิดอาการคล้ายกันตามมา แพทย์ชาวอิตาเลียนชื่อ Carlo Urbani ที่ทำงานอยู่ในโรงพยาบาลแห่งนั้นจึงได้รายงานไปยังองค์การอนามัยโลกและรัฐบาลเวียดนาม และต่อมาแพทย์ผู้นี้เองก็ได้เสียชีวิตลงจากการติดโรคนี้ ส่วนสาเหตุที่ทำให้เกิดการแพร่กระจายของโรคไปอย่างกว้างขวางนั้นเกิดขึ้นมาจากแพทย์รายหนึ่งที่ติดโรคนี้มาจากมณฑลกวางตุ้งได้เดินทางเข้ามาพักที่โรงแรมในฮ่องกงเมื่อเดือนกุมภาพันธ์ พ.ศ.2546 และได้แพร่เชื้อไปยังผู้ที่พักในโรงแรมแห่งนั้น ซึ่งผู้ที่ได้รับเชื้อเหล่านั้นต่างก็ได้เดินทางต่อไปยังประเทศอื่น ๆ เช่น ไต้หวัน แคนาดา เวียดนาม สิงค์โปร์ และในที่สุดก็ได้แพร่กระจายต่อไปรวม 26 ประเทศทั่วโลก เมื่อองค์การอนามัยโลกได้รับทราบการเกิดโรคและการระบาดของโรคชนิดใหม่นี้จึงได้ร่วมมือกับองค์กรต่าง ๆ และใช้มาตรการควบคุมการระบาดของโรคอย่างเข้มงวดจนสามารถหยุดการแพร่กระจายของโรคได้ จนกระทั่งได้ประกาศสิ้นสุดการระบาดของโรคซาร์สในวันที่ 5 กรกฎาคม พ.ศ.2546
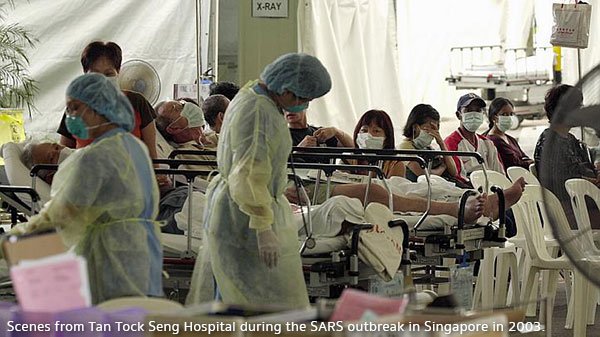
การแพร่เชื้อ จากลักษณะการติดต่อของโรคที่พบการแพร่กระจายเฉพาะในหมู่คนที่อยู่สัมผัสกันอย่างใกล้ชิด เช่น ผู้ที่อาศัยอยู่ในบ้านหรืออยู่ในห้องเดียวกับผู้ป่วย (โดยเฉพาะคนดูแลผู้ป่วย), ผู้ที่มีเพศสัมพันธ์ กอด จูบ สัมผัสเนื้อตัว หรือกินอาหารร่วมกับผู้ป่วย, ผู้ที่อยู่ร่วมกับผู้ป่วยในห้องแคบ ๆ (เช่น ในลิฟต์), แพทย์หรือพยาบาลที่ดูแลผู้ป่วยโรคซาร์ส เป็นต้น จึงทำให้สันนิษฐานได้ว่า เชื้อไวรัสซาร์สแพร่กระจายทางละอองเล็ก ๆ ในเสมหะ น้ำมูก หรือน้ำลายของผู้ป่วย (Droplet transmission) แบบเดียวกับโรคหวัดหรือไข้หวัด (Common cold) กล่าวคือ โดยการไอจามรดใส่กันตรง ๆ หรือจากการสนทนาร่วมกันภายในระยะไม่เกิน 1 เมตร และโดยการสัมผัสมือหรือสิ่งปนเปื้อนละอองเสมหะ น้ำมูก หรือน้ำลายของผู้ป่วย เช่น แก้วน้ำ หลอดดูด ช้อนส้อม ผ้าเช็ดหน้า เป็นต้น (เชื้อไวรัสซาร์สสามารถมีชีวิตอยู่บนสิ่งปนเปื้อนได้นานถึง 3 ชั่วโมง) แล้วเผลอเอานิ้วมือที่ปนเปื้อนไปเช็ดตา จมูก หรือปาก เชื้อโรคก็จะผ่านทางเยื่อเมือกเข้าไปในทางเดินหายใจ (ส่วนการเดินผ่าน การนั่งอยู่ในสถานที่เดียวกันโดยสถานที่นั้นไม่ได้เป็นระบบปิด ไม่ได้ทำให้ติดเชื้อ แต่การแพร่เชื้อทางอากาศ (Air borne transmission) และทางอาหาร/น้ำดื่มนั้น อาจเป็นสาเหตุของการติดเชื้อได้ แต่ยังไม่มีหลักฐานยืนยันใด ๆ จึงยังไม่สามารถตัดสาเหตุนี้ออกไปได้)
ระยะเวลาการแพร่เชื้อ ผู้ป่วยสามารถแพร่เชื้อให้ผู้อื่นได้ตั้งแต่ที่เริ่มมีอาการเป็นไข้ในวันแรก และในวันที่ 4 หลังเป็นไข้จะแพร่เชื้อให้ผู้อื่นได้มากยิ่งขึ้น ส่วนในระยะก่อนและหลังมีอาการนานกี่วันที่เชื้อจะสามารถแพร่ไปสู่ผู้อื่นได้นั้นยังไม่ทราบแน่ชัด แต่เพื่อความปลอดภัย แพทย์แแนะนำว่าผู้ที่หายจากอาการเจ็บป่วยแล้วควรแยกตัวนานอีก 10 วัน
ระยะฟักตัวของโรค (ตั้งแต่รับเชื้อเข้าสู่ร่างกายจนกระทั่งแสดงอาการ) ประมาณ 2-10 วัน โดยเฉลี่ยคือ 4-6 วัน (แต่ในบางรายอาจนานเป็น 10-14 วัน) และเมื่อเชื้อไวรัสซาร์สเข้าสู่ร่างกายแล้ว อวัยวะหลักที่เชื้อจะเข้าไปอยู่ในเซลล์ แบ่งตัวเพิ่มจำนวน และทำลายเซลล์ที่อาศัยอยู่นั้นก็คือ ปอด ส่วนอวัยวะอื่น ๆ คือ อวัยวะของทางเดินอาหารและไต นอกจากนี้การที่ระบบภูมิคุ้มกันของร่างกายส่งเซลล์เม็ดเลือดขาวและผลิตสารเคมีขึ้นมาเพื่อพยายามทำลายเชื้อไวรัส ก็เป็นอีกสาเหตุที่ทำให้เซลล์ปกติของร่างกายถูกทำลายไปด้วย
อาการของโรคซาร์ส
แรกเริ่มผู้ป่วยจะมีอาการไข้สูงมากกว่า 38 องศาเซลเซียส ซึ่งเป็นอาการที่ปรากฏในผู้ป่วยทุกราย ส่วนอาการอื่น ๆ ที่อาจพบร่วมด้วย ได้แก่ หนาวสั่น ปวดศีรษะ อ่อนเพลีย ปวดเมื่อยตามตัวมาก เบื่ออาหาร คล้ายอาการของโรคไข้หวัดใหญ่ (Influenza) ผู้ป่วยบางรายอาจมีอาการถ่ายอุจจาระเหลว คลื่นไส้ อาเจียน เจ็บคอหรือเจ็บหน้าอกร่วมด้วย (ส่วนใหญ่จะไม่มีอาการเป็นหวัด เช่น จาม หรือมีน้ำมูก)
ประมาณ 2-7 วันหลังมีไข้ ผู้ป่วยจะมีอาการไอแห้ง ๆ ไม่มีเสมหะ ในรายที่เป็นรุนแรงถึงขั้นปอดอักเสบจะมีอาการเหนื่อยง่าย หายใจหอบ และหายใจลำบากตามมาจนต้องใช้เครื่องช่วยหายใจประคับประคองจนกว่าจะพ้นขีดอันตราย ซึ่งอาการรุนแรงมักจะเกิดขึ้นในสัปดาห์ที่ 2 ของการเจ็บป่วย ในผู้ป่วยส่วนใหญ่ปอดอักเสบจะค่อย ๆ หายไปเองอย่าช้า ๆ และมักจะหายในสัปดาห์ที่ 3 ของโรค ส่วนในรายที่เป็นเล็กน้อยจะมีเพียงอาการไข้ตัวร้อนอยู่ประมาณ 4-7 วัน ก็จะหายไปเองคล้ายอาการไข้ธรรมดา จึงอาจทำให้ไม่นึกถึงโรคนี้
สำหรับการตรวจเลือดซีบีซี (CBD) จะพบว่าผู้ป่วยมีเม็ดเลือดขาวต่ำกว่าปกติ บางรายอาจมีเกล็ดเลือดต่ำด้วย การตรวจเลือดอื่นๆ อาจพบค่าเอนไซม์ของตับ (AST, ALT) สูงกว่าปกติประมาณ 2-6 เท่า ค่าการทำงานของไตสูงผิดปกติ ค่าเกลือแร่ผิดปกติ ค่า Creatine phosphokinase (CPK) สูงผิดปกติ ส่วนผลการเอกซเรย์ปอดอาจพบร่องรอยของปอดอักเสบได้ (ผลการเอกซเรย์ปอดในช่วงแรกแพทย์มักตรวจไม่พบความผิดปกติ แต่ภายใน 10-14 วันหลังจากที่เริ่มมีอาการ การเอกซเรย์ปอดจะพบเงาผิดปกติต่าง ๆ โดยความผิดปกติจะมากหรือน้อยก็ขึ้นอยู่กับระดับความรุนแรงของอาการ) เป็นต้น อย่างไรก็ตาม ผู้ป่วยประมาณ 50% อาจตรวจไม่พบสิ่งผิดปกติดังกล่าวก็ได้
ภาวะแทรกซ้อนของโรคซาร์ส
- ประมาณ 10-20% ของผู้ป่วยที่อยู่ในโรงพยาบาลจะมีภาวะเลือดมีออกซิเจนน้อย (Hypoxia) และจำเป็นต้องใส่ท่อและเครื่องช่วยหายใจ
- ส่วนภาวะแทรกซ้อนที่ร้ายแรง ได้แก่ ภาวะการหายใจล้มเหลวเฉียบพลัน (Acute respiratory distress syndrome : ARDS) ซึ่งเป็นสาเหตุของการเสียชีวิตที่สำคัญ
- สำหรับผู้ป่วยที่รอดชีวิต ในบางรายอาจพบว่า หากทดสอบการทำงานของปอดอาจยังมีผิดปกติบ้าง หรือหากเอกซเรย์ปอดยังพบความผิดปกติเล็กน้อย อยู่ได้นานถึงประมาณ 12 เดือน
ความรุนแรงของโรคซาร์ส
โรคซาร์สมีความรุนแรงมากน้อยแตกต่างกันไป ผู้ติดเชื้อไวรัสซาร์สส่วนหนึ่งอาจไม่เป็นโรคก็ได้ (เนื่องจากมีภูมิต้านทานแข็งแรง) แต่ในส่วนคนที่ป่วยเป็นโรคนั้น ผู้ป่วยส่วนใหญ่ประมาณ 80-90% จะมีอาการไม่รุนแรงและหายได้เป็นปกติภายใน 2-3 สัปดาห์ ส่วนผู้ป่วยที่มีอาการรุนแรงจะมีประมาณ 10-20% (จำเป็นต้องใช้เครื่องช่วยหายใจประคับประคองจนกว่าจะพ้นขีดอันตราย เนื่องจากหายใจลำบาก) ซึ่งในผู้ป่วยกลุ่มนี้มักจะต้องพักรักษาตัวอยู่ในโรงพยาบาลนาน 2-3 สัปดาห์เป็นอย่างน้อย
โดยเฉลี่ยแล้วผู้ป่วยโรคซาร์สจะมีอัตราการเสียชีวิตสูงถึง 9.6% (ในผู้ป่วย 10 คน จะเสียชีวิต 1 คน) ซึ่งมักเป็นกลุ่มผู้ป่วยที่มีอายุมากกว่า 40 ปี หรือมีภูมิคุ้มกันต้านทานโรคต่ำ เช่น เป็นโรคเบาหวาน โรคหัวใจ โรคไต หรือโรคประจำตัวอื่น ๆ (เพราะพบว่าเด็กอายุน้อยกว่า 12 ปีที่เป็นโรคซาร์สมักจะเป็นไม่รุนแรงและหายได้เอง ส่วนผู้ป่วยที่มีอายุมากกว่า 65 ปีจะมีอัตราการเสียชีวิตถึง 50%) แต่อย่างไรก็ตาม ในคนอายุน้อยที่แข็งถ้าป่วยเป็นโรคนี้แล้วปล่อยจนอาการหนักจึงค่อยมารักษาก็อาจเสียชีวิตได้เช่นกัน
ผู้ป่วยโรคซาร์สที่เสียชีวิตส่วนใหญ่จะเกิดจากระบบหายใจเกิดล้มเหลวจากเชื้อไว้รัสที่เข้าไปทำลายปอด
การวินิจฉัยโรคซาร์ส
สิ่งสำคัญคือ การวินิจฉัยโรคซาร์สให้ได้อย่างรวดเร็วและแยกผู้ป่วยออกเพื่อป้องกันการแพร่เชื้อไปสู่ผู้อื่น สำหรับการวินิจฉัยในเบื้องต้นว่าผู้ใดมีเกณฑ์เข้าข่ายจะป่วยเป็นโรคซาร์สนั้นมีดังนี้
- มีอาการไข้สูงมากกว่า 38 องศาเซลเซียส ร่วมกับตรวจพบอาการอื่น ๆ หรือไม่ก็ได้ เช่น หนาวสั่น ปวดศีรษะ อ่อนเพลีย ปวดเมื่อยตามตัวมาก เบื่ออาหาร ถ่ายอุจจาระเหลว คลื่นไส้ อาเจียน เจ็บคอหรือเจ็บหน้าอก ส่วนในรายที่เป็นรุนแรงอาจพบอาการหายใจหอบร่วมด้วย
- ภายในระยะเวลา 10 วันก่อนที่จะมีอาการเกิดขึ้น ผู้ป่วยมีประวัติการเดินทางไปยังพื้นที่ที่มีการระบาดของโรคซาร์ส ซึ่งรวมไปถึงการรอเปลี่ยนเครื่องบินที่สนามบินของพื้นที่เหล่านั้นด้วย (ขึ้นอยู่กับประกาศว่าพื้นที่ใดเป็นพื้นที่เสี่ยง) หรือหากไม่มีประวัติเดินทางไปยังพื้นที่ดังกล่าวก็ต้องมีประวัติสัมผัสใกล้ชิดกับผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นโรคซาร์ส เช่น แพทย์หรือพยาบาลที่เป็นผู้ดูแลผู้ป่วยโรคซาร์ส ผู้ที่สัมผัสมือหรือสิ่งปนเปื้อนละอองเสมหะของผู้ป่วย กอด จูบ หรือมีเพศสัมพันธ์กับผู้ป่วย หรือกินอาหารร่วมกัน ดื่มน้ำจากแก้วเดียวกัน ใช้สิ่งของส่วรตัวร่วมกัน และการได้พูดสนทนาร่วมกับผู้ป่วยในระยะใกล้กว่า 1 เมตร
ทั้งนี้ บุคคลที่มีเงื่อนไขครบทั้ง 2 ข้อนี้จะเข้าข่าย “สงสัยว่าจะป่วยเป็นโรคซาร์ส” (Suspect case) ส่วนผู้ที่มีเงื่อนครบทั้ง 2 ข้อร่วมกับได้ทำการเอกซเรย์ปอดและพบเงาผิดปกติจะเข้าข่าย “น่าจะป่วยเป็นโรคซาร์ส” (Probable case) ผู้ป่วยทั้ง 2 กลุ่มนี้จะต้องแยกตัวออกจนกว่าจะได้รับการยืนยันการวินิจฉัยโรคโดยการตรวจทางห้องปฏิบัติการว่าติดเชื้อไวรัสซาร์หรือไม่ ซึ่งมีอยู่หลายวิธี คือ
- การตรวจเลือดหาแอนติบอดี (Antibody) ต่อเชื้อไวรัสโรคซาร์ส 2 ครั้งที่ห่างกันมากกว่า 21 วันขึ้นไป
- การตรวจเลือดหรือสารคัดหลั่งหาสารพันธุกรรมของเชื้อไวรัสด้วยวิธีที่เรียกว่า PCR (Polymerase chain reaction)
- การเพาะเชื้อไวรัสจากเลือดหรือสารคัดหลั่ง
ทั้งนี้หากผลการตรวจอย่างใดอย่างหนึ่งอย่างบ่งว่ามีการติดเชื้อไวรัสซาร์ส ผู้ป่วยจะถูกระบุว่าเป็นโรคซาร์ส ซึ่งแพทย์จะรับตัวผู้ป่วยไว้รักษาในโรงพยาบาลและแยกตัวไม่ให้แพร่เชื้อให้ผู้อื่น แต่หากผลการตรวจทั้งหมดออกมาไม่พบการติดเชื้อไวรัสซาร์ส ผู้นั้นก็ไม่ได้ป่วยเป็นโรคซาร์ส
การแยกโรค
ด้วยโรคนี้มีอาการสำคัญคือ ไข้ตัวร้อน ซึ่งต้องแยกออกจากโรคที่พบบ่อย เช่น
- ไข้หวัด ผู้ป่วยจะมีอาการคัดจมูก มีน้ำมูกใสไหล ไอ จาม เจ็บคอ อาจมีอาการปวดหนักศีรษะเล็กน้อย อ่อนเพลีย (แต่ไม่มาก) ปวดเมื่อยไม่มาก และอาจมีไข้ (ตัวร้อน) ได้ แต่เป็นไข้ไม่สูง ผู้ป่วยยังคงกินข้าวหรือไปไหนมาไหนได้ดี
- ไข้หวัดใหญ่ ผู้ป่วยจะมีไข้สูง ปวดเมื่อยตามตัวมาก ปวดศีรษะมาก อ่อนเพลียมาก เบื่ออาหาร อาจมีอาการเจ็บในคอ คัดจมูก น้ำมูกไหล ไอแห้ง ๆ แต่บางรายอาจไม่มีอาการคัดจมูกหรือเป็นหวัดเลยก็ได้ อาการของไข้หวัดใหญ่ในช่วง 2-3 วัน จึงแยกจากโรคซาร์สได้ยาก แต่ผู้ป่วยไข้หวัดใหญ่ส่วนใหญ่มักจะมีไข้ทุเลาลงภายใน 3-5 วัน
- ไข้เลือดออก ผู้ป่วยจะมีไข้สูงลอยตลอดเวลา (กินยาลดไข้ก็มักจะไม่ลด) หน้าแดง ตาแดง ปวดศีรษะ ปวดเมื่อยตามตัว กระหายน้ำ ซึม เบื่ออาหาร อาเจียน อาจมีอาการปวดท้อง มีผื่นหรือจุดแดงตามตัว ถ้าเป็นรุนแรงจะมีอาการตัวเย็นชืด กระสับกระส่าย หรือมีเลือดออก
การรักษาโรคซาร์ส
หลักการรักษาโรคซาร์ส คือ การแยกตัวผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นโรคซาร์ส หรือผู้ที่มีเกณฑ์เข้าข่ายสงสัย (Suspect case) หรือน่าจะ (Probable case) ป่วยเป็นโรคซาร์สและยังอยู่ในขั้นตอนของการพิสูจน์ยืนยันเพื่อป้องกันการแพร่เชื้อไปสู่ผู้อื่น
- ผู้ป่วยที่มีอาการหนัก หรือเป็นผู้สูงอายุ หรือมีภูมิคุ้มกันต้านทานโรคต่ำ (เช่น มีโรคประจำตัว) จะต้องเข้ารับการรักษาในโรงพยาบาลและแยกผู้ป่วยอย่างรัดกุม
- ผู้ป่วยที่มีอาการน้อย ร่างกายแข็งแรง อาจทำการแยกตัวโดยให้อยู่ที่บ้านได้ แต่ภายในบ้านต้องไม่มีเด็กอ่อน หญิงตั้งครรภ์ ผู้สูงอายุ หรือผู้ที่มีโรคประจำตัว รวมทั้งต้องมีห้องน้ำและห้องนอนแยกเป็นส่วนตัว และต้องปฏิบัติตามคำแนะนำในการป้องกันการแพร่เชื้อไปสู่ผู้อื่นอย่างเคร่งครัด เช่น การใส่ผ้าปิดปากปิดจมูก ไม่ใช้ของใช้ส่วนตัวร่วมกัน รวมถึงแก้วน้ำ จาน ชาม ช้อน ส้อม และแยกทำความสะอาด แยกรับประทาน ส่วนขยะที่เกิดจากผู้ป่วยควรแยกถุงและแยกทิ้งแบบเป็นขยะติดเชื้อ ห้ามให้ผู้ป่วยออกจากบ้าน โดยต้องหยุดงาน หยุดเรียน หยุดทำธุระต่าง ๆ รวมทั้งต้องมีการติดตามอาการและการปฏิบัติตัวจากเจ้าหน้าที่ทุกวัน เช่น การโทรศัพท์สอบถาม
- เมื่ออาการต่าง ๆ ทั้งไข้ ไอ หายใจหอบ หรืออื่น ๆ หายสนิทไปแล้วจนครบ 10 วัน ผู้ป่วยสามารถกลับไปทำงาน ไปเรียน และใช้ชีวิตตามปกติได้โดยไม่ต้องแยกห้อง
ในส่วนของวิธีการรักษานั้น ในปัจจุบันยังไม่มีวิธีการรักษาโรคนี้ได้โดยเฉพาะ และยังไม่มีคำแนะนำที่แน่นอนในการเลือกใช้ชนิดยาสำหรับการรักษาโรคซาร์ส เพราะยังไม่พบยาที่มีประสิทธิภาพเพียงพอในการฆ่าเชื้อไวรัสซาร์สได้ การรักษาโรคซาร์สจึงเป็นเพียงการรักษาประคับประคองตามอาการ เช่น การให้ยาพาราเซตามอลลดไข้แก้ปวด การให้ยาแก้ไอ การให้สารน้ำและเกลือแร่ หรือถ้าผู้ป่วยมีอาการหอบหายใจลำบากก็ใช้เครื่องช่วยหายใจจนกว่าจะพ้นขีดอันตราย เป็นต้น
ในประเทศที่มีการระบาดของโรคซาร์ส ได้มีการทดลองให้ยาสเตียรอยด์ร่วมกับยาต้านไวรัส (เช่น อินเตอร์เฟอรอน (Interferon) ไรบาวิริน (Ribavirin) โอเซลทามิเวียร์ (Oseltamivir) โลปินาเวียร์และริโทนาเวียร์ (Lopinavir/Ritonavir) เป็นต้น), การให้ยาที่เป็นแอนติบอดีต่อเชื้อไวรัส (Intravenous immunoglobulin), การให้ยาปฏิชีวนะเพื่อควบคุมอาการปอดอักเสบ แต่วิธีเหล่านี้ยังไม่มีข้อสรุปที่ชัดเจนเกี่ยวกับประสิทธิผลของการรักษา (ส่วนใหญ่พบว่าไม่ได้ผลเท่าที่ควร อีกทั้งยาบางตัว เช่น ยาต้านไวรัสไรบาวิริน ก็มีรายงานว่าไม่มีผลในการฆ่าเชื้อไวรัสชนิดนี้เลย แถมยังทำให้ผู้ป่วยเกิดอาการผื่นคัน เบื่ออาหาร ท้องเสีย มีอาการชา สับสน หรือยาที่เป็นแอนติบอดีต่อเชื้อไวรัสก็พบว่ามีผลข้างเคียงที่เป็นอันตรายคือ ทำให้เกิดลิ่มเลือดในหลอดเลือดที่ปอดได้ เป็นต้น)
นอกจากนี้ยังมีตัวยาที่สกัดมาจากรากของชะเอมเทศ (Glycyrrhiza glabra L.) ชื่อ “กลีซีร์ริซิน” (Glycyrrhizin) ที่ถูกนำมาใช้รักษาในประเทศจีนด้วย โดยพบว่าสามารถช่วยเพิ่มออกซิเจนในเลือดได้ แต่ก็ยังไม่มีการศึกษายืนยันถึงผลการรักษาแต่อย่างใด
การป้องกันโรคซาร์ส
เนื่องจากโรคซาร์สเป็นโรคที่มีการแพร่กระจายได้ง่ายและมีอัตราการเสียชีวิตสูง จึงทำให้องค์การอนามัยโลกและองค์กรอื่น ๆ ได้ร่วมมือกันหยุดยั้งการแพร่ระบาดของโรค โดยมีมาตรการสำคัญคือ การคัดกรองผู้ที่เดินทางมาจากพื้นที่ที่มีการระบาดของโรคซาร์ส ซึ่งทำได้โดยการใช้เครื่องตรวจวัดอุณหภูมิตรวจวัดผู้โดยสารทุกคนก่อนเดินทางเข้าประเทศ หากผู้ใดมีอุณหภูมิขึ้นสูงผิดปกติจะถูกนำไปวัดอุณหภูมิซ้ำด้วยปรอทวัดไข้ หากมีพบว่ามีไข้จริงจะถูกนำตัวไปซักประวัติการเดินทาง หากมีเกณฑ์เข้าข่ายว่าอาจติดโรคซาร์สก็จะถูกแยกตัวออกไป
ส่วนผู้โดยสารที่เดินทางร่วมกันมาจะต้องอยู่กับบ้านและเฝ้าดูอาการอย่างใกล้ชิดเป็นเวลาอย่างน้อย 10 วัน ปฏิบัติตามคำแนะนำของแพทย์อย่างเคร่งครัด เช่น หลีกเลี่ยงการสัมผัสโดยตรงกับสมาชิกในครอบครัว ให้แยกห้องนอนชั่วคราว แยกข้าวของเครื่องใช้และของใช้ส่วนตัว หลีกเลี่ยงการจับต้องสิ่งของภายในบ้าน (หากจำเป็น เช่น ใช้โทรศัพท์ ควรใช้แอลกอฮอล์เช็ดให้สะอาด) หมั่นล้างมือด้วยด้วยน้ำกับสบู่บ่อย ๆ ปิดปากและจมูกด้วยผ้าหรือทิชชู่เวลาไอหรือจาม สวมหน้ากากอนามัยตลอดเวลาเมื่ออยู่ในห้องร่วมกับผู้อื่น และถ้าเป็นไปได้ควรวัดไข้ด้วยปรอททุกวัน (วันละ 2 ครั้ง) เป็นต้น หากพบว่ามีไข้ต้องรีบไปพบแพทย์ที่โรงพยาบาลภายใน 24 ชั่วโมง แต่ถ้าเป็นปกติดีก็ถือว่าไม่ติดเชื้อ
ส่วนคำแนะนำอื่น ๆ นอกเหนือจากนี้ คือ
- ในพื้นที่ที่มีการระบาดของโรคซาร์สจะต้องมีการควบคุมป้องกันการแพร่กระจายของโรคอย่างเข้มงวด โดยมีมาตรการสำคัญคือ การแยกผู้ป่วยและผู้ที่มีประวัติการสัมผัสโรค และในบางพื้นที่อาจต้องมีการสั่งปิดโรงเรียนและมหาวิทยาลัยนานเป็นเดือน ๆ รวมถึงโรงพยาบาลอีกหลายแห่งด้วยเมื่อจำเป็น ส่วนเจ้าหน้าที่โรงพยาบาล โรงแรม พนักงานสายการบินระหว่างประเทศ รวมทั้งแม่บ้านของชาวต่างชาติโดยเฉพาะประเทศที่มีการระบาดของโรคซาร์สก็เป็นอีกหนึ่งกลุ่มเสี่ยงที่ต้องระมัดระวังเป็นพิเศษเช่นกัน หากไม่แน่ใจควรสวมหน้ากากอนามัยเพื่อป้องกันการติดเชื้อ
- แพทย์และพยาบาลที่ดูแลผู้ป่วยซาร์สจะต้องปฏิบัติตามมาตรการป้องกันโรคอย่างเคร่งครัด เช่น สวมถุงมือ ใส่เสื้อกาวน์ ใส่แว่นตาป้องกันการติดเชื้อ หมั่นล้างมือด้วยน้ำกับสบู่ เป็นต้น เพราะคนกลุ่มนี้จะมีโอกาสเสี่ยงต่อการติดเชื้อจากผู้ป่วยได้สูง
- ผู้ที่เพิ่งเดินทางกลับมาจากพื้นที่ที่มีการระบาดของโรคซาร์สหรือประเทศในกลุ่มเสี่ยงตามประกาศ เมื่อกลับถึงบ้านควรทำความสะอาดร่างกาย เสื้อผ้า เครื่องใช้ต่าง ๆ และควรแยกตัวเองไม่ให้สัมผัสใกล้ชิดกับผู้อื่นเป็นเวลาอย่างน้อย 7 วัน (การพูดคุยควรพูดห่างกันประมาณ 5 เมตร) ถ้าพบว่ามีไข้ต้องรีบไปพบแพทย์ที่โรงพยาบาลภายใน 24 ชั่วโมง พร้อมกับแจ้งว่าเพิ่งกลับมาจากพื้นที่หรือประเทศในกลุ่มเสี่ยง
- หลีกเลี่ยงการเดินทางไปยังประเทศหรือเขตพื้นที่ที่มีการระบาดของโรคซาร์ส แต่หากหลีกเลี่ยงไม่ได้ควรสวมหน้ากากอนามัยในขณะที่อยู่ร่วมกับผู้อื่นหรืออยู่ในที่ที่มีคนอยู่รวมกันเป็นจำนวนมาก หมั่นล้างมือด้วยน้ำกับสบู่ให้สะอาดเพื่อชะล้างเชื้อโรคที่อาจปนเปื้อนมากับมือโดยไม่รู้ตัว หลีกเลี่ยงการใช้มือขยี้ตา แคะจมูก หรือนำนิ้วมือเข้าปาก และอย่าใช้ผ้าเช็ดหน้าหรือผ้าเช็ดตัวร่วมกับผู้อื่น
- หากมีผู้ป่วยเป็นโรคซาร์สระบาดภายในประเทศเราก็ควรปฏิบัติเช่นเดียวกับที่กล่าวข้างต้น และถ้ามีคนในบ้านเป็นไข้โดยไม่ทราบสาเหตุที่แน่ชัดก็ควรรีบพาไปพบแพทย์ที่โรงพยาบาลเพื่อตรวจดูให้แน่ใจ อย่าคิดว่าเป็นเพียงไข้หวัดหรือไข้หวัดใหญ่ และให้หลีกเลี่ยงการจับมือกับผู้ป่วย แต่ถ้าจำเป็นต้องดูแลผู้ป่วยอย่างใกล้ชิดก็ควรสวมหน้ากากอนามัย หมั่นล้างมือด้วยน้ำกับสบู่ให้สะอาด หลีกเลี่ยงการใช้ข้าวของเครื่องใช้ต่าง ๆ ร่วมกับผู้ป่วย ควรนอนแยกห้องกับผู้ป่วย เปิดประตูหน้าต่างให้อากาศในบ้านถ่ายเทได้สะดวก ทำความสะอาดบ้าน เครื่องเรือนเครื่องใช้ต่าง ๆ โทรศัพท์ อย่างน้อยวันละ 1 ครั้งด้วยผ้าชุบน้ำหรือผงซักฟอก
- ดูแลสุขภาพร่างกายทั่วไปให้แข็งแรง โดยการหมั่นออกกำลังกายเป็นประจำ รับประทานอาหารที่มีประโยชน์ นอนหลับพักผ่อนให้เพียงพอ งดการสูบบุหรี่และดื่มแอลกอฮอล์ ไม่กินยาชุดหรือยาลูกกลอนที่มีสารสเตียรอยด์ เพราะผู้ที่มีสุขภาพแข็งแรง (มีภูมิต้านทานโรคดี) หากบังเอิญติดเชื้อก็อาจรอดพ้นจากการเป็นโรคได้ หรือหากเป็นโรคก็อาจช่วยให้ไม่มีอาการรุนแรงและหายเป็นปกติได้
เรื่องที่เกี่ยวข้อง
- ไข้หวัด (หวัด) อาการ สาเหตุ และการรักษาโรคหวัด 20 วิธี !
- ไข้หวัดใหญ่ อาการ สาเหตุ และการรักษาโรคไข้หวัดใหญ่ 10 วิธี !
- ไข้เลือดออก อาการ สาเหตุ และการรักษาโรคไข้เลือดออก 7 วิธี !
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “ซาร์ส (SARS)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 1193-1196.
- ศูนย์ข้อมูลโรคติดเชื้อและพาหะนำโรค. “รู้จักรับมือ SARS ไวรัสหวัดเขย่าโลก”. [ออนไลน์]. เข้าถึงได้จาก : webdb.dmsc.moph.go.th. [30 พ.ค. 2017].
- หาหมอดอทคอม. “ซาร์ส (SARS)”. (พญ.สลิล ศิริอุดมภาส). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [01 มิ.ย. 2017].
- มูลนิธิหมอชาวบ้าน. “โรคซาร์ส (SARS) : โรคทางเดินหายใจเฉียบพลันรุนแรง : ปอดบวมมรณะ”. [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [02 มิ.ย. 2017].
- Siamhealth. “ไข้หวัดมรณะ”. [ออนไลน์]. เข้าถึงได้จาก : www.siamhealth.net. [03 มิ.ย. 2017].
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)