มะเร็งอัณฑะ
มะเร็งอัณฑะ หรือ มะเร็งลูกอัณฑะ (Testicular cancer) คือ มะเร็งที่เกิดจากเนื้อเยื่อในอัณฑะ เป็นเนื้องอกร้ายที่เกิดจากเซลล์ในอัณฑะกลายเป็นมะเร็ง โดยทั่วไปมักพบเกิดกับอัณฑะด้านเดียว (โอกาสการเกิดทั้งด้านซ้ายและขวามีเท่ากัน) แต่มีเพียงประมาณ 5% เท่านั้นที่พบเกิดกับอัณฑะทั้ง 2 ข้าง
มะเร็งอัณฑะเป็นโรคมะเร็งที่พบได้น้อยเพียงประมาณ 2% ของมะเร็งทั้งหมด (ไม่ติด 1 ใน 10 ของมะเร็งที่พบบ่อยของผู้ชายชาวไทย) สามารถพบได้ในทุกอายุทั้งในเด็กจนถึงในผู้สูงอายุ แต่จะพบได้สูงในช่วงอายุประมาณ 15-35 ปี ในปี พ.ศ.2551 ในสหราชอาณาจักรพบโรคมะเร็งอัณฑะได้ประมาณ 6.7-7.3 รายต่อประชากรชาย 100,000 คนต่อปี ส่วนในประเทศไทยเมื่อช่วงปี พ.ศ.2544-2546 พบผู้ป่วย 0.6 รายต่อประชากรไทย 100,000 คนต่อปี
ชนิดของมะเร็งอัณฑะ
โรคมะเร็งอัณฑะมีอยู่หลายชนิด แต่ชนิดที่พบได้บ่อยที่สุดประมาณ 90% จะเป็นชนิดเจิมเซลล์ (Germ cell tumor) ดังนั้น โดยทั่วไปเมื่อกล่าวถึงโรคมะเร็งอัณฑะจึงมักจะหมายถึงมะเร็งชนิดนี้เท่านั้น ซึ่งรวมถึงบทความนี้ด้วย นอกจากนี้โรคมะเร็งอัณฑะชนิดเจิมเซลล์ยังแบ่งออกได้เป็น 2 ชนิดหลัก ๆ คือ
- มะเร็งอัณฑะชนิดเซมิโนมา (Seminoma) เป็นชนิดที่พบได้ประมาณ 40% ตอบสนองได้ดีต่อรังสีรักษาและมีการพยากรณ์โรคที่ดีกว่าชนิด Non-seminoma
- มะเร็งอัณฑะชนิดไม่ใช่เซมิโนมา หรือนอนเซมิโนมา (Non-seminoma) เป็นชนิดที่พบได้มากกว่าคือ ประมาณ 60% สามารถเจริญและแพร่กระจายได้เร็วกว่าชนิด Seminoma และยังแบ่งย่อยได้อีกหลายชนิด เช่น Choriocarcinoma, Embryonal carcinoma, Teratoma และ Yolk-sac tumor โดยโรคมักจะเกิดจากการมีเซลล์มะเร็งได้หลายชนิดร่วมกัน แต่เซลล์มะเร็งชนิดที่มีความรุนแรงมากที่สุดคือ ชนิดโคริโอคาร์ซิโนมา (Choriocarcinoma) แต่ก็เป็นชนิดที่พบได้น้อยมาก คือ น้อยกว่า 1% ของมะเร็งอัณฑะทั้งหมด ส่วนความรุนแรงของมะเร็งอัณฑะชนิดไม่ใช่เซมิโนมานี้จะประเมินได้จากระดับของแอลฟาฟีโตโปรตีน (Alpha fetoprotein – AFP), ฮอร์โมนเบต้าเอชซีจี (β-hCG) และแลคเตตดีไฮโดรจีเนส (Lactate dehydrogenase – LDH) ที่สูงขึ้นในเลือด ร่วมกับระยะของโรคเอง ถ้าค่าของ AFP < 1,000 ng/mL, hCG < 5,000 mIU/mL, และ LDH < 1.5 เท่าของค่าปกติ จะมีการพยากรณ์โรคดีกว่ารายที่มีค่าเกินกว่านี้เมื่อเทียบในระยะเดียวกัน
สาเหตุของมะเร็งอัณฑะ
ปัจจุบันยังไม่ทราบสาเหตุที่แน่ชัดของการเกิดโรคมะเร็งอัณฑะ แต่พบว่ามีปัจจัยเสี่ยง* ที่อาจเกี่ยวข้องกับโรคนี้ คือ
- ปัจจัยเสี่ยงที่สำคัญที่สุด คือ การมีภาวะลูกอัณฑะไม่เลื่อนลงถุงอัณฑะ (Cryptorchidism หรือ Undescended testis) และค้างอยู่ในช่องท้องหรือที่ขาหนีบ ซึ่งเป็นความผิดปกติมาแต่กำเนิดชนิดหนึ่ง (เป็นปัจจัยเสี่ยงที่ทำให้เกิดโรคมะเร็งอัณฑะได้สูงกว่าคนปกติถึง 10-40 เท่า แต่การผ่าตัดย้ายมาลงถุงอัณฑะตั้งแต่เด็กจะช่วยลดความเสี่ยงลงได้มาก)
- เป็นเพศชาย เพราะพบโรคนี้ได้เฉพาะในเพศชายเท่านั้น
- เชื้อชาติ เพราะพบโรคนี้ได้สูงในคนผิวขาวมากกว่าคนผิวดำประมาณ 5 เท่า
- มีประวัติคนในครอบครัวเป็นโรคมะเร็งอัณฑะ
- มีความผิดปกติของโครโมโซม (Chromosome) คู่ที่ 1 หรือคู่ที่ 12
- มีโรคผิดปกติทางพันธุกรรมที่ทำให้ลูกอัณฑะมีการฝ่อตัว (Testicular atrophy)
- เป็นโรคกลุ่มอาการไคลน์เฟลเตอร์ (Klinefelter’s syndrome) ซึ่งผู้ป่วยจะมีอัณฑะเล็กกว่าปกติ และมีภาวะการเจริญพันธุ์บกพร่อง (มีลูกยาก)
- เป็นผู้ติดเชื้อไวรัสเอชไอวี (HIV) หรือเป็นโรคเอดส์ ซึ่งจะมีโอกาสเสี่ยงต่อการเกิดโรคนี้ได้สูงกว่าปกติ
- ปัจจัยเสี่ยงอื่น ๆ เช่น การรับประทานอาหารพืชผักและสัตว์เลี้ยงที่มีการฉีดฮอร์โมนเป็นเวลานาน, การมีอุปนิสัยที่ไม่ร่าเริง มีความเครียดและความกดดันเป็นเวลานาน, มลพิษทางอากาศ การแผ่รังสีของอุปกรณ์อิเล็กทรอนิกส์ รวมไปถึงเสียงรบกวน ต่างก็เป็นปัจจัยเสี่ยงที่ทำให้เกิดโรคมะเร็งอัณฑะได้
- สำหรับการอำพรางอวัยวะเพศชาย (การแต๊บ) โดยการใช้เทปกาวหรือวัสดุที่มีความเหนียวมารัดส่วนอวัยวะเพศให้ติดกับช่องขาหนีบระหว่างขาเอาไว้ โดยส่วนตัวคิดว่าไม่น่าจะเป็นสาเหตุที่ทำให้เกิดโรคมะเร็งอัณฑะได้ เพราะเท่าที่ผ่านมายังไม่เคยมีรายงานว่าพบการป่วยโรคมะเร็งอวัยวะเพศชายจากการแต๊บ เว้นแต่จะเกิดแผลเรื้อรังและมีการหมักหมมเป็นเวลานาน (นพ.บรรณกิจ โลจนาภิวัฒน์ รองคณบดีคณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่)
หมายเหตุ : ปัจจัยเสี่ยง หมายถึง การมีโอกาสเกิดมะเร็งเพิ่มขึ้น แต่ไม่ได้หมายความว่าการมีปัจจัยเสี่ยงหรือมีปัจจัยเสี่ยงหลายอย่างจะต้องกลายเป็นโรคมะเร็งเสมอไป หรือการที่ไม่มีปัจจัยเสี่ยงใด ๆ เลยก็ไม่ได้หมายความว่าจะไม่มีทางเป็นโรคมะเร็ง
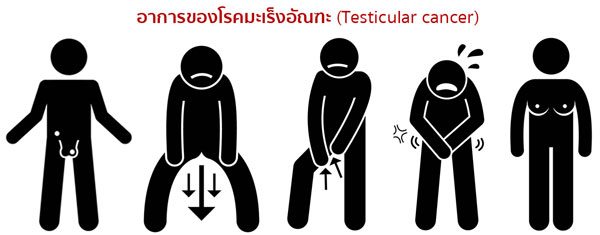
อาการของมะเร็งอัณฑะ
อาการของโรคมะเร็งอัณฑะไม่ใช่อาการเฉพาะของโรค แต่จะเป็นอาการเหมือนกับโรคของอัณฑะทั่วไป ที่พบบ่อย คือ
- คลำได้ก้อนเนื้อแข็งมากในถุงอัณฑะ หรืออัณฑะโต และส่วนใหญ่จะไม่เจ็บ หรืออาการเจ็บอาจมีบ้างแต่ไม่รุนแรง (ซึ่งต่างจากอาการลูกอัณฑะอักเสบทั่วไปที่จะปรากฏอาการบวมเท่า ๆ กัน เนื้อจะค่อนข้างอ่อนอย่างชัดเจน และเวลานวดคลำจะรู้สึกเจ็บ)
- รู้สึกปวดตื้อหรือถ่วง ๆ หนัก ๆ ที่อัณฑะด้านนั้น หรือปวดหน่วง ๆ ตรงท้องน้อยส่วนล่างหรือขาหนีบ
- จู่ ๆ อัณฑะด้านนั้นบวมหรือคล้ายมีน้ำอยู่ในถุงอัณฑะขึ้นมาอย่างฉับพลัน
- อาจมีเลือดเจือปนในน้ำอสุจิ
- อาจมีอาการนมโตและเจ็บ หรืออ่อนเพลียโดยไม่ทราบสาเหตุ
- บางรายอาจมาด้วยปัญหาการมีบุตรยาก สมรรถภาพทางเพศลดลง หรือแม้กระทั่งสูญเสียสมรรถภาพทางเพศ ซึ่งเกิดจากการที่อสุจิตายหรือไม่มีอสุจิจากมะเร็ง
ระยะของมะเร็งอัณฑะ
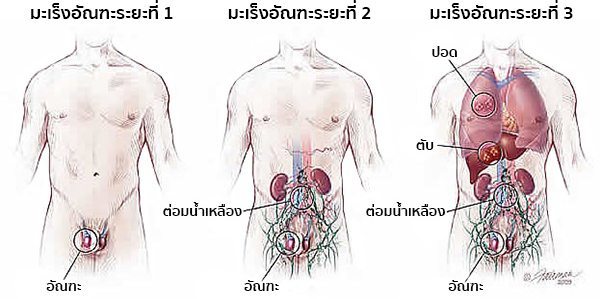
เนื่องจากโรคมะเร็งอัณฑะเป็นโรคที่มีความรุนแรงต่ำ แม้โรคจะแพร่กระจายเข้าสู่กระแสเลือดแล้วก็ยังมีโอกาสรักษาให้หายได้สูง โรคนี้จึงจัดแบ่งออกเป็น 3 ระยะใหญ่ ๆ ซึ่งต่างจากโรคมะเร็งอื่น ๆ ที่มี 4 ระยะ และในแต่ละระยะยังแบ่งย่อยได้อีกเพื่อใช้ในการช่วยวางแผนการรักษาและเพื่อการศึกษาวิจัย คือ
- ระยะที่ 0 (Testicular intraepithelial neoplasia) เป็นระยะที่พบเซลล์ผิดปกติ (ไม่ใช่มะเร็ง) ในท่อที่สร้างอสุจิในอัณฑะ และเซลล์ผิดปกติเหล่านี้อาจกลายเป็นมะเร็งและแพร่กระจายเข้าไปในเนื้อเยื่อปกติใกล้เคียงได้
- ระยะที่ 1 เป็นระยะที่เซลล์มะเร็งยังอยู่เฉพาะในอัณฑะ (ยังไม่แพร่กระจายไปยังต่อมน้ำเหลือง) แบ่งออกเป็นระยะ IA, IB และระยะ IS
- ระยะ IA เป็นระยะที่เริ่มพบมะเร็งอยู่ที่อัณฑะ (Testicle) และที่ถุงเก็บตัวอสุจิใกล้อัณฑะ (Epididymis) และอาจแพร่กระจายไปยังเนื้อเยื่อชั้นในของอัณฑะ ส่วนสารบ่งชี้มะเร็ง (Tumor marker) ทั้งหมดยังอยู่ในระดับปกติ
- ระยะ IB เป็นระยะที่พบมะเร็งอยู่ที่อัณฑะและถุงเก็บตัวอสุจิใกล้อัณฑะ และมะเร็งได้แพร่กระจายไปยังเส้นเลือด (Blood vessels) หรือท่อน้ำเหลือง (Lymph vessels) ในอัณฑะ หรือแพร่กระจายไปยังเนื้อเยื่อชั้นนอกของอัณฑะ หรือเป็นระยะที่พบมะเร็งอยู่ที่หลอดนำอสุจิ (Spermatic cord) หรือถุงอัณฑะ (Scrotum) และอาจอยู่ในเส้นเลือดหรือท่อน้ำเหลืองในอัณฑะ ส่วนสารบ่งชี้มะเร็งทั้งหมดยังอยู่ในระดับปกติ
- ระยะ IS เป็นระยะที่พบมะเร็งได้ในทุกที่ภายในอัณฑะ หลอดนำอสุจิ หรือถุงอัณฑะ ส่วนสารบ่งชี้มะเร็งทั้งหมดจะอยู่ในระดับสูงกว่าปกติเล็กน้อย หรือสารบ่งชี้มะเร็งอย่างน้อย 1 ตัวอยู่ในระดับสูงกว่าปกติปานกลางหรือมาก
- ระยะที่ 2 เป็นระยะที่เซลล์มะเร็งได้แพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้อง แบ่งออกเป็นระยะ IIA, IIB และระยะ IIC
- ระยะ IIA เป็นระยะที่พบมะเร็งอยู่ในอัณฑะ หลอดนำอสุจิ หรือถุงอัณฑะ และมะเร็งได้แพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้อง (Abdomen) ถึง 5 ต่อม ซึ่งมีขนาดไม่เกิน 2 เซนติเมตร ส่วนสารบ่งชี้มะเร็งทั้งหมดยังอยู่ในระดับปกติหรือสูงกว่าปกติเล็กน้อย
- ระยะ IIB เป็นระยะที่พบมะเร็งอยู่ในอัณฑะ หลอดนำอสุจิ หรือถุงอัณฑะ ร่วมกับมะเร็งได้แพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้องถึง 5 ต่อม และอย่างน้อย 1 ต่อมมีขนาดใหญ่กว่า 2 เซนติเมตร แต่มีขนาดไม่เกิน 5 เซนติเมตร หรือร่วมกับมะเร็งได้แพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้องมากกว่า 5 ต่อม โดยที่ต่อมน้ำเหลืองมีขนาดไม่เกิน 5 เซนติเมตร ส่วนสารบ่งชี้มะเร็งทั้งหมดยังอยู่ในระดับปกติหรือสูงกว่าปกติเล็กน้อย
- ระยะ IIC เป็นระยะที่พบมะเร็งอยู่ในอัณฑะ หลอดนำอสุจิ หรือถุงอัณฑะ และมะเร็งได้แพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้อง โดยที่มีขนาดใหญ่กว่า 5 เซนติเมตร ส่วนสารบ่งชี้มะเร็งทั้งหมดยังอยู่ในระดับปกติหรือสูงกว่าปกติเล็กน้อย
- ระยะที่ 3 เป็นระยะที่เซลล์มะเร็งได้แพร่กระจายไปยังส่วนอื่น ๆ ของร่างกาย แบ่งออกเป็นระยะ IIIA, IIIB และระยะ IIIC
- ระยะ IIIA เป็นระยะที่พบมะเร็งอยู่ในอัณฑะ หลอดนำอสุจิ หรือถุงอัณฑะ และอาจแพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้องอย่างน้อย 1 ต่อม และแพร่กระจายไปยังต่อมน้ำเหลืองอื่น ๆ ที่อยู่ห่างไกลหรือไปยังปอด ส่วนสารบ่งชี้มะเร็งยังอยู่ในระดับปกติหรือสูงกว่าปกติเล็กน้อย
- ระยะ IIIB เป็นระยะที่พบมะเร็งอยู่ในอัณฑะ หลอดนำอสุจิ หรือถุงอัณฑะ และอาจแพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้องอย่างน้อย 1 ต่อม ไปยังต่อมน้ำเหลืองอื่น ๆ ที่อยู่ห่างไกล หรือไปยังปอด ส่วนสารบ่งชี้มะเร็งอย่างน้อย 1 ตัวอยู่ในระดับสูงกว่าปกติปานกลาง
- ระยะ IIIC เป็นระยะที่พบมะเร็งอยู่ในอัณฑะ หลอดนำอสุจิ หรือถุงอัณฑะ และอาจแพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้องอย่างน้อย 1 ต่อม ไปยังต่อมน้ำเหลืองอื่น ๆ ที่อยู่ห่างไกล หรือไปยังปอด ส่วนสารบ่งชี้มะเร็งอย่างน้อย 1 ตัวอยู่ในระดับสูงกว่าปกติมาก หรือเป็นระยะที่พบมะเร็งอยู่ในอัณฑะ หลอดนำอสุจิ หรือถุงอัณฑะ และอาจแพร่กระจายไปยังต่อมน้ำเหลืองในช่องท้องอย่างน้อย 1 ต่อม และไม่ได้แพร่กระจายไปยังต่อมน้ำเหลืองที่อยู่ห่างไกลหรือไปยังปอด แต่แพร่กระจายไปยังส่วนอื่น ๆ ของร่างกายแทน ส่วนสารบ่งชี้มะเร็งอาจในอยู่ระดับปกติจนถึงสูงกว่าปกติมาก
การวินิจฉัยมะเร็งอัณฑะ
แพทย์สามารถวินิจฉัยโรคมะเร็งอัณฑะได้จากการซักประวัติอาการ การตรวจร่างกาย การตรวจคลำอัณฑะทั้งสองข้าง การตรวจภาพอัณฑะทั้งสองข้างด้วยการอัลตราซาวนด์ การตรวจระดับ Alpha fetoprotein (AFP) Lactate dehydrogenase (LDH) และ β-hCG ในเลือดและปัสสาวะ ซึ่งหลังจากพบมีก้อนเนื้อชัดเจนแล้วแพทย์มักจะแนะนำให้ทำการผ่าตัดอัณฑะข้างที่มีก้อนเนื้อออก พร้อมกับตรวจชิ้นเนื้อเพื่อการวินิจฉัยโรคไปพร้อมกันในคราวเดียว (ทั้งนี้จะไม่มีการตัดชิ้นเนื้อจากก้อนเนื้ออัณฑะก่อนผ่าตัดรักษา เพราะการตัดชิ้นเนื้อจะต้องผ่านถุงอัณฑะซึ่งจะส่งผลให้โรคมะเร็งลุกลามเข้าถุงอัณฑะได้ ซึ่งถ้าก้อนเนื้อนั้นเป็นมะเร็ง การลุกลามเข้าถุงอัณฑะจะทำให้โรคมะเร็งลุกลามรุนแรงและรักษาได้ยากขึ้น อีกทั้งเมื่อพบก้อนเนื้อในอัณฑะ การรักษาจะเป็นการผ่าตัดเสมอ ดังนั้นการผ่าตัดอัณฑะจึงเป็นการวินิจฉัยโรคและการรักษาไปพร้อม ๆ กัน)
ภายหลังเมื่อทราบว่าเป็นโรคมะเร็งอัณฑะแล้ว แพทย์จะทำการตรวจเพิ่มเติมเพื่อประเมินระยะของโรคด้วยการตรวจภาพช่องท้องด้วยการเอกซเรย์คอมพิวเตอร์ (CT scan) เพื่อดูการลุกลามและการแพร่กระจายของโรคเข้าต่อมน้ำเหลืองและอวัยวะต่าง ๆ ในช่องท้อง (ในผู้ป่วยบางรายแพทย์อาจตรวจภาพนี้ก่อนการผ่าตัด ทั้งนี้ขึ้นอยู่กับดุลยพินิจของแพทย์), การตรวจภาพปอดด้วยเอกซเรย์หรือเอกซเรย์คอมพิวเตอร์เพื่อดูการแพร่กระจายของโรคสู่ปอด, การตรวจเลือดและปัสสาวะเพื่อประเมินสุขภาพทั่วไปของผู้ป่วย เช่น การตรวจเลือดซีบีซี (CBC) การตรวจเลือดดูการทำงานของตับและไต และการตรวจเลือดดูค่าสารบ่งชี้มะเร็ง (เพราะเซลล์มะเร็งของโรคมะเร็งอัณฑะบางชนิดสามารถสร้างสารมะเร็งได้) ทั้ง Alpha fetoprotein (AFP) Lactate dehydrogenase (LDH) และ β-hCG (มักพบสูงกว่าปกติ) ซึ่งการตรวจเหล่านี้จะช่วยประเมินระยะของโรค ความรุนแรงของโรค แนวทางการรักษา และใช้ในการติดตามผลการรักษาได้
การรักษามะเร็งอัณฑะ
แนวทางการรักษาโรคมะเร็งอัณฑะที่สำคัญ คือ การผ่าตัดลูกอัณฑะทั้งก้อนเฉพาะด้านที่มีก้อนเนื้อออกผ่านทางขาหนีบพร้อมกับนำชิ้นเนื้อมาตรวจวินิจฉัยโรค ถ้าผลการตรวจชิ้นเนื้อออกมาว่าไม่ใช่เนื้อร้าย การรักษาจะสิ้นสุดลง แต่ถ้าผลออกมาว่าเป็นก้อนเนื้อร้ายหรือมะเร็ง แพทย์จะทำการตรวจหาชนิดของเซลล์มะเร็ง ระยะของโรค และสุขภาพโดยรวมของผู้ป่วย เพื่อใช้เป็นแนวทางในการรักษาและให้การรักษาต่อเนื่องกันไป ซึ่งการรักษาอาจจะเป็นการเฝ้าติดตามอาการเป็นระยะ ๆ การให้ยาเคมีบำบัด และ/หรือการให้รังสีรักษา (อาจเป็นการฉายรังสีรักษาที่ต่อมน้ำเหลืองในช่องท้อง ช่องอก และ/หรือในบริเวณเหนือกระดูกไหปลาร้า)
- วิธีการรักษามะเร็งอัณฑะ การรักษามะเร็งอัณฑะจะประกอบไปด้วย
- การผ่าตัดอัณฑะ (Inguinal orchiectomy) เป็นการผ่าตัดเอาลูกอัณฑะเฉพาะด้านที่เกิดโรคและต่อมน้ำเหลืองบางส่วนออก (อาจช่วยในการวินิจฉัยและกำหนดระยะของโรคได้) และในผู้ป่วยบางรายที่เสี่ยงต่อการกลับมาเป็นซ้ำของมะเร็งอาจได้รับการรักษาเสริม (Adjuvant therapy) ด้วยการให้ยาเคมีบำบัดหรือรังสีรักษาภายหลังการผ่าตัด เพื่อฆ่าเซลล์มะเร็งที่อาจมีหลงเหลืออยู่ ซึ่งจะช่วยลดโอกาสการกลับมาเป็นซ้ำของมะเร็งอัณฑะได้
- การให้ยาเคมีบำบัด (Chemotherapy) เป็นการรักษาเสริมที่โดยทั่วไปมักจะใช้หลังการผ่าตัด ซึ่งจะเป็นการใช้ยาเพื่อทำลายเซลล์มะเร็งหรือยับยั้งการแบ่งตัวของเซลล์มะเร็ง แต่ถ้าเป็นมะเร็งอัณฑะระยะสุดท้ายแล้วก็สามารถใช้เป็นวิธีแรกในการรักษาได้เช่นกัน เพราะหลังจากกินยาหรือฉีดยาเคมีบำบัดเข้าทางหลอดเลือดดำหรือกล้ามเนื้อแล้ว ตัวยาจะถูกดูดซึมเข้าทางกระแสเลือดและจับกับเซลล์มะเร็งที่อยู่ตามส่วนต่าง ๆ ของร่างกาย ซึ่งเรียกว่า “Systemic chemotherapy” แต่ในบางกรณีแพทย์อาจฉีดยาเคมีบำบัดเข้าทางช่องไขสันหลัง ในอวัยวะ หรือในช่องท้องเพื่อหวังผลในการทำลายเซลล์มะเร็งเฉพาะที่ ซึ่งเรียกว่า “Regional chemotherapy” ส่วนวิธีที่ได้รับจะขึ้นอยู่กับชนิดและระยะของมะเร็งที่กำลังรับการรักษา
- การใช้รังสีรักษา (Radiation therapy) เป็นการรักษาโดยการใช้รังสีพลังงานสูงเพื่อทำลายหรือยับยั้งการเจริญเติบโตของเซลล์มะเร็งโดยตรง ซึ่งเทคนิคการใช้รังสีรักษาจะมีอยู่ด้วยกัน 2 วิธี คือ การใช้เครื่องฉายรังสีจากภายนอกร่างกาย (External radiation therapy) และการฝังแร่ในร่างกาย (Internal radiation therapy) สำหรับการนำมาใช้รักษามะเร็งอัณฑะจะเป็นการฉายรังสีจากภายนอกร่างกายและจะนิยมใช้รักษากับมะเร็งอัณฑะชนิดเซมิโนมา (Seminoma) เพราะมะเร็งชนิดนี้มีความไวต่อแสงรังสี แต่มะเร็งอัณฑะชนิดไม่ใช่เซมิโนมา (Non-seminoma) จะไม่มีความไวต่อแสงรังสี ด้วยเหตุนี้ผู้ป่วยมะเร็งอัณฑะชนิดไม่ใช่เซมิโนมาโดยทั่วไปแพทย์จะไม่ใช้วิธีการรักษาด้วยการฉายรังสีรักษา)
- การให้ยารักษาตรงเป้า (Targeted therapy) เป็นการรักษาโดยการใช้ยาหรือสารอื่น ๆ ที่ออกฤทธิ์เฉพาะเจาะจงต่อเซลล์มะเร็งและก่อให้เกิดอันตรายต่อเซลล์ปกติน้อยกว่ายาเคมีบำบัดหรือรังสีรักษา แต่การใช้ยานี้ในการรักษามะเร็งอัณฑะยังอยู่ในขั้นตอนการศึกษาและตัวยายังมีราคาแพงมากเกินกว่าที่ผู้ป่วยทุกคนจะเข้าถึงได้
- การเฝ้าติดตามอาการเป็นระยะ ๆ (Surveillance) เป็นการเฝ้าติดตามผู้ป่วยอย่างใกล้ชิดโดยไม่ต้องให้การรักษาใด ๆ (เว้นแต่ผลการตรวจจะมีการเปลี่ยนแปลงใด ๆ) เพื่อหาสัญญาณเริ่มต้นของการกลับมาเป็นซ้ำของมะเร็ง ซึ่งในระหว่างการเฝ้าติดตามนี้ผู้ป่วยจะได้รับการตรวจอย่างสม่ำเสมอตามที่แพทย์กำหนด
- การรักษามะเร็งอัณฑะตามระยะของโรค (ถ้าภายในก้อนมะเร็งพบทั้งเซลล์ที่เป็น Seminoma และ Non-seminoma จะถูกประเมินความรุนแรงและวางแผนการรักษาเหมือนกับกลุ่ม Non-seminoma)
- ระยะที่ 1 สำหรับมะเร็งอัณฑะชนิดเซมิโนมา (Seminoma) การรักษาจะเป็นการผ่าตัดอัณฑะออกแล้วตามด้วยการเฝ้าติดตามอาการเป็นระยะ ๆ (Surveillance) หรือตามด้วยการให้ยาเคมีบำบัด (Chemotherapy) ถ้าผู้ป่วยต้องการหรือเพื่อให้แน่ใจว่าจะหายขาด ส่วนมะเร็งอัณฑะชนิดไม่ใช่เซมิโนมา (Non-seminoma) การรักษาจะมีทั้ง (a) การผ่าตัดอัณฑะออก แล้วติดตามโรคในระยะยาว, (b) การผ่าตัดอัณฑะและต่อมน้ำเหลืองในช่องท้องออก แล้วติดตามโรคในระยะยาว, (c) การผ่าตัดแล้วตามด้วยการให้ยาเคมีบำบัดในผู้ป่วยที่มีความเสี่ยงกลับมาเป็นซ้ำสูง และติดตามโรคในระยะยาว
- ระยะที่ 2 สำหรับมะเร็งอัณฑะชนิดเซมิโนมา (Seminoma) ถ้าก้อนมะเร็งมีขนาดไม่เกิน 5 เซนติเมตร การรักษาจะมีทั้ง (a) การผ่าตัดอัณฑะออกแล้วตามด้วยการฉายรังสีรักษาที่ต่อมน้ำเหลืองในช่องท้อง, (b) การให้ยาเคมีบำบัดหลายกลุ่มร่วมกัน (Combination chemotherapy) เพื่อเพิ่มประสิทธิภาพในการรักษา, (c) การผ่าตัดอัณฑะและต่อมน้ำเหลืองในช่องท้องออก แต้ถ้าก้อนมะเร็งมีขนาดใหญ่กว่า 5 เซนติเมตร การรักษาจะเป็นการผ่าตัดอัณฑะแล้วตามด้วยการให้เคมีบำบัดหลายกลุ่มร่วมกันหรือการฉายรังสีรักษาที่ต่อมน้ำเหลืองในช่องท้อง พร้อมกับการติดตามโรคในระยะยาว ส่วนมะเร็งอัณฑะชนิดไม่ใช่เซมิโนมา (Non-seminoma) การรักษาจะมีทั้ง (a) การผ่าตัดอัณฑะและต่อมน้ำเหลืองออก และติดตามโรคในระยะยาว, (b) การผ่าตัดอัณฑะและต่อมน้ำเหลืองออกแล้วตามด้วยการให้ยาเคมีบำบัดหลายกลุ่มร่วมกัน และติดตามผลการรักษาในระยะยาว, (c) การผ่าตัดอัณฑะออกแล้วตามด้วยการให้ยาเคมีบำบัดหลายกลุ่มร่วมกัน และอาจผ่าตัดครั้งที่ 2 หากมะเร็งยังคงเหลืออยู่ พร้อมกับการติดตามโรคในระยะยาว, (d) การให้ยาเคมีบำบัดหลายกลุ่มร่วมกันก่อนการผ่าตัดอัณฑะ สำหรับมะเร็งที่มีการแพร่กระจายและแพทย์คิดว่าอาจเป็นอันตรายถึงชีวิต
- ระยะที่ 3 สำหรับมะเร็งอัณฑะชนิดเซมิโนมา (Seminoma) การรักษาจะเป็นการผ่าตัดอัณฑะออกแล้วตามด้วยการให้ยาเคมีบำบัดหลายกลุ่มร่วมกัน และถ้ายังมีมะเร็งเหลืออยู่ภายหลังการรักษาดังกล่าว การรักษาอาจเป็นไปตามข้อใดข้อหนึ่งดังต่อไปนี้ คือ (a) การเฝ้าติดตามอาการเป็นระยะ ๆ โดยไม่ต้องรักษา เว้นแต่ก้อนมะเร็งจะโตขึ้น, (b) การเฝ้าติดตามอาการเป็นระยะ ๆ สำหรับก้อนมะเร็งที่มีขนาดเล็กกว่า 3 เซนติเมตร และผ่าตัดก้อนมะเร็งออกเมื่อมีขนาดใหญ่กว่า 3 เซนติเมตร, (c) การตรวจเพทสแกน (PET scan) ภายหลัง 2 เดือนจากการให้ยาเคมีบำบัดแล้วจึงทำการผ่าตัดก้อนมะเร็งออก ส่วนมะเร็งอัณฑะชนิดไม่ใช่เซมิโนมา (Non-seminoma) การรักษาจะมีทั้ง (a) การผ่าตัดอัณฑะออกแล้วตามด้วยการให้ยาเคมีบำบัดหลายกลุ่มร่วมกัน, (b) การให้ยาเคมีบำบัดหลายกลุ่มร่วมกันแล้วตามด้วยการผ่าตัดอัณฑะและมะเร็งที่เหลืออยู่ออกให้หมด และผู้ป่วยบางรายอาจได้รับการรักษาเพิ่มเติมด้วยยาเคมีบำบัด, (c) การให้ยาเคมีบำบัดหลายกลุ่มร่วมกันก่อนการผ่าตัดอัณฑะ สำหรับมะเร็งที่มีการแพร่กระจายและแพทย์คิดว่าอาจเป็นอันตรายถึงชีวิต
- การดูแลตนเองเมื่อเป็นโรคมะเร็งอัณฑะ การดูแลจะเหมือนกับโรคมะเร็งอื่น ๆ ซึ่งจะขอกล่าวถึงต่อไปอย่างละเอียดในเรื่อง การดูแลตนเองเมื่อป่วยเป็นโรคมะเร็ง, การดูแลผู้ป่วยที่เป็นโรคมะเร็ง, การดูแลตนเองและการดูแลผู้ป่วยเคมีบำบัด
- การดูแลตนเองของผู้ป่วยโรคมะเร็งอัณฑะหลังการผ่าตัด โดยทั่วไปคือ
- การดูแลเรื่องอาหาร ผู้ป่วยควรรับประทานอาหารที่มีพลังงาน โปรตีน และวิตามินสูง รวมถึงห้ามสูบบุหรี่และดื่มแอลกอฮอล์
- การดูแลด้านจิตใจ คนใกล้ชิดควรช่วยเหลือให้ผู้ป่วยมีความหนักแน่นและมีความเชื่อมั่นในการเผชิญหน้ากับโรคและการเอาชนะโรค หลีกเลี่ยงอารมณ์ในด้านลบ ส่วนอีกด้านหนึ่งคือการคอยดูแลเอาใจใส่ผู้ป่วยอย่างใกล้ชิด คอยฟังผู้ป่วยระบายอย่างอดทน
- การดูแลด้านการดำรงชีวิต ควรดูแลความสะอาดของผิวหนัง โดยการใช้น้ำอุ่นเช็ดผิวหนังทุกวัน ต้องคอยพลิกตัว นวดมือ นวดเท้าให้ผู้ป่วยเป็นประจำ
- การดูแลด้านสภาพแวดล้อม ควรดูแลในเรื่องของความสะอาด ความสงบ และอากาศถ่ายเทของของห้องนอนของผู้ป่วยให้ดี
- ผลการรักษามะเร็งอัณฑะ ดังที่กล่าวไปแล้วว่ามะเร็งอัณฑะเป็นโรคที่มีความรุนแรงต่ำ แม้โรคจะแพร่กระจายเข้าสู่กระแสเลือดแล้วก็ยังมีโอกาสรักษาให้หายได้สูง แต่โอกาสในการรักษาได้หายก็ยังคงขึ้นอยู่กับระยะของโรค ชนิดของเซลล์มะเร็ง ขนาดของก้อนมะเร็ง ปริมาณของสารบ่งชี้มะเร็งในเลือด รวมถึงอายุและสุขภาพโดยรวมของผู้ป่วย โดยอัตราการรอดชีวิตที่ 5 ปี ในโรคระยะที่ 1 มีสูงถึง 90-100%, ระยะที่ 2 ประมาณ 80-90% และระยะที่ 3 ก็ยังสูงอยู่ คือ ประมาณ 50-70% (อย่างไรก็ตามก็มีผู้ป่วยประมาณ 5-10% ที่โรคดื้อต่อยาเคมีบำบัดและรังสีรักษา ซึ่งผู้ป่วยในกลุ่มนี้การรักษามักจะไม่ค่อยได้ผล)
ผลข้างเคียงจากการรักษามะเร็งอัณฑะ
ผลข้างเคียงจากการรักษาในแต่ละวิธีจะแตกต่างกันไป และผลข้างเคียงจะสูงขึ้นเมื่อใช้หลาย ๆ วิธีรักษาร่วมกัน และ/หรือเมื่อผู้ป่วยเป็นผู้สูงอายุ สูบบุหรี่ ดื่มแอลกอฮอล์ และมีโรคเรื้อรังประจำตัว (เช่น โรคเบาหวาน โรคความดันโลหิตสูง โรคไขมันในเลือดสูง โรคภูมิต้านตนเอง)
- การผ่าตัด ผลข้างเคียงที่พบได้ คือ การเสียเลือด แผลผ่าตัดอาจติดเชื้อ เสี่ยงต่อการดมยาสลบ และที่สำคัญคือ การสูญเสียอัณฑะอย่างน้อย 1 ข้าง (ซึ่งการรักษาจะมีผลทำให้อัณฑะอีกข้างสร้างสเปิร์มได้น้อยลงไปเรื่อย ๆ โดยพบว่าประมาณ 50% จะไม่สามารถสร้างได้อีกเลยหลังรักษาไปแล้ว 2 ปี ดังนั้น ผู้ป่วยที่ยังต้องการจะมีบุตรอาจทำการเก็บสเปิร์มไว้ในรูปของ Semen cryopreservation ก่อนที่จะเริ่มกระบวนการรักษา)
- ยาเคมีบำบัด ผลข้างเคียงที่อาจพบได้ คือ อาการคลื่นไส้ อาเจียน ผมร่วง ภาวะซีด การมีเลือดออกง่ายจากภาวะเกล็ดเลือดต่ำ และการติดเชื้อได้ง่ายจากภาวะเม็ดเลือดขาวต่ำ
- รังสีรักษา ผลข้างเคียงที่อาจพบได้ คือ ผลข้างเคียงต่อผิวหนังและต่อเนื้อเยื่อเฉพาะส่วนที่ได้รับรังสี ซึ่งในที่นี้ก็คือบริเวณช่องท้อง
การป้องกันมะเร็งอัณฑะ
เมื่อดูจากปัจจัยเสี่ยงแล้ว การป้องกันโรคมะเร็งอัณฑะให้ได้ 100% คงเป็นไปไม่ได้
แต่มีการศึกษาพบว่า การผ่าตัดแก้ไขภาวะอัณฑะไม่ลงให้มาอยู่ในถุงอัณฑะตั้งแต่ก่อนเข้าสู่วัยรุ่นจะช่วยลดโอกาสการเกิดโรคมะเร็งอัณฑะได้มาก ดังนั้นผู้ปกครองจึงควรสังเกตและคลำอัณฑะของบุตรหลานตั้งแต่ยังเด็ก เมื่อพบว่ามีภาวะอัณฑะไม่เคลื่อนลงถุงอัณฑะ (ภาวะนี้เป็นปัจจัยเสี่ยงมากที่สุดต่อการเกิดโรคมะเร็งอัณฑะ) คือ คลำไม่พบอัณฑะในถุงอัณฑะ ควรพาเด็กไปพบแพทย์ที่โรงพยาบาลเพื่อตรวจวินิจฉัยและรับการรักษาที่เหมาะสมต่อไป
การตรวจคัดกรองมะเร็งอัณฑะ
ในปัจจุบันยังไม่มีวิธีที่มีประสิทธิภาพในการตรวจคัดกรองมะเร็งอัณฑะให้พบตั้งแต่ยังไม่มีอาการ แต่วิธีที่ดีที่สุดในขณะนี้ คือ การตรวจพบโรคให้เร็วที่สุดโดยการหมั่นสังเกตอาการและคลำอัณฑะของตนเอง (แนะนำให้หมั่นตรวจอัณฑะด้วยตนเองเดือนละ 1 ครั้งเพื่อดูว่ามีก้อนผิดปกติเกิดขึ้นหรือไม่ โดยการใช้นิ้วหัวแม่มือและนิ้วชี้ค่อย ๆ คลำเลื่อนไปเรื่อย ๆ ทั้งสองข้าง ซึ่งจะช่วยให้ค้นพบมะเร็งได้ตั้งแต่ในระยะแรก) เมื่อพบสิ่งผิดปกติหรือสงสัยว่าผิดปกติหรือเมื่อมีอาการดังกล่าว (ในหัวข้ออาการ) ควรรีบไปพบแพทย์เสมอ
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “มะเร็งอัณฑะ (Testicular cancer)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 1174-1175.
- National Cancer Institute. “Testicular cancer”. [ออนไลน์]. เข้าถึงได้จาก : www.cancer.gov. [05 เม.ย. 2017].
- สาขารังสีรักษาและมะเร็งวิทยา ฝ่ายรังสีวิทยา โรงพยาบาลจุฬาลงกรณ์. “มะเร็งของอัณฑะ”. [ออนไลน์]. เข้าถึงได้จาก : www.chulacancer.net. [06 เม.ย. 2017].
- หาหมอดอทคอม. “มะเร็งอัณฑะ (Testicular cancer)”. (ศ.เกียรติคุณ พญ.พวงทอง ไกรพิบูลย์). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [06 เม.ย. 2017].
- โรงพยาบาลมะเร็งสมัยใหม่กว่างโจว. “มะเร็งอัณฑะ”. [ออนไลน์]. เข้าถึงได้จาก : www.moderncancerthai.com. [07 เม.ย. 2017].
- MutualSelfcare. “มะเร็งอัณฑะ (Testicular cancer)”. [ออนไลน์]. เข้าถึงได้จาก : www.mutualselfcare.org. [08 เม.ย. 2017].
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)

