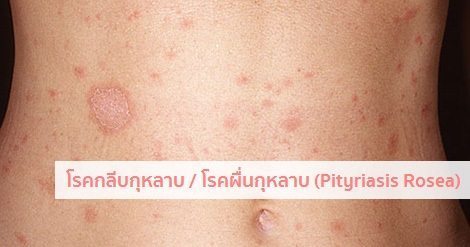
โรคผื่นกุหลาบ
ผื่นกุหลาบ (Pityriasis Rosea – PR) หรือที่เรียกว่า ผื่นกลีบกุหลาบ, ผื่นขุยกุหลาบ, ผื่นพีอาร์, ผื่นร้อยวัน, โรคกลีบกุหลาบ หรือ โรคขุยกุหลาบ* เป็นโรคผิวหนังอักเสบชนิดหนึ่งที่มีลักษณะเฉพาะและมีอาการเฉียบพลัน เป็นโรคที่ไม่อันตรายและไม่ทำให้เสียชีวิต ผู้ป่วยส่วนใหญ่มักหายจากโรคนี้ได้เอง โดยไม่มีภาวะแทรกซ้อนใด ๆ และเมื่อเป็นแล้วมักจะไม่กลับมาเป็นซ้ำอีก
โรคผื่นกุหลาบเป็นโรคที่พบได้บ่อยประมาณ 0.3-3% ของคนทั่วไป สามารถพบได้ในทุกเชื้อชาติทั่วโลก โดยมากมักพบในวัยรุ่นและวัยผู้ใหญ่ (อายุ 15-40 ปี) ส่วนในเด็กทารก เด็กเล็ก และผู้สูงอายุก็อาจพบได้เช่นกัน แต่ก็พบได้น้อยมาก (เคยมีรายงานว่าพบโรคนี้ในทารกอายุ 3 เดือน) และอาจมีลักษณะของผื่นที่ไม่เหมือนกับผื่นกุหลาบที่พบได้ทั่วไป ในเพศหญิงและเพศชายมีโอกาสเป็นโรคนี้พอ ๆ กัน หรืออาจพบได้ในเพศหญิงมากกว่าเพศชายเล็กน้อยประมาณ 1.5 ต่อ 1 เท่า (สำหรับในประเทศสหรัฐอเมริกาพบโรคนี้ในเพศหญิง 0.14% และในเพศชาย 0.13%) โรคนี้เป็นโรคที่พบได้ตลอดทั้งปี แต่อาจพบได้บ่อยในบางฤดูกาล อย่างในต่างประเทศมักพบโรคนี้ในช่วงฤดูใบไม้ผลิและฤดูใบไม้ร่วง ส่วนในประเทศไทยมักพบได้บ่อยในช่วงฤดูฝน
หมายเหตุ : คำว่า Pityriasis Rosea มาจากลักษณะของผื่น โดยคำว่า Pityriasis นั้น หมายถึงขุยบาง ๆ (Fine scales) ส่วนคำว่า Rosea แปลว่า สีดอกกุหลาบหรือสีชมพู ในภาษาไทยจึงอาจเรียกโรคนี้ว่า “โรคขุยกุหลาบ“
สาเหตุของผื่นกุหลาบ
โรคนี้ยังไม่พบสาเหตุการเกิดที่แน่ชัด แต่สันนิษฐานว่าอาจเกิดจากเชื้อไวรัส (ซึ่งยังไม่สามารถพิสูจน์ได้ชัดเจน) โดยมีรายงานที่เชื่อว่าเชื้อไวรัส HHV-6 (Human herpesvirus 6) และ HHV-7 (Human herpesvirus 7) น่าจะเป็นสาเหตุของโรคนี้ แต่จากการตรวจทางกล้องจุลทรรศน์อิเลกตรอนยังไม่พบอนุภาคของไวรัสที่คล้าย Herpesvirus
นอกจากนี้ยังมีรายงานว่า การใช้ยาบางประเภทอาจกระตุ้นให้เกิดผื่นกุหลาบได้ (drug-induced PR) เช่น Aspirin (ยาบรรเทาอาการอักเสบและลดไข้), Barbiturates (ยาสงบประสาท), Bismuth (ยาแก้ท้องเสีย อาการแสบร้อนกลางอก คลื่นไส้ ไม่สบายท้อง), Captopril (ยาลดความดันโลหิต), Clonidine (ยารักษาโรคความดันโลหิตสูง ไมเกรน บำบัดอาการวัยทอง), D-penicillamine, Ketotifen (ยาแก้โรคภูมิแพ้), Isotretinoin (ยารักษาสิว), Imatinib mesylate (ยายับยั้งการเจริญของเซลล์มะเร็ง), Metronidazole (ยาฆ่าเชื้อ), Omeprazole (ยารักษาโรคกระเพาะอาหารอักเสบ ), Salvarsan (ยารักษาโรคซิฟิลิส), Methoxypromazine, Levamisol (ยาฆ่าพยาธิ), Terbinafine (ยารักษาเชื้อรา), Tripelennamine hydrochloride ฯลฯ หรือแม้แต่วัคซีนป้องกันวัณโรค (BCG) และวัคซีนป้องกันโรคคอตีบ (Diphtheria) ก็เคยมีรายงานว่าทำให้เกิดผื่นคล้ายโรคผื่นกุหลาบ
โรคผื่นกุหลาบที่เกิดจากยากระตุ้น จะหายได้ช้ากว่าผื่นที่ไม่ได้เกิดจากยากระตุ้น (ไม่พบว่ามีเชื้อชาติใดหรือประชากรกลุ่มใดเสี่ยงในการเกิดโรคได้มากขึ้น แต่จากสถิติพบว่าโรคนี้มักเกิดขึ้นในกลุ่มวัยรุ่นและผู้ใหญ่ที่มีอายุประมาณ 15-40 ปี)
อาการของโรคผื่นกุหลาบ
ผู้ป่วยจะมีผื่นขึ้นตามตัว โดยที่สุขภาพทั่วไปยังแข็งแรงดีและมักไม่มีอาการไข้ แต่ในบางรายก็อาจพบอาการนำมาก่อนมีผื่นขึ้น ได้แก่ มีไข้ ปวดศีรษะ คลื่นไส้ เบื่ออาหาร ปวดเมื่อยตามตัว ปวดข้อ และคลำพบต่อมน้ำเหลืองโต (อาการเหล่านี้พบได้เพียง 5% ของผู้ป่วยทั้งหมดเท่านั้น) และประมาณ 8-20% ของผู้ป่วยโรคผื่นกุหลาบอาจมีประวัติโรคติดเชื้อของทางเดินหายใจส่วนบนนำมาก่อน
ในระยะแรกเริ่มผู้ป่วยส่วนใหญ่ประมาณ 50-90% จะมีผื่นปฐมภูมิ (ผื่นอันแรก) เกิดขึ้นในช่วง 1 สัปดาห์หรือนานกว่านั้นก่อนที่จะมีผื่นขนาดเล็กจำนวนมากขึ้นตามมาในภายหลัง โดยผื่นปฐมภูมินี้มักมีจำนวนเพียง 1 ผื่น มีขนาดประมาณ 2-6 เซนติเมตร (อาจมีขนาดเล็กหรือใหญ่กว่านี้ตั้งแต่ 1-10 เซนติเมตร) มีลักษณะเป็นรูปวงรี รูปไข่ หรือวงกลม ตรงกลางของผื่นมีลักษณะย่น มีสีชมพู สีส้ม หรือสีเนื้อปลาแซลมอน ส่วนบริเวณรอบนอกของผื่นจะเป็นสีแดงเข้ม (ขอบผื่นชัด) ทั้ง 2 บริเวณนี้จะแยกจากกันด้วยขุยหรือเกล็ดบาง ๆ ที่ขอบของผื่น โดยมากผื่นปฐมภูมิจะเกิดขึ้นที่ผิวหนังบริเวณลำตัว (หน้าอก ต้นคอ) แต่ในบางรายอาจพบขึ้นที่หลัง คอ แขน หรือขาก็ได้ โดยผื่นปฐมภูมินี้จะเรียกว่า “ผื่นแจ้งโรค” หรือ “ผื่นแจ้งข่าว” (Herald patch)
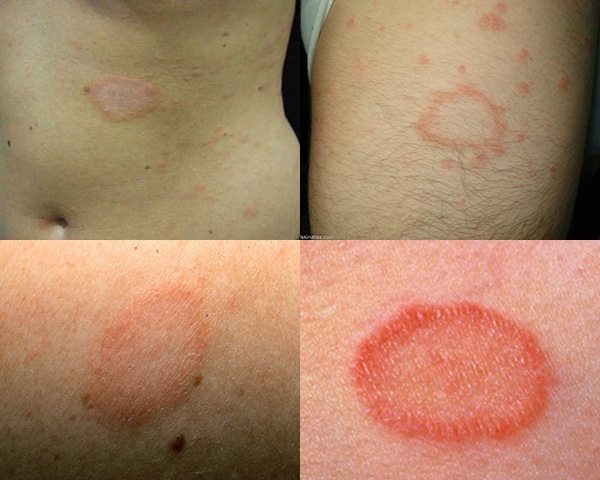
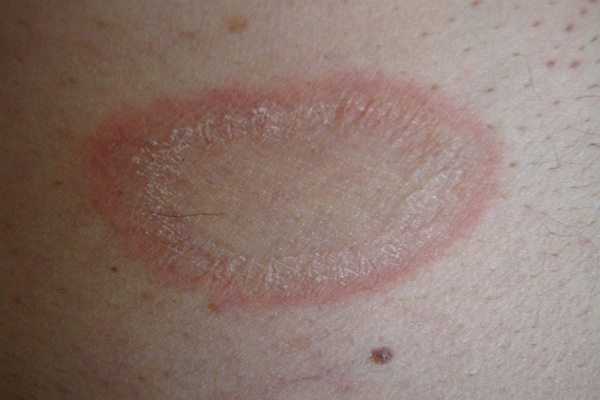
หลังจากนั้นอีกประมาณ 1-2 สัปดาห์ จะมีผื่นลักษณะเดียวกันที่เรียกว่า “ผื่นทุติยภูมิ” แต่มีขนาดเล็กกว่า (ขนาดเส้นผ่าศูนย์กลางประมาณ 0.5-1.5 เซนติเมตร) ค่อย ๆ ทยอยขึ้นตามมา (ผื่นทุติยภูมิที่เกิดขึ้นตามหลังมานี้มักจะปรากฏให้เห็นมากที่สุดในช่วง 10 วัน โดยผื่นจะขึ้นหมดในช่วง 2 สัปดาห์แรก และผื่นเหล่านี้จะเป็นอยู่นานประมาณ 2-6 สัปดาห์ แล้วจะค่อย ๆ จางจนหมดไปในช่วง 2 สัปดาห์สุดท้าย) ผื่นทุติยภูมิมักขึ้นกระจายทั้ง 2 ข้างของร่างกายเท่า ๆ กันตามลำตัวและส่วนที่ติดกับลำตัว คือ ลำคอ ต้นแขน ต้นขา ท้อง หน้าอก และหลัง (ในเด็กอาจพบผื่นขึ้นที่ใบหน้า มือ และเท้า) โดยแกนตามยาวของผื่นซึ่งเป็นรูปวงรีที่เกิดขึ้นตามหลังมานี้มักจะขึ้นเรียงขนานกันไปตามแนวลายเส้นของผิวหนัง (Lines of cleavage of the skin) ทำให้รอยโรคด้านหน้า (หน้าอก หน้าท้อง) มีลักษณะคล้ายรูปตัว T ส่วนรอยโรคด้านหลังอาจเรียงกันเป็นรูปต้นคริสต์มาส (Christmas tree pattern) โดยผู้ป่วยราว 75% จะมีอาการคัน และราว 25% อาจมีอาการคันรุนแรงมาก
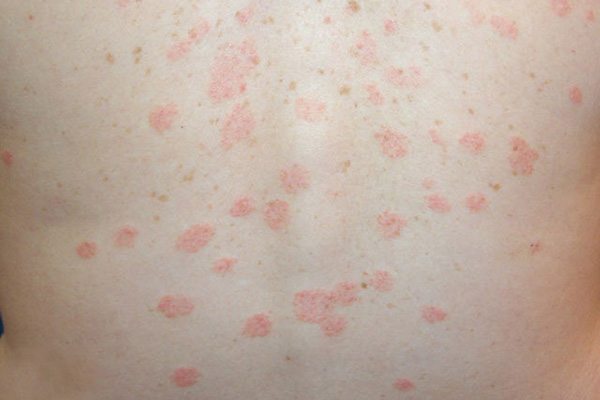
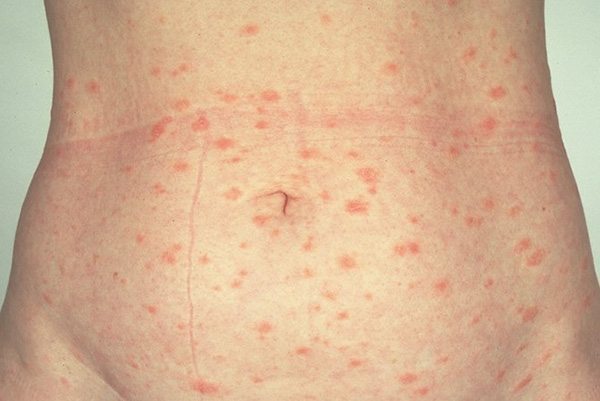
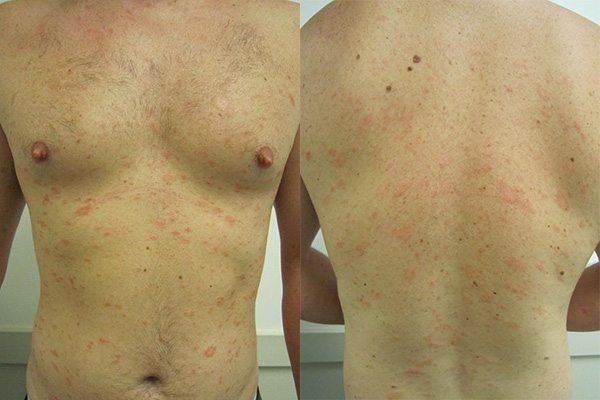
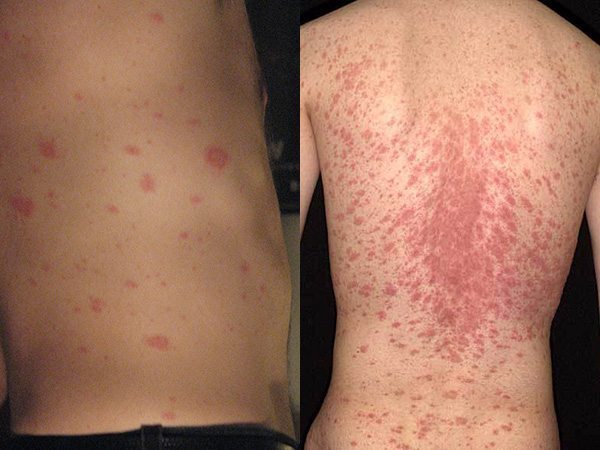
ผื่นมักจะหายไปได้เองภายใน 2-6 สัปดาห์ แต่บางรายอาจมีผื่นอยู่นานถึง 3-4 เดือนหรือนานกว่านี้ ทำให้โรคนี้มีอีกชื่อเรียกหนึ่งว่า “โรคผื่นร้อยวัน” เพราะโดยเฉลี่ยแล้วผู้ป่วยจะหายเองได้ที่ประมาณ 3 เดือน หรือภายใน 100 วัน
ประมาณ 20% ของผู้ป่วยโรคผื่นกุหลาบจะมีลักษณะของโรคไม่เหมือนปกติ เรียกว่า atypical PR โดยอาจมีลักษณะคือ
- ไม่พบผื่นแจ้งโรค หรือผื่นแจ้งโรคปะปนไปกับผื่นทุติยภูมิจนสังเกตไม่เห็น
- ในเด็กอายุน้อยกว่า 5 ปี อาจพบการกระจายของผื่นแบบเดียวกันนี้ แต่รอยโรคเป็นปื้นนูนขนาดเล็ก (papular PR) นอกจากนี้ยังอาจพบ papular PR ในหญิงตั้งครรภ์และคนดำ ในเด็กอาจพบผื่นขึ้นกระจายตามใบหน้า มือ และเท้า
- ในบางรายอาจมีผื่นที่ซอกรักแร้และขาหนีบ
- ผื่นอาจมีขนาดใหญ่ (PR gigantea)
- ผื่นที่มีขนาดใหญ่มักมีจำนวนน้อยและอาจรวมตัวกัน (Pityriasis circinata et marginata of Vidal)
- อาจพบผื่นเป็นซีกเดียวของร่างกาย (Unilateral variant)
- ผื่นมีลักษณะเป็นตุ่มหนอง (pustular PR)
- ผื่นมีลักษณะเป็นตุ่มน้ำ
- โรคผื่นกุหลาบที่มีผื่นเฉพาะที่ฝ่ามือ ฝ่าเท้า ทำให้ยิ่งดูคล้ายซิฟิลิสระยะออกดอก (ระยะที่ 2)
- ผื่นมีลักษณะคล้ายผื่นลมพิษ (PR urticata)
- ผื่นมีลักษณะคล้ายผื่นโรค Erythema multiforme
- เป็นจ้ำเลือด (purpuric PR)
- เป็นโรคผื่นกุหลาบชนิดที่เกิดจากยา (drug-induced PR) ที่พบได้บ่อยว่าไม่มีผื่นแจ้งโรคนำก่อนและมักมีการดำเนินโรคนานกว่า
ในรายที่มีอาการคันมากอาจพบว่ารอยโรคเปลี่ยนแปลงทำให้ดูคล้ายผิวหนังอักเสบชนิด Eczema พบรอยโรคในช่องปากได้ อาจมีลักษณะเป็นปื้นนูนแดง (Erythematous plaques), จุดเลือดออก (Hemorrhagic puncta) และแผลในปาก (Ulcer)
ผลข้างเคียงของโรคผื่นกุหลาบ
- เกิดความกังวลในภาพลักษณ์จากการมีผื่นที่ผิวหนัง
- ผู้ป่วยบางรายอาจมีอาการคัน
- ในบางรายเมื่อผื่นค่อย ๆ หายไป ผิวหนังตรงรอยผื่นอาจมีสีดำคล้ำเช่นเดียวกับกรณีที่เป็นสิวได้ แต่รอยดำคล้ำจะค่อย ๆ จางลงและหายไปได้เองในที่สุด โดยไม่ทำให้เกิดแผลเป็นแต่อย่างใด
- เมื่อผื่นหายอาจพบการเปลี่ยนแปลงของสีผิวหนังเป็นรอยขาว (Hypopigmentation) หรือรอยคล้ำดำ (Hyperpigmentation) ในผู้ป่วยที่มีผิวสีเข้มมักพบการเปลี่ยนสีผิวเป็นรอยดำคล้ำ
- ผู้ป่วยโรคผื่นกลีบกุหลาบที่มีผื่นนานกว่า 3 เดือนอาจเป็นโรค Pityriasis lichenoides chronica (PLC)
- ในหญิงตั้งครรภ์ที่เป็นผื่นกุหลาบ มีรายงานการคลอดก่อนกำหนด โดยเฉพาะการเกิดผื่นกุหลาบในขณะที่ยังตั้งครรภ์ได้ไม่เกิน 15 สัปดาห์
- ผู้ป่วยโรคผื่นกุหลาบจะมีโอกาสเป็นโรคภูมิแพ้ โรคเซ็บเดิร์ม โรคสิว และรังแค สูงกว่าคนทั่วไป และยังพบว่ามักมีการกำเริบของผื่นมากขึ้นในผู้ที่มีความเครียดสูงด้วย
การวินิจฉัยโรคผื่นกุหลาบ
เนื่องจากลักษณะของผื่นและการดำเนินโรคของโรคผื่นกุหลาบค่อนข้างมีลักษณะเฉพาะ และผู้ป่วยส่วนใหญ่ก็มักจะไม่มีอาการอื่น ๆ เช่น อาการคัน ปวดศีรษะ มีไข้ ปวดเมื่อยตามตัว หรือปวดข้อ แพทย์จึงสามารถวินิจฉัยโรคได้จากประวัติอาการ ร่วมกับการตรวจร่างกายเพื่อดูลักษณะของผื่นและการกระจายตัวของผื่น
อย่างไรก็ตาม ในกรณีที่ผื่นไม่มีลักษณะเฉพาะตามที่กล่าวมาจนไม่สามารถแยกจากผื่นชนิดอื่น ๆ ได้ แพทย์อาจจำเป็นต้องตัดชิ้นเนื้อบริเวณรอยโรคเพื่อการตรวจทางพยาธิวิทยาเพื่อยืนยันการวินิจฉัยโรค เพราะมีหลายโรคที่มีอาการคล้ายกับโรคผื่นกุหลาบ เช่น โรคซิฟิลิสระยะออกดอก, โรคสะเก็ดเงินชนิด Guttate, โรคกลาก, ผื่นแพ้ยาบางชนิด, ไข้ออกผื่น (มักมีไข้เป็นสำคัญ) เช่น หัด หัดเยอรมัน เป็นต้น
สิ่งที่ตรวจพบในผู้ป่วยโรคผื่นกุหลาบ
- ถ้าพบผู้ป่วยในระยะแรก อาจตรวจพบผื่นแจ้งโรคจำนวน 1 ผื่น (ในบางรายอาจมีมากกว่า 1 ผื่น) ซึ่งอาจทำให้นึกว่าเป็นโรคกลาก แต่จะต่างกันตรงที่ผื่นกุหลาบจะไม่คันมากและไม่ลุกลาม
- ถ้าพบผู้ป่วยในระยะที่มีผื่นขึ้นทั้งตัวแล้ว จะพบผื่นสีชมพูที่มีรูปร่างกลมรีเป็นจำนวนมาก โดยแกนตามยาวของวงรีจะเรียงขนานกันไปตามแนวเส้นของผิวหนัง ทำให้ลำตัวด้านหน้าบริเวณหน้าอกและหน้าท้อง มีลักษณะดูเป็นรูปตัวที (T) และด้านหลังลำตัวดูลักษณะคล้ายต้นคริสต์มาส หากพบผื่นในลักษณะนี้แพทย์จะตรวจหาผื่นแจ้งโรคที่มีขนาดใหญ่กว่าผื่นอันอื่น ๆ ที่มักมีจำนวน 1 ผื่น แต่ในบางรายอาจพบมากกว่า 1 ผื่น หรือบางรายอาจไม่พบผื่นแจ้งโรคก็เป็นได้
วิธีรักษาผื่นกุหลาบ
โรคผื่นกุหลาบเป็นโรคที่สามารถหายได้เอง และไม่มีวิธีการรักษาเฉพาะ แพทย์จะให้การรักษาไปตามอาการ แล้วรอเวลาให้หายเอง ได้แก่
- การดูแลตัวเองในเบื้องต้นตามคำแนะนำต่อไปนี้ จะช่วยทำให้ผื่นหายเร็วยิ่งขึ้น ได้แก่
- หลีกเลี่ยงสิ่งที่อาจทำให้ระคายเคืองต่อผิวหนังและโรคมีอาการกำเริบ เช่น หลีกเลี่ยงการถูกน้ำ การมีเหงื่อออก และการสัมผัสสบู่ยาหรือสบู่หอม (ในการล้างทำความสะอาดร่างกาย ผู้ป่วยควรใช้สบู่อ่อน ๆ เช่น สบู่เด็ก สบู่เหลว)
- หลีกเลี่ยงการอาบน้ำอุ่นหรือน้ำร้อนจัด เพราะสามารถกระตุ้นให้ผื่นเห่อขึ้นได้
- ควรพักผ่อนให้เพียงพอและหลีกเลี่ยงความเครียด
- นอกจากนี้ยังมีคำแนะนำว่าให้ตากแดดทุกวันในช่วงเวลา 10 โมงเช้าจนถึงบ่าย 2 โมง วันละ 3-5 นาที เนื่องจากในช่วงเวลาดังกล่าว แสงแดดจะมีรังสี UVB ในปริมาณสูงซึ่งจะช่วยในการรักษาโรคผื่นกุหลาบอย่างได้ผลดี (เภสัชกรศุภทัต ชุมนุมวัฒน์)
- โปรดทราบว่าโรคนี้ไม่ใช่โรคติดต่อ ไม่ว่าจะทั้งจากการสัมผัส การกิน การดื่ม หรือการหายใจร่วมกันก็ตาม ผู้ป่วยที่เป็นโรคนี้จึงไม่จำเป็นต้องแยกตัวออกจากผู้อื่น ส่วนในเด็กก็ไม่จำเป็นต้องให้หยุดเรียน แม้ว่าผู้ป่วยจะมีผื่นขึ้นกระจายตามตัวมากหรืออาจทั่วทั้งตัวก็ตาม
- ในรายที่เป็นไม่มาก เช่น มีอาการคันเพียงเล็กน้อย อาจไม่จำเป็นต้องใช้ยารักษาแต่อย่างใด เพียงแต่รอให้ผื่นหายเองภายใน 2-6 สัปดาห์
- ถ้ามีอาการคัน ให้ทายาแก้ผดผื่นคัน เช่น คาลาไมน์โลชั่น (Calamine lotion), ซิงค์ ออกไซด์ (Zinc oxide) หรือครีมสเตียรอยด์ เช่น ครีมไตรแอมซิโนโลนอะเซโทไนด์ (Triamcinolone acetonide) สำหรับครีมสเตียรอยด์นี้นอกจากจะช่วยลดอาการคันได้แล้ว ยังอาจช่วยทำให้ผื่นหายเร็วขึ้นด้วย ส่วนผู้ป่วยที่มีอาการคันมากหรือคันจนทำให้นอนไม่หลับ แพทย์อาจให้กินยาแก้แพ้เพื่อลดอาการคัน
- ในกรณีที่ผื่นขึ้นกระจายตัวมากหรือขึ้นทั้งตัว อาจรักษาด้วยวิธี
- การรับประทานยาปฏิชีวนะในกลุ่มแมคโครไลด์ (Macrolide) เช่น อิริโทรมัยซิน (Erythromycin), ร็อกซิโทรมัยซิน (Roxithromycin) ก็จะช่วยให้ผื่นหายเร็วขึ้นได้ (ยาอิริโทรมัยซิน ในผู้ใหญ่ให้ใช้ในขนาด 250 มิลลิกรัม ทุก 6 ชั่วโมง โดยให้ 1 ชั่วโมงก่อนอาหาร หรือให้ในขนาด 500 มิลลิกรัม ทุก 12 ชั่วโมง ส่วนในเด็กให้ใช้ในขนาด 30-50 มิลลิกรัม/กิโลกรัม/วัน โดยแบ่งให้ทุก 6-8 ชั่วโมง)
- การรับประทานยาต้านไวรัส ด้วยการใช้ยาอะไซโคลเวียร์ (Acyclovir) ซึ่งอาจช่วยให้โรคหายเร็วขึ้นได้ โดยเฉพาะเมื่อให้หลังเกิดผื่นไม่เกิน 1 สัปดาห์ (ในผู้ใหญ่ให้ใช้ในขนาด 800 มิลลิกรัม วันละ 5 ครั้ง ส่วนในเด็กให้ใช้ในขนาด 10-20 มิลลิกรัม/กิโลกรัม ทุก 6 ชั่วโมง ติดต่อกัน 5-10 วัน)
- การรับประทานยาสเตียรอยด์ ในรายที่เป็นมากหรือเป็นทั่วตัว เช่น เป็นโรคผื่นกุหลาบชนิดตุ่มน้ำ แพทย์อาจให้กินยาเพรดนิโซโลน (Prednisolone) ในขนาด 5-60 มิลลิกรัม/วัน วันละครั้ง หรือแบ่งขนาดยาเป็นวันละ 2-4 ครั้ง เมื่ออาการดีขึ้นให้ลดยาจนหมดในช่วงระยะเวลานานกว่า 2 สัปดาห์ ส่วนในเด็กให้ใช้ในขนาด 4-5 มิลลิกรัม/พื้นที่ร่างกายคิดเป็นตารางเมตร/วัน หรือให้ในขนาด 0.05-2 มิลลิกรัม/กิโลกรัม โดยแบ่งเป็นวันละ 2-4 ครั้ง แล้วลดยาจนหมดในช่วงระยะเวลานานกว่า 2 สัปดาห์เช่นกัน อย่างไรก็ตาม บางรายงานไม่แนะนำให้ใช้สเตียรอยด์ในรูปของยากิน เพราะถึงแม้จะระงับอาการคันได้ผลดี แต่ก็พบว่าไม่ทำให้ระยะเวลาดำเนินโรคลดลง และยังอาจทำให้การดำเนินโรคนานขึ้นและกำเริบขึ้นอีกด้วย ส่วนสเตียรอยด์ในรูปของยาทา เช่น ไฮโดรคอร์ติโซน (Hydrocortisone) ให้ใช้ทาบริเวณที่เป็นวันละ 2-4 ครั้ง ใช้เหมือนกันทั้งในเด็กและผู้ใหญ่ ถ้าทาเป็นบริเวณกว้างมากต้องระวังผลแทรกซ้อนเช่นเดียวกับสเตียรอยด์ในรูปของยากิน
- การฉายรังสีอัลตราไวโอเลตบี (UVB light therapy) เพื่อช่วยให้ผื่นกระจายตัวน้อยลง ช่วยลดอาการคัน และช่วยทำให้ผื่นหายเร็วยิ่งขึ้น เป็นวิธีที่เหมาะกับผู้ป่วยที่มีผื่นมากและเป็นเรื้อรัง แต่การฉายรังสีอัลตราไวโอเลตนี้จำเป็นต้องทำทุกวันอย่างต่อเนื่องในสถานพยาบาลที่มีเครื่องมือและบุคลากรพร้อม (มีรายงานแย้งว่า การฉายรังสียูวีบีไม่สามารถช่วยลดอาการคันได้ เพียงแค่ช่วยลดความรุนแรงของโรค และยังอาจทำให้เกิดรอยคล้ำ (Postinflammatory pigmentation) ตามมา)
- ในกรณีที่ได้ยารักษาไปตามอาการแล้ว แต่ยังมีอาการคันมาก, ผื่นขึ้นกระจายตัวมากขึ้น, ผื่นยังไม่ทุเลาลงภายใน 6 สัปดาห์ หรือเมื่อมีความกังวลใจในอาการ ผู้ป่วยควรกลับไปพบแพทย์ก่อนนัดอีกครั้ง ซึ่งแพทย์อาจพิจารณาให้การรักษาด้วยวิธีอื่นเพิ่มเติม เช่น การรับประทานยาปฏิชีวนะ หรือการฉายรังสีอัลตราไวโอเลตบี เป็นต้น
- หากสงสัยว่าเป็นโรคอื่น เช่น ผื่นแพ้ยา ซิฟิลิส ฯลฯ ควรไปพบแพทย์เพื่อตรวจวินิจฉัยโรคให้แน่ชัด ซึ่งในรายที่สงสัยว่าเป็นซิฟิลิสอาจต้องเจาะเลือดหาวีดีอาร์แอล (VDRL) และพิจารณาส่งตรวจเอชไอวีตามความเหมาะสม
วิธีป้องกันโรคผื่นกุหลาบ
- ในปัจจุบันยังไม่มีวิธีป้องกันไม่ให้เกิดโรคผื่นกุหลาบได้
- ผู้ที่เป็นโรคผื่นกุหลาบแล้วมักจะไม่กลับมาเป็นซ้ำอีก เนื่องจากโรคนี้เป็นการตอบสนองทางภูมิคุ้มกันต้านทานโรคของร่างกาย ผู้ที่เคยเป็นมาแล้วครั้งหนึ่ง ร่างกายจะสร้างภูมิคุ้มกันไว้ถาวร ทำให้มักไม่เป็นโรคนี้ซ้ำได้อีก และยังไม่พบว่ามีปัจจัยอะไรที่กระตุ้นให้กลับมาเป็นซ้ำ (โรคนี้ยังมีโอกาสกลับมาเป็นซ้ำได้ แต่ก็พบได้น้อยมาก ๆ คือน้อยกว่า 3%)
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “ผื่นพีอาร์ (PR/Pityriasis rosea)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 1018-1019.
- มูลนิธิหมอชาวบ้าน. นิตยสารหมอชาวบ้าน เล่มที่ 289 คอลัมน์: เวชปฏิบัติปริทัศน์. (นพ.ประวิตร พิศาลบุตร). “โรคกลีบกุหลาบ (Pityriasis Rosea, PR)”. [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [21 พ.ค. 2016].
- หาหมอดอทคอม. “ผื่นขุยกุหลาบ โรคผื่นร้อยวัน (Pityriasis rosea)”. (พญ.เปรมจิต จันทองจีน). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [21 พ.ค. 2016].
ภาพประกอบ : www.webmd.com, www.globalskinatlas.com, www.aad.org, www.basukdermatology.com, healthncare.info, wikimedia.org (by James Heilman), www.advancedskinwisdom.com, www.patienthelp.org
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)