โรคซึมเศร้าคืออะไร
โรคซึมเศร้า หรือ โรคประสาทซึมเศร้า (Depression) คือ โรคทางจิตเวชที่เกิดขึ้นจากความผิดปกติของระดับสารเคมีในสมองที่ไม่สมดุลกัน แล้วส่งผลกระทบต่อทั้งทางร่างกายและจิตใจ ทำให้ผู้ป่วยอาจรู้สึกเศร้า วิตกกังวล ไม่มีความสุข เบื่อหน่าย สิ้นหวัง ไม่มีความสุข ช่วยเหลือตัวเองไม่ได้ อยากร้องไห้ หรือรู้สึกว่าตนเองไม่มีค่า แม้ความรู้สึกเหล่านี้จะเกิดขึ้นได้กับทุกคนเป็นครั้งคราว แต่กับโรคซึมเศร้านั้นอาการจะรุนแรงและยาวนานกว่ามากเป็นหลายสัปดาห์จนส่งผลกระทบต่อการใช้ชีวิตประจำวัน ตั้งแต่ปัญหาเรื่องการนอนที่อาจนอนไม่หลับ เบื่ออาหาร กินน้อยลง พูดน้อยลง ซึมลง เก็บตัว หรือร้องไห้บ่อย ๆ และกระทบต่อการเรียน การทำงาน การทำกิจกรรม การเข้าสังคมหรือการมีปฏิสัมพันธ์กับผู้อื่นน้อยลง
มีผู้เป็นโรคนี้จำนวนไม่น้อยที่ยังไม่รู้จักโรคนี้ บางคนเป็นโดยที่ยังไม่ทราบว่าตัวเองเป็น เพราะคิดว่าคงเครียดหรือคิดมากไปเอง จึงทำให้ไม่ได้รับการรักษาที่เหมาะสมและทันท่วงที
สำหรับคนปกติส่วนใหญ่ ถ้าพูดถึงเรื่องซึมเศร้าก็มักจะคิดว่าเป็นแค่เรื่องของอารมณ์ความรู้สึกธรรมดามากกว่าที่จะเป็นโรค ซึ่งความจริงแล้ว ที่เราพบกันส่วนใหญ่นั้นจะเป็นเรื่องของอารมณ์ความรู้สึกธรรมดาที่พบได้ในชีวิตประจำวัน มากบ้างน้อยบ้างเป็นปกติ แต่ในบางครั้ง ถ้าอารมณ์เศร้านั้นเกิดขึ้นยาวนานและไม่มีทีท่าว่าอาการจะดีขึ้นหรือมีอาการต่าง ๆ ตามมา เช่น เบื่ออาหาร นอนไม่หลับ หมดความสนใจต่อโลกภายนอก ไม่อยากมีชีวิตอยู่ต่อไป ก็อาจจะเข้าข่ายของโรคซึมเศร้าแล้ว
คำว่า “โรค” นั้นก็บ่งบอกชัดเจนอยู่แล้วว่าเป็นความผิดปกติทางการแพทย์ที่ต้องได้รับการรักษาเท่านั้นอาการถึงจะทุเลาลง ซึ่งต่างจากอารมณ์เศร้าปกติธรรมดาที่เมื่อเหตุการณ์ต่าง ๆ ดีขึ้น หรือได้รับความเข้าใจเห็นใจ อารมณ์เศร้าก็จะหายไปเอง แต่กับผู้ป่วยโรคซึมเศร้านั้น ดังนั้น การเป็นโรคซึมเศร้าไม่ได้หมายความว่า เป็นคนอ่อนแอ คิดมาก ไม่สู้กับปัญหา หรือเอาแต่ท้อแท้ แต่ที่เขาเป็นอยู่นั้นเกิดจากตัวโรค ถ้าได้รับการรักษาที่เหมาะสมโรคก็จะทุเลาลงและกลับมาเป็นผู้มีจิตใจแจ่มใสพร้อมใช้ชีวิตได้ตามปกติดังเดิม
คนไทยไม่น้อยยังขาดความรู้และความเข้าใจเกี่ยวกับโรคซึมเศร้าอยู่มาก และคิดว่าโรคซึมเศร้าเป็นเรื่องของอารมณ์ความรู้สึกธรรมดาทั่วไปที่หายได้เอง ซึ่งคำว่า “โรค” ก็บ่งบอกชัดเจนอยู่แล้วว่าเป็นความผิดปกติทางการแพทย์ที่ต้องได้รับการรักษา อาการถึงจะทุเลาลง ดังนั้น มันจึงไม่ได้หมายความว่าผู้เป็นโรคซึมเศร้าจะเป็นคนอ่อนแอ คิดมากเอง ไม่สู้กับปัญหา หรือเอาแต่ท้อแท้ แต่ที่เขาเป็นอยู่นั้นมันเกิดจากตัวโรคที่เป็นตัวบงการหรือครอบงำความคิดของเขาอยู่ ถ้าจะให้เปรียบเทียบก็คงเหมือนกับคนปกติที่ป่วยเป็นไข้นอนซมที่ต้องมาเจอกับเรื่องเครียดพร้อม ๆ กัน เช่น ตกงาน สูญเสียคนรัก ผิดหวังในชีวิต ฯลฯ แล้วมีคนมาบอกว่า “แค่นี้เอง ทำไมไม่สู้ เอาแต่นอนอยู่ได้ จะเศร้าไปถึงไหน ฯลฯ” มันก็คงฟังดูไม่สมเหตุสมผลใช่ไหมครับ กับผู้ป่วยโรคซึมเศร้าก็เช่นกัน เพราะไม่ใช่แค่ตัวโรคจะส่งผลต่อสภาพจิตใจอย่างหนักหน่วงแล้ว มันยังส่งผลต่อร่างกายได้อีกหลายอย่างด้วย
สถิติเกี่ยวกับโรคซึมเศร้า
- มีผู้ป่วยโรคซึมเศร้าทั่วโลกอย่างน้อยประมาณ 350 ล้านคน มีความชุกราว 4-10%
- คนไทยอายุ 15 ปีขึ้นไป ป่วยเป็นโรคซึมเศร้าอย่างน้อย 1.5 ล้านคน และกำลังเพิ่มขึ้นเรื่อย ๆ
- ผู้ป่วยส่วนใหญ่อยู่ในวัยทำงาน (อายุ 25-59 ปี) 62% รองลงมาเป็นวัยสูงอายุ (60 ปีขึ้นไป) 26.5% และเป็นเยาวชน (อายุ 15-24 ปี) 11.5%
- ข้อมูลจากกรมสุขภาพจิต พบว่าเด็กและวัยรุ่น 7 ใน 10 คนมีสุขภาพจิตที่ย่ำแย่ โดยมีความเสี่ยงที่จะเป็นโรคซึมเศร้า 32%, มีภาวะเครียดสูง 28% และมีความเสี่ยงที่จะฆ่าตัวตาย 22% (เก็บข้อมูลจากเด็กและวัยรุ่นอายุต่ำกว่า 20 ปี จำนวน 183,974 คนที่เข้ามาประเมินสุขภาพจิตตนเองผ่านแอปพลิเคชัน Mental Health Check-in ของกรมสุขภาพจิตตั้งแต่วันที่ 1 มกราคม 2563 ถึง 30 กันยายน 2564)
- ปัญหาสุขภาพจิตของวัยรุ่นที่พบมากที่สุด คือ ความเครียดและความวิตกกังวล ปัญหาความรัก และภาวะซึมเศร้า (ข้อมูลจากการโทรเข้าสายด่วนสุขภาพจิต 1323 เพื่อขอคำปรึกษา)
- ประเทศไทยมีจิตแพทย์เด็กและวัยรุ่นที่คอยให้บริการในหน่วยงานของรัฐประมาณ 200 คนเท่านั้น เมื่อเทียบกับประชากรวัยรุ่นที่มีมากถึง15 ล้านคน
- โรคซึมเศร้าเกิดได้กับทุกเพศทุกวัย แม้จะพบในเพศหญิงมากกว่าเพศชาย แต่อัตราการเสียชีวิตจากการฆ่าตัวตายในเพศชายกลับมีจำนวนมากกว่า
- ส่วนใหญ่มักเริ่มเป็นตั้งแต่อายุ 20-30 ปี เพราะเป็นช่วงที่มีความเครียด ความวิตกกังวล และความกดดันสูง (ในช่วงนี้ถ้าประสบกับความเครียดมากเท่าไหร่ก็จะยิ่งมีความเสี่ยงต่อการเกิดโรคซึมเศร้าในวัยผู้ใหญ่สูงมากขึ้นเท่านั้น)
- ผู้มีเกณฑ์เป็นโรคซึมเศร้าส่วนใหญ่มักเริ่มมีอาการชัดเจนในช่วงอายุประมาณ 25 ปี
- จากสถิติพบว่า ผู้ป่วยจำนวน 100 คน สามารถเข้าถึงการรักษาได้เพียง 28 คนเท่านั้น ซึ่งผู้ที่ป่วยรุนแรงจะนำไปสู่ความพยายามฆ่าตัวตาย และ 70% ของผู้ป่วยโรคซึมเศร้าเสียชีวิตก่อนวัยอันควร
- โดยเฉลี่ยแล้วผู้ป่วยใช้เวลากับอาการซึมเศร้านานกว่า 10 ปี จึงจะเริ่มคิดขอความช่วยเหลือ
- หลายคนตรวจสุขภาพเป็นประจำทุกปี ซึ่งเป็นเรื่องดี แต่เรามักละเลยการไปตรวจสุขภาพจิต และเมื่อไปตรวจสุขภาพประจำปี ส่วนใหญ่แพทย์จะใช้เวลาไปกับการตรวจร่างกายและการตรวจทางห้องปฏิบัติการต่าง ๆ สุดท้ายอาจมีเวลาให้กับการตรวจสุขภาพจิตไม่ถึง 1 นาที และส่วนใหญ่ก็ไม่ได้รับการตรวจจากจิตแพทย์โดยตรงด้วย
- ในปีที่ผ่านมา (2564) มีสถิติพบว่าคนไทยฆ่าตัวตายเฉลี่ยชั่วโมงละ 6 คน หรือรวมทั้งปีมากกว่า 53,000 คน และเสียชีวิตราว 4,000 คน (นับเป็นสาเหตุการเสียชีวิตอันดับต้น ๆ ของคนไทย)
- ผู้ป่วยโรคซึมเศร้ามีอัตราการฆ่าตัวตายสำเร็จสูงกว่าคนทั่วไปถึง 20 เท่า
- มีการคาดการณ์ว่า ในอีก 18 ปี โรคซึมเศร้าจะกลายเป็นภาระการดูแลรักษาอันดับ 1 ของทั่วโลก
คนไทยส่วนใหญ่ยังไม่กล้าไปพบจิตแพทย์ จึงทำให้มีแนวโน้มที่จะความเสี่ยงต่อการฆ่าตัวตายสูงขึ้นจากโรคซึมเศร้า โดยจากสถิติพบว่า มีคนไทยป่วยเป็นโรคนี้อย่างน้อย 1.5 ล้าน ส่วนใหญ่มักเริ่มเป็นตั้งแต่อายุ 20-30 ปี ในผู้ป่วย 100 คน สามารถเข้าถึงการรักษาได้เพียง 28 คนเท่านั้น และในรายที่รุนแรงจะนำไปสู่ความพยายามฆ่าตัวตาย ซึ่งในผู้ป่วยโรคซึมเศร้าจะมีอัตราการฆ่าตัวตายสำเร็จสูงกว่าคนทั่วไปถึง 20 เท่า (คนไทยฆ่าตัวตายเฉลี่ยชั่วโมงละ 6 คน และเสียชีวิตราว 4,000 คนต่อปี)
สาเหตุโรคซึมเศร้าเกิดจากอะไร
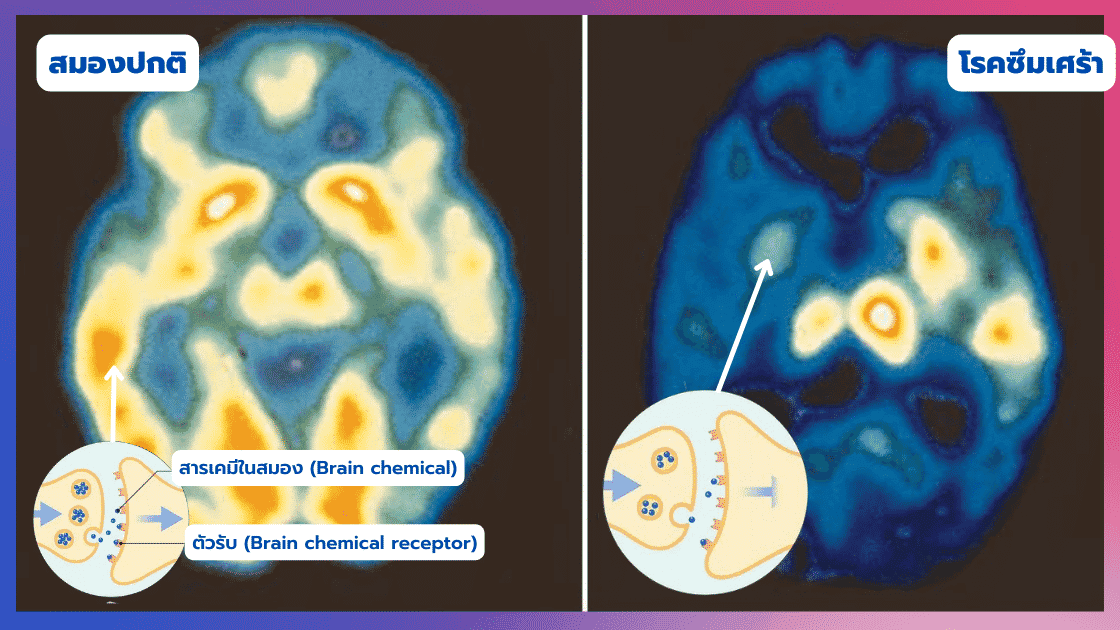
ในปัจจุบันเรื่องสาเหตุของการเกิดโรคซึมเศร้ายังเป็นเรื่องที่ซับซ้อน สาเหตุการเกิดไม่ได้เกิดจากปัจจัยใดปัจจัยหนึ่งเพียงอย่างเดียว และยังมีรายละเอียดที่ต้องศึกษาเพิ่มเติมอีกมากในอนาคต แต่ตอนนี้หลัก ๆ เราเชื่อว่าเป็นโรคที่เกิดจากความไม่สมดุลของสารเคมีในสมอง (หรืออีกอย่างว่า “สารสื่อประสาท”) หลายชนิด ร่วมกับการมีปัจจัยอื่น ๆ มากระตุ้น จนส่งผลกระทบต่ออารมณ์ ความคิด และพฤติกรรม
โดยสารเคมีในสมองที่สำคัญและเชื่อว่ามีผลต่อโรคซึมเศร้าหลัก ๆ จะมีอยู่ด้วยกัน 3 ชนิด (ที่ส่วนใหญ่มักพบว่ามีระดับลดต่ำลงมากจากปกติ) คือ
- เซโรโทนิน (Serotonin) เชื่อว่าเป็นชนิดที่มีผลต่อโรคซึมเศร้ามากที่สุด โดยมีหน้าควบคุมสภาพอารมณ์ ความรู้สึกเจ็บปวด การนอนหลับ ความหิว การหายใจ และพฤติกรรมอื่น ๆ ระดับซีโรโทนินที่ต่ำจะส่งต่ออารมณ์โดยตรง ทำให้รู้สึกซึมเศร้า วิตกกังวล อารมณ์แปรปรวน ขาดความมั่นในตัวเอง ย้ำคิดย้ำทำ และอาจถึงขั้นทำร้ายตัวเองได้ (ซึ่งในผู้ป่วยโรคซึมเศร้ามักพบว่าเกิดจากการมีระดับซีโรโทนินต่ำ) แต่หากมีซีโรโทนินมากเกินไปจะเกิดอาการจิต คลุ่มคลั่ง เป็นต้น
- เมื่อก่อนเราเชื่อกันว่าเซโรโทนินเป็นสาเหตุหลักของการเกิดโรคซึมเศร้า จากการศึกษานักประสาทพยาธิวิทยา Andrew Dworck แห่งสถาบันประสาทวิทยา New York State ที่ได้ทำการศึกษาสมองของคนที่ฆ่าตัวตายและสมองของคนที่ตายอย่างกะทันหันเป็นระยะเวลา 10 ปี เพื่อเปรียบเทียบว่าสารเคมีในสมองแตกต่างกันอย่างไร และพบว่าเซโรโทนินอาจเป็นสาเหตุหลัก และเปรียบว่าเซโรโทนินเป็นเสมือน “เบรกฉุกเฉิน” ที่คอยรั้งไม่ให้เราวู่วามหรือทำอะไรโดยปราศจากการยั้งคิด
- อย่างไรก็ตาม ล่าสุดการศึกษาในปี 2022 (เป็นการศึกษาจากการทบทวนวิเคราะห์ข้อมูลงานศึกษาต่าง ๆ รวม 17 การศึกษาที่เกี่ยวกับเรื่องนี้แล้วนำมาสรุป) ก็ระบุครับว่าเซโรโทนินอาจไม่สัมพันธ์กับภาวะซึมเศร้าอย่างที่เคยเชื่อกัน และไม่มีหลักฐานสนับสนุนได้อย่างชัดเจนว่าโรคซึมเศร้าเกิดจากระดับเซโรโทนินที่ต่ำลง แถมยังมีความเป็นไปได้ด้วยว่าการใช้ยาต้านซึมเศร้าในระยะยาวอาจทำให้ระดับเซโรโทนินลดลงอีกด้วย (แต่เห็นอย่างนี้ก็อย่ารีบสรุปไปนะครับว่า การรักษาด้วยยาต้านซึมเศร้าจะไม่มีประโยชน์ เพราะมีหลายการศึกษามาก ๆ ที่ยันยันได้ถึงประสิทธิภาพของยาว่าช่วยรักษาโรคนี้ได้ เพียงแต่การศึกษาอาจทำให้ต้องมาทบทวนถึงการปรับสูตรยาให้เหมาะสมกันใหม่) การศึกษานี้จึงเป็นการยืนยันได้ว่าโรคซึมเศร้าไม่ได้เกิดจากระดับเซโรโทนินที่ต่ำลงเพียงอย่างเดียว แต่เกิดจากหลากหลายสาเหตุและหลายปัจจัยรวมกัน [อ้างอิง]
- นอร์เอพิเนฟริน (Norepinephrine) สารอีกชนิดที่ผลต่อโรคซึมเศร้าเช่นกัน โดยเป็นสารที่ร่างกายจะหลั่งออกมามากในตอนเช้า เพื่อกระตุ้นให้เกิดความรู้สึกตื่นตัวและพร้อมทำกิจกรรมสำหรับวันใหญ่ นอกจากนี้ยังหลั่งออกมาเมื่อเราเกิดความเครียดและความกลัวเพื่อไปกระตุ้นอัตราการเต้นของหัวใจและเพิ่มความดันโลหิต ทำให้เซลล์รับสารอาหารเพิ่มขึ้น เพื่อเป็นพลังงานสำหรับในการต่อสู้กับปัญหาต่าง ๆ ถ้าระดับนอร์เอพิเนฟรินต่ำก็จะทำให้เกิดความเซื่องซึม ไม่ตื่นตัว หรือไม่กระตือรือร้น แต่หากสูงไปก็จะทำให้นอนไม่หลับ เกิดความวิตกกังวล และกระวนกระวาย
- โดพามีน (Dopamine) เป็นสารแห่งความสุขที่จะปล่อยออกมาเมื่อเรารู้สึกพึงพอใจ เช่น เมื่อได้ออกกำลังกาย รับประทานอาหารที่ชอบ ทำกิจกรรมที่ชอบ รวมถึงช่วยให้เรามีสมาธิจดจ่อกับสิ่งใดสิ่งหนึ่งได้ไม่รู้เบื่อ ถ้าระดับโดพามีนต่ำจะทำให้รู้สึกซึมเศร้า ไม่มีสมาธิ เบื่อหน่ายหรือทำอะไรไม่มีความสุข
ส่วนปัจจัยที่มากระตุ้นนั้น พบว่ามีดังต่อไปนี้
- กรรมพันธุ์ มีส่วนเกี่ยวข้องค่อนข้างสูง โดยเฉพาะผู้ป่วยที่เป็นซ้ำหลาย ๆ ครั้ง เชื่อว่าเกิดจากการถ่ายทอดมาจากลักษณะทางพันธุกรรม (แต่ยังไม่ยืนยันว่าเกิดจากยีนส่วนใดที่ส่งผลให้เกิดโรค) โดยพบว่าครอบครัวใดที่มีผู้ป่วยเป็นโรคซึมเศร้า เช่น มีพ่อแม่พี่น้องแท้ ๆ เป็น เราจะมีโอกาสเป็นได้ประมาณ 20% หรือในกรณีของฝาแฝด ถ้าฝาแฝดคนใดคนหนึ่งเป็นโรคซึมเศร้าอีกคนก็จะมีโอกาสเป็นด้วยสูงถึง 60-80% แต่อย่างไรก็ดี การมีคนในครอบครัวเป็นโรคซึมเศร้าก็ไม่ได้แปลว่าจะต้องเป็นซึมเศร้าได้ เพราะยังขึ้นอยู่กับปัจจัยอื่น ๆ ด้วย ไม่ว่าจะเป็นลักษณะนิสัย รวมถึงพัฒนาการด้านจิตใจที่ผ่านมาด้วย
- ลักษณะนิสัยส่วนตัว เพราะบางคนมีแนวคิดที่เอื้อต่อการเผชิญภาวะซึมเศร้าหรือทำให้ตนเองซึมเศร้า เช่น มองตนเองในแง่ลบ มีความไม่มั่นใจหรือคิดว่าตัวเองไม่มีคุณค่าหรือมีความนับถือตัวเองต่ำ มองโลกในแง่ร้าย มองเห็นแต่ความบกพร่องในอดีต มีความเชื่อที่บิดเบือนไปจากความเป็นจริง เป็นต้น
- พัฒนาการของจิตใจหรือเหตุการณ์สำคัญบางอย่าง ผู้ที่เคยผ่านเหตุการณ์ตึงเครียดหรือมีเหตุกระทบกระเทือนทางจิตในอดีต เช่น พ่อแม่เลิกทางกัน เคยถูกทอดทิ้ง เคยถูกทำร้ายหรือถูกกลั่นแกล้งหรือเคยถูกบีบคั้นอย่างมากในวัยเด็ก การตายหรือการสูญเสียของคนที่เรารัก ฯลฯ รวมถึงสถานการณ์ในปัจจุบันบางอย่าง เช่น วิกฤตการณ์แพร่ระบาดของโรคโควิด-19 ที่ต้องกักตัวอยู่แต่บ้าน ปัญหาทางด้านเศรษฐกิจ ปัญหาเรื่องการลงทุน ปัญหาความขัดแย้งในครอบครัว การตกงาน การหย่าร้าง ฯลฯ เหล่านี้ล้วนส่งผลให้เกิดอาการซึมเศร้าได้ง่ายขึ้น (นอกจากนี้ เหตุการณ์เชิงบวก ก็สามารถทำให้เกิดเป็นโรคซึมเศร้าในบางรายได้เช่นกัน เช่น การได้เริ่มงานใหม่ หลังจากทำเป้าหมายในชีวิตสำเร็จ หลังแต่งงาน หลังคลอดบุตร หลังเกษียณ ฯลฯ ซึ่งเชื่อว่าอาจเกิดจากการเปลี่ยนแปลงทางอารมณ์อย่างรวดเร็วจนตั้งตัวไม่ทัน)
- เพศและฮอร์โมน เพราะจากสถิติพบว่าผู้หญิงมีแนวโน้มที่จะเป็นสูงกว่าผู้ชาย แต่ก็ยังไม่ยืนยันว่าเกิดจากปัจจัยด้านสรีรวิทยาของเพศโดยตรง หรือเกิดจากการที่ผู้หญิงมักมีแนวโน้มที่จะเข้ารับการตรวจวินิจฉัยมากกว่าผู้ชายเมื่อรู้สึกว่าตนเองอาจมีภาวะซึมเศร้า นอกจากนี้ ในช่วงที่เกิดความผิดปกติของฮอร์โมนก็สามารถทำให้เกิดความเปลี่ยนแปลงทางอารมณ์ได้ง่ายและอาจไปกระตุ้นให้เกิดภาวะซึมเศร้าได้ เช่น ในช่วงตั้งครรภ์หรือหลังคลอดบุตร ในผู้หญิงวัยหมดประจำเดือน หรือบางคนในช่วงก่อนมีประจำเดือนก็อาจมีภาวะผิดปกติทางจิตใจได้ ซึ่งเหล่านี้อาจรุนแรงถึงขั้นทำให้เป็นภาวะซึมเศร้าได้
- ความเจ็บป่วยด้านร่างกาย เมื่อเจ็บป่วยนอกจากจะต้องทรมานกับอาการของโรคแล้ว ยังเกิดความเครียดและความวิตกกังวลในการรับมือกับโรคนั้นด้วย โดยเฉพาะหากโรคดังกล่าวมีอาการรุนแรง เป็นเรื้อรัง หรือรักษาไม่หาย ก็อาจเชื่อมโยงกับโอกาสเป็นโรคซึมเศร้าได้มากขึ้น
- ฤดูกาล มักพบในผู้อาศัยอยู่ในประเทศที่มีช่วงฤดูหนาวยาวนาน ทำให้บางคนอาจรู้สึกว่าตัวเองมักจะมีความรู้สึกนึกคิดหรืออารมณ์ดิ่งลงมากในช่วงฤดูหนาว (ช่วงที่กลางวันสั้นลงและกลางคืนยาวนานขึ้น) เกิดความรู้สึกเซื่องซึมหรือเหนื่อยล้า หรือหมดความสนใจการทำกิจกรรมประจำวัน ซึ่งเป็นภาวะนี้เรียกว่า โรคซึมเศร้าตามฤดูกาล (Seasonal Affective Disorder : SAD)
- อื่น ๆ เช่น ความเครียด การพักผ่อนหรือนอนหลับน้อยเป็นประจำ ความผิดปกติเกี่ยวกับการนอนแบบเรื้อรัง การแยกตัวจากสังคมเป็นเวลานาน ๆ การใช้สารเสพติดหรือแอลกอฮอล์ อายุที่มากขึ้น ภาวะแทรกซ้อนหรือผลข้างเคียงจากโรคหรือการใช้ยารักษาโรคบางชนิด โดยเฉพาะยานอนหลับ (ไม่ได้หมายความว่าโรคหรือยาต่าง ๆ จะเป็นสาเหตุของโรคซึมเศร้าเสมอไป เพราะผู้ป่วยอาจเป็นโรคซึมเศร้าจากสาเหตุอื่นก็ได้)
โรคซึมเศร้าเกิดจาก ระดับสารเคมีในสมองที่ไม่สมดุล ร่วมกับการมีปัจจัยบางอย่างหรือหลายอย่างมากระตุ้น มากบ้างน้อยมาก ถ้าเปรียบเทียบก็เหมือนการป่วยเป็นไข้หวัดที่เกิดจากเชื้อไวรัสประกอบกับช่วงที่ร่างกายของเราอ่อนแอพอดีจากสาเหตุต่าง ๆ จึงทำให้ป่วยเป็นไข้หวัดขึ้นมา แต่ถ้าช่วงนั้นเราแข็งแรงดี แม้จะได้รับเชื้อหวัดเราก็จะไม่เป็นอะไร ซึ่งโรคซึมเศร้าก็เช่นกัน หากไม่ได้รับการช่วยเหลืออย่างเหมาะสม อาการอาจเป็นมากจนกลายมาเป็นโรคซึมเศร้าได้
อาการของโรคซึมเศร้า
ไม่ใช่ทุกคนที่ป่วยเป็นโรคซึมเศร้าแล้วจะมีอาการแบบเดียวกัน เพราะอาการอาจแตกต่างกันไปในแต่ละคน ตามระดับความรุนแรงของอาการ ความถี่ที่เกิดขึ้นซ้ำ ระยะเวลาที่เป็น เพศ หรืออายุ โดยอาการแสดงทางอารมณ์ที่พบได้ทั่วไปคือ อารมณ์ซึมเศร้า วิตกกังวล หงุดหงิดง่าย ไม่มีสมาธิ เบื่อหน่าย หมดความสนใจในเรื่องที่เคยชอบ ไม่มีความสุข คิดเรื่องที่เป็นด้านลบ หดหู่ สิ้นหวัง โดดเดี่ยว รู้สึกว่าตัวเองไร้ค่า ไปจนถึงการคิดทำร้ายตัวเองหรือคิดฆ่าตัวตาย
ส่วนอาการทางกายที่พบได้บ่อยก็เช่น เบื่ออาหาร ร้องไห้บ่อย ๆ นอนไม่หลับหรือหลับมากเกินไป ร่างกายรู้สึกอ่อนล้าอ่อนเพลียตลอดเวลา มีพฤติกรรมแยกตัวจากสังคม เคลื่อนไหวหรือพูดช้าลง พูดน้อยลง ทำงานไม่ได้ เก็บตัว และบางรายอาจมีอาการเจ็บปวดตามร่างกายแบบไม่ทราบสาเหตุ ท้องผูก ความต้องการทางเพศลดลง ประจำเดือนไม่มา เป็นต้น (บางอาการอาจเกิดขึ้นเพียงระยะสั้น ๆ และหายไปเอง)
ผู้ป่วยอาจไม่ได้มีอาการตามนี้ทั้งหมด (แต่หลัก ๆ ที่พบได้บ่อยคืออาการซึมเศร้า เบื่อหน่าย ท้อแท้ รู้สึกว่าตัวเองไม่มีค่า นอนหลับยาก) และอาการที่เป็นมักรุนแรงและแสดงออกชัดเจน คงอยู่ยาวนานกว่าความรู้สึกปกติ และเกิดขึ้นต่อเนื่องทุกวันนานอย่างน้อย 2 สัปดาห์จนกระทบต่อการใช้ชีวิตประจำวัน
นอกจากนี้ การแสดงออกของผู้ป่วยในแต่ละคนก็อาจไม่เหมือนกัน เช่น บางคนมาในรูปแบบพยายามยิ้มแย้มแจ่มใส แต่บางคนก็แสดงออกชัดเจนว่าซึมเศร้า บางคนเก็บตัวอยู่คนเดียว แต่บางคนกลับหมกมุ่นทำงานเพื่อหลีกหนีความรู้สึก บางคนนอนหลับได้ทั้งวัน แต่บางคนข่มตานอนแทบไม่ได้ บางคนร้องไห้ทั้งวัน แต่บางคนกลับหัวเราะเสียเสียงดังทั้งน้ำตา บางคนรู้สึกว่าตัวเองดีไม่พอแม้จะทำดีแล้ว แต่บางคนก็รู้สึกว่าตัวเองไม่คู่ควรกับความรักแม้จะมีคนรักมากมาย

ผู้ป่วยที่เป็นโรคนี้มักมีอารมณ์ซึมเศร้า เบื่อหน่าย ไม่มีความสุข และรู้สึกว่าตนเองไร้ค่า ต้องแบกรับความกดดันต่าง ๆ เพียงผู้เดียว สิ้นหวัง ไม่อยากต่อสู้กับปัญหาใด ๆ แล้ว แต่ขอให้คุณมั่นใจว่าความรู้สึกเช่นนี้มันไม่ได้คงอยู่ตลอดไป และโรคนี้สามารถรักษาให้หายได้ เมื่ออาการของโรคดีขึ้น ความรู้สึก ความคิดหรือมุมมองต่าง ๆ ในแง่ลบจะค่อย ๆ เปลี่ยนไปและกลับมาเป็นปกติเหมือนเดิม
ภาวะแทรกซ้อน
ภาวะทางจิตใจที่ย่ำแย่สามารถส่งผลต่อร่างกายและพฤติกรรมได้ในหลาย ๆ ด้าน เช่น อ่อนเพลีย ไม่มีเรี่ยวแรง รอบเดือนผิดปกติ มีอาการปวดเมื่อยตามตัว ปวดศีรษะ ท้องผูก อึดอัดแน่นท้อง มีปัญหาด้านการนอนหลับหรือนอนไม่หลับ ปัญหาทางเพศ พฤติกรรมการกินที่ผิดไป น้ำหนักตัวเกินหรือลดลงมาก และอาจนำไปสู่โรคแทรกซ้อนอื่น ๆ ได้ในที่สุด เช่น โรคหัวใจ และโรคเบาหวาน หรือทำให้โรคเรื้อรังที่เป็นอยู่มีอาการแย่ลง เช่น โรคเบาหวาน โรคหอบหืด โรคมะเร็ง โรคหัวใจและหลอดเลือด โรคอ้วน โรคข้ออักเสบ
การเปลี่ยนแปลงในผู้ที่เป็นโรคซึมเศร้า
ผู้ที่ป่วยเป็นโรคซึมเศร้าจะมีการเปลี่ยนแปลงไปจากเดิมค่อนข้างมาก ซึ่งการเปลี่ยนแปลงที่เกิดขึ้นดังที่จะกล่าวถึงต่อไปนี้ อาจเกิดขึ้นเร็วภายใน 1-2 สัปดาห์ หรือเกิดแบบค่อยเป็นค่อยไปนานเป็นเดือน ๆ ก็ได้ ซึ่งขึ้นอยู่กับปัจจัยรอบตัวต่าง ๆ เช่น มีเหตุการณ์มากระทบจิตใจรุนแรงมากน้อยเพียงใด มีการช่วยเหลือจากคนรอบข้างมากน้อยเพียงใด และบุคลิกเดิมของผู้ป่วยเป็นอย่างไร เป็นต้น โดยลักษณะการเปลี่ยนแปลงที่สำคัญ ได้แก่
- อารมณ์เปลี่ยนแปลงไป ที่พบบ่อยคือจะกลายเป็นคนเศร้าสร้อย รู้สึกหดหู่ สะเทือนใจง่าย หรืออ่อนไหวง่ายกับเรื่องเล็กน้อย และร้องไห้บ่อย (แต่บางคนอาจไม่มีอารมณ์เศร้าชัดเจน แต่จะรู้สึกว่าจิตใจหม่นหมอง ไม่แจ่มใส ไม่สดชื่นเหมือนเดิม) บางคนก็รู้สึกเบื่อหน่ายไปทุกอย่าง กิจกรรมที่เคยทำแล้วชอบหรือสบายใจก็ไม่อยากทำหรือทำแล้วแต่ไม่ช่วยให้รู้สึกดีขึ้น และบางคนก็อาจมีอารมณ์หงุดหงิด โกรธง่าย กลายเป็นคนอารมณ์ร้าย ไม่ใจเย็นเหมือนเมื่อก่อน มองอะไรก็ดูขัดหูขัดตาไปหมด
- ความคิดเปลี่ยนไป มองอะไรแล้วรู้สึกแย่ไปหมด มองเห็นแต่ด้านลบ ความผิดพลาดหรือความล้มเหลวของตัวเอง มองไม่เห็นทางออกหรืออนาคต รู้สึกท้อแท้หมดหวังกับชีวิต กลายเป็นคนไม่มั่นใจในตัวเอง ตัดสินใจอะไรไม่ได้ ลังเลไปหมด รู้สึกไม่มีใครช่วยอะไรได้ รู้สึกว่าตัวเองไม่มีค่า หรือเป็นภาระแก่คนรอบข้าง ทั้ง ๆ ที่คนรอบข้างก็คอยช่วยเหลือเป็นอย่างดี แต่เขาก็ยังคิดอยู่เช่นนั้น ซึ่งความคิดที่เปลี่ยนไปนี้จึงมักทำให้ผู้ป่วยคิดถึงเรื่องการตายอยู่บ่อย ๆ ช่วงแรกอาจคิดแค่อยากไปให้พ้น ๆ จากสภาพตอนนี้ ต่อมาก็เริ่มคิดอยากตายแต่ยังไม่ถึงขั้นวางแผนอะไรที่แน่นอนไว้ และเมื่ออารมณ์เศร้าและความรู้สึกหมดหวังมีมากขึ้นผู้ป่วยก็จะเริ่มคิดและวางแผนเป็นเรื่องเป็นราวว่าจะจบชีวิตตัวอย่างไร (ในช่วงนี้หากมีอะไรมากระทบจิตใจก็อาจเกิดการทำร้ายตนเองหรือตัดสินใจอะไรที่ผิด ๆ ได้ง่ายจากอารมณ์ชั่ววูบ)
- สมาธิความจำแย่ลง มักหลงลืมง่าย ไม่มีสมาธิ โดยเฉพาะกับเรื่องใหม่ ๆ เช่น เพิ่งพูดด้วยเมื่อเช้าก็นึกไม่ออกว่าเขาพูดว่าอะไร หรือวางของไว้ที่ไหนก็จำไม่ได้ จิตใจเหม่อลอยบ่อย ๆ ไม่ค่อยมีสมาธิ ทำอะไรนาน ๆ ไม่ได้ อ่านหนังสือไม่ถึงหน้า ดูหนังไม่รู้เรื่อง ประสิทธิภาพการทำงานลดลง ทำงานผิดพลาดบ่อย ๆ
- มีอาการทางร่างกาย ที่พบบ่อยคือ อาการอ่อนเพลีย ไม่มีเรี่ยวแรง (เมื่อเกิดร่วมกับอารมณ์รู้สึกเบื่อหน่ายไม่อยากทำอะไร คนอื่นเลยมักมองว่าเป็นคนขี้เกียจ) มีปัญหาเรื่องการนอน มักนอนไม่ค่อยหลับ หลับยาก หรือหลับ ๆ ตื่น ๆ หรือนอนไม่เต็มอิ่ม หรือนอนหลับทั้งวัน ไม่ค่อยเจริญอาหารหรือรู้สึกไม่อยากกินอะไร ทำให้น้ำหนักตัวลดลงมาก แต่บางคนก็เจริญอาหารมากจนน้ำหนักตัวเพิ่มขึ้น นอกจากนี้อาจมีอาการปากคอแห้ง ท้องผูก อึดอัดแน่นท้อง อาจมีอาการปวดศีรษะ และปวดเมื่อยตามตัว เป็นต้น
- ความสัมพันธ์กับคนรอบข้างเปลี่ยนไป ด้วยโรคนี้มักทำให้ผู้ป่วยซึมลง ไม่ร่าเริงแจ่มใส ผู้ป่วยจึงมักเก็บตัวไม่พูดจากับใคร บ้างอาจกลายเป็นคนขี้น้อยใจหรืออ่อนไหวง่าย แต่บางคนก็กลายเป็นคนที่มีอารมณ์หงุดหงิดบ่อยกว่าเดิม เช่น มีปากเสียงกับคู่ครองบ่อย ๆ แม่บ้านอาจทนลูกที่ซน ๆ ตามปกติไม่ได้ เป็นต้น
- การงานแย่ลง มีความรับผิดชอบต่องานน้อยลง ทำงานที่ละเอียดไม่ได้เพราะไม่มีสมาธิ หรือทำแบบลวก ๆ เพียงให้ผ่านไปวัน ๆ ซึ่งในช่วงแรกอาจจะพอฝืนตัวเองให้ทำได้ แต่พอเป็นมาก ๆ ก็จะหมดพลัง และเริ่มลางานหรือขาดงานบ่อย ๆ ซึ่งหากบริษัทหรือเจ้านายไม่เข้าใจหรือให้การช่วยเหลือก็มักจะถูกให้ออกจากงาน
- พบอาการโรคจิต อาจพบในรายที่เป็นรุนแรงและอาการมักเป็นเพียงชั่วคราวเท่านั้น เพราะเมื่อได้รับการรักษาอารมณ์ก็จะดีขึ้นและอาการของโรคจิตก็จะทุเลาและหายไป โดยอาการโรคจิตที่อาจพบได้ คือ อาการหลงผิด ประสาทหลอน ที่พบบ่อยคือ คิดว่ามีคนคอยกลั่นแกล้งหรือคิดร้ายต่อตนเอง หรือมีหูแว่วได้ยินเวียงเหมือนมีคนมาพูดคุยด้วย
ประเภทของโรคซึมเศร้า
โรคซึมเศร้าแบ่งออกเป็นหลายประเภท ซึ่งแต่ละประเภทจะมีระดับความรุนแรงของอาการและระยะเวลาที่เป็นแตกต่างกันไป แต่โดยหลัก ๆ แล้วจะแบ่งออกได้เป็น 2 ประเภทใหญ่ ๆ คือ
- โรคซึมเศร้าชนิดรุนแรง (Major Depression Disorder) ผู้ป่วยจะมีอาการต่าง ๆ ของโรคเกิดขึ้นบ่อยครั้งใน 1 วัน และเป็นติดต่อกันหลายวันอย่างน้อย 2 สัปดาห์ขึ้นไป โดยจะมีอาการซึมเศร้าจนส่งผลกระทบต่อการใช้ชีวิตประจำวันตั้งแต่เรื่องการเรียน การงาน การนอน การกิน และการมีปฏิสัมพันธ์กับผู้อื่น
- โรคซึมเศร้าเรื้อรัง (Persistent Depressive Disorder) เป็นโรคซึมเศร้าชนิดเรื้อรัง เป็น ๆ หาย ๆ ติดต่อกัน 2-5 ปี แต่อาการจะน้อยกว่าและไม่รุนแรงเท่า Major Depression และผู้ป่วยยังสามารถทำกิจต่าง ๆ ในชีวิตประจำวันได้ (แต่บางช่วงก็อาจเผชิญภาวะซึมเศร้าชนิดรุนแรงร่วมด้วย) ซึ่งในผู้ใหญ่มักมีอาการมานานเกิน 2 ปี ส่วนในเด็กและวัยรุ่นจะมีอาการนานอย่างน้อย 1 ปีและอาจแสดงออกเป็นอารมณ์หงุดหงิดได้
แบบทดสอบโรคซึมเศร้า
แบบทดสอบมีอยู่ด้วยกันหลายระดับ แต่ที่เผยแพร่ทั่วไปจะเป็นแค่แบบคัดกรองเบื้องต้นเท่านั้น และยังไม่สามารถบอกได้ว่าเราเป็นโรคอะไร เพียงแต่จะช่วยทำให้เรารู้ว่ามีความเสี่ยงมากน้อยแค่ไหน ซึ่งผลที่ได้ก็จะออกมาตรงบ้างไม่ตรงบ้างเป็นปกติ ฉะนั้น หากใครทำแล้วผลออกมาอยู่ในระดับเสี่ยงหรือมีแนวโน้มว่าจะเป็น ก็อย่าพึ่งคิดไปไกล แนะนำให้ไปพบจิตแพทย์หรือผู้เชี่ยวชาญก่อนครับ เพราะหลายคนที่ผลทดสอบออกมาดูเสี่ยง แต่เมื่อไปตรวจก็พบว่ายังปกติดี
อย่างไรก็ตาม เราสามารถใช้เกณฑ์การวินิจฉัยด้านล่างนี้เพื่อประเมินตนเองในเบื้องต้นได้ เพราะส่วนใหญ่ถ้ามีอาการตามเกณฑ์ด้านล่างนี้ ก็มักบ่งถึงภาวะของความผิดปกติที่จำต้องได้รับการช่วยเหลือและควรไปพบจิตแพทย์เพื่อทำการตรวจวินิจฉัย
โดยอาการที่เข้าข่ายว่า “อาจ” เป็นโรคซึมเศร้า และถึงเวลาต้องไปพบจิตแพทย์เพื่อรับการตรวจวินิจฉัย คือ ต้องมีอาการดังต่อไปนี้อย่างน้อย 5 ข้อร่วมกันนาน 2 สัปดาห์ขึ้นไป (ไม่ใช่เป็น ๆ หาย ๆ หรือเป็นเพียงแค่วันสองวันหายแล้วกลับมาเป็นใหม่), อาการก่อให้เกิดความทุกข์ทรมานอย่างมากและแสดงถึงการเปลี่ยนแปลงในด้านต่าง ๆ ที่แตกต่างไปจากเดิม, อาการไม่ได้เป็นผลมาจากโรคหรือการใช้ยาต่าง ๆ และที่สำคัญคือ ต้องมีอาการในข้อ 1 (อารมณ์ซึมเศร้า) หรือข้อ 2 (เบื่อหน่าย ไม่มีความสุข) อย่างน้อย 1 ข้อ
- มีอารมณ์ซึมเศร้า (รู้สึกเศร้า ว่างเปล่า เคว้งคว้าง ไร้ความหวัง หรืออยากร้องไห้) เป็นส่วนใหญ่ของวัน หรือเป็นแทบทุกวัน (ในเด็กและวัยรุ่นอาจเป็นอารมณ์หงุดหงิดได้)
- ความสนใจหรือความสุขในกิจกรรมต่าง ๆ ทั้งหมดหรือแทบทั้งหมดลดลงอย่างมาก (รู้สึกเบื่อหน่าย ไม่มีความสุข) เป็นส่วนใหญ่ของวัน หรือเป็นแทบทุกวัน
- เบื่ออาหารหรือเจริญอาหารมากขึ้นแทบทุกวัน ทำให้น้ำหนักตัวลดลงหรือเพิ่มขึ้นอย่างมีนัยสำคัญ
- นอนไม่หลับ นอนหลับยาก หรือนอนหลับมากเกินไปแทบทุกวัน
- กระสับกระส่าย กระวนกระวาย อยู่ไม่สุข หรือเชื่องช้าลงแทบทุกวัน (จากการสังเกตของผู้อื่น มิใช่เพียงจากความรู้สึกของผู้ป่วยอย่างเดียว)
- อ่อนเพลีย หรือไร้เรี่ยวแรงแทบทุกวัน ไม่มีพลังทำกิจกรรมต่าง ๆ ในชีวิตประจำวัน
- รู้สึกว่าตนเองไร้ค่า โทษตัวเอง รู้สึกผิดที่ป่วย หรือรู้สึกผิดอย่างไม่เหมาะสมหรือมากเกินควร (อาจถึงขั้นหลงผิด) แทบทุกวัน
- สมาธิหรือความสามารถในการคิดอ่านลดลง หรือตัดสินใจอะไรไม่ได้ (ใจลอย หรือลังเลใจไปหมด การจดจ่อ และความจำลดลง) แทบทุกวัน
- คิดแต่เรื่องการตายหรือคิดอยากตายอยู่บ่อย ๆ โดยมิได้วางแผนแน่นอน หรือพยายามฆ่าตัวตายหรือวางแผนในการฆ่าตัวตายไว้แน่นอน
แบบทดสอบประเมินตนเองทั่วไป เป็นเพียงแค่การคัดกรองเบื้องต้น ไม่ใช่การวินิจฉัยหรือฟันธงได้ว่าเราเป็นอะไร การวินิจฉัยโรคซึมเศร้าที่แน่นอนที่สุดต้องไปพบจิตแพทย์เท่านั้น
การวินิจฉัยโรคซึมเศร้า
สาเหตุที่เราจำเป็นต้องไปพบแพทย์เพื่อทำการตรวจวินิจฉัยว่าเป็นโรคซึมเศร้าหรือไม่นั้นก็เพราะว่ามีโรคทางจิตเวชอื่น ๆ อีกหลายโรคมากที่มีอาการคล้ายกับโรคซึมเศร้า รวมถึงโรคทางกายบางอย่างและยาบางชนิดก็อาจก่อให้เกิดอาการซึมเศร้าได้ เช่น โรคระบบประสาท เนื้องอกในสมอง โรคสมองอักเสบ โรคตับอักเสบ โรคเอสแอลอี โรคเอดส์ วัณโรค โรคฮอร์โมนไทรอยด์ต่ำ โรคคุชชิ่ง ยารักษาโรคพาร์กินสัน ยาลดความดันเลือด ยากลุ่มสเตียรอยด์ ยาฮอร์โมน ยารักษามะเร็ง ฯลฯ
ดังนั้น การวินิจฉัยโรคทางจิตเวชจึงเป็นเรื่องละเอียดอ่อนที่ต้องอาศัยทักษะการตรวจของแพทย์พอสมควร เพราะพบบ่อยที่ผู้ป่วยมาด้วยอาการของโรคซึมเศร้า แต่พอรักษาไปอาการของโรคทางกายก็เริ่มแสดงออกมาให้เห็น เมื่อส่งตรวจเพิ่มเติมก็พบว่าเป็นโรคทางกายอื่น ๆ ไม่ใช่โรคซึมเศร้า โดยขั้นตอนการวินิจฉัยโรคซึมเศร้า โดยทั่วไปแพทย์จะมีขั้นตอนดังต่อไปนี้
- ซักประวัติ เพื่อให้ทราบถึงอาการและการดำเนินของโรค เริ่มตั้งแต่มีอาการครั้งแรกไล่มาจนถึงปัจจุบัน ความรุนแรงของอาการที่เป็นอยู่ ผลกระทบต่อการใช้ชีวิตประจำวันและครอบครัว ประวัติการรักษาที่ผ่านมา (ยิ่งอธิบายละเอียด แพทย์จะยิ่งเข้าใจผู้ป่วยและวินิจฉัยโรคได้อย่างแม่นยำมากขึ้น) และข้อมูลสุขภาพพื้นฐานต่าง ๆ ตั้งแต่ อาชีพ ประวัติครอบครัว ประวัติโรคทางจิตเวชในครอบครัว ประวัติโรคประจำตัว การเจ็บป่วยต่าง ๆ ในอดีต ประวัติการดื่มสุรา การใช้ยา หรือการใช้สารต่าง ๆ เพื่อดูว่าอาจเป็นสาเหตุของโรคซึมเศร้าได้หรือไม่
นอกจากนี้แพทย์อาจซักประวัติจากญาติหรือผู้ใกล้ชิดเพิ่มเติม เพื่อจะได้ทราบถึงเรื่องราวและอาการต่าง ๆ ได้อย่างชัดเจนและตรงไปตรงมามากขึ้น เพราะบางครั้งคนรอบตัวอาจสังเกตเห็นอาการบางอย่างได้ชัดเจนมากกว่าตัวผู้ป่วยเอง - ตรวจสุขภาพจิต (MSE) เป็นการสังเกตและสัมภาษณ์ผู้ป่วยเพื่อให้เข้าใจปัญหา ตั้งแต่ลักษณะทั่วไปของผู้ป่วย ลักษณะการพูด สภาพอารมณ์ ความคิด การรับรู้ การตัดสินใจ ตลอดจนการทำงานของสมอง ซึ่งขั้นตอนนี้จะเป็นขั้นตอนสำคัญที่ต้องอาศัยประสบการณ์ของแพทย์พอสมควร โดยเฉพาะในรายที่มีอาการไม่ค่อยชัดเจน
- ตรวจร่างกายและตรวจทางห้องปฏิบัติการ เช่น ตรวจเลือด ตรวจปัสสาวะ เป็นการตรวจเพื่อช่วยในการวินิจฉัยหรือวินิจฉัยแยกโรค ในกรณีที่แพทย์สงสัยว่าอาการทางจิตนั้นอาจเกิดจากโรคทางกายอื่น ๆ ดังที่กล่าวไป หรือเพื่อให้แน่ใจว่าภาวะซึมเศร้าที่สงสัยไม่ได้เกิดจากโรคอื่น ๆ
- ตรวจทางจิตวิทยา เป็นการตรวจในบางกรณีเพื่อข้อมูลเพิ่มเติมมาสนับสนุนการวินิจฉัยโรคหรือวินิจฉัยแยกโรค
การวินิจฉัยโรคซึมเศร้าเป็นเรื่องละเอียดอ่อน ต้องอาศัยความชำนาญของแพทย์พอสมควร เพราะมีโรคทางจิตเวชอื่น ๆ หลายโรคที่มีอาการคล้ายกับโรคซึมเศร้า โดยแพทย์จะทำการซักประวัติต่าง ๆ ตรวจสภาพจิต ตรวจร่างกาย และอาจส่งตรวจทางห้องปฏิบัติการ เมื่อผ่านขั้นตอนเหล่านี้แพทย์ก็จะสามารถวินิจฉัยโรคได้ และนำไปสู่ขั้นตอนการรักษาและการป้องกันการกลับมาเป็นซ้ำต่อไป
โรคอื่นที่มีอาการคล้ายกับโรคซึมเศร้า
- ความเครียด (Stress) อาจทำให้มีอาการคล้ายกับโรคซึมเศร้าได้ แต่ความเครียดเป็นอาการระยะสั้น เกิดขึ้นได้ทุกคน ไม่ว่าจะเป็นปัญหาเล็กหรือใหญ่ และเราสามารถหากิจกรรมที่ชอบทำเพื่อขจัดความเครียดได้ ซึ่งจะต่างจากโรคซึมเศร้าที่เป็นอาการระยะยาวและมีความคิดถึงขั้นอยากฆ่าตัวตาย
- โรคเครียด (Acute Stress Disorder) เป็นภาวะที่เผชิญแรงกดดันจากเหตุการณ์ร้ายแรง เช่น ประสบอุบัติเหตุเกือบสีชีวิต ทราบข่าวการเสียชีวิตของครอบครัว ฯลฯ และเหตุการณ์นั้นทำให้รู้สึกกลัว หวาดระแวง หรือตื่นตระหนก และอาจรู้สึกวิตกกังวล ฟุ้งซ่าน หรือฝันร้าย โดยอาการของโรคจะเกิดขึ้นเป็นเวลาหลายวันหรือหลายสัปดาห์ และหากเกิดนานกว่านั้นจะกลายเป็นโรคเครียดหลังเกิดเหตุสะเทือนขวัญ (PTSD) และหากไม่ได้รับการรักษาก็อาจมีปัญหาสุขภาพจิตอื่น ๆ ตามมาได้ เช่น โรคซึมเศร้า โรควิตกกังวล ฯลฯ ซึ่งจะต่างจากโรคซึมเศร้าตรงที่โรคเครียดเกิดจากสาเหตุที่ชัดเจน และผู้ป่วยจะมีความรู้สึกเครียดเป็นหลัก ไม่ได้ซึมเศร้าเหมือน
- ภาวะการปรับตัวผิดปกติ (Adjustment Disorder) เป็นภาวะที่เกิดขึ้นหลังจากเผชิญปัญหาหรือความกดดันภายในช่วง 3 เดือนที่ผ่าน (อาการมักหายไปภายใน 6 เดือนหลังเผชิญเหตุการณ์) เช่น ตกงาน ย้ายบ้าน ปัญหาในโรงเรียน การเข้าสังคม เรื่องเพศ ครอบครัว การหย่าร้าง สูญเสียคนรัก ปัญหาเรื่องการเงินและการงาน ฯลฯ เกิดเป็นความเครียดสะสม จนไม่สามารถปรับตัวต่อเหตุการณ์ที่เกิดได้ และทำให้มีอาการซึมเศร้าร่วมด้วย และส่งผลกระทบต่อการใช้ชีวิตประจำวัน แต่อาการเหล่านี้มักจะค่อยไม่รุนแรงถึงขนาดเป็นโรคซึมเศร้า เมื่อมีคนมาพูดคุย ปลอบใจ หรือให้กำลังใจอาการก็จะดีขึ้นบ้าง ส่วนอาการเบื่ออาหารอาจมีบ้างแต่ก็เป็นไม่มาก และยังพอนอนได้ เมื่อเวลาผ่านไปก็จะค่อย ๆ ปรับตัวได้ อาการซึมเศร้าก็จะค่อยทุเลาลงและหายไป (โรคนี้มีสาเหตุการเกิดที่ชัดเจน ซึ่งต่างจากโรคซึมเศร้าที่ผู้ป่วยอาจบอกไม่ได้ว่าเรื่องอะไรทำให้รู้สึกแย่)
- โรควิตกกังวล (Anxiety Disorder) ผู้ป่วยจะมีอาการวิตกกังวล ห่วงโน่นห่วงนี่เป็นหลัก และมักไม่มีอาการซึมเศร้า ท้อแท้ หรือเบื่อหน่ายในชีวิตเหมือนโรคซึมเศร้า ส่วนอาการเบื่ออาหารถ้ามีก็จะไม่เป็นมากและน้ำหนักตัวจะไม่ลดลงมากเหมือนผู้ป่วยโรคซึมเศร้า และความต่างที่สำคัญคือ ในโรควิตกกังวลนั้นผู้ป่วยจะมีอาการหายใจไม่อิ่ม ใจสั่น สะดุ้ง และตกใจง่ายร่วมด้วย
- โรคซึมเศร้าหลังคลอด (Postpartum Depression) พบในหญิงหลังคลอดไม่เกิน 1 เดือน ซึ่งเกิดจากเปลี่ยนแปลงอย่างฉับพลันของฮอร์โมนหลังคลอด แต่สามารถหายได้เร็วเมื่อเข้ารับการตรวจและรักษาอย่างเหมาะสม โดยผู้ป่วยอาจมีอาการซึมเศร้า เสียใจ วิตกกังวล อ่อนเพลียมากจนไม่สามารถเลี้ยงลูกหรือทำกิจวัตรประจำวันได้ตามปกติ หรือหากมีอาการรุนแรงก็อาจมีความคิดทำร้ายตัวเองและลูกได้ หรือแม้แต่คิดฆ่าตัวตาย
- โรคอารมณ์สองขั้วหรือไบโพลาร์ (Bipolar Disorder) ผู้ป่วยจะมีอาการเหมือนกับโรคซึมเศร้าอยู่ช่วงหนึ่ง แต่จะมีบางช่วงที่อาการจะแสดงออกมาในลักษณะตรงกันข้ามกับโรคซึมเศร้าที่เรียกว่าระยะแมเนีย (Mania) ทำให้มีผู้ป่วยมีอารมณ์ดี คึกคัก เบิกบานมากผิดปกติ ขยันมาก พูดมาก เชื่อมั่นในตัวเองมากกว่าปกติ ใช้เงินเปลือง เป็นต้น
- โรคจิต (Psychosis) เป็นโรคที่ผู้ป่วยจะมีอาการหลงผิดไปจากความจริง ประสาทหลอน หูแว่ว เห็นภาพหรือรับรู้ในสิ่งที่ไม่มีอยู่จริง ซึ่งจะเป็นอาการเด่นของโรคนี้และมักจะเป็นแบบเรื้อรัง แม้ว่าการรักษาจะได้ผลดีแต่ก็มักจะมีอาการหลงเหลืออยู่บ้างและไม่สามารถทำอะไรได้ปกติเหมือนเคย ต่างจากโรคซึมเศร้าที่อาการสำคัญคืออารมณ์ที่เปลี่ยนไป โดยจะรู้สึกซึมเศร้าเป็นหลัก นอนไม่หลับ ฯลฯ และถ้าเป็นมาก ๆ ก็จะมีอาการหลงผิดประสาทหลอนได้เช่นกัน (แต่ก็พบได้ไม่บ่อยนัก และเมื่ออาการซึมเศร้าดีขึ้นอาการเหล่านี้จะหายไปเอง) ถ้าได้รับการรักษาอย่างดีก็จะกลับมาเป็นปกติเหมือนเดิม
ความเครียดขจัดได้ด้วยการทำกิจกรรมที่ชอบ โรคเครียดและภาวะการปรับตัวผิดปกติมักเกิดจากสาเหตุที่ชัดเจน โรควิตกกังวลผู้ป่วยมักจะห่วงโน่นห่วงนี่ ส่วนโรคไบโพลาร์จะมีระยะแมเนียหรือช่วงอารมณ์ดีผิดปกติ และในผู้ป่วยโรคจิตจะมีอาการหลงผิดและประสาทหลอนเป็นหลัก ซึ่งมีลักษณะ ต่างจากโรคซึมเศร้า ที่ผู้ป่วยมักจะมีอารมณ์เศร้าสร้อยเป็นหลัก มองอะไรเป็นลบไปหมด ต้องได้รับการช่วยเหลือและรักษา การทำกิจกรรมไม่ได้ช่วยอะไร และโรคก็เกิดขึ้นเองได้แบบไม่ต้องมีสาเหตุ ซึ่งบางทีผู้ป่วยอาจบอกไม่ได้ด้วยซ้ำว่าอะไรทำให้รู้สึกแย่หรือเป็นเช่นนั้น
อารมณ์เศร้า ภาวะซึมเศร้า โรคซึมเศร้า
- อารมณ์เศร้า (Sadness) เป็นสภาวะอารมณ์ที่เป็นหนึ่งในอาการของภาวะซึมเศร้าและโรคซึมเศร้า เช่น หดหู่ ไม่เบิกบานใจ หม่นหมอง ไม่มีความสุข ฯลฯ ส่วนใหญ่มักเป็นประมาณ 2-3 วันหรือมักจะรู้สึกเศร้าในช่วงเช้าแล้วจะค่อย ๆ ดีขึ้นตอนเย็นจนหายไปเอง และจะรู้สึกดีขึ้นเมื่อได้ร้องไห้ ระบายอารมณ์ พูดถึงความไม่พอใจที่เกิดขึ้น หรือได้รับการปลอบใจจากคนรอบข้าง
- ภาวะซึมเศร้า (Clinical Depression) คือ ภาวะเศร้าที่มีมากกว่าอารมณ์เศร้า และเป็นพยาธิสภาพแบบหนึ่งที่พบได้ในโรคทางจิตเวชหลาย ๆ โรค โดยเฉพาะโรคซึมเศร้าและโรคไบโพลาร์ ซึ่งผู้ป่วยจะรู้สึกเศร้า เสียใจ ว่างเปล่าเป็นเวลานานติดต่อกัน ทำอะไรก็ไม่มีความสุข การระบายอารมณ์หรือทำกิจกรรมที่ชอบมักไม่ช่วยทำให้รู้สึกดีขึ้น และจำเป็นต้องได้รับการรักษาและมีคนรอบข้างที่คอยรับฟังปัญหาอย่างเข้าใจ
- โรคซึมเศร้า (Major Depressive Disorder) เป็นโรคที่มีอาการเศร้าแสดงให้เห็นอย่างได้ชัด เป็นซ้ำ ๆ วน ๆ ยาวนานหลายสัปดาห์หรือ 2 สัปดาห์ขึ้นไป ทำให้ผู้ป่วยไม่มีแรงกายแรงใจในการใช้ชีวิตตามปกติ และมีอาการทางกายแสดงให้เห็นอย่างเด่นชัด เช่น กินไม่ได้นอนไม่หลับ มีอาการอ่อนเพลีย เป็นต้น จนส่งผลต่อการงาน การเรียน การเข้าสังคม และการใช้ชีวิตประจำวัน
อารมณ์เศร้า เป็นสภาวะทางอารมณ์อย่างหนึ่งของภาวะซึมเศร้าและโรคซึมเศร้า ซึ่งใคร ๆ ก็เศร้าได้ และมักจะรู้สึกดีขึ้นเมื่อขึ้นเมื่อเวลาผ่านไป แต่ ภาวะซึมเศร้า นั้น อาการจะมากกว่าและเป็นอยู่นานติดต่อกันนานเป็นสัปดาห์ ๆ และหากกินเวลานานเกิน 2 สัปดาห์ จนเริ่มส่งผลต่อร่างกายในด้านต่าง ๆ ก็จะเข้าข่ายเป็น โรคซึมเศร้า
ซึมเศร้ามีกี่ระดับ
อาจแบ่งได้ 4 ระดับ ตั้งแต่อารมณ์ซึมเศร้าปกติทั่วไปจนถึงขั้นเป็นโรคซึมเศร้าที่มีความเสี่ยงถึงขั้นทำร้ายตัวเองหรือฆ่าตัวตาย ดังนี้
- ซึมเศร้าน้อย (เครียดเอาอยู่ แก้ได้ด้วยตัวเอง) หรือเรียกว่าเป็น “อารมณ์เศร้า” ตามปกติและสามารถหายได้เอง คือพอเวลาผ่านไปสักพักหรือ 2-3 วัน อารมณ์ที่เคยเศร้าก็จะหายไป และมีวิธีรับมือหลายรูปแบบตั้งแต่การระบายอารมณ์ การเตือนสติตัวเอง การได้รับการปลอบใจจากคนรอบข้าง หรือการทำกิจกรรมที่ชอบ
- ซึมเศร้าปานกลาง (ยังพอประคองไปได้) ในขั้นนี้จะถึงขั้นเป็น “ภาวะซึมเศร้า” หมายถึง ภาวะเศร้าที่มีมากกว่าอารมณ์เศร้า ซึ่งผู้ป่วยจะรู้สึกเศร้า เสียใจ ว่างเปล่า เบื่อหน่าย ทำอะไรก็ไม่มีความสุขเป็นเวลานานติดต่อกัน การระบายอารมณ์หรือทำกิจกรรมที่ชอบมักไม่ช่วยทำให้รู้สึกดีขึ้น จำเป็นต้องได้รับการรักษาและมีคนรอบข้างที่รับฟังปัญหาอย่างเข้าใจและคอยประคับประคองกันไป
- ซึมเศร้ามาก (กระทบกับงานและการใช้ชีวิต) หรือขั้นเป็น “โรคซึมเศร้า” ซึ่งผู้ป่วยจะมีอาการทางกายแสดงออกให้เห็นชัดเจนและเป็นซ้ำ ๆ วน ๆ ยาวนานหลายสัปดาห์ ทำให้ผู้ป่วยไม่มีแรงกายแรงใจในการใช้ชีวิตตามปกติ และมีอาการทางกายแสดงให้เห็นอย่างเด่นชัด เช่น กินไม่ได้นอนไม่หลับ มีอาการอ่อนเพลีย ฯลฯ จนกระทบต่อการงานและการใช้ชีวิตประจำวัน และต้องรีบให้การรักษา
- ซึมเศร้ารุนแรงถึงขั้นทำร้ายตัวเองหรือคิดฆ่าตัวตาย ในระดับนี้ผู้ป่วยอาจมีอาการทางจิตร่วมด้วย เกิดภาวะซึมเศร้าทั้งภายนอกและภายในปรากฏให้เห็นอย่างชัดเจน รู้สึกดิ่ง เหม่อลอย ชอบปลีกวิเวก รู้สึกว่าตัวเองไร้ค่า จนทำให้ไม่อยากมีชีวิตอยู่ต่อไปและถึงขั้นทำร้ายตัวเองหรือพยายามฆ่าตัวตาย ไม่ควรปล่อยให้ผู้ป่วยอยู่คนเดียว ต้องรีบช่วยเหลือและพาไปพบแพทย์ทันที
วิธีการรักษาโรคซึมเศร้า
โรคซึมเศร้าเป็นโรคทางจิตเวชที่สามารถรักษาได้ ผู้ป่วยประมาณ 80-90% ตอบสนองต่อการรักษาได้ดี และผู้ป่วยส่วนใหญ่จะมีอาการดีขึ้นหลังจากได้รับการรักษา หลังจากแพทย์วินิจฉัยว่าผู้ป่วยมีอาการโรคซึมเศร้าก็จะมีวิธีรักษาตามความรุนแรงของโรค ขึ้นอยู่กับดุลยพินิจของแพทย์
จากการศึกษาพบว่าผู้ป่วยโรคซึมเศร้าที่ได้รับการรักษาด้วยยาต้านซึมเศร้า 10 คน อาการจะดีขึ้นจนหายเองถึง 8-9 คน (คิดเป็น 80-90%) ในขณะผู้ป่วยที่มีอาการไม่รุนแรงที่หากไม่ได้รับการรักษาจะมีอาการดีขึ้นเพียง 2-3 คนเท่านั้น แต่หากเป็นผู้ป่วยที่มีอาการรุนแรงก็ยากมากที่หายได้เอง
ส่วนวิธีการรักษาโรคซึมเศร้าหลัก ๆ นั้นจะมีอยู่ด้วยกัน 3 วิธี ซึ่งทุกวิธีล้วนมีความสำคัญหมด ขึ้นอยู่กับอาการของผู้ป่วย แต่โดยทั่วไปการรักษามักจะเริ่มจากการให้ยาต้านซึมเศร้าร่วมกับการทำจิตบำบัด ส่วนในรายที่มีอาการรุนแรงหรือมีพฤติกรรมอยากทำร้ายตัวเองหรือฆ่าตัวตาย แพทย์จะให้การรักษาด้วยวิธีกระตุ้นเซลล์สมองและประสาทเพื่อให้การรักษาได้อย่างทันท่วงที ทั้งนี้ แพทย์จะเป็นผู้พิจารณาเองว่ายาตัวใด จิตบำบัด หรือการกระตุ้นเซลล์สมองแบบใด จะเหมาะสมและปลอดภัยกับผู้ป่วยโรคซึมเศร้ารายนั้น ๆ มากที่สุด ส่วนรายละเอียดการรักษาแต่ละวิธีมีดังนี้
- การรักษาด้วยจิตบำบัด (Psychotherapy) เป็นการรักษาด้วยการพูดคุยที่ช่วยให้ผู้ป่วยรู้สึกดีขึ้น เป็นวิธีที่ได้ผลดีที่สุดสำหรับผู้ป่วยที่มีภาวะซึมเศร้าน้อยถึงปานกลาง และมีอยู่หลายวิธีด้วยกัน โดยสาเหตุและอาการของผู้ป่วยจะเป็นปัจจัยสำคัญให้นักบำบัดเลือกใช้วิธีบำบัดที่แตกต่างกันออกไป เช่น
- การบำบัดความคิดและพฤติกรรม (Cognitive Behavioral Therapy : CBT) เป็นวิธีที่หลักในการรักษาทางจิตบำบัด โดยจะช่วยปรับเปลี่ยนทัศนคติและวิธีคิดที่บิดเบือนของตัวผู้ป่วยเอง เพื่อให้ผู้ป่วยเข้าใจปัญหาและความคิดในแง่ลบที่เกิดขึ้น ก่อนจะค่อย ๆ ปรับเปลี่ยนความคิดและพฤติกรรมเหล่านั้นให้เป็นไปในแง่บวกและตรงกับความเป็นจริงมากยิ่งขึ้น
- การบำบัดความสัมพันธ์ระหว่างบุคคล (Interpersonal Therapy: IPT) เป็นการมุ่งบำบัดไปที่ความสัมพันธ์ของผู้ป่วยกับบุคคลอื่น ๆ หรือปัญหาด้านความสัมพันธ์ที่อาจเป็นสาเหตุของอาการซึมเศร้า เช่น การสูญเสียคนที่รัก การสื่อสารที่มีปัญหา
- การบำบัดด้วยการแก้ไขปัญหา (Problem-Solving Therapy: PST) เป็นการบำบัดที่มุ่งเน้นไปที่การทำความเข้าใจกับปัญหา ช่วยให้ผู้ป่วยมองเห็นปัญหา และฝึกการแก้ปัญหาอย่างตรงตามความจริง วิธีนี้จะช่วยให้ผู้ป่วยมีอารมณ์เศร้าและมองความไม่มีคุณค่าในตัวเองลดลงและมีความสามารถในการแก้ไขปัญหามากขึ้น (เป็นวิธีที่มักใช้ได้ผลกับผู้สูงอายุที่มีภาวะซึมเศร้า)
- การให้คำปรึกษา (Counselling) เป็นวิธีการบำบัดที่ช่วยให้ผู้ป่วยคิดทบทวนถึงปัญหาในชีวิตที่พบเจอ และหาแนวทางใหม่ ๆ เพื่อรับมือกับปัญหาเหล่านั้น โดยผู้ให้คำปรึกษาเป็นแค่ผู้คอยสนับสนุนในการหาวิธีแก้ไข ไม่ใช่การบอกหรือสั่งให้ผู้ป่วยทำอะไรหรือไม่ทำอะไร

IMAGE SOURCE : Judith Johnson
- การทานยาต้านซึมเศร้า หรือยาแก้ซึมเศร้า (Antidepressants) เป็นยาที่ช่วยปรับสมดุลของสารเคมีในสมองที่เป็นตัวควบคุมอารมณ์และความเครียดที่ขาดตกบกพร่องไปให้กลับมาสมดุลเหมือนเดิม ซึ่งจะส่งผลถึงปลายเหตุคือ อาการต่าง ๆ ของโรคซึมเศร้าดีขึ้นตามลำดับ โดยแพทย์มักให้ยากับผู้ป่วยที่มีภาวะซึมเศร้าปานกลางถึงรุนแรง ร่วมกับการทำจิตบำบัดควบคู่กันไป แต่ยาต้านซึมเศร้าก็มีอยู่หลายกลุ่มหลายชนิดมาก ผู้ป่วยอาจต้องลองเปลี่ยนตัวยาเพื่อค้นหาชนิดยาที่ได้ผลดีที่สุดและมีผลข้างเคียงต่อตัวเองน้อยที่สุด โดยแพทย์มักจะพิจารณาให้ยากลุ่ม SSRI (Serotonin Reuptake Inhibitor) ก่อนเป็นลำดับแรกเสมอ เพราะเป็นยารุ่นใหม่ มีความปลอดภัย และผลข้างเคียงน้อยกว่ายาตัวอื่น)
- SSRI เป็นกลุ่มยากลุ่มใหม่ที่ใช้รักษาโรคซึมเศร้าและวิตกกังวล กลไกหลักคือการยับยั้งการดูดซึมซีโรโทนินกลับเข้าเซลล์ ทำให้ซีโรโทนินเพิ่มขึ้นบริเวณส่วนต่อระหว่างเซลล์ประสาท เป็นกลุ่มยาที่มีความปลอดภัยและมีผลข้างเคียงน้อยกว่าชนิดอื่น ปัจจุบันยากลุ่มนี้มีหลายตัวและสามารถผลิตได้โดยองค์การเภสัชกรรมและบริษัทยาในประเทศแล้ว เนื่องจากหมดสิทธิบัตรยา จึงทำให้ราคายาถูกลงมาก
- ตัวอย่างยาในกลุ่ม SRRI เช่น ฟลูออกซิทีน (Fluoxetine), เซอร์ทราลีน (Sertraline), พาร็อกซีทีน (Paroxetine), ไซตาโลแพรม (Citalopram), เอสไซตาโลแพรม (Escitalopram)
- ผลข้างเคียงที่อาจพบได้ในกลุ่มยา SRRI คือ ปวดศีรษะ (มักเป็นไม่นานและจะดีขึ้นเอง), นอนไม่หลับ (แพทย์จึงมักนิยมให้กินตอนเช้า เพราะหากกินก่อนนอนอาจทำให้หลับได้ไม่ดี), คลื่นไส้ (ส่วนใหญ่มักเป็นช่วงสั้น ๆ หลังกินยา แต่ถ้ายังไม่ดีขึ้นให้แจ้งแพทย์), กระวนกระวาย (หากมีอาการนี้ให้แจ้งแพทย์ ซึ่งแพทย์อาจให้ยาคลายกังวลร่วม ลดขนาดยาลง หรือเปลี่ยนไปใช้ยาตัวอื่น)
- ส่วนยากลุ่มอื่นที่เป็นที่นิยมก็มี เช่น TCA ที่มีฤทธิ์ยับยั้งการดูดซึมกลับของสารสื่อประสาทหลายชนิด, NDRI ที่ใช้กับผู้ป่วยโรคซึมเศร้าที่มีปัญหาเรื่องการนอนไม่หลับอย่างรุนแรง เป็นต้น ซึ่งในบทความนี้จะไม่ได้พูดถึงยากลุ่มอื่นมากนัก เพียงแต่อธิบายไว้เป็นความรู้ เพราะเรื่องการให้ยาจะเป็นดุลยพินิจของแพทย์ให้ผู้การรักษา ไม่ใช่ตัวผู้ป่วยเองที่จะเลือกได้ว่าอยากได้ยาตัวไหน
- การรักษาด้วยการกระตุ้นเซลล์สมองและประสาท (Brain Stimulation Therapies) เป็นการรักษาในผู้ป่วยที่มีภาวะซึมเศร้ารุนแรง เสี่ยงต่อการฆ่าตัวตายสูงที่ไม่สามารถรักษาโดยการรอจนกว่ายาต้านซึมเศร้าจะออกฤทธิ์ได้ รวมถึงผู้ป่วยที่มีอาการโรคจิตร่วมด้วย ผู้ป่วยที่ไม่ตอบสนองต่อการรักษาด้วยยา หรือผู้ที่รักษาด้วยจิตบำบัดร่วมกับการทานยาแล้วแต่อาการยังไม่ดีขึ้น ซึ่งการรักษาด้วยวิธีนี้เป็นวิธีที่ปลอดภัยและได้ผลที่สุด และไม่ได้มีอันตรายอย่างที่หลาย ๆ คนเข้าใจ ได้แก่
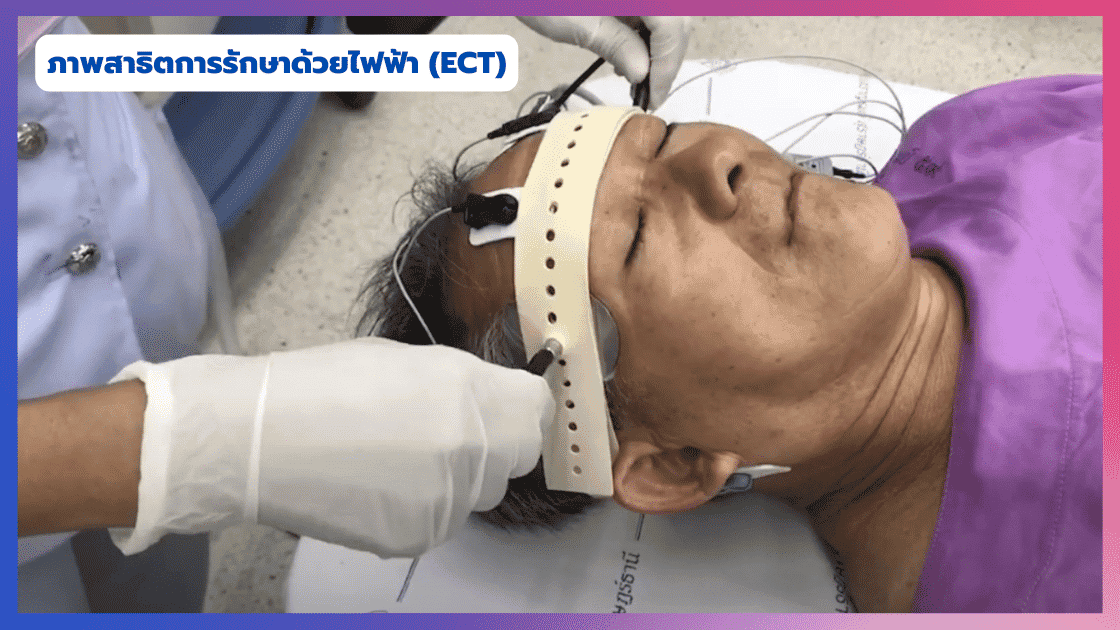
- การรักษาด้วยไฟฟ้า (Electroconvulsive Therapy: ECT) เป็นการรักษาที่ทำได้ด้วยการให้ยาสลบแล้วใช้กระแสไฟฟ้าที่มีความเข้มข้นต่ำมากผ่านเข้าสู่สมองของผู้ป่วย (แพทย์จะวางขั้วไฟฟ้าที่เหนือจุดกึ่งกลางระหว่างหูและหางตาขึ้นไป) ซึ่งในทางการแพทย์เชื่อว่ากระแสไฟฟ้านี้จะส่งผลต่อการทำงานและการเกิดสารสื่อประสาทในสมองที่มีผลต่ออารมณ์ ทำให้ผู้ป่วยที่มีอาการรุนแรงผ่อนคลายลงได้ทันที ทั้งนี้ ในการรักษาจำเป็นต้องนอนโรงพยาบาลและทำประมาณ 6-8 ครั้ง (ประมาณสัปดาห์ละ 2-3 ครั้ง มักทำวันเว้นวัน เช่น จันทร์-พุธ-ศุกร์) และอาจก่อให้เกิดผลข้างเคียง เช่น ปวดศีรษะ (ในระดับที่ทนได้) หรือบางรายอาจเกิดสูญเสียความทรงจำชั่วคราวหรือมีอาการหลงลืมง่าย แต่อาการจะค่อย ๆ กลับคืนมาเป็นปกติในเวลานาน

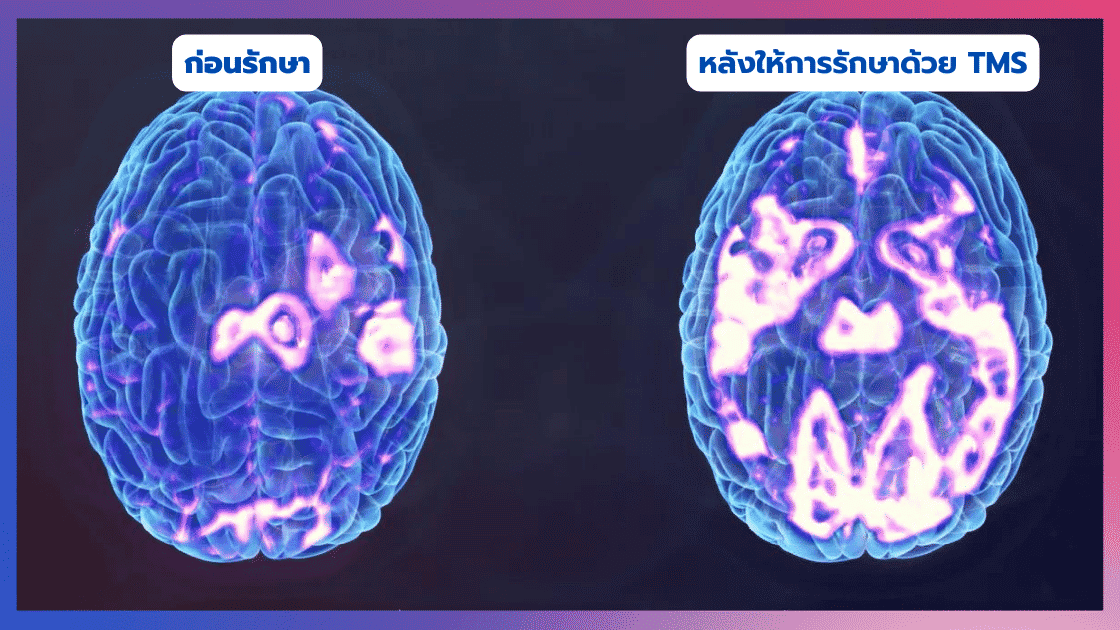
IMAGE SOURCE : โรงพยาบาลสวนสราญรมย์ (ภาพสาธิตการรักษาโรคซึมเศร้าด้วยไฟฟ้า หรือ ECT) - การกระตุ้นสมองด้วยคลื่นแม่เหล็กไฟฟ้า (Transcranial Magnetic Stimulation: TMS) เป็นอีกวิธีใหม่ โดยเป็นการใช้ขดลวดคลื่นแม่เหล็กไฟฟ้าวางบนศีรษะของผู้ป่วย แล้วส่งพลังงานคลื่นแม่เหล็กกำลังอ่อนเข้าไปกระตุ้นเซลล์ประสาทส่วนที่ควบคุมอารมณ์ปกติและอารมณ์เศร้า โดยไม่ทำให้เกิดการบาดเจ็บต่ออวัยวะโดยรอบ ซึ่งจากการศึกษาวิจัยพบว่า ในเชิงประสิทธิภาพ TMS นับว่ามีประสิทธิภาพดี แต่ก็ยังไม่เทียบเท่ากับ ECT แต่ข้อดีของ TMS คือ ราคาค่ารักษาถูกกว่า ผลข้างเคียงน้อยกว่า (อาจปวดศีรษะหรือวิงเวียนศีรษะเล็กน้อยเพียงไม่นาน) ไม่ต้องใช้ยาสลบ และไม่ต้องนอนโรงพยาบาล จึงเหมาะกับผู้ป่วยที่ไม่สามารถยอมรับผลข้างเคียงจากการทำ ECT ได้ รวมถึงผู้ป่วยที่ไม่สามารถใช้ยาต้านซึมเศร้าได้ (หมายความว่า ECT ยังเป็นวิธีการรักษาหลักในผู้ป่วยที่มีอาการรุนแรงอยู่ครับ ซึ่งแพทย์จะเป็นผู้พิจารณาถึงความเหมาะสมเองครับว่าแบบใดจะเหมาะกับผู้ป่วยมากที่สุด) โดยการรักษาจะใช้เวลาประมาณ 15-40 นาที ต้องทำประมาณ 5 ครั้งต่อสัปดาห์ ต่อเนื่องกันนาน 4-6 สัปดาห์

IMAGE SOURCE : Southeastern Psychiatric Associates TMS Center (ภาพผลลัพธ์การรักษาโรคซึมเศร้าด้วยวิธีการกระตุ้นสมองด้วยคลื่นแม่เหล็กไฟฟ้า หรือ TMS)
- การรักษาด้วยไฟฟ้า (Electroconvulsive Therapy: ECT) เป็นการรักษาที่ทำได้ด้วยการให้ยาสลบแล้วใช้กระแสไฟฟ้าที่มีความเข้มข้นต่ำมากผ่านเข้าสู่สมองของผู้ป่วย (แพทย์จะวางขั้วไฟฟ้าที่เหนือจุดกึ่งกลางระหว่างหูและหางตาขึ้นไป) ซึ่งในทางการแพทย์เชื่อว่ากระแสไฟฟ้านี้จะส่งผลต่อการทำงานและการเกิดสารสื่อประสาทในสมองที่มีผลต่ออารมณ์ ทำให้ผู้ป่วยที่มีอาการรุนแรงผ่อนคลายลงได้ทันที ทั้งนี้ ในการรักษาจำเป็นต้องนอนโรงพยาบาลและทำประมาณ 6-8 ครั้ง (ประมาณสัปดาห์ละ 2-3 ครั้ง มักทำวันเว้นวัน เช่น จันทร์-พุธ-ศุกร์) และอาจก่อให้เกิดผลข้างเคียง เช่น ปวดศีรษะ (ในระดับที่ทนได้) หรือบางรายอาจเกิดสูญเสียความทรงจำชั่วคราวหรือมีอาการหลงลืมง่าย แต่อาการจะค่อย ๆ กลับคืนมาเป็นปกติในเวลานาน
- การรักษาเสริม เป็นการรักษาเสริมเพิ่มเติมจากสามวิธีแรกที่กล่าวมา แต่ควรปรึกษาแพทย์ก่อนเสมอ ซึ่งจะมีตั้งแต่การรักษาโดยแพทย์ทางเลือกอย่างการฝังเข็ม การฝึกสมาธิและสติ การรับประทานผลิตภัณฑ์อาหารเสริมหรือสมุนไพรบางอย่างที่อาจช่วยบรรเทาซึมเศร้าลงได้บ้าง เช่น
- เซนต์จอห์นเวิร์ต (St John’s Wort) ที่อาจได้ผลกับผู้ป่วยที่มีอาการไม่รุนแรง แต่ใช้ไม่ได้ผลในผู้ป่วยที่มีอาการรุนแรง
- น้ำมันปลา (Fish Oil) เพราะมีการศึกษาที่พบว่าผู้ที่รับประทานน้ำมันปลาเป็นประจำจะมีอัตราการเป็นโรคซึมเศร้าที่ต่ำ
- วิตามินบีรวม (B-Complex) ที่มีการศึกษาพบว่าการรับประทานเป็นเวลา 60 วัน ทำให้อาการซึมเศร้าและอาการวิตกกังวลดีขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มที่รับประทานยาหลอก
โรคซึมเศร้าเป็นอาการป่วยที่ต้องได้รับการรักษา (เหมือนกับเราขาหักก็ต้องรักษา จะปล่อยให้ขาหายเองก็คงดูจะไม่สมเหตุสมผล) ผู้ป่วยส่วนใหญ่ 80-90% มักตอบสนองต่อการรักษาได้ดี ทำให้อาการซึมเศร้าดีขึ้นมากจนผู้ป่วยบางคนก็ไม่เข้าใจว่าทำไมตอนนั้นตนถึงรู้สึกเศร้าไปได้ขนาดนั้น ส่วนวิธีการรักษาหลัก ๆ นั้นก็มีอยู่ด้วยกัน 3 วิธีที่สำคัญ ทั้งการทำจิตบำบัดเพื่อปรับเปลี่ยนความคิด การให้ยาต้านซึมเศร้าเพื่อปรับสมดุลของสารเคมีในสมองให้เป็นปกติ และการกระตุ้นเซลล์สมองในรายที่รุนแรงและรอไม่ได้ ซึ่งแพทย์จะเป็นผู้พิจารณาเองว่าวิธีใดจะเหมาะสมและปลอดภัยกับผู้ป่วยโรคซึมเศร้ารายนั้น ๆ มากที่สุด
ขั้นตอน ระยะ และเวลาในการรักษา
หลังจากแพทย์ประเมินอาการจนค่อนข้างแน่ใจแล้วว่าผู้ป่วยเป็นโรคซึมเศร้าโดยไม่มีสาเหตุมาจากโรคทางร่างกายอื่น ๆ การรักษามักเริ่มด้วยการให้ยาต้านซึมเศร้าขนาดต่ำก่อน และนัดติดตามการรักษาในอีก 1-2 สัปดาห์ต่อมา และถ้าผู้ป่วยไม่มีอาการข้างเคียงอะไรจากยา แพทย์ก็จะค่อย ๆ ปรับขนาดยาขึ้นทุก 1-2 สัปดาห์จนถึงขนาดที่เหมาะสมต่อการรักษา และแพทย์จะรับผู้ป่วยไว้ในโรงพยาบาลก็ต่อเมื่อผู้ป่วยมีอาการรุนแรง หรือเป็นผู้ป่วยที่แพทย์เห็นว่าต้องดูแลอย่างใกล้ชิด (เช่น ผู้ป่วยที่มีอายุมาก ผู้ป่วยที่มีโรคทางกายอื่น ๆ ร่วมด้วย) หรือแพทย์ต้องการตรวจเพิ่มเติมอย่างละเอียดเพื่อวินิจฉัยและให้การรักษาที่ถูกต้อง
โดยการรักษาจะแบ่งออกเป็น 3 ระยะ คือ
- การรักษาระยะเฉียบพลัน : เป็นการรักษาหลังได้รับการวินิจฉัยโรค ซึ่งจะใช้เวลาประมาณ 4-8 สัปดาห์ เพื่อรักษาอาการของโรคซึมเศร้าให้หายไป (ระยะเวลาที่ใช้ในการรักษาเพื่อให้อาการของโรคซึมเศร้าหายไปนั้นจะแตกต่างกันไปในผู้ป่วยแต่ละราย แต่อย่างน้อย ๆ ก็ต้องมี 2-6 สัปดาห์หรือมากกว่านั้น ขึ้นอยู่กับผลการรักษา เพราะหากวิธีการหรือยาที่แพทย์ให้ในตอนแรกไม่ได้ผล ก็อาจต้องมีปรับเปลี่ยนวิธีและให้ยาตัวใหม่แทน ซึ่งจะทำให้ใช้เวลามากขึ้น แต่ส่วนใหญ่ก็จะไม่เกิน 8 สัปดาห์)
- การรักษาแบบต่อเนื่อง : เป็นการรักษาต่อจากช่วงระยะเฉียบพลันไปอีก 4-6 เดือน เพื่อคงสภาพของการไม่มีภาวะซึมเศร้าให้คงอยู่ต่อไป เพราะในช่วงนี้หากหยุดยาไปเลยก็จะมีโอกาสที่อาการจะกลับมากำเริบขึ้นได้สูง และถ้าให้ยาไปจนครบ 6 เดือนแล้วผู้ป่วยไม่มีอาการอะไรเลยในระหว่างนี้ แพทย์ก็จะค่อย ๆ ลดยาลงโดยใช้เวลาประมาณ 1-2 เดือนจนหยุดยาได้ที่สุด
- การป้องกันการกลับมาเป็นซ้ำ : ในผู้ป่วยที่กลับมาเป็นซ้ำ 3 ครั้ง หรือ 2 ครั้งแต่เป็นผู้ป่วยที่มีความเสี่ยงสูง อาจต้องกินยาป้องกันระยะยาวนานเป็นปี ๆ หรือหลายปี ขึ้นอยู่กับอาการของผู้ป่วย จำนวนครั้งที่กลับมาเป็นซ้ำ และดุลยพินิจของแพทย์ เพราะแม้ผู้ป่วยจะหายจากอาการป่วยในครั้งนี้แล้ว ก็ยังมีโอกาสกลับมาเป็นซ้ำอีกได้อยู่
- ผู้ป่วยที่เป็นครั้งแรกเมื่อหายแล้วเกินครึ่งจะมีโอกาสมาป่วยซ้ำได้อีก ซึ่งบางคนหายไปเป็น 2-3 ปีแล้วกลับมาเป็นซ้ำ ในขณะที่บางคนหายไปถึง 5-7 ปีกลับมาเป็นซ้ำก็มี ซึ่งบอกได้ยากว่าใครจะกลับมาเป็นอีกหรือไม่หรือกลับมาเป็นอีกเมื่อไหร่ แต่หลัก ๆ จะพบว่า ถ้าเป็นครั้งสอง โอกาสที่เกิดครั้งต่อ ๆ ไปจะสูงขึ้นเรื่อย ๆ และระยะเวลาการเกิดซ้ำจะกระชั้นเข้ามาเรื่อย ๆ ด้วยเช่นกัน
- ผู้ป่วยที่ป่วยซ้ำ 3 ครั้ง หรือ 2 ครั้งในผู้ป่วยที่มีความเสี่ยงสูง (เช่น ป่วยซ้ำภายใน 1 ปีหลังหยุดการรักษา, มีอาการครั้งแรกในขณะอายุยังน้อยหรือต่ำกว่า 20 ปี, เคยมีอาการรุนแรงหรืออันตรายมาแล้ว 2 ครั้งภายในช่วง 3 ปีที่ผ่านมา, มีญาติสายเลือดเดียวกันป่วยเป็นโรคนี้ซ้ำกันหลายครั้งหรือป่วยเป็นไบโพลาร์) จำเป็นต้องทานยาป้องกันไม่ให้กลับมาเป็นซ้ำอีกนานเป็นปี ๆ
- การกินยาป้องกันระยะยาวเป็นเรื่องสำคัญมาก เพราะหากผู้ป่วยกลับมาเป็นซ้ำอีก การรักษาจะยุ่งยากมากขึ้น นานขึ้น และเป็นซ้ำถี่ขึ้นในครั้งต่อไป ผู้ป่วยจึงต้องมักกินยาป้องกันไปนาน 3-5 ปีหรือตามที่แพทย์สั่ง (แต่ไม่ได้หมายความว่ากินยาป้องกันแล้วจะไม่มีโอกาสกลับมาเป็นซ้ำได้อีก เพราะพบว่ายังมีผู้ป่วยส่วนน้อยกลับมาเป็นซ้ำอีก บางรายเป็นซ้ำอีกแต่เป็นน้อยลงและเป็นแค่ช่วงสั้น ๆ เมื่อเพิ่มยาอาการก็หายไป แต่ในขณะที่ผู้ป่วยส่วนใหญ่จะไม่กลับมาเป็นซ้ำอีกถ้ากินยาป้องกันตามเวลาที่แพทย์สั่ง)
เกี่ยวกับยาต้านซึมเศร้า
- อาการของโรคไม่ได้หายทันทีที่กินยา โดยเฉพาะอาการซึมเศร้าที่ต้องใช้เวลาบ้าง แต่ส่วนใหญ่จะใช้เวลาประมาณ 1-2 สัปดาห์ อาการจึงจะดีขึ้นอย่างชัดเจน แต่ยาก็ยังมีส่วนช่วยในช่วงแรก ๆ อยู่มาก โดยจะทำให้ผู้ป่วยนอนหลับได้ดีขึ้น เจริญอาหารมากขึ้น และเริ่มรู้สึกมีเรี่ยวแรงกลับมาจนอยากทำอะไรมากขึ้น
- สมัยก่อนยาต้านซึมเศร้ามีอยู่เพียง 4-5 ตัว แม้จะมีประสิทธิภาพในการรักษาดี แต่การใช้ก็มักมีข้อจำกัดเรื่องผลข้างเคียงที่พบบ่อย แม้จะไม่ใช่อาการรุนแรง แต่ผู้ป่วยบางคนก็ไวต่อผลเขียงค้างมาก ทำให้แพทย์ปรับเพิ่มขนาดยาเพื่อรักษาลำบาก แต่ปัจจุบันมียากลุ่มใหม่อย่าง SRRI ที่มีผลข้างเคียงน้อยกว่าและทำให้ปรับเพิ่มขนาดยาได้สะดวกขึ้น อย่างไรก็ตาม ยารุ่นใหม่ก็ไม่ได้มีประสิทธิภาพดีกว่ายารุ่นเก่าแต่อย่างใด คือมีแต่ดีเทียบเท่าหรือดีน้อยกว่ายารุ่นเก่า
- ยาต้านซึมเศร้ามีหลายตัวมาก จากการศึกษาไม่พบว่าตัวไหนดีกว่าตัวไหนอย่างชัดเจน เรียกว่าผู้ป่วยคนไหนจะถูกกับยาตัวไหนมากกว่า ซึ่งเป็นเรื่องเฉพาะตัว แต่ส่วนใหญ่แล้วก็มักจะรักษาได้ผลทุกตัว และผู้ป่วยมักจะตอบสนองต่อยาตัวแรกที่ให้ หากกินแล้วอาการยังไม่ดีในระยะแรก ก็อาจเป็นเพราะยังปรับยาไม่ถูกขนาด หรือยังไม่ได้ระยะเวลาที่ยาออกฤทธิ์ได้เต็มที่ (แต่ถ้ารักษาไประยะหนึ่งแล้ว และแพทย์เห็นว่าปรับขนาดยาดีแล้วแต่อาการผู้ป่วยยังไม่ดีขึ้นมาก ก็อาจเปลี่ยนไปใช้ยาตัวอื่นแทน)
- ยาทุกชนิดรวมถึงยาต้านซึมเศร้าทุกกลุ่มสามารถทำให้เกิดอาการข้างเคียงได้ทั้งสิ้น มากบ้างน้อยบ้างตามชนิดของยา เช่น คลื่นไส้ อาเจียน นอนไม่หลับ ความต้องการทางเพศลดลง และยาอาจมีผลข้างเคียงทำให้ผู้ป่วยมีความคิดหรือเสี่ยงต่อการฆ่าตัวตายได้ใน 2-3 สัปดาห์แรก โดยเฉพาะในผู้ป่วยที่อายุน้อย ๆ คนใกล้ตัวจึงต้องคอยช่วยดูแลผู้ป่วยอย่างใกล้ชิดด้วย
- ผู้ป่วยต้องใช้ยาในขนาดและกินตามเวลาที่แพทย์สั่งอย่างเคร่งครัด ไม่ควรหยุดยาเองแม้ว่าอาการจะดีขึ้นหรือหายไปแล้วก็ตาม
- มีผู้ป่วยจำนวนไม่น้อยที่ไม่กล้ากินยาตามที่แพทย์สั่ง อย่างแพทย์สั่งให้กิน 4 เม็ด ก็กินแค่ 2 เม็ด หรือกินบ้างหยุดบ้าง เพราะกลัวว่าจะเกิดการติดยาหรือยาจะไปสะสมในร่างกาย แต่ความจริงแล้วไม่ใช่ ยาต้านซึมเศร้าไม่ได้ทำให้เกิดการติดยา ถ้าขาดยาแล้วมีอาการไม่สบาย นั่นเป็นเพราะอาการของโรคที่ยังไม่หายไป และเมื่อกินเข้าไปแล้วจะถูกขับออกจากร่างกายเองทางอุจจาระและปัสสาวะ (ส่วนใหญ่แล้วประมาณ 12-24 ชั่วโมงระดับยาในร่างกายหลังกินจะลดลงเหลือครึ่งหนึ่ง แพทย์จึงต้องให้กินยาวันละ 1-3 ครั้ง เพื่อให้ระดับยาในเลือดที่คงตลอด การรักษาจึงจะได้ผลดี ส่วนจะกินวันละกี่ครั้งก็ขึ้นอยู่กับอาการและชนิดยา เพราะยาแต่ละตัวจะขับออกจากร่างกายช้าเร็วไม่เหมือนกัน) แต่การกิน ๆ หยุด ๆ หรือกินยาไม่ครบ กลับยิ่งทำให้การรักษาได้ผลไม่ดีและรักษาได้ยากมากขึ้น
- หากมีความจำเป็นที่ทำให้กินยาตามที่แพทย์สั่งไม่ได้ หรือกินยาแล้วเกิดผลข้างเคียงหรือไม่แน่ใจว่าเป็นอาการข้างเคียงหรือไม่ ควรแจ้งให้แพทย์ทราบทุกครั้ง
- ยาบางตัวอาจทำปฏิกิริยากับยาต้านซึมเศร้าที่กินอยู่ได้ ดังนั้น หากใช้ยาอื่น ๆ อยู่ก็ควรแจ้งให้แพทย์ทราบด้วยทุกครั้ง
จากการศึกษาพบว่า ไม่มียาต้านซึมเศร้าตัวไหนดีกว่าตัวไหนอย่างชัดเจน เรียกว่าผู้ป่วยคนไหนจะถูกกับยาตัวไหนมากกว่า ผู้ป่วยส่วนใหญ่มักอาการดีขึ้นชัดเจนหลังกินยาประมาณ 1-2 สัปดาห์ แต่ก็ต้องกินยาตามขนาดและตามเวลาที่แพทย์สั่งอย่างเคร่งครัด เพราะมีผู้ป่วยจำนวนไม่น้อยที่ไม่กล้ากินยาหรือลดขนาดยาเอง หรือกิน ๆ หยุด ๆ เพราะกลัวยาจะไปสะสมตามร่างกายหรือกลัวติดยา ซึ่งไม่เป็นความจริง แถมการไม่กินยาตามที่แพทย์สั่งกลับจะยิ่งทำให้ผลการรักษาไม่ดีและรักษาได้ยากมากขึ้นด้วย
ราคา/ค่าใช้จ่ายในการรักษาโรคซึมเศร้า
การรักษาโรคซึมเศร้า ไม่ได้ใช้เงินมากอย่างที่คิด และสามารถรักษาฟรีได้โดยไม่มีค่าใช้จ่ายเมื่อใช้สิทธิ์บัตรทอง (สปสช.), สิทธิ์ประกันสังคม หรือสวัสดิการรักษาพยาบาลข้าราชการ หรืออาจเสียค่าบริการเพียงไม่กี่ร้อยเท่านั้น แต่ก็ต้องรอคิวนานและบริการอาจไม่ดีเท่าเอกชน (สำหรับบัตรทอง ให้ลองเช็กสิทธิ์การรักษาก่อนที่เว็บ สปสช. ว่าอยู่ที่ใด ถ้าโรงพยาบาลที่เรามีสิทธิ์ไม่มีจิตแพทย์ก็ไม่ต้องกังวล เพราะทางโรงพยาบาลจะทำหนังสือส่งตัวไปยังโรงพยาบาลที่มีจิตแพทย์ให้ หรือถ้าโรงพยาบาลที่มีสิทธิ์อยู่ไกลจากที่อยู่ปัจจุบันก็สามารถทำเรื่องย้ายสิทธิ์ได้)
ส่วนการรักษาที่โรงพยาบาลรัฐแบบจ่ายเอง เช่น โรงพยาบาลสมเด็จเจ้าพระยา โรงพยาบาลศรีธัญญา โรงเรียนแพทย์ ฯลฯ ค่าใช้จ่ายจะไม่แพงประมาณ 500-800 บาท จึงอาจไปรักษาแบบจ่ายเงินเองได้ถ้าต้องรอสิทธิ์การรักษาฟรีนานเกินไป (กรณีที่ค่ายาหรือค่ารักษาแพงแล้วคิดว่ายังจ่ายไม่ไหวให้ลองคุยกับหมอดูครับ เพราะส่วนใหญ่โรงพยาบาลรัฐจะไม่ได้เขี้ยวอะไรและคุณหมอส่วนใหญ่ก็ใจดี ใครที่ขัดสนจริง ๆ ก็บอกหมอได้เลยว่ามีงบเท่าไหร่ หมอจะได้จัดยาหรือปรับเปลี่ยนยาตามงบที่เรามีให้ เพราะฉะนั้นไม่ต้องกังวลหรือคิดมากเรื่องนี้นะครับ ก่อนอื่นให้เอาตัวเองออกมาหาหมอให้ได้ก่อน เพราะชีวิตคุณสำคัญที่สุด)
ส่วนการรักษาที่โรงพยาบาลเอกชนที่มีแผนกจิตเวช ตรงนี้ก็จะง่ายและสะดวกมากที่สุด เพราะไม่ต้องรอคิว โดยทั้งค่ายา ค่าหมอ และค่าบริการรวม ๆ ต่อครั้งก็จะประมาณ 800-5,000 บาท ซึ่งขึ้นอยู่กับระดับโรงพยาบาล ค่าหมอแต่ละท่าน และชนิดยาและแบรนด์ของยาที่จ่าย (สามารถโทรสอบถามค่าใช้จ่ายคร่าว ๆ ก่อนได้ที่เบอร์โทรของแต่ละโรงพยาบาล) บางที่ก็จ่ายแต่ยาแพง ๆ เลยทำให้ค่ารักษาต่อครั้งสูง แนะนำว่าถ้าไม่ได้มีสภาพคล่องทางการเงินสูงจริง ๆ ก็อาจเลือกโรงพยาบาลระดับกลาง ๆ ใกล้บ้านก็ได้ครับ เพราะช่วงแรกคุณหมออาจจะนัดบ่อย ถ้าต้องจ่ายค่ายาแพง ๆ ด้วย เราอาจจะไม่ไหวและทำให้ไม่อยากไปหาหมออย่างต่อเนื่องตามนัดได้ครับ
พบจิตแพทย์ได้ที่ไหนบ้าง ? / ข้อดี-ข้อเสียแต่ละที่
ก่อนอื่นเลยเราต้องทราบก่อนว่าที่ที่เราจะไปมีจิตแพทย์หรือไม่ เพราะจิตแพทย์ในบ้านเราค่อนข้างขาดแคลน คือทั้งประเทศมีไม่ถึง 1,000 คน ดังนั้น จิตแพทย์จึงไม่ได้มีประจำอยู่ทุกโรงพยาบาลและไม่ได้เปิดให้บริการได้ตลอด 24 ชั่วโมง แต่โดยส่วนใหญ่จะพบจิตแพทย์ได้ที่โรงพยาบาลที่มีแผนกจิตเวชทั้งรัฐบาลและเอกชน รวมถึงคลินิกจิตเวชทั่วไป (ที่แนะนำกันมากก็จะเป็น โรงพยาบาลจิตเวช โรงพยาบาลศรีธัญญา และแผนกจิตเวชในโรงพยาบาลรัฐใหญ่ ๆ เช่น รพ.ศิริราช รพ.รามา รพ.จุฬา รพ.สมเด็จเจ้าพระยา ส่วนโรงพยาบาลเอกชนก็เช่น โรงพยาบาลมนารมย์ เป็นต้น) โดยข้อดี-ข้อเสียของโรงพยาบาลรัฐ เอกชน และคลินิกนั้นมีดังนี้ (ที่มา : เพจ FB หมอปอขอเล่าเรื่องโรคจิตเวช)
- โรงพยาบาลรัฐ จะแบ่งได้เป็น 3 กลุ่ม คือ
- โรงพยาบาลศูนย์ (รพ.ขนาดใหญ่ที่สุดในจังหวัดและในเขต), โรงพยาบาลทั่วไป (เช่น รพ.ประจำจังหวัด) และโรงพยาบาลชุมชนขนาดใหญ่
- ข้อดี – ถ้าเป็น รพ.ที่เรามีสิทธิ์การรักษาอยู่แล้ว เช่น บัตรประกันสุขภาพถ้วนหน้า หรือประกันสังคม ก็สามารถไปขอตรวจที่แผนกจิตเวชได้เลย (ประกันสังคมอาจต้องผ่านหมอประกันสังคมก่อนและขอให้ส่งไปตรวจกับจิตแพทย์อีกที) และไม่ต้องเสียทั้งค่าหมอและค่ายา (ถ้าเราเลือกใช้ยาในบัญชียาหลัก) แต่ถ้า รพ.ต้นสังกัดของเราไม่มีจิตแพทย์ประจำอยู่ ก็สามารถขอให้หมอที่ตรวจทำหนังสือส่งตัวไปพบจิตแพทย์ใน รพ.ที่ใหญ่ขึ้นตามระบบส่งต่อได้ ซึ่งหมอเค้าจะรู้อยู่แล้วว่าต้องส่งไป รพ.ไหน และถ้ามีใบส่งตัวก็สามารถใช้สิทธิ์ตรวจรักษาฟรีได้เช่นกัน (ส่วนใหญ่หมอที่ตรวจจะจบเป็นจิตแพทย์กันแล้ว แต่ประสบการณ์อาจแตกต่างกันขึ้นอยู่กับว่าจบมานานขนาดไหน ส่วนนิสัยใจคอก็อาจต่างกันไปตามตัวบุคคล)
- ข้อเสีย – อย่างแรกเลยคือจิตแพทย์ไม่ได้มีประจำอยู่ทุก รพ. ที่กล่าวมา (รพ. ระดับที่เล็กกว่านั้นจะไม่มีจิตแพทย์แน่นอน) จิตแพทย์แต่ละโรงพยาบาลก็มักมีน้อยแค่ 1-2 คน (ถ้าเป็น รพ.ศูนย์ ก็อาจมีได้ถึง 3-5 คน) และไม่ได้รับหน้าที่ตรวจแต่คนไข้ภายนอก แต่ยังรับปรึกษาคนไข้ภายในด้วย ทำให้ส่วนใหญ่หมอจะมีเวลาตรวจได้แค่ครึ่งวันและอาจตรวจไม่ได้ทุกวันด้วย (แต่ก็จะมีตารางตรวจที่แน่นอน) ดังนั้น ถ้าไปไม่ตรงเวลาก็อาจจะไปเสียเที่ยวได้ และคนไข้ที่มาตรวจแบบผู้ป่วยนอกก็ค่อนข้างเยอะ ทำให้เราไม่สามารถคุยกับหมอได้นาน (ยกเว้นเป็นผู้ป่วยใหม่ที่ต้องตรวจแบบละเอียดจริง ๆ เท่านั้น) และเนื่องจากเป็น รพ.ทั่วไปที่มีหลายแผนก จึงทำให้มีข้อจำกัดเรื่องยาที่มีให้หมอเลือกใช้ได้ไม่มากนัก (หากเคยรักษาที่อื่นมาก่อนและได้ยานอกบัญชียาหลักมา การรักษาที่นี่อาจจะไม่มียาตัวนั้น ซึ่งก็ต้องมาให้หมอลองปรับยาเป็นยาที่พอมีใน รพ.กันใหม่) นอกจากนี้ อาจจะรับผู้ป่วยที่มีอาการรุนแรงไว้นอนโรงพยาบาลไม่ได้ เพราะหอผู้ป่วยส่วนใหญ่ไม่มีแผนกเฉพาะของจิตเวช หรืออาจต้องไปนอนรวมกับผู้ป่วยอายุรกรรม (หากผู้ป่วยวุ่นวายมากหรือไม่ให้ความร่วมมือในการรักษาก็จะต้องถูกส่งไปโรงพยาบาลเฉพาะทางจิตเวชอีกที)
- โรงพยาบาลจิตเวชสังกัดกรมสุขภาพจิตหรือกรมการแพทย์
- ข้อดี – เป็น รพ. ที่มีจิตแพทย์ออกตรวจทุกวัน วันละ 2-4 คน มีทั้งจิตเวชทั่วไปและจิตเวชเด็ก สามารถรับผู้ป่วยที่มีอาการรุนแรง (เช่น มีความคิดอยากฆ่าตัวตาย ก้าวร้าวหรือวุ่นวายมาก) เพื่อรักษาตัวในโรงพยาบาลได้ และมียาให้หมอเลือกใช้หลายชนิด หากไม่สามารถรักษาด้วยยาในบัญชียาหลักได้ก็ยังมียานอกบัญชีให้เลือกอีกหลายตัว (โดยหลักแล้ว รพ.จิตเวชสังกัดกรมสุขภาพจิตจะรับผู้ป่วยจิตเวชทั่วไปและผู้ป่วยสารเสพติดบางส่วน ส่วน รพ.จิตเวชสังกัดกรมการแพทย์ เช่น รพ.ธัญญารักษ์จะเน้นรับผู้ป่วยที่มาบำบัดยาเสพติดเป็นหลัก)
- ข้อเสีย – มีจำนวนคนไข้ที่มาตรวจแต่ละวันมหาศาล วันนึง 200-300 คน ตรวจกันทั้งวัน ดังนั้น ถ้าไปเอาคิวแต่เช้าไม่ทันก็อาจนั่งรอไปทั้งเช้าและได้ตรวจตอนบ่าย และหมอก็มักจะมีเวลาคุยกับเราได้ไม่นาน ถ้าอาการดีอาจได้คุยแค่ 2-5 นาทีจบ ไม่มีเวลามานั่งปลอบใจหรือทำจิตบำบัด (ถ้าต้องทำจริงอาจต้องส่งนัดพบนักจิตวิทยาให้เป็นคนทำจิตบำบัดให้แทน) นอกจากนี้ ถ้าเลือกเข้าไปตรวจโดยไม่มีใบส่งตัว ไม่มีอาการฉุกเฉิน ก็จะต้องจ่ายเงินค่ารักษาเอง
- โรงพยาบาลโรงเรียนแพทย์ที่มีรับฝึกอบรมจิตแพทย์ เช่น ศิริราช รามา จุฬา สมเด็จเจ้าพระยา พระมงกุฏเกล้า ขอนแก่น สงขลาราชนครินทร์ เชียงใหม่
- ข้อดี – หมอมีเวลาคุยนานกว่า 2 ที่แรก โดยจะมีหมอ 2 แบบ คือ อาจารย์จิตแพทย์ กับแพทย์ที่เรียนจบแล้วแต่มาเรียนต่อเฉพาะทางด้านจิตเวช (ถ้าเป็นอาจารย์จิตแพทย์ที่อยู่มานานมีคนไข้เยอะก็จะมีเทคนิคการพูดเจาะใจเราได้ง่าย ๆ แต่ถ้าหมอที่กำลังฝึกเป็นจิตแพทย์ที่แม้จะมีประสบการณ์ไม่มาก แต่ก็มักจะถามละเอียด ใช้เวลากับเราค่อนข้างนาน และมักมีความเห็นอกเห็นใจและตั้งใจดูแลคนไข้อย่างดีที่สุด คนไข้หลายคนก็ประทับใจกับหมอกลุ่มนี้มากกว่าตรวจกับอาจารย์แพทย์เสียอีก และไม่ต้องห่วงว่าหมอจะตรวจวินิจฉัยผิดหรือรักษาผิด เพราะในระหว่างการฝึกจะต้องอยู่ภายใต้ความควบคุมดูแลให้คำแนะนำโดยอาจารย์แพทย์อีกทีครับ) มียาให้เลือกใช้หลากหลายมากกว่า รพ.กลุ่มแรก (บางที่อาจมีมากกว่า รพ.กลุ่มที่สองเสียอีก) และมีข้อดีอีกอย่างก็คือ มีหอผู้ป่วยที่รับผู้ป่วยที่ต้องรักษาแบบผู้ป่วยในได้เหมือนกัน
- ข้อเสีย – เหมือนกับ รพ.รัฐอื่น ๆ ที่มีคนไข้เยอะต้องไปนั่งรอเหมือนกัน และไม่ใช่ทุกคนที่จะรักษาได้ฟรีถ้าไม่ได้ผ่านระบบการส่งตัวมา (ส่วนใหญ่ต้องจ่ายเอง แต่ค่ายาจะไม่ได้แพงมากเมื่อเทียบกับโรงพยาบาลเอกชน เว้นแต่จะเลือกใช้ยากลุ่มนอกบัญชียาหลักที่จะมีราคาสูง)
- โรงพยาบาลศูนย์ (รพ.ขนาดใหญ่ที่สุดในจังหวัดและในเขต), โรงพยาบาลทั่วไป (เช่น รพ.ประจำจังหวัด) และโรงพยาบาลชุมชนขนาดใหญ่
- โรงพยาบาลเอกชน
- ข้อดี – ส่วนใหญ่มักจะเป็นจิตแพทย์ที่มีความเชี่ยวชาญ ใจดี มีเวลาให้คนไข้มาก (ส่วนใหญ่ครั้งละประมาณ 30-60 นาทีเป็นอย่างน้อย) มีตารางนัดที่ชัดเจน (ถ้ามาตามเวลานัดก็เข้าตรวจได้เลยโดยไม่ต้องรอ) และมียาให้เลือกใช้มากที่สุด ถ้าใช้แล้วไม่ได้ผลหรือมีผลข้างเคียงที่ไม่โอก็ขอเปลี่ยนยาได้ทันที หรือถ้าคุยกับหมอคนนึงแล้วไม่ Click กันก็สามารถขอเปลี่ยนหมอได้เช่นกัน
- ข้อเสีย – ต้องเสียค่าใช้จ่ายเองทั้งหมด บางที่ค่ายาก็ไม่แพง แต่บางที่ก็แพงมาก (เพราะว่าทาง รพ. ได้คิดต้นทุนต่าง ๆ รวมไปด้วยเนื่องจากไม่ได้มีเงินช่วยเหลือเหมือนของรัฐ ถ้าเรารู้สึกว่ายาแพงไป จะเลือก รพ.อื่นก็เป็นสิทธิ์ที่จะเลือกได้ หรือจะคุยกับหมอไปตามตรงว่าเราจ่ายได้แค่ไหน หมอก็จะช่วยเลือกยาที่เหมาะสมให้ว่าเอาตัวไหนที่เราจะรักษาได้โดยไม่เดือดร้อนมากนัก) และอีกอย่างที่ต้องจ่ายก็คือ “ค่าหมอ” ซึ่งก็จะมีความแตกต่างกันไปตามเกณฑ์ของหมอแต่ละคน เวลาที่ใช้ไปกับคนไข้ และแรงที่ใช้ไป เช่น คนไข้บางคนต้องทำจิตบำบัดด้วยก็อาจจะมีค่าใช้จ่ายเพิ่ม (ค่าหมอของจิตแพทย์มักจะแพงกว่าหมอแผนกอื่น ๆ เพราะจิตแพทย์รับคนไข้วันนึงได้น้อยมากและจำกัดเมื่อเทียบกับหมอแผนกอื่น ๆ เพราะต้องใช้เวลาคุยนาน ในขณะที่แผนกหมอแผนกอื่นตรวจแปปเดียวก็เสร็จ) ดังนั้น ขอให้คิดซะว่าค่าหมอไม่ใช่แค่การตรวจรักษาเฉย ๆ แต่มันคือการซื้อเวลาคุยกับหมอด้วย
- คลินิกจิตเวช
- ข้อดี – มีความสะดวกด้านเวลามากกว่า (เพราะทั้ง รพ.รัฐและเอกชน ส่วนใหญ่จะตรวจช่วงเวลากลางวันและวันปกติ แต่กับคลินิกมักจะเปิดตอนเย็นและวันหยุดซึ่งไม่กระทบช่วงเวลาทำงานของคนไข้) ได้ตรวจกับจิตแพทย์แน่นอน (เพราะเป็นคลินิกเฉพาะทาง) และหมอมักมีความเชี่ยวชาญ (เพราะมักเป็นกลุ่มอาจารย์จิตแพทย์หรือเป็นจิตแพทย์ที่มีประสบการณ์สูงแล้วถึงจะมาเปิดคลินิกของตัวเองได้) และเช่นเดียวกับ รพ.เอกชน ที่เราเลือกได้ว่าอยากไปที่ไหน ถ้าตรวจแล้วไม่ประทับใจก็เปลี่ยนที่ได้
- ข้อเสีย – จ่ายเองทั้งหมดทั้งค่ายาและค่าหมอ แต่ค่ายาส่วนใหญ่จะไม่แพงเท่ากับ รพ.เอกชน
การป้องกันโรคซึมเศร้า
โรคนี้ไม่มีวิธีป้องกันที่แน่นอน เพราะมีสาเหตุการเกิดได้หลายประการ เช่น ความผิดปกติของระดับสารเคมีในสมอง กรรมพันธุ์ พัฒนาการทางด้านจิตใจ การใช้ยารักษาโรคบางชนิด อาการป่วยบางอย่าง ซึ่งส่วนใหญ่ล้วนเป็นปัจจัยที่อยู่เหนือการควบคุม อย่างไรก็ตาม เราสามารถลดความเสี่ยงต่อการเกิดภาวะซึมเศร้าได้ดังนี้
- กำจัดความเครียด พยายามทำจิตใจให้แจ่มใส มองโลกในแง่บวกมากขึ้น ทำกิจกรรมที่ชอบและทำแล้วไม่เกิดเครียด เช่น ฟังเพลง ทำอาหาร ไปนวด ไปเที่ยว เล่นกีฬาที่ชอบ ฯลฯ เพราะการมีความเครียดสะสมสามารถทำให้เกิดอารมณ์เศร้าและเกิดเป็นภาวะซึมเศร้าได้
- หลีกเลี่ยงสิ่งกระตุ้น เช่น การดูหนังบางเรื่อง การอ่านข่าวหรือติดตามข่าวสะเทือนขวัญหรือข่าวที่ทำให้รู้แย่ การเสพเนื้อหาหรือความคิดเห็นเชิงลบในโลกออนไลน์ การเล่นเกมที่มีเนื้อหารุนแรงหรือมุ่งเอาแพ้เอาชนะ
- ลดแอลกอฮอล์และไม่ใช้สารเสพติด เพราะทั้งสองอย่างนี้ก็เป็นหนึ่งในตัวกระตุ้นทำให้เกิดโรคซึมเศร้าได้
- ออกกำลังกายเป็นประจำ เพราะการศึกษาพบว่าการออกกำลังกายสามารถช่วยลดอาการซึมเศร้าได้ ดังนั้นมันจึงช่วยลดความเสี่ยงต่อการเกิดโรคซึมเศร้าได้เช่นกัน
- รับประทานอาหารที่มีประโยชน์ โดยเฉพาะผักและผลไม้สดที่ให้สารต้านอนุมูลอิสระ ลดการเกิดปฏิกิริยาออกซิเดชั่น หรือการทำลายเซลล์ และส่งผลให้เกิดความเครียด อาหารจึงมีส่วนช่วยลดโอกาสการเกิดโรคนี้ได้
- พักผ่อนให้เพียงพอ การนอนหลับไม่เพียงพอจะส่งผลต่ออารมณ์และความคิด และยังพบด้วยว่าในผู้ที่นอนไม่หลับ หากปล่อยไว้เป็นระยะเวลานาน ๆ จะเพิ่มโอกาสการเป็นโรคซึมเศร้าได้มากกว่าคนปกติถึง 2 เท่า
คำแนะนำสำหรับผู้ป่วย
ในขณะที่คุณกำลังซึมเศร้าอยู่ ไม่ว่าจะเป็นภาวะซึมเศร้าหรือโรคซึมเศร้า จำเป็นต้องดูแลตัวเองควบคู่กับการเข้ารับการรักษาจากแพทย์เพื่อลดอาการของโรค โดยมีข้อแนะนำที่สำคัญดังนี้
- ทำตามที่แพทย์แนะนำอย่างเคร่งครัด โดยเฉพาะเรื่องการทานยาต้องทานให้ตรงเวลาและไม่ลดขนาดยาเองหรือหยุดกินยาแม้ว่าอาการจะรู้สึกดีขึ้นมากแล้วก็ตาม เพื่อป้องกันไม่ให้อาการแย่ลงหรือกลับมาเป็นซ้ำอีกครั้ง และที่สำคัญควรไปพบจิตแพทย์ตามนัดทุกครั้ง
- พยายามศึกษาและทำความเข้าใจเกี่ยวกับโรคซึมเศร้า การศึกษาและทำความเข้าใจเกี่ยวกับโรคซึมเศร้าเป็นเรื่องสำคัญ เพราจะช่วยให้เราทราบถึงสาเหตุ รู้ทันอาการต่าง ๆ ของโรคที่อาจเกิดขึ้น รู้จักเลี่ยงความเสี่ยงและปัจจัยที่จะทำให้อาการแย่ลงหรือเกิดซ้ำ รู้วิธีการรับมือและแนวทางรักษาต่าง ๆ ที่ถูกต้อง ซึ่งเหล่านี้จะช่วยให้เกิดกำลังใจและแรงผลักดันในการรักษาต่อไป และเมื่อหายดีแล้วเราก็จะส่งต่อความเข้าใจนี้หรือให้กำลังใจผู้อื่นที่เคยเป็นเหมือนเราได้
- ทำกิจกรรมผ่อนคลายความเครียด เพื่อช่วยส่งเสริมสุขภาพจิต โดยอาจเป็นกิจกรรมที่ทำแล้วรู้สึกดี ทำแล้วรู้สึกผ่อนคลาย หรือรู้สึกว่าตัวเองมีคุณค่า หรือจะเป็นกิจกรรมที่เคยชอบก็ได้ เช่น การดูหนัง อ่านการ์ตูน การฟังเพลง การนวด การวาดภาพ เก็บเสื้อผ้าไปบริจาค การไปเที่ยวทะเล การไปเดินเล่นในสวนสาธารณะ ฝึกนั่งสมาธิ เล่นโยคะ ฯลฯ
- อาจใช้สูตรเพิ่มพลังใจใน 1 ชั่วโมง ด้วยการระบายความเครียด 20 นาที (เช่น ระบายความรู้สึกลงในกระดาษ), ผ่อนคลายความเครียด 10 นาที (เช่น คุยกับคนที่เรารัก ฟังเพลง งดใช้จอ), ขยับร่างกาย 20 นาที (เช่น ยืดเส้นยืดสาย ออกไปเดินเล่น) และปรับ Mindset ตัวเอง 10 นาที (เช่น ชมตัวเอง บอกตัวเองว่าเราทำได้) ซึ่งวิธีเหล่านี้จะช่วยให้เรารู้สึกดีขึ้นได้
- เข้ากลุ่มหรือติดตามเพจให้กำลังใจ โดยเฉพาะกลุ่มพูดคุยขอคำปรึกษาหรือให้กำลังใจกันและกันสำหรับผู้ป่วยโรคซึมเศร้า อย่างเช่นกลุ่มเกี่ยวกับโรคซึมเศร้าใน Facebook ซึ่งข้อดีของกลุ่มเหล่านี้คือเราสามารถโพสถามโดยไม่ระบุชื่อได้ (แต่ก็ต้องระวังอย่าอ่านโพสอื่น ๆ มากไปนะครับ ไม่งั้นอารมณ์ก็จะดิ่งเอาได้) รวมไปถึงการติดตามเพจใน Facebook เช่น “สมาคมจิตแพทย์แห่งประเทศไทย”, “เมื่อผมป่วยเป็นโรคซึมเศร้า”, “หมอปอขอเล่าเรื่องโรคจิตเวช” และเพจใน IG เช่น “Cryingcloud_th” ที่จะคอยให้ข้อมูลที่ประโยชน์และส่งต่อกำลังใจดี ๆ เป็นต้น
- รับประทานอาหารที่มีประโยชน์ โดยเฉพาะผักและผลไม้สดที่มีสารต้านอนุมูลอิสระ ลดการเกิดปฏิกิริยาออกซิเดชั่น หรือการทำลายเซลล์ และส่งผลให้เกิดความเครียด อาหารจึงมีส่วนช่วยลดโอกาสการเกิดโรคนี้ได้
- นอนหลับพักผ่อนให้เพียงพอ เพราะการนอนไม่หลับจะส่งผลให้อาการแย่ลง นาฬิกาของจะทำงานผิดปกติ และส่งผลกระทบต่ออารมณ์ ความคิด และการใช้ชีวิตประจำวันของผู้ป่วย
- ออกกำลังกาย นอกจากจะช่วยให้ร่างกายแข็งแรงและมีเรี่ยวแรงแล้ว ยังช่วยให้จิตใจเบิกบานดีขึ้นด้วย โดยในผู้ป่วยที่มีอาการไม่มากจะรู้สึกว่าจิตใจแจ่มใสขึ้น ความเศร้าลดลง นอนหลับได้ดีขึ้น การกินดีและขับถ่ายขึ้น และถ้าได้ออกกำลังกายร่วมกับผู้อื่นด้วยก็จะยิ่งดี ไม่ว่าจะเป็นวิ่ง เต้น ว่ายน้ำ ปั่นจักรยาน ฯลฯ เพราะจะช่วยเพิ่มการเข้าสังคมและช่วยให้รู้สึกว่าตัวเองไม่ได้โดดเดี่ยว
- งดแอลกอฮอล์และสารเสพติดทุกชนิด เพราะแอลกอฮอล์หรือสารเสพติดอาจเป็นตัวกระตุ้นทำให้เกิดโรคในผู้ป่วยบางรายได้ การกลับไปดื่มหรือใช้สารเสพติดอีกจึงอาจทำให้อาการแย่ลงและรักษาโรคไม่หายขาดได้
- วางแผนและพยายามทำตามกิจวัตรประจำวันที่ทำอยู่ปกติ ผู้ป่วยควรบริหารจัดการเวลาและวางแผนถึงสิ่งที่ต้องทำอย่างเป็นระเบียบในแต่ละวัน และแม้อารมณ์จะบอกว่าไม่อยากทำ ก็ต้องทำตามแผนไม่ทำตามอารมณ์ เพราะถ้าเราเผลอไปทำตามอารมณ์บ่อย ๆ เราก็จะเริ่มคิดว่าผลของโรคคือตัวเรา แยกจากกันไม่ได้และทำให้ดิ่งไปกับมัน (เราอาจหาเพื่อนสนิทมาช่วยคอยดึงเราให้ออกไปทำงาน หรือออกไปเรียนตามปกติ)
- ไม่แยกตัวออกจากสังคม แม้จะรู้สึกฝืนแต่ก็ต้องพยายามเข้าร่วมกิจกรรมต่าง ๆ กับครอบครัวและเพื่อน หรือเข้าร่วมกับกลุ่มผู้ป่วยซึมเศร้าเพื่อพบปะและแลกเปลี่ยนประสบการณ์กับคนที่เผชิญภาวะเดียวกัน
- พยายามทำกิจกรรมร่วมกับผู้อื่น การมีปฏิสัมพันธ์กับคนรอบข้างจะช่วยทำให้รู้สึกดีขึ้น คือนอกจากทำกิจกรรมที่เราชอบแล้วก็ต้องพยายามหากิจกรรมที่สามารถทำร่วมกับผู้อื่นได้ด้วย เช่น การไปเดินเล่นหรือออกกำลังกายกับเพื่อน การชวนเพื่อนมาสังสรรค์ที่บ้าน การจัดทริปไปเที่ยวกับเพื่อนหรือครอบครัวในสถานที่ที่ชื่นชอบ
- ไม่เสพข่าวหรือความคิดเห็นเชิงลบในสื่อหรือในโลกออนไลน์ แนะนำว่าถ้าเห็นก็ปิดหรือเลื่อนผ่าน ไม่ต้องพยายามทำความเข้าใจ และคิดว่ามันเป็นปกติที่จะมีข่าวไม่ดีหรือความคิดเห็นแย่ ๆ เกิดขึ้น เพราะถ้าอ่านมากฟังมากมันจะกระตุ้นตัวเราเองหรือเกิดการสะสมความรู้สึกลบ ๆ โดยที่เราไม่รู้ตัว เพราะอย่าลืมว่าโรคนี้มันทำให้เรามีอารมณ์ในด้านลบอยู่แล้ว จึงทำให้เราเปิดรับข้อมูลแบบเดียวกันหรือด้านลบ ๆ ได้ง่ายขึ้น ถึงแม้เราตอนนี้เราจะรักษาจนอาการดีแล้วและมีความสุขดี แต่การเสพความคิดเห็นหรือข่าวลบ ๆ บ่อย ๆ ตัวเราก็จะถูกกระตุ้นและถูกกดจนรู้สึกว่า “เหมือนมันดิ่ง” ดิ่งในอารมณ์ลบหรือจมไปกับอารมณ์นั้น แล้วถอนตัวออกมาไม่ได้ ส่งผลให้อาการกลับมากำเริบหรือเป็นหนักขึ้น
- ไม่ตั้งเป้าหมายที่สูงหรือยากเกินไป ไม่ว่าจะเป็นเป้าหมายในการทำงาน การเรียน ความสามารถ การปฏิบัติตัว หรือเรื่องส่วนตัวก็ตาม เพราะช่วงนี้ยังเป็นช่วงที่ร่างกายและจิตใจยังไม่พร้อมต่อความกดดันต่าง ๆ และการกระตุ้นตัวเองมากเกินไปจะกลับยิ่งทำให้ตัวเองรู้สึกแย่มากขึ้นเท่านั้นถ้าทำไม่ได้ตามเป้าที่วางไว้ แนะนำว่าให้ตั้งเป้าหมายที่ท้าทายขึ้น แต่ยังอยู่ในขอบเขตที่เรายังสามารถพอทำได้ เพื่อไม่ให้เกิดความรู้สึกล้มเหลวในภายหลัง อย่างไรก็ตาม ถ้าเรารู้สึกแย่หรือรู้สึกหดหู่มาก ๆ ก็ควรลดเงื่อนไขหรือข้อห้ามต่าง ๆ บางอย่างลงบ้าง ไม่ฝืนจนรู้สึกตึงหรือรู้สึกบังคับตัวเองตลอดเวลาจะต้องทำแบบนั้นจะต้องได้แบบนี้ เพราะจะเป็นการกดดันตัวเองมากเกินไป
- ห้ามตัดสินใจเรื่องสำคัญต่อชีวิต ไม่ว่าจะเป็นเรื่องการหย่า การลาออกจากงาน การทำสัญญาต่าง ๆ โดยเฉพาะเมื่ออาการของเรากำลังแย่หรือยังไม่หายดี อาจทำให้เรามองเห็นสิ่งต่าง ๆ กลายเป็นแง่ลบไปหมด (ทั้ง ๆ ที่บางเรื่องนั้นอาจเป็นเรื่องปกติ) หรือทำให้ความคิดความอ่านของเราไม่ปกติหรือผิดเพี้ยนไปได้ จึงอาจทำให้เกิดการตัดสินใจที่ผิดพลาดได้ ดังนั้น จึงควรเลื่อนการตัดสินใจที่สำคัญออกไปก่อนจนกว่าจะหายเป็นปกติ แต่หากจำเป็นหรือเรื่องนั้นปัญหานั้นทำให้แย่ลงจริง ๆ ก็ควรปรึกษากับคนรอบข้างหลาย ๆ คนทั้งครอบครัว เพื่อนสนิท และแพทย์ เพื่อให้ช่วยกันคิดช่วยกันหาทางออก เช่น รู้สึกแย่ไม่ไหวอยากลาออก คุณอาจลองคุยกับเจ้านายเพื่ออธิบายเหตุผลให้ฟังและขอพักงานไปก่อนจนกว่าจะหายดี เป็นต้น
- แยกปัญหาและจัดการไปทีละเรื่อง การนำปัญหาต่าง ๆ มารวมกันจะทำให้เรารู้สึกแย่และท้อแท้ และคิดว่ามันเป็นเรื่องใหญ่ได้ จนเราไม่รู้เริ่มหรือแก้ปัญหานั้นยังไง และสุดท้ายก็ทำให้เราจมอยู่กับปัญหานั้น ดังนั้น แนะนำว่า ถ้ามีปัญหาเกิดขึ้นหลายเรื่อง ให้แยกปัญหาออกเป็นเรื่อง ๆ ไป แล้วจัดเรียงลำดับความสำคัญของปัญหานั้นว่าอะไรควรแก้ก่อนแก้หลัง อะไรสามารถแก้ได้เลยหรือต้องรอ แล้วจึงเริ่มลงมือแก้ไปตามลำดับทีละปัญหา ซึ่งวิธีนี้จะช่วยทำให้เรารู้สึกว่าตัวเราก็ยังสามารถพอทำพอแก้อะไรได้อยู่
- ถามหรือคุยกับตัวเอง เพื่อช่วยลดความเครียด ช่วยให้รู้จักตัวเองมากขึ้น ช่วยพัฒนาสมอง จัดระเบียบความคิด สร้างความมั่นใจ และช่วยให้เราบรรลุเป้าหมายได้มากขึ้น เช่น สิ่งที่อยากเปลี่ยนเกี่ยวกับตัวเองมีอะไรบ้าง, อยากเปลี่ยนอะไรเกี่ยวกับตัวเองมากที่สุด, ช่วงนี้เราเป็นยังไงบ้าง, ช่วงนี้ห้องไห้บ้างไหม, ตอนนี้เครียดเรื่องอะไรอยู่, ความรักช่วงนี้เป็นยังไงบ้าง, เรารักใครมากที่สุด, คิดถึงใครมากที่สุด, อยู่กับใครแล้วสบายใจที่สุด, เรารักตัวเองมากแค่ไหน, สิ่งที่รักเกี่ยวกับตัวเองมีอะไรบ้าง, เราชอบทำอะไรบ้างตอนว่าง, เราทำอะไรแล้วมีความสุขมากที่สุด, อาหารอะไรที่กินแล้วรู้สึกแฮปปี้, เพลงอะไรที่ทำให้ยิ้ม, เพลงที่ฟังแล้วฮีลใจมากที่สุด, มีเรื่องอะไรไหมที่อยากบอกเกี่ยวกับตัวเอง, เวลาหมดแพชชั่นเราจะทำยังไง, อะไรคือเซฟโซนของเรา, เรากลัวอะไรมากที่สุด เป็นต้น
- อื่น ๆ ที่อยากจะแนะนำ แล้วชีวิตคุณจะมีความหมายและมีความสุขมากขึ้น เช่น ดื่มน้ำให้มากพอ, ฝึกลมหายใจเป็นประจำ, ขยับร่างกายทุกวัน, ดูแลผิวให้ดีขึ้น, นอนให้ครบ 8 ชั่วโมง, ให้เวลากับการกินข้าว, ทำอาหารกินเอง, เตรียมอาหารกลางวันมาจากบ้าน, จัดวันเพื่อการพักผ่อนโดยเฉพาะ, ไปทำเล็บ ทำสปา ไปนวดผ่อนคลายบ้าง, เลิกนิสัยที่อยากเลิก, ลดการเล่นโทรศัพท์, โทรหาเพื่อนบ้าง, นัดกินข้าวกับเพื่อน ๆ, เล่าเรื่องราววันนี้ให้คนรอบข้างฟัง, จัดห้องสม่ำเสมอ, จัดที่นอนทุกเช้า, จัดตารางเวลาของตัวเอง, ทำเช็คลิสต์, วางแผนชีวิตในอนาคต, ตัดสิ่งที่ไม่จำเป็นในชีวิตออกไป, ทบทวนสิ่งที่ทำเมื่อวาน, อ่านหนังสือมากขึ้น, ไม่เข้าเรียนหรือเข้างานสาย, ไม่ออกจากที่ทำงานเร็ว, ลางานไปเที่ยวพักผ่อนบ้าง, รู้จักปฏิเสธคนอื่นบ้าง, อยู่กับคนที่ทำให้คุณเป็นคนเก่งขึ้น, มั่นใจในตัวเอง, หางานอดิเรกที่ชอบ, หัดทำอะไรใหม่ ๆ ที่ไม่เคยทำบ้าง เป็นต้น หรืออาจนำคำแนะนำเหล่านี้มาตั้งเป็นเป้าหมายในสิ่งที่อยากจะทำในแต่ละปีก็ได้
- เฝ้าระวังสัญญาณของโรค จดบันทึก และเมมเบอร์ฉุกเฉินไว้หลาย ๆ เบอร์ ผู้ป่วยควรหมั่นสังเกตอาการของตัวเองอยู่เสมอ ควรจดบันทึกอาการไว้กันลืม (อาจบันทึกในโทรศัพท์หรือจดเป็นไดอารี่ไว้ก็ได้ครับ เช่น วันที่และเวลาที่มีอาการ ทั้งอาการจากโรคและผลข้างเคียงของยาที่กินว่ามีอาการอย่างไร เป็นนานไหม อะไรช่วยให้ดีขึ้น รวมถึงการกินยาว่ามีลืมกินบ้างไหม เป็นต้น) เมื่อพบแพทย์ครั้งหน้าจะได้แจ้งปัญหาได้อย่างละเอียดและถูกต้อง และที่สำคัญควรเมมเบอร์เหล่านี้เอาไว้ เมื่อมีปัญหาจะได้โทรขอรับการช่วยเหลือได้ (ถ้าติดต่อไม่ได้ ให้รอหรือติดต่อเบอร์ใหม่แทน เพราะบางครั้งเบอร์ฉุกเฉินมันใช้ไม่ค่อยได้) แต่ถ้าเร่งด่วนมากจริง ๆ รู้สึกแย่มาก ดิ่งมาก คิดหรือฆ่าตัวตายก็ไม่ต้องรอนะครับ ให้รีบไปไปโรงพยาบาลที่ห้องฉุกเฉินได้ทันที
- 1323 สายด่วนสุขภาพจิต โทรฟรี 24 ชั่วโมง หากมีข้อสงสัย อยากได้คำแนะนำ เครียดมีปัญหา คิดอะไรไม่ออก หรืออยากระบายปัญหา สามารถโทรเบอร์นี้เพื่อคุยกับนักจิตวิทยาบำบัดในการรับฟังและรับคำแนะนำเบื้องต้นได้
- 0819320000 ศูนย์สุขภาพจิต “Depress We Care ซึมเศร้าเราใส่ใจ” โรงพยาบาลตำรวจ ทุกปัญหามีทางออก ทุกทางออกต้องการคำปรึกษา
- 021136789 (12.00 – 22.00 น.) สมาคมสะมาริตันส์แห่งประเทศไทย หรือสายด่วนคลายทุกข์ บริการให้คำปรึกษาการแก้ปัญหาฆ่าตัวตาย และรับฟังทุกเรื่องด้วยใจจริง (คิดค่าโทรตามอัตราปกติ)
- 1669 สายด่วน สพฉ. (สถาบันการแพทย์ฉุกเฉินแห่งชาติ) โทรฟรี 24 ชั่วโมง ถ้ารู้สึกว่าแย่ อาการวิกฤติไม่ไหวแล้วจริง ๆ หรือพยายามฆ่าตัวตายหรือทำร้ายตัวเอง สามารถโทรเบอร์นี้เรียกแพทย์ฉุกเฉินและรถพยาบาลเพื่อส่งโรงพยาบาลได้ทันที เพราะภาวะฉุกเฉินด้านสุขภาพจิตถือเป็นภาวะวิกฤติอย่างหนึ่ง หากรุนแรงก็จำเป็นต้องได้รับการช่วยเหลืออย่างทันท่วงทีเหมือนกับอาการวิกฤติทางกายอื่น ๆ
- 1691 โรงพยาบาลตำรวจ ให้บริการทางด้านเหตุฉุกเฉินต่าง ๆ โทรฟรีตลอด 24 ชั่วโมง
- 1554 หน่วยแพทย์กู้ชีวิต วชิรพยาบาล ในกรณีที่ผู้ป่วยพยายามฆ่าตัวเอง (คิดค่าโทรตามอัตราปกติ)

ผู้ป่วยโรคซึมเศร้าต้องทานยาและปฏิบัติตามที่แพทย์สั่งอย่างเคร่งครัดเพื่อไม่ให้อาการกำเริบ ควรทำความเข้าใจเกี่ยวกับโรคเพื่อจะได้รู้ทันและรู้จักวิธีรับมือ พยายามดูแลตัวเองให้ดี ทำกิจกรรมผ่อนคลาย ไม่เสพข่าวหรือความคิดเห็นเชิงลบในโลกออนไลน์ ทำตามกิจวัตรประจำวันที่ทำอยู่เป็นประจำ แม้อารมณ์จะบอกไม่อยากทำ ก็ต้องทำตามแผนไม่ทำตามอารมณ์ พยายามทำกิจกรรมและสื่อสารกับคนรอบข้างให้มาก หาคนไว้ใจที่มาคอยช่วยดึงเราหรือคอยช่วยเหลือไว้ข้าง ๆ ถ้ารู้สึกเครียด อยากระบาย หรืออยากขอคำปรึกษาให้โทรสายด่วนสุขภาพจิต 1323 แต่ถ้าฉุกเฉินมากไม่ไหวแล้วจริง ๆ หรือพยายามฆ่าตัวตายให้โทรสายด่วน สพฉ. 1669 เพื่อขอรับความช่วยเหลือหรือรีบไปโรงพยาบาลทันที “อย่าคิดว่าสิ่งที่เกิดเป็นผลมาจากตัวเรา เพราะมันเป็นผลมาจากตัวโรค อย่าปล่อยให้อารมณ์นั้นครอบงำเราและยอมรับไปกับมัน แต่ขอให้คุณอดทนและชนะมันให้ได้ และผมเชื่อว่าคุณทำได้”
คำแนะนำสำหรับญาติ
เป็นปกติที่ญาติหรือคนทั่วไปจะไม่เข้าใจว่าทำไมเขาถึงได้ซึมเศร้ามากขนาดนี้ ทั้ง ๆ ไม่มีเรื่องเครียดอะไรหรือมีแต่ก็ดูจะไม่ใช่เรื่องใหญ่ ทำให้บางคนพาลรู้สึกขุ่นเคือง โกรธ เห็นว่าเขาเป็นคนอ่อนแอ ไม่สู้กับปัญหา คิดไปว่ากับเรื่องนี้ทำไมไม่สู้ ฯลฯ ซึ่งท่าทีเช่นนี้กลับยิ่งทำให้ผู้ที่เป็นโรครู้สึกแย่ลงไปอีก รู้สึกว่าตัวเองเป็นตัวภาระ และมีความทุกข์มากขึ้นทุกที
แต่อยากให้ใจเย็นก่อน เพราะภาวะที่เขาเป็นนั้นไม่ใช่อารมณ์ซึมเศร้าธรรมดาที่หายไปได้เองเหมือนที่คนปกติเป็นกัน แต่หากเป็นภาวะผิดปกติหรือความเจ็บป่วยที่ต้องได้รับการรักษา หากจะเปรียบก็เหมือนเราป่วยเป็นโรคปอดบวม ทำให้มีอาการหอบ เหนื่อย เจ็บหน้าอก แล้วแสดงอาการออกมา ซึ่งกับโรคซึมเศร้าก็เช่นกัน ที่เขาเป็นแบบนั้นไม่ได้เพราะแกล้งทำ อ่อนแอ หรือคิดมากไปเอง หากแต่เป็นความผิดปกติในร่างกาย ที่ไม่สามารถสั่ง ห้าม หรือปรับความคิดหรืออารมณ์ตัวเองได้ เป็นความรุนแรงในขนาดที่ว่าต้องกินยารักษานานเป็นสัปดาห์ ๆ อาการถึงจะดีขึ้นมา และอาจต้องกินยาต่อเนื่องหลายเดือนถึงหลายปีในรายที่เป็นมากถึงจะหาย ซึ่งจะไม่เหมือนกับโรคทั่วไปที่กินยาแล้วอาการมักจะดีขึ้นในไม่กี่ชั่วโมง
หากญาติเข้าใจว่าผู้ป่วยเป็น “โรค” มองว่าเขากำลังไม่สบาย และต้องได้รับการรักษาเหมือนกับโรคอื่น ๆ เราก็จะไม่รู้สึกโกรธหรือขุ่นเคืองที่เขาเป็นแบบนั้น เพราะตามธรรมชาติเรามักจะรู้สึกสงสารหรือให้อภัยคนที่กำลังป่วย เพราะเราทราบดีว่าเขาไม่ได้แกล้งทำ ไม่มีใครอยากป่วย ซึ่งกับโรคซึมเศร้าก็เช่นกัน ส่วนคำแนะนำที่สำคัญนั้นมีดังนี้
- เข้าใจผู้ป่วยและศึกษาอาการของโรค โดยเฉพาะสัญญาณที่บ่งบอกเป็นโรคซึมเศร้าและวิธีปฏิบัติต่อคนที่เป็นโรคซึมเศร้า เพราะหากญาติมีความเข้าใจเกี่ยวกับโรค เข้าใจว่าเขากำลังไม่สบายหรือเผชิญกับอาการที่หนักหนาสาหัสอยู่ และรู้ว่าเป็นแค่โรคอย่างหนึ่งที่หายได้ถ้าได้รับการรักษา ความคาดหวัง ความหงุดหงิด หรือความคับข้องใจของญาติต่อผู้ป่วยก็จะลดลงด้วย
- ผู้ป่วยซึมเศร้าต้องอดทนและใช้พลังใจสูงมากกว่าจะผ่านพ้นไปให้ได้ในแต่ละวัน เพราะต้องเหนื่อยกับการทนฝืนยิ้มหรือหลีกเลี่ยงความรู้สึกของตัวเอง เหนื่อยที่ต้องบอกคนอื่นว่ารู้สึกไม่โอเค เหนื่อยต้องรู้สึกไร้ค่าตลอดเวลาหรือเป็นภาระผู้อื่น เหนื่อยที่ต้องให้ความหวังกับตัวเอง ทำอะไรก็ไม่มีความสุข ต้องอยู่กับความซึมเศร้าในใจ ต้องพยายามก้าวข้ามความเจ็บปวดในอดีต
- สิ่งที่ผู้ป่วยแสดงให้เราเห็นกับสิ่งที่ผู้ป่วยรู้สึกจริง ๆ มักตรงข้ามกัน เช่น ดูภายนอกเป็นคนยิ้มแย้ม ตลก (ความจริงแค่พยายามหลีกเลี่ยงความรู้สึกตัวเอง), ใส่ใจดูแลคนอื่น (คิดว่าตัวเองไม่สมควรได้รับความรัก ไร้ค่า ไม่อยากอยู่กับความคิดความรู้สึกตัวเอง), เก่ง ขยัน (คิดว่าตัวเองแค่โชคดีและไม่เก่งพอ), เข้มแข็ง ไม่ยอมแพ้ (แต่ความจริงเฉยชา ไม่สนใจความรู้สึกตัวเอง) หรือกลับกันในบางครั้งเราอาจมองว่าเขาเป็นเพื่อนที่แย่ ไม่แคร์เรา มองว่าขี้เกียจ เห็นแก่ตัว ไม่สนใจเพื่อน หรือไม่มีมารยาท แต่ความจริงคือ ผู้ป่วยอาจรู้สึกว่าตัวเองไม่ไหวแล้ว ไม่มีแรง ไม่มีสมาธิหรือโฟกัสอะไรไม่ได้ ไม่อยากเป็นภาระคนอื่น ไม่อยากให้คนอื่นรู้สึกลำบากใจ หรือกลัวทำให้คนอื่นเครียดตาม
- ถ้าไม่รีบรักษาอาการก็จะเป็นมากขึ้นและรักษาได้ยากขึ้น และความกดดันหรือความคาดหวังของญาติก็ทำให้อาการเป็นมากขึ้นด้วยเช่นกัน
- การรักษามักใช้เวลานาน อย่างน้อย 6-9 เดือน สิ่งจำเป็นที่สุดก็คือ การดูแลด้วยความตั้งใจ เข้าใจ และอดทน ซึ่งจะช่วยให้ผู้ป่วยหายจากโรคได้เร็วยิ่งขึ้น
- เลือกใช้คำพูดอย่างเหมาะสม เป็นสิ่งที่สำคัญมากสำหรับผู้ป่วยโรคซึมเศร้า เรื่องนี้เป็นเรื่องละเอียดอ่อนที่หลายคนอาจต้องทำความเข้าใจใหม่ เช่น เราจะไม่ให้กำลังใจโดยการพูดว่า “สู้ ๆ นะ” แต่เราจะบอกว่า “อดทนไว้นะ ฉันอยู่ข้างแกเสมอ” เป็นต้น (อ่านเพิ่มเติมในหัวข้อด้านล่าง “ประโยคที่ควรพูดและห้ามพูด”) เพราะมันแสดงให้เห็นหลายอย่าง ดังนี้
- ไม่ใส่ใจ : คำพูด “สู้ ๆ” เป็นเหมือนคำพูดที่แสดงถึงความไม่ใส่ใจ ทำให้ผู้ป่วยรู้สึกว่าเราพูดไปแบบส่ง ๆ ไม่ได้อยากให้กำลังใจจริง ๆ
- ไม่เข้าใจ : เพราะผู้ป่วยโรคซึมเศร้านั้นสู้และอดทนอยู่แล้ว การพูดว่า “สู้ ๆ” จึงเหมือนกับการบอกให้ผู้ป่วยทำในสิ่งที่เขาทำมาตลอดและทำมานานแล้ว (เหมือนเอาสิ่งที่เขามีมากอยู่แล้วไปให้เขาซ้ำอีก) หรือเมื่อผู้ป่วยตั้งใจมาระบายหรือเล่าปัญหาให้ฟัง แล้วเราตอบกลับไปแค่ “สู้ ๆ นะ” พูดเหมือนมันเป็นเรื่องง่าย ๆ แล้วเรารู้ไหมว่าที่บอกให้ผู้ป่วยสู้นั้น สู้กับอะไร และผู้ป่วยกำลังเผชิญกับอะไรอยู่บ้าง
- มองไม่เห็น : อาจทำให้เกิดคำถามตามมาในหัวผู้ป่วยว่า “ที่ฉันอดทนมาตลอดนี่เธอมองไม่เห็นเลยเหรอ (หรือไม่ได้พยายามมอง) พูดเหมือนฉันไม่สู้” มันเลยทำให้ผู้ป่วยรู้สึกเหนื่อย ท้อแท้ เสียใจ เหมือนอยู่ตัวคนเดียว ไม่มีใครมองเห็นความเศร้าที่ผู้ป่วยกำลังเผชิญอยู่
- ไม่ได้ยิน : คำว่า “สู้ ๆ” ยังแสดงให้เห็นว่าเราไม่ได้ยินในสิ่งที่ผู้ป่วยต้องการจริง ๆ เพราะทำให้เกิดคำถามตามมาได้ว่า “แล้วจะต้องสู้ไปอีกนานแค่ไหน จะหยุดพักบ้าง แพ้บ้างได้ไหม” เพราะคำ ๆ นี้มันเหมือนคำสั่งที่คอยกดดันว่าผู้ป่วยจะแพ้ไม่ได้หรือพักไม่ได้เลย (เหมือนคนวิ่งเสร็จกำลังจะนั่งพัก แล้วเราไปบอกอย่าหยุดวิ่ง ทั้ง ๆ ที่เขาอยากพักบ้าง สิ่งที่เราควรทำก็แค่ให้เขาพัก อาจให้น้ำ หาผ้าเช็ดเหงื่อให้ เมื่อพักเสร็จเดี๋ยวเขาก็กลับไปสู้เอง
- เป็นผู้ฟังที่ดี การฟังอย่างตั้งใจตามขั้นตอนต่อไปนี้ จะช่วยให้ทำให้เราเข้าใจผู้ป่วยได้มากขึ้น
- ตั้งใจรับฟัง : มองหน้าเวลาคุย พยักหน้ารับตามจังหวะแบบเป็นธรรมชาติ ฟังให้จบ ไม่พูดแทรก และพยายามทำความเข้าใจในจุดที่เขายืนอยู่ (ถ้าเราไม่สะดวกรับฟัง ควรบอกไปตามตรงว่ายังไม่สะดวก และเสนอเวลาที่สะดวก ไม่ควรฟังทั้งที่ยังไม่พร้อม เช่น ฟังไปทำงานอื่นไป ฟังไปกดโทรศัพท์ไป เพราะจะทำให้ผู้ป่วยรู้สึกว่าไม่ได้รับความสนใจหรือให้ความสำคัญกับปัญหาที่เขาเจอ)
- ฟังอย่างเป็นกลางไม่ตัดสิน : โดยการเปิดใจรับฟังและยอมรับในสิ่งที่เขาเป็น เช่น ถ้าเขาบอกว่า “เครียดแต่ไม่รู้หาทางออกยังไง” เราอย่าไปตัดสินว่า “คิดมากไปเองหรือเปล่า” เราในฐานะผู้ฟังก็คือมนุษย์คนหนึ่ง ย่อมมีเรื่องที่รับได้ หรือทำใจเป็นกลางไม่ได้เป็นปกติ และเราก็ไม่ได้รู้ทุกแง่มุมเกี่ยวกับตัวผู้ป่วยด้วย
- ทวน : ให้ทวนในสิ่งที่ผู้ป่วยพูดเป็นระยะ ๆ ไม่ต้องถึงขั้นทวนทุกประโยคหรือทวนทุกอย่าง (เพราะผู้ป่วยอาจรู้สึกไม่สบายใจได้) แต่ทวนเพื่อให้เราไม่หลุดประเด็นและให้เขารู้ว่าเราตั้งใจฟัง และอย่าทวนเหมือนเราเป็นหุ่นยนต์ ให้พยายามใช้คำที่มีความหมายเหมือนกันหรือใกล้เคียงกันแทน
- สะท้อน : คอยสะท้อนสิ่งต่าง ๆ ที่เรารับรู้ได้ เช่น อาจสะท้อนว่า “มันคงเหนื่อยน่าดูเลย” แต่ถ้าจับความรู้สึกไม่ได้หรือไม่แน่ใจก็ให้ฟังต่อไป ห้ามเดา หรือคิดเอาเอง
- สรุป : สิ่งที่เขาพูดยาว ๆ สั้น ทำให้ผู้ป่วยรู้ว่าเราตั้งใจฟังและตรวจสอบความเข้าใจว่าเข้าใจตรงกับสิ่งที่ผู้ป่วยกำลังจะสื่อ และควรใช้ประโยคที่แสดงถึงความรู้สึกเห็นอกเห็นใจ เช่น “เออ พอฟังแล้ว เราว่าแกควรบอกให้แม่รู้นะ เค้าจะได้…” ไม่ใช่ “ก็ไปคุยกับแม่ดิ…”
- เสนอความช่วยเหลือ ไม่ว่าจะเป็นการช่วยเล็ก ๆ น้อย ๆ หรืออะไรก็ได้ เช่น การดูแลเรื่องการกินการนอนให้เป็นเวลา ช่วยดูแลเรื่องการกินยาให้ตรงเวลา อาจโทรสั่งอาหารให้ ไปข้างนอกเป็นเพื่อน อยู่เป็นเพื่อน พาไปหาหมอ หรือโทรนัดหมอให้เมื่อผู้ป่วยยังลังเลหรือตัดสินใจไม่ได้ที่จะไปหาหมอ
- สอบถามความต้องการ ถ้าไม่รู้ว่าผู้ป่วยต้องการอะไร แนะนำให้ถามผู้ป่วยด้วยคำถามปลายเปิด เพื่อให้เขาอธิบายออกมาได้เต็มที่ แล้วเราก็แค่ตั้งใจฟังเพื่อทำความเข้าใจ ถ้ามีตรงไหนไม่เข้าใจก็ให้ลองถามเพิ่มเติมแล้วทำความเข้าใจอีกครั้ง เพื่อจะได้รู้ในสิ่งที่เขาต้องการจริง ๆ แต่ถ้าผู้ป่วยไม่พร้อมที่จะพูดก็ไม่ต้องไปคาดคั้น
- บางครั้งเราอาจไม่จำเป็นต้องพูดหรือถามอะไรก็ได้ แค่อยู่ตรงนั้น อยู่ข้าง ๆ คอยซัพพอร์ตก็พอ เพราะบางครั้งผู้ป่วยอาจจะแค่ต้องการอยากพักแค่นั้น เราก็แค่ให้เขาพักโดยไม่ต้องพูดหรือถามอะไร
- การต่อสู้กับโรคนี้เป็นการต่อสู้ระยะยาว ผู้ป่วยอาจมีแพ้บ้าง ล้มบ้าง เราก็ต้องมีพื้นที่ให้เขาล้มลงได้ แล้วเราก็ค่อย ๆ ช่วยเขาประกอบร่างขึ้นมาใหม่ โดยทำให้เขารู้สึกว่าเรามองเห็น รับฟัง พยายามเข้าใจ ให้คุณค่ากับเขา
- ไม่บอกปัดหรือตีตัวออกห่าง เพราะผู้ป่วยจะรู้สึกว่าไม่มีที่พึ่งพิง รู้สึกว่าตัวเองเป็นภาระ และอาจทำให้เกิดความคิดที่ไม่อยากมีชีวิตอยู่ต่อได้ ถ้าไม่ว่างจริง ๆ แนะนำให้บอกไปตามตรง
- ไม่กดดันหรือเร่งรัด เช่น การพูดว่า “ทำไมยังไม่หายอีก เมื่อไหร่จะหาย ?” เพราะจะทำให้ผู้ป่วยรู้สึกกดดันว่าตัวเองเป็นภาระและอาการอาจแย่ลงกว่าเดิม
- ชวนทำกิจกรรมที่เคลื่อนไหวได้ เช่น เล่นกีฬา ทำงานฝีมือ เล่นเกม กิจกรรมชุมชน ออกทริป ฯลฯ เพื่อช่วยลดความเครียดทั้งต่อตัวเองและต่อตัวผู้ป่วยด้วย
- หมั่นพูดคุยและช่วยให้ผู้ป่วยมองเห็นข้อดีของตัวเองเสมอ ถือเป็นอีกเรื่องสำคัญที่ช่วยในการรักษาได้มาก เพราะช่วยให้ผู้ป่วยได้หันมามองตัวเองและเห็นคุณค่าในตัวเองมากขึ้น ซึ่งจะช่วยทำให้ผู้ป่วยมีกำลังใจสู้และอยากใช้ชีวิตต่อไป
- คอยแนะนำผู้ป่วย อาจเป็นที่ปรึกษา เป็นเพื่อนช่วยคิดที่ให้คำแนะนำในเรื่องต่าง ๆ โดยเฉพาะเรื่องการตัดสินใจสำคัญต่าง ๆ เช่น การลาออกจากงาน การหย่า การทำสัญญาสำคัญต่าง ๆ เพราะในช่วงที่ป่วยผู้ป่วยจะมองสิ่งต่าง ๆ เป็นแง่ลบไปหมด ทำให้ความคิดความอ่านไม่ปกติ และอาจตัดสินใจผิดพลาดได้ เราก็ควรแนะนำให้ผู้ป่วยเลื่อนการตัดสินใจสำคัญ ๆ ออกไปก่อนจนกว่าเขาจะอาการดีขึ้น
- เมื่อผู้ป่วยพูดถึงเรื่อง “ความตาย” ห้ามทำเป็นไม่ได้ยิน เพราะอาจทำให้สภาวะจิตใจของผู้ป่วยรู้สึกแย่ลงได้ และอย่าปล่อยให้ผู้ป่วยอยู่คนเดียว โดยเฉพาะเมื่อผู้ป่วยบอกว่าไม่อยากมีชีวิตอยู่ต่อหรืออยากทำร้ายตัวเอง ควรดูแลช่วยเหลืออย่างใกล้ชิด 24 ชั่วโมง และเก็บสิ่งของที่อาจเป็นอันตรายไม่ให้มีในบ้าน เช่น เชือก ของมีคม อาวุธปืน ยาฆ่าแมลง หรือยาอันตรายต่าง ๆ
- ดูแลจิตใจของตัวเองอยู่เสมอ ด้วยการหาวิธีลดความเครียด หรือทำกิจกรรมที่ทำแล้วรู้สึกสนุกเพลิดเพลิน เพราะการอยู่กับผู้ป่วยโรคซึมเศร้า คนรอบข้างมักจะได้รับผลกระทบทางด้านจิตใจไปด้วยไม่มากก็น้อย ถ้าผู้ป่วยอยากระบาย เราก็แค่รับฟังอย่างตั้งใจ ไม่ต้องไปคิดหาสาเหตุหรือเหตุผลมาถกเถียง เพราะเดี๋ยวจะเครียดตามไปด้วย และถ้าคุณรู้สึกเหนื่อยไม่ไหวอยากระบายก็สามารถโทรปรึกษา 1323 ได้ครับ หรือดีที่สุดก็แนะนำให้ไปพบแพทย์จิตแพทย์ครับเผื่อหมอจะได้จัดยาลดความเครียดมาให้หรือจะได้ช่วยเช็กสุขภาพจิตด้วย และระหว่างนี้ก็อาจให้คนอื่นมาช่วยดูแลผู้ป่วยแทนไปสักระยะ เช่น พ่อหรือแม่ พี่น้องที่สนิท ถ้ารู้สึกดีขึ้นก็ค่อยกลับมาดูแลประคับประคองกันต่อไปครับ
- ขอความช่วยเหลือ หากสงสัยว่าคนใกล้ชิดเสี่ยงเป็นโรคซึมเศร้า สามารถขอรับคำปรึกษาได้ที่สายด่วนสุขภาพจิต 1323 (โทรฟรี 24 ชั่วโมง) หรือพาไปพบจิตแพทย์ได้ที่โรงพยาบาลทุกแห่ง แต่ถ้ามีเหตุฉุกเฉิน ผู้ป่วยพยายามหรือฆ่าตัวตายให้รีบโทรแจ้ง 1669 สายด่วน สพฉ. (สถาบันการแพทย์ฉุกเฉินแห่งชาติ) โทรฟรีตลอด 24 ชั่วโมง เพื่อเรียกแพทย์ฉุกเฉินและรถพยาบาลมารับไปโรงพยาบาลทันที (ถ้าไม่ติด ให้โทร 1554 หน่วยแพทย์กู้ชีวิต วชิรพยาบาล สำหรับผู้ป่วยที่พยายามฆ่าตัวเอง)
บุคคลรอบข้างมีส่วนสำคัญอย่างมากต่อช่วยเหลือผู้ป่วยให้ก้าวพ้นภาวะนี้ไปได้ ผู้ใกล้ชิดหรือญาติจึงควรทำความเข้าใจกับโรคและปรับเปลี่ยนความคิดให้ได้ว่าสิ่งที่เขาเป็นอยู่นั้นมันเกิดจากตัว “โรค” จำเป็นต้องได้รับการรักษา เขาไม่ได้อ่อนแอ แกล้งทำ หรืออยากป่วย (ไม่มีใครในโลกที่อยากให้ตัวเองดูแย่) แล้วทุกอย่างจะง่ายขึ้น เพราะเมื่อเราเข้าใจจะทำให้มีความอดทนมากขึ้น ความโกรธ/ความขุ่นเคืองจะน้อยลง และช่วยเหลือผู้ป่วยในด้านต่าง ๆ ได้อย่างเต็มที่ โดยเฉพาะการให้กำลังใจ และการให้ความช่วยเหลือต่าง ๆ
ประโยคที่ควรพูดและห้ามพูด

คำว่า “สู้ ๆ” ต้องระวังเมื่อใช้กับคนบางคน โดยเฉพาะกับผู้ป่วยโรคซึมเศร้า เพราะคำพูดนี้อาจแสดงถึงความไม่ใส่ใจ ไม่เข้าใจ ไม่ได้ยิน และมองไม่เห็นปัญหาของผู้ป่วยได้ ไม่รู้ว่าเขากำลังเผชิญกับอะไรอยู่และต้องการอะไร พอเราไม่เข้าใจแล้วพูดออกไป มันก็เหมือนกับบอกให้ผู้ป่วยออกไปสู้ตัวคนเดียว เหมือนพูดไปส่ง ๆ พูดเหมือนมันง่าย ทำให้ผู้ป่วยอาจคิดไปได้ว่า “ที่ฉันอดทนมาตลอดเธอไม่เห็นเลยเหรอ พูดเหมือนฉันไม่สู้ ทั้งที่ฉันสู้มาตลอดและสู้มานานมากจนจะไม่ไหวแล้ว” มันเลยทำให้ผู้ป่วยรู้สึกเหนื่อย ท้อแท้ เสียใจ และรู้สึกเหมือนอยู่ตัวคนเดียว ไม่มีใครมองเห็นความทุกข์ที่ผู้ป่วยกำลังเผชิญอยู่
คำถามที่พบบ่อย
ตอบ ไม่ใช่ เพราะโรคจิตจะมีอาการหลงผิดและประสาทหลอนเป็นอาการเด่นและมักเป็นเรื้อรัง แต่โรคซึมเศร้าอาการสำคัญคือการมีอารมณ์ที่เปลี่ยนไปจากปกติ ทำให้รู้สึกซึมเศร้า กินไม่ได้ นอนไม่หลับเป็นหลัก (แม้บางครั้งในรายที่เป็นรุนแรงจะมีอาการหลงผิดประสาทหลอนได้ แต่ก็พบได้น้อยและเมื่ออาการซึมเศร้าดีขึ้นอาการนี้ก็จะหายไป)
ตอบ ขึ้นอยู่กับชนิดและความรุนแรงของโรค รวมถึงปัจจัยแวดล้อมผู้ป่วย แต่การจะหายเองได้ผู้ป่วยจะต้องรู้ตัวว่าตัวเองมีอาการและพยายามปรับตัวเพื่อไม่ให้เกิดอาการของโรค โรคนี้ถ้าอาการไม่รุนแรงก็หายเองได้ แต่ก็มีโอกาสน้อย แต่ถ้าอาการรุนแรงก็ยากมากที่จะหายได้เอง (ในผู้ป่วยที่อาการไม่รุนแรง 10 คน หากไม่ได้รับการรักษาจะมีอาการดีขึ้นเองเพียง 2-3 คนเท่านั้น แต่ถ้ารักษาโอกาสหายก็มีมากถึง 80-90%)
ตอบ การศึกษาพบว่ากรรมพันธุ์มีส่วนเกี่ยวข้องค่อนข้างสูง โดยญาติใกล้ชิดในสายเลือดเดียวกัน (พ่อ แม่ พี่ น้อง ลูก) จะมีโอกาสป่วยเป็นโรคนี้ได้ประมาณ 20% (หรือมากกว่าคนทั่วไป 2-3 เท่า) แต่บางครั้งโรคนี้ก็เกิดขึ้นเองได้เหมือนกันแม้พ่อแม่เราจะไม่ได้เป็น เหมือนกับโรคเบาหวาน โรคความดัน เพราะสาเหตุการเกิดยังมีปัจจัยอื่นอีกหลายอย่างนอกเหนือจากกรรมพันธุ์ และหากเราป่วยเป็นโรคซึมเศร้าก็ไม่ได้หมายความว่าลูกจะต้องเป็นโรคนี้เสมอไป เพราะแม้แต่พ่อและแม่เป็น ลูกก็ยังไม่ได้ป่วยไปทุกครอบครัว และเนื่องจากเป็นโรคที่รักษาได้ การป่วยเป็นโรคนี้จึงไม่เป็นข้อห้ามต่อการมีลูกแต่อย่างใด (แต่ก่อนจะมีลูกก็ต้องรักษาโรคซึมเศร้าให้หายเสียก่อน)
ตอบ สามารถรักษาให้หายขาดได้ แต่ก็ยังสามารถกลับมาเป็นซ้ำได้อีกถ้ามีปัจจัยแวดล้อมหรือแรงกดดันต่าง ๆ มากระตุ้น ซึ่งแต่ละคนก็รับแรงได้ไม่เหมือนกัน แต่ประมาณว่าผู้ป่วยที่รักษาหายแล้วกลับมาโรคซึมเศร้าซ้ำอีกมีมากถึง 50-75% และยิ่งกลับมาเป็นซ้ำก็ยิ่งมีโอกาสเป็นอีกในครั้งต่อไปมากขึ้น (ในผู้ป่วยที่เป็นมากกว่า 2 ครั้งอาจต้องกินยาป้องกันในระยะยาวเป็นปี ๆ
ตอบ สามารถโทรสอบถามหรือขอคำแนะนำเบื้องต้นได้ที่สายด่วนสุขภาพจิต 1323 (ฟรี 24 ชั่วโมง), ศูนย์สุขภาพจิต Depress We Care โทร 0819320000 หรือสายด่วนคลายทุกข์สมาคมสะมาริตันส์แห่งประเทศไทย โทร 021136789
หรืออาจลองทำแบบทดสอบโรคซึมเศร้าเบื้องต้นที่กล่าวไว้ในบทความนี้ ถ้าพบว่ามีความเสี่ยงให้ไปหรือพาไปพบจิตแพทย์เพื่อรับการตรวจวินิจฉัยได้ที่โรงพยาบาลทุกแห่งที่มีแผนกจิตเวช 1323 สายด่วนสุขภาพจิต โทรฟรี 24 ชั่วโมง หากมีข้อสงสัย อยากได้คำแนะนำ เครียดมีปัญหา คิดอะไรไม่ออก หรืออยากระบายปัญหา สามารถโทรเบอร์นี้เพื่อคุยกับนักจิตวิทยาบำบัดในการรับฟังและรับคำแนะนำเบื้องต้นได้
ตอบ อย่างแรกเลยต้องไม่ตำหนิหรือด่าว่า แต่ควรเกลี้ยกล่อมให้ถูกจังหวะ (ไม่คุยตอนผู้ป่วยอารมณ์ไม่ดี เช่น ตอนเครียด ตอนเมา ตอนเหนื่อย ตอนยุ่ง) โดยใช้น้ำเสียงที่แสดงถึงความห่วงใย (การขึ้นเสียงหรือตวาดจะทำให้ผู้ป่วยไม่อยากฟังหรือทำตาม) และสิ่งสำคัญที่สุดคือต้องอดทน หลีกเลี่ยงการใช้อารมณ์หรือการเถียงเพื่อเอาชนะ เพราะเป้าหมายคือพาผู้ป่วยไปพบจิตแพทย์ แต่ถ้าเจอแรงต้านมาก ๆ ก็ควรรอให้อารมณ์เย็นลงก่อน แล้วค่อยหาโอกาสคุยใหม่
หรืออาจให้คนที่ผู้ป่วยจะฟังมากที่สุดช่วยเกลี้ยกล่อม เช่น คนที่เค้ารัก เพื่อนที่สนิทที่สุด คนที่เคยมีบุญคุณ หรือขอความช่วยเหลือจากผู้เชี่ยวชาญ เช่น ให้โทร 1323 เพื่อให้ช่วยคุย หรืออีกวิธีก็อาจแกล้งพาไปตรวจสุขภาพ และขอให้คุณหมอช่วยคุยหรือโน้มน้าว (หมอแผนกไหนก็ได้ ไม่จำเป็นต้องจิตเวช) หรืออาจจะนัดจิตแพทย์ให้แล้วพาไปเองเลยก็ได้
ตอบ การรักษาที่ได้ผลที่สุดคือ การให้ยาต้านซึมเศร้าและการทำจิตบำบัดโดยจิตแพทย์ ซึ่งการโทร 1323 นั้นเราจะได้แค่คำแนะนำทั่วไปหรือเป็นการรักษาด้วยการพูดคุยเท่านั้น เจ้าหน้าที่ได้ยินแค่เสียง ไม่เห็นอาการและท่าทางต่าง ๆ ของเรา และไม่สามารถทำการตรวจวินิจฉัยโรคและให้ยารักษาโรคได้ และสุดท้ายถ้าเจ้าหน้าที่คิดว่าเราเสี่ยงก็จะแนะนำให้ไปพบจิตแพทย์อยู่ดี
แนะนำว่า ถ้าคิดว่าตัวเองเสี่ยง อย่าลังเล อย่ารอพึ่งแต่การโทรหาสายด่วนหรือพบจิตแพทย์ออนไลน์ เมื่อรู้ตัวให้รีบพาตัวเองออกไปพบจิตแพทย์ที่โรงพยาบาลให้เร็วที่สุด หมอจะได้เห็นตัวคุณ ท่าที การพูด ลักษณะอาการของเรา ซึ่งเป็นสิ่งจำเป็นที่หมอต้องรู้ต้องเห็นด้วยตาถึงจะได้ประเมินและวินิจฉัยโรคได้อย่างแม่นยำ
ตอบ โรคซึมเศร้าเป็นโรคที่ยิ่งเรารู้ตัวเร็ว เลือกรักษาเร็ว ก็จะยิ่งได้ผลดีและหายขาดได้ ดังนั้น แม้อาการยังไม่มากหรือรุนแรงจนถึงขั้นคิดฆ่าตัวตายก็ควรไปพบจิตแพทย์กันตั้งแต่เนิ่น ๆ (ในต่างประเทศแค่มีความเครียดธรรมดาก็ไปพบจิตแพทย์กันแล้ว ซึ่งเป็นเรื่องปกติมาก ๆ เหมือนไปหาเพื่อนและขอคำปรึกษาอะไรทำนองนั้น) อีกทั้งวิธีนี้จะช่วยให้เราไม่ต้องหลงทางไปกับวิธีรักษาอื่น ๆ ที่อาจไม่ช่วยอะไร ราคาแพง และอาจทำให้เสียเวลาไป เช่น ซื้ออาหารเสริมกินเอง ไปดูดวง ไปบวช ฯลฯ เพราะการรักษาโรคซึมเศร้าไม่มีอะไรดีไปกว่า ยาต้านซึมเศร้าและการทำจิตบำบัดโดยจิตแพทย์
ตอบ ไม่เลย เพราะแผนกนี้น่าจะเป็นแผนกที่บรรยากาศดีและดูร่มรื่นมากที่สุดแล้ว อาจด้วยความที่เป็นแผนกด้านนี้ จึงต้องทำให้บรรยากาศโดยรวมออกมาดีและเป็นปกติมากที่สุด การไปพบจิตแพทย์รวมถึงนักจิตวิทยาจึงไม่ใช่เรื่องน่าอายหรือน่ากลัวอย่างที่คิด เพราะปัญหาสุขภาพจิตต้องได้รับการรักษาเหมือนกับปัญหาสุขภาพทางกาย ด้วยความคนสมัยนี้มีความเข้าใจโรคทางจิตเวชมากขึ้นและคนที่มาก็มีปัญหาคล้าย ๆ กัน จึงไม่มีใครมานั่งจับผิดกันหรอกครับ อีกอย่างไม่ใช่แต่โรคทางจิตเวชเท่านั้นที่คนมาพบจิตแพทย์ คนปกติทั่วไปก็มาปรึกษาหมอเยอะเช่นกัน ไม่ว่าจะเป็นเรื่องความเครียดหรือความวิตกกังวลทั่วไปเค้าก็มาหาหมอกันแล้ว เช่น เรื่องครอบครัว การงาน ความรัก การเลี้ยงลูก การเรียน การสอบ ฯลฯ เพราะหลาย ๆ ครั้งคนเราก็ไม่สามารถจัดการกับความคิดหรืออารมณ์ของตนเองได้ ซึ่งเป็นเรื่องปกติมาก ๆ
ดังนั้น โรงพยาบาลในแผนกนี้จึงไม่ได้น่ากลัวเลย มันไม่ใช่สถานที่แบบในหนังที่มีแต่ผู้ป่วยใส่ชุดขาวเดินเหม่อลอยไปมาหรือมีผู้ป่วยออกมาโวยวายอาละวาดอะไรแบบนั้น ความจริงมันก็เหมือนโรงพยาบาลปกตินี่แหละครับ คนมารักษาดูภายนอกก็ปกติ ยังไงก็ขอสนับสนุนให้คนไทยอย่ากลัวการไปพบจิตแพทย์กันเลยนะครับ สุขภาพจิตจะได้ไม่ย่ำแย่มากไปกว่าเดิม
ตอบ ไม่จริง การรักษาโรคซึมเศร้าไม่ได้ใช้เงินมากอย่างที่คิด โดยสามารถรักษาฟรีได้โดยไม่มีค่าใช้จ่ายเมื่อใช้สิทธิ์บัตรทอง (สปสช.), สิทธิ์ประกันสังคม หรือสวัสดิการรักษาพยาบาลข้าราชการ แต่ถ้ารอคิวนานเกินไป แนะนำให้ไปรักษาที่โรงพยาบาลรัฐแบบจ่ายเอง เพราะราคาไม่แพงมาก ซึ่งจะมีค่าใช้จ่ายต่อครั้งรวมค่ายาประมาณ 500-800 บาท แต่ถ้าไม่ได้เดือดร้อนเรื่องเงินและอยากได้รับความสะดวกสบายก็อาจไปโรงพยาบาลเอกชนได้ทุกแห่งที่มีแผนกจิตเวช ซึ่งค่ายา ค่าหมอ และค่าบริการรวม ๆ ต่อครั้งก็จะประมาณ 800-5,000 บาท ขึ้นอยู่กับโรงพยาบาล (แต่ส่วนใหญ่ก็จะประมาณประมาณหลักพันต้น ๆ ครับ)
ตอบ การไปพบจิตแพทย์ ไม่ได้ทำให้เสียประวัติ เพราะการรักษาเป็นความลับของคนไข้ เป็นจรรยาบรรณของแพทย์ ประวัติของผู้ป่วยจะเปิดเผยได้เมื่อได้รับความยินยอมโดยตรงจากผู้ป่วย หรือเป็นการปฏิบัติตามกฎหมายหรือคำสั่งศาลเท่านั้น ดังนั้น จึงไม่ต้องกังวลครับ
ตอบ ก่อนอื่นเลย ยังไม่ต้องคิดอะไรมากครับ ให้ไปลงทะเบียนไว้ก่อนตามสิทธิ์ของตัวเอง เพราะถ้าเป็นสิทธิ์รักษาฟรีต่าง ๆ ก็มักจะใช้เวลารอคิวนาน อย่างโรงพยาบาลรัฐโดยเฉพาะศิริราชหรือรามาก็อาจคิวยาวหลายเดือน (3 เดือนขึ้นไป) แต่ข้อดีคือหลังจากไปหาหมอช่วงแรก ๆ แล้ว ถ้าการรักษาเป็นไปได้ด้วยดี ทางโรงพยาบาลก็มักจะมีบริการพบแพทย์ออนไลน์ ซึ่งจะช่วยลดค่าใช้จ่ายและเวลาการเดินทาง หรือถ้าถึงคิวนัดแล้วจะไม่ไปก็สามารถยกเลิกได้ทุกเมื่อในกรณีเข้ารับการรักษาที่อื่นก่อน หรือไปแล้วอยากเปลี่ยนหมอหรือโรงพยาบาลก็สามารถทำได้ทุกเมื่อเพราะมันเป็นสิทธิ์ของเรา
อย่างไรก็ตาม หมอแนะนำว่าถ้าคุณไม่ได้ขัดสนค่าใช้จ่ายมากจริง ๆ ก็แนะนำไปรักษาแบบเสียเงินเลยจะไวกว่า ไม่อยากให้รอ เมื่อตัดสินใจได้ รู้ตัวว่าเสี่ยงก็ควรรีบไปพบจิตแพทย์ที่โรงพยาบาลให้เร็วที่สุด เพราะค่ารักษามันไม่ได้แพงอย่างที่คิด และนับว่าคุ้มค่ามากเมื่อแลกกับการได้ชีวิตของเรากลับมาเร็วขึ้น
ตอบ มีหลายวิธีที่เราสามารถทำได้ และอาจต้องใช้หลาย ๆ วิธีร่วมกันก็ได้ ดังนี้
+ อธิบายให้ครอบครัวฟังโดยตรงแบบเข้าใจง่าย ๆ ว่าโรคที่เป็นอยู่ต้องได้รับการรักษาเหมือนกับโรคทางกายอื่น ๆ (ตอนอธิบายควรใช้ความอดทนให้มาก ๆ เพราะโรคนี้เป็นโรคของจิตใจและความคิด เป็นเรื่องเข้าใจยากสำหรับคนไม่เคยเป็น เพราะมันจับต้องไม่ได้ การเถียง การใช้อารมณ์ การพูดเพื่อเอาชนะ มันไม่ได้ช่วยให้ครอบครัวเข้าใจโรคได้มากขึ้น ถ้าไม่รู้จะอธิบายยังไงก็แนะนำให้อ่านบทสรุปในแต่ละหัวข้อให้ท่านฟังก็ได้นะครับ)
+ ให้คนนอกช่วยเหลือ เช่น การโทรหาสายด่วนสุขภาพจิต 1323 แล้วให้ช่วยคุยกับครอบครัว เพราะเมื่อเป็นคนนอกครอบครัวจะรู้สึกเปิดใจรับฟังมากกว่า
+ หาคนรอบตัวให้ช่วยคุย เช่น ครูประจำชั้น ครูห้องพยาบาล ครูแนะนำ หรืออาจารย์ที่ปรึกษา, ผู้ที่เคยมีบุญคุณกับครอบครัว (เพราะครอบครัวจะรู้สึกเกรงใจและรับฟังมากกว่า), ญาติ ลุง ป้า น้า อา หรือคนข้างบ้านที่มีความเข้าใจเกี่ยวกับโรค
+ อธิบายให้เห็นถึงผลเสีย/ผลดีที่จับต้องได้ เช่น แทนที่จะบอกว่าเศร้ามาก ให้บอกถึงผลเสียที่จับต้องได้หรือมองเห็นได้ชัดเจนไปด้วย เช่น ช่วงนี้รู้สึกเศร้ามาก ทำให้เรียนไม่รู้เรื่อง และผลการเรียนแย่ลง หรือเข้ากับเพื่อน ๆ ไม่ได้ หรือต้องลาออกจากงานเพราะทำงานไม่ได้และทำให้ขาดรายได้ เป็นต้น
+ อาจหาคลิปวิดีโอสั้น ๆ ใน YOUTUBE ให้ดู หรือส่งบทความนี้ให้อ่าน เพราะบ่อยครั้งที่ครอบครัวไม่ใช่ไม่อยากเข้าใจ แต่โรคนี้เป็นโรคของจิตใจและความคิด ซึ่งยากที่คนไม่เคยเป็นจะเข้าใจ ดังนั้น แทนที่เราจะน้อยใจว่าทำไมครอบครัวถึงไม่เข้าใจ ก็แนะนำให้ส่งข้อมูลให้ดูให้อ่านเยอะ ๆ ครับ
+ เมื่อไปหาหมอด้วยโรคอื่นอาจใช้โอกาสนี้ขอให้คุณหมอช่วยคุยกับครอบครัวให้ เช่น ไม่สบายไปหาหมอ และเล่าอาการทางจิตเวชให้หมอฟัง เพื่อให้หมอช่วยคุยกับครอบครัวและแนะนำจิตแพทย์ให้ (เพราะการพูดของหมอจะมีน้ำหนักมาก น่าเชื่อถือกว่าคนอื่น ๆ และหมอทุกคนก็มีความเข้าใจกับโรคนี้อยู่แล้ว แล้วรู้ว่าจำเป็นต้องได้รับการรักษา เพียงแต่จะไม่ลึกเท่าจิตแพทย์)
ตอบ อ่านเพิ่มเติมในหัวข้อ “พบจิตแพทย์ได้ที่ไหนบ้าง ? / ข้อดี-ข้อเสียแต่ละที่“
ตอบ ไม่ยากครับ เป็นอะไร รู้สึกยังไงก็บอกไปตามนั้นได้เลย เช่น แค่นอนไม่หลับก็บอกว่านอนไม่หลับ เครียดก็บอกว่าเครียด หรือรู้สึกเศร้า หงุดหงิด หรืออยากตายไม่รู้จะอยู่ไปทำไม ก็บอกได้หมดเลย ฯลฯ แล้วบอกว่าอยากพบจิตแพทย์ ส่วนปัญหาอื่น ๆ หรือสาเหตุเดี๋ยวจิตแพทย์ก็ช่วยเราค้นหาเอง อย่างบางคนบอกไม่เป็นไรแค่นอนไม่ค่อยหลับ พอคุยไปได้แปปเดียวก็ร้องไห้พรั่งพรูความรู้สึกที่เก็บไว้นานก็มีมาแล้ว
ตอบ คนเป็นจิตแพทย์เขาต้องเข้าใจอยู่แล้ว ส่วนใหญ่หมอจะน่ารัก คุยแล้วไม่รู้สึกถูกกดดัน ไม่ตัดสินเรา และฟังเราครับ ถึงหมอบางท่านจะพูดตรงไปตรงมาบ้าง แต่ก็เพื่อเป็นการช่วยให้ดูอาการหรือดูปฏิกิริยาของเราได้ง่ายขึ้นนั่นเองครับ
ตอบ เบื้องต้นให้ลองถามตัวเองดูก่อนว่ารักษาโรคนี้มานานหรือยัง (ถ้ายังไม่นานให้อดทนรออีกสักนิดครับ เพราะโรคนี้บางคนก็ใช้เวลารักษาเป็นปี ๆ) แต่ถ้ารักษามานานแล้วก็ต้องมาทบทวนว่า ตอนเจอหมอได้แจ้งอาการครบถ้วนหรือไม่ ได้กินยาครบถ้วนตามขนาดที่แพทย์สั่งหรือลืมกินยาหรือไม่ ได้อยู่กับสิ่งที่เกิดความเครียดโดยไม่จำเป็นหรือไม่ (เช่น การเสพข่าวหรือความคิดเห็นในแง่งบบนโลกออนไลน์มากเกินไป) หรือกินอาหารที่ทำให้นอนไม่หลับหรือไม่ เช่น ชา กาแฟ น้ำอัดลม เพราะถ้ามีอย่างใดอย่างหนึ่งก็อาจทำให้การรักษาไม่ได้ผลก็ได้
ตอบ ความสำเร็จของการรักษาส่วนหนึ่งก็ขึ้นอยู่กับสื่อสารระหว่างเรากับแพทย์ด้วย ถ้าคุยกันไม่รู้เรื่อง หรือเรายังไม่รู้สึกอยากเปิดใจ หมอก็จะช่วยเราได้ไม่เต็มที่
ดังนั้น ถ้าเราไปพบจิตแพทย์หรือนักจิตวิทยาแล้วเรารู้สึกไม่โอเค ถึงจะเป็นโรงพยาบาลรัฐเราก็สามารถขอเปลี่ยนหมอได้ครับ แต่อยากแนะนำว่าถ้าครั้งแรกเจอแล้วไม่โอเคก็ให้ลองเปิดใจและลองไปพบอีกสัก 2-3 ครั้งก่อนครับ เพราะหมอแต่ละท่านก็สไตล์ไม่เหมือนกัน ถ้ายังรู้สึกไม่คลิกกับหมอท่านนั้นจริง ๆ ก็จะขอเปลี่ยนภายหลังก็ได้ครับไม่มีปัญหา (อาจปรึกษาพยาบาลที่แผนกก็ได้นะครับ เพราะแผนกนี้ส่วนมากพยาบาลค่อนข้างจะใจดี)
ตอบ จากการศึกษาไม่พบว่ามียาตัวไหนดีกว่าตัวไหนอย่างชัดเจน เรียกว่าผู้ป่วยคนไหนจะถูกกับยาตัวไหนมากกว่า อย่างยาตัวใหม่แม้จะมีผลข้างเคียงน้อยกว่าตัวเก่า แต่ก็ไม่ได้มีประสิทธิภาพดีกว่าหรือเทียบเท่ากับยาตัวเก่าแต่อย่างใด – กินยามานานแล้วยาจะสะสมในร่างกายไหม ? ตอบ ยานี้ไม่มีการสะสมในร่างกาย เมื่อกินเข้าไปแล้วจะถูกขับออกจากร่างกายทางอุจจาระหรือปัสสาวะ จึงไม่ต้องห่วงว่ากินแล้วไตจะพังหรือไตมีปัญหา
ตอบ ไม่มียาฉีดที่ใช้รักษาโรคนี้ เพราะดังที่กล่าวไปแล้วว่าการจะหายจากโรคต้องใช้เวลา การฉีดยาจึงไม่ช่วยให้โรคหายเร็วขึ้น และแม้อาการหนักถึงฉีดยาอาการก็ไม่ได้ทุเลาทันที แต่บางครั้ง แพทย์อาจให้ยาฉีดที่เป็นยากลุ่มคลายกังวลเพื่อลดอาการกระวนกระวายใจที่พบในผู้ป่วยบางราย ซึ่งไม่ได้ฉีดเพื่อแก้หรือรักษาโรคโดยตรง ถ้าผู้ป่วยไม่ยอมกินยาก็ต้องบอกให้เห็นถึงความสำคัญ ถ้าไม่กินยาอาการก็จะหนักจนต้องนอนโรงพยาบาล
ตอบ มีงานวิจัยหลายงานมาก ๆ ที่ต่างก็ระบุตรงกันว่ายาต้านซึมเศร้าช่วยรักษาโรคนี้ได้จริง (ถ้ารักษาดีพอ คือ ขนาดยาต้องถึงและกินยานานพอให้สมองฟื้นตัวกลับมาเป็นปกติ ซึ่งปกติโดยเฉลี่ยก็คือ 1 ปี) และหมอไม่ได้จ่ายยาเพื่อให้คนไข้กินแล้วเบลอ เพราะนั่นเป็นผลข้างเคียงของยาที่อาจเจอได้ในบางคนและจำเป็นต้องปรึกษาหมอที่รักษาเพื่อปรับยารักษาใหม่ให้เหมาะสมไม่ว่าจะเป็นชนิดของยาและขนาดยา แต่เป้าหมายของการรักษาคือให้คนไข้กลับมาใช้ชีวิตได้เป็นปกติ และเมื่อรักษาครบตามระยะเวลาที่เหมาะสมคนไข้ควรจะหยุดยาได้และไม่กลับมามีอาการซึมเศร้าอีก
ขอร้องทุกคนที่มีความคิดแบบนี้ ว่าควรปรึกษาแพทย์ที่รักษาเสียก่อน ถ้าอยากหยุดยาจริงก็สามารถคุยกับหมอได้ จะได้ลองดูอาการ แต่ทั้งนี้ก็ยังต้องติดตามอาการกับหมออย่างใกล้ชิดต่อไปด้วยหากคิดจะหยุดยาในขณะที่ยังรักษาไม่นานพอ เพราะจากการรักษาคนไข้ที่ผ่านมาหลายปี มันก็สรุปได้ชัดเจนว่า คนไข้ที่หยุดยาเองในขณะที่โรคยังไม่หาย มักจะมีอาการแย่ลงและต้องกลับมาเริ่มต้นรักษากันใหม่
ตอบ โดยปกติคนไข้จะรู้สึกได้เองว่าอารมณ์ที่ดีขึ้น เพราะกว่าที่คนไข้จะเริ่มเข้ารับการรักษาก็ต้องผ่านอะไรมามากจนถึงจุดที่ทนไม่ไหว ซึ่งยาต้านซึมเศร้าก็ไม่ใช่ยาที่กินแล้วอาการจะหายได้หรือดีขึ้นในทันที ถ้าจะบอกว่าเป็นปรากฏการณ์ยาหลอก (Placebo Effect) ก็ต้องกินแล้วรู้สึกดีขึ้นทันที แต่ตัวยารักษาจริง ๆ คนไข้ที่ทานจะรู้ได้เองว่ามันต้องอาศัยเวลาในการออกฤทธิ์อย่างน้อย 2 สัปดาห์อาการถึงจะเริ่มดีขึ้น และจะเริ่มเห็นผลชัดเจนในสัปดาห์ที่ 4
ตอบ ยาแก้ซึมเศร้าหรือยาต้านซึมเศร้า ไม่ได้ทำให้ติดยา ถ้าขาดยาแล้วมีอาการไม่สบาย นอนไม่หลับ นั่นเป็นเพราะอาการของโรคที่ยังไม่หายไป (การติดยา หมายถึง ขาดยาไม่ได้ ต้องกินเรื่อย ๆ ถ้าหยุดจะรู้สึกกระวนกระวาย อยากได้ยามาก และต้องเพิ่มขนาดยาขึ้นเรื่อย ๆ) และการกินยาน้อยกว่าที่แพทย์สั่ง หรือกิน ๆ หยุด ๆ หรือกินต่อเมื่อมีอาการ จะทำให้มีโอกาสเกิดอาการกำเริบใหม่ได้ง่ายขึ้นและการรักษาจะยุ่งยากมากขึ้นตามไปด้วย
ตอบ ยาต้านซึมเศร้าไม่ได้กินแล้วจะเห็นผลในเวลาอันรวดเร็วเหมือนยาทั่วไป เช่น ยาแก้ปวด เพราะมันจะต้องใช้เวลาเพื่อให้ยาเข้าไปปรับสมดุลของสารเคมีต่าง ๆ ในสมองสักระยะหนึ่ง อาจใช้เวลา 1-2 สัปดาห์ แล้วอาการซึมเศร้าก็จะดีขึ้น และในระหว่างนี้การเพิ่มขนาดยาเองก็ไม่ได้อาการดีขึ้นหรือหายเร็วขึ้น แต่กลับจะยิ่งทำให้มีโอกาสเกิดผลข้างเคียงมากขึ้นแทน
ตอบ โดยทั่วไปแพทย์จะยังไม่ให้ผู้ป่วยมีลูกจนกว่าจะมั่นใจว่ารักษาโรคจนหายดีมาระยะหนึ่งแล้ว เพราะในช่วงหลังคลอดใหม่ ๆ มีหลายคนกลับมาเป็นซ้ำอีก และการทานยาในช่วงสามเดือนแรกของการตั้งครรภ์ยาที่ทานอยู่อาจมีผลต่อเด็กได้ด้วย แม้จะพบได้น้อยก็ตาม ดังนั้น แนะนำว่าถ้าไม่จำเป็นต้องรีบมีลูกจริง ๆ ก็ควรรอให้หายก่อนจะดีกว่า
ตอบ ศาสนาหรือธรรมะช่วยได้ในเรื่องเดียวคือ การให้ “สติ” เพราะเมื่อมีสติจะทำให้เกิดปัญญา รู้ทันปัญหา อารมณ์ และรู้ทางแก้ได้ (นั่นหมายความว่าถ้าเรามีสติ เราก็ไม่จำเป็นต้องเข้าวัดหรือต้องไปบวช) และสติที่ว่าก็ใช้ได้กับผู้ป่วยที่มีอาการเล็กน้อยเท่านั้น เพราะในระดับนี้การให้ธรรมะ การให้สติ การรับฟังปัญหาผู้ป่วย การให้คำปรึกษาหรือคำชี้แนะ ยังอาจพอช่วยให้อาการทุเลาได้ลงได้โดยไม่ต้องกินยา แต่ความเสี่ยงคือ ถ้าเลือกใช้วิธีเหล่านี้อย่างไม่ถูกต้อง มันอาจจะกลายเป็นตัวกระตุ้นไปให้ผู้ป่วยมีอาการหนักมากขึ้นกว่าเดิมหรือทำให้อาการกำเริบขึ้นมาได้ (เพราะมีหลายคนที่ไปบวชแล้วอาการแย่ลงกว่าเดิมก็มีให้เห็นมากมาย)
ดังนั้น แนะนำว่าไม่จะคุณจะมีอาการมากน้อยเพียงใดก็ควรเริ่มต้นจากการไปพบจิตแพทย์ก่อนเป็นอันดับแรก เพราะจะได้รู้ว่าเราป่วยเป็นโรคซึมเศร้าหรือเป็นแค่อารมณ์เศร้าธรรมดาที่หายได้เอง หรือถ้าเป็นก็จะได้รู้ว่าอยู่ในระดับใด แล้วต้องกินยาหรือไม่ เพราะแต่ละระดับการรักษาจะไม่เหมือนกัน และโรคนี้ก็เหมือนโรคทางจิตเวชอื่น ๆ ที่เมื่อเริ่มรักษาได้เร็วก็จะได้ผลดี ถ้ารักษาช้าหรือไปลองรักษาด้วยวิธีอื่น ๆ แบบผิดวิธีก็จะทำให้เสียโอกาส อาการแย่ลง และทำการรักษาได้ยากหรือนานขึ้น
เขียนและตรวจสอบเนื้อหาโดยทีมแพทย์ประจำเว็บไซต์เมดไทย (Medthai)
ปรับปรุงเนื้อหาเมื่อวันที่ 01 ส.ค. 2022