โรคเรื้อน
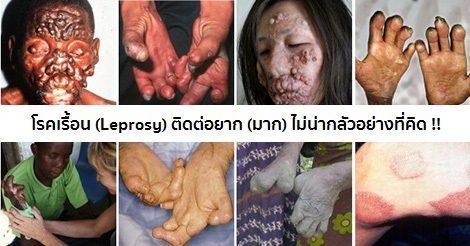
โรคเรื้อน (Leprosy หรือ Hansen’s disease – HD) บ้างเรียกว่า ขี้ทูต กุฏฐัง หูหนาตาเล่อ ไทกอ โรคใหญ่ โรคพยาธิ โรคผิดเนื้อ หรือเนื้อตาย เป็นโรคติดเชื้อแบคทีเรียชนิดหนึ่ง จัดเป็นโรคติดต่อเรื้อรังที่ติดต่อกันได้ยาก โดยจะก่อให้เกิดอาการของโรคที่ผิวหนังและเส้นประสาทส่วนปลายเป็นหลัก ในระยะแรกผู้ป่วยมักมีผื่นเดียวเป็นวงขาว ตรงกลางของผื่นไม่มีขน ไม่มีเหงื่อ และชา บางครั้งอาจตรวจพบเส้นประสาทบวมโตในบริเวณที่เป็นโรคเพียงข้างใดข้างหนึ่ง หากได้รับการรักษาจะหายได้เป็นปกติ แต่หากปล่อยทิ้งไว้เนิ่นเป็นปี ๆ โดยไม่รักษา โรคจะลุกลามอย่างช้า ๆ มีผื่นจำนวนมากขึ้น ลักษณะเป็นผื่นแดง ขอบเขตไม่ชัดเจน แล้วต่อมาจะหนาเป็นเม็ด เป็นตุ่มหรือเป็นแผ่น ผิวมักแดงเป็นมันเลื่อม ไม่เจ็บ ไม่คัน ไม่ชา ผื่นตุ่มเหล่านี้จะขึ้นกระจายทั้งสองข้างของร่างกาย ขนคิ้วร่วง และขาบวม ในระยะท้ายของโรค ผิวหนังจะเห่อหนา และมีเส้นประสาทบวมโตพร้อมกันทั้งสองข้างของร่างกาย ทำให้มีอาการชา นิ้วมือนิ้วเท้างอ เหยียดไม่ออก มือหงิก นิ้วกุด เท้าตก หรือตาบอด และอาจทำให้จมูกแหว่งจากอาการอักเสบของเยื่อบุจมูกตั้งแต่ในระยะแรก ๆ ในระยะนี้ แม้จะรักษาให้หายจากโรคได้ แต่ก็ไม่สามารถแก้ไขความพิการดังกล่าวได้
โรคเรื้อนเป็นโรคที่พบได้บ่อยในประเทศกำลังพัฒนาและประเทศด้อยพัฒนา ส่วนประเทศที่พัฒนาแล้วอย่างประเทศทางยุโรปและสหรัฐอเมริกาแทบจะไม่พบว่ามีรายงานโรคนี้ ยกเว้นในกลุ่มผู้อพยพและผู้เดินทางมาจากถิ่นอื่น โดยมีรายงานในช่วงระหว่างปี พ.ศ.2547-2553 ว่า พบอัตราการเกิดของโรคเรื้อนลดลงทั่วโลก โดยในปี พ.ศ 2553 พบรายงานของโรคนี้ 228,474 ราย โดย 95% ของโรค พบในประเทศแถบแอฟริกาและเอเชียแถบบังกลาเทศ อินเดีย ศรีลังกา และฟิลิปปินส์ ส่วนในประเทศไทยโรคเรื้อนเป็นโรคที่พบได้ในทุกภาคของประเทศ แต่จะพบได้มากทางภาคอีสาน ปัจจุบันพบได้น้อยลง โดยในปี พ.ศ.2547 พบความชุกของโรคนี้เพียง 0.23 ราย ต่อประชากร 10,000 คน ส่วนข้อมูลจากสถาบันราชประชาสมาสัย กรมควบคุมโรค กระทรวงสาธารณสุข พบอัตราความชุกของโรคเมื่อวันที่ 31 ธันวาคม พ.ศ.2553 ลดลงเหลือเพียง 0.11 ราย ต่อประชากร 10,000 คน ซึ่งไม่ถือว่าเป็นปัญหาทางด้านสาธารณสุขตามที่องค์การอนามัยโลกได้กำหนดไว้
สาเหตุของโรคเรื้อน
โรคนี้เกิดจากการติด “เชื้อโรคเรื้อน” ซึ่งเป็นแบคทีเรียที่มีชื่อว่า “ไมโคแบคทีเรียมเลเพร” (Mycobacterium leprae) เป็นแบคทีเรียที่อยู่ในกลุ่มเดียวกับแบคทีเรียที่ทำให้เกิดวัณโรค สามารถก่อให้เกิดโรคได้เฉพาะในคนหรือสัตว์บางชนิดเท่านั้น เช่น ตัวนิ่มเก้าลาย และลิงบางชนิด หากเชื้อโรคเรื้อนออกมาอยู่นอกตัวคนหรือสัตว์จะไม่สามารถมีชีวิตอยู่ได้ในธรรมชาติ
โรคนี้เป็นโรคที่ติดต่อกันได้ยาก ส่วนวิธีการติดต่อในปัจจุบันไม่ทราบแน่ชัด แต่จากหลักฐานข้อมูลทางการแพทย์สันนิษฐานว่า โรคนี้อาจติดต่อกันโดย
- ติดเชื้อมาจากการสัมผัสทางผิวหนังหรือสูดเข้าทางเดินหายใจ (แต่จากการศึกษาแทบไม่พบว่าการสัมผัสผ่านผิวหนังของคนที่เป็นโรคนี้จะทำให้ติดเชื้อได้) เนื่องจากเป็นโรคที่ติดต่อกันได้ยาก ผู้ติดเชื้อจะต้องอยู่ใกล้ชิดกับผู้ป่วยโรคเรื้อน (ในระยะติดต่อ) เป็นเวลานาน จึงจะได้รับเชื้อเข้าสู่ร่างกาย อย่างในประเทศที่มีความชุกของโรคเรื้อนสูง ก็พบว่าการอาศัยอยู่ในบ้านเดียวกับคนที่เป็นโรคเรื้อนจะทำให้มีโอกาสเป็นโรคได้ประมาณ 10% ส่วนในประเทศที่มีความชุกของโรคบางเบา การอาศัยอยู่ใกล้ชิดกันจะมีโอกาสเป็นโรคได้เพียง 1% เท่านั้น และสำหรับแพทย์ พยาบาล หรือผู้ที่ต้องดูแลผู้ป่วยโรคเรื้อนนั้นไม่พบว่ามีความเสี่ยงต่อการเป็นโรคเรื้อน
- ติดมาทางน้ำมูก น้ำลาย และเสมหะ โดยพบว่าผู้ป่วยที่เป็นโรคนี้แล้วไม่ได้รับการรักษา จะตรวจพบว่ามีเชื้ออยู่ในน้ำมูกมากถึงสิบล้านตัว นอกจากนี้ในพื้นที่ที่มีความชุกของโรคสูง ยังตรวจพบเชื้อชนิดนี้อยู่ในจมูกของคนที่ไม่มีอาการของโรคด้วย แต่พบได้ในปริมาณเพียงเล็กน้อย
- ติดเข้าสู่ร่างกายจากทางบาดแผล
- ติดเชื้อมาจากดิน เนื่องจากพบโรคนี้ได้มากในเขตชนบท อย่างในประเทศอินเดียเองก็ไม่พบโรคนี้ในเขตเมืองที่เจริญแล้ว อีกทั้งยังพบว่ามีเชื้อโรคอยู่ในดินในพื้นที่ที่มีความชุกของโรคสูง รวมทั้งโรคเรื้อนที่พบในเด็กก็มักจะมีอาการแสดงปรากฏที่บริเวณต้นขาและก้น ซึ่งเป็นบริเวณที่เด็กสัมผัสกับดินบ่อย ๆ
- ติดมาจากแมลง เนื่องจากมีหลักฐานพบว่าในบริเวณที่มีคนเป็นโรคนี้ จะพบเชื้อโรคอยู่ในยุงและในตัวเรือด และจากการทดลองในห้องปฏิบัติการก็พบว่า หนูสามารถติดเชื้อมาจากยุงได้
อนึ่ง เมื่อเชื้อโรคเรื้อนเข้าสู่ร่างกายแล้วจะเข้าไปอาศัยอยู่เซลล์เม็ดเลือดขาวที่มีหน้าที่เก็บกินเชื้อโรค และแบ่งตัวเพิ่มจำนวนต่อ ๆ ไปได้ และเชื้อโรคจะเข้าไปเกาะเซลล์พี่เลี้ยงเส้นประสาทชนิดชวานน์เซลล์ (Schwann cell) ทำให้เซลล์เหล่านี้ตาย จึงส่งผลให้เส้นประสาทเสียหายตามมามากขึ้น และในขณะเดียวกัน ร่างกายก็จะส่งเม็ดเลือดขาวชนิดต่าง ๆ เข้ามาทำลายและเก็บกินเชื้อโรค เมื่อมีเซลล์เข้ามาที่เส้นประสาทมาก ๆ จึงทำให้เส้นประสาทดูมีขนาดใหญ่ขึ้น ทั้ง ๆ ที่ได้สูญเสียการทำงานไปแล้ว
ระยะฟักตัวของโรคเรื้อน คือตั้งแต่รับเชื้อจนกระทั่งแสดงอาการจะใช้เวลาประมาณ 3-7 ปี (ต่ำสุดคือ 6 เดือน ถึง 40 ปี)
ผู้ที่ได้รับเชื้อไม่จำเป็นต้องกลายเป็นโรคเรื้อนทุกราย ทั้งนี้ขึ้นอยู่กับภูมิคุ้มกันของร่างกายเป็นหลัก ถ้าร่างกายมีภูมิคุ้มกันเป็นปกติก็มักจะหายได้เองหรือมีอาการอย่างอ่อน (ไม่ร้ายแรง) แต่ถ้ามีภูมิคุ้มกันผิดปกติก็อาจเป็นโรคชนิดร้ายแรงได้
เชื้อโรคเรื้อนไม่สามารถก่อให้เกิดโรคในคนได้ง่ายนัก เนื่องจากเชื้อมีความรุนแรงไม่มาก (ผู้ที่รับเชื้อโรคเรื้อน 100 คน จะมีโอกาสป่วยเป็นโรคเรื้อนเพียง 3-5 คนเท่านั้น) ถ้าผู้ได้รับเชื้อมีสุขภาพแข็งแรงและมีภูมิคุ้มกันที่ดีก็จะไม่เกิดอาการของโรค
ชนิดของโรคเรื้อน
โรคเรื้อนสามารถแบ่งออกเป็นหลายชนิด ขึ้นอยู่กับระดับความแข็งแรงของภูมิคุ้มกันของผู้ป่วยแต่ละคนที่ตอบสนองต่อเชื้อ ได้แก่
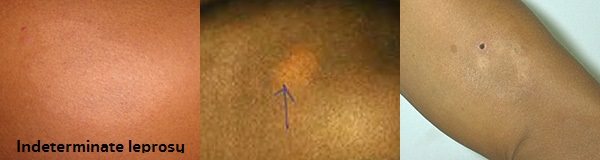
- โรคเรื้อนไม่ทราบชนิด (Indeterminate leprosy) เป็นโรคเรื้อนในระยะเริ่มแรก อาการแสดงยังไม่ชัดเจน ส่วนใหญ่จะหายไปได้เองภายใน 2-3 เดือน แต่ผู้ป่วยบางรายอาจมีอาการคงที่อยู่นาน และบางรายอาจแปรเปลี่ยนเป็นโรคเรื้อนชนิดอื่น ๆ
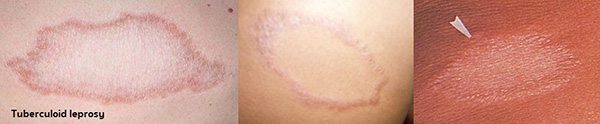
- โรคเรื้อนชนิดทูเบอร์คูลอยด์ (Tuberculoid leprosy) เป็นชนิดที่พบได้บ่อยที่สุดในบ้านเรา ผู้ป่วยจะมีภูมิคุ้มกันต่อโรคนี้ในขนาดปานกลาง แต่ไม่สามารถขจัดเชื้อออกไปได้หมด เชื้อโรคนี้สามารถเจริญได้ช้า ๆ ทำให้ผิวหนังชาและมีการทำลายเส้นประสาทตั้งแต่ในระยะแรก โรคเรื้อนชนิดนี้จะตรวจไม่ค่อยพบเชื้อและไม่ติดต่อไปยังผู้อื่น การอักเสบมักจะบรรเทาได้เองภายใน 1-3 ปี แต่อาจมีอาการพิกลพิการได้
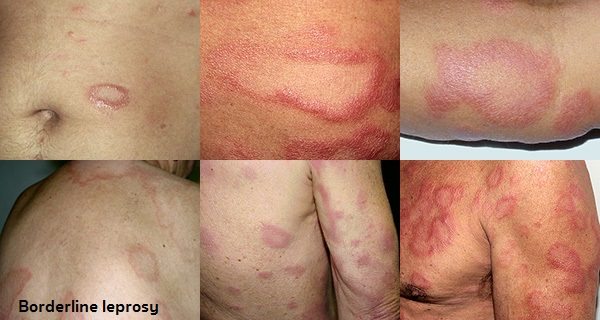
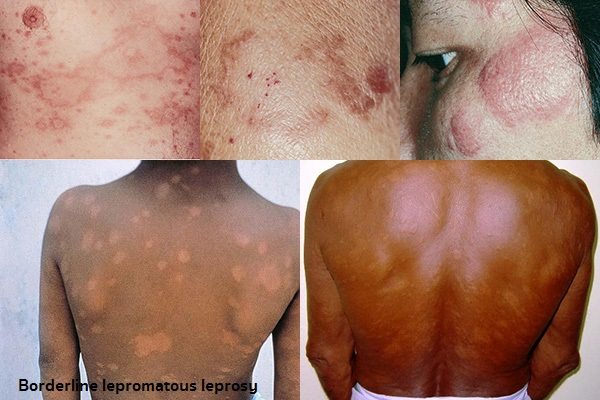
- โรคเรื้อนชนิดก้ำกึ่ง (Borderline leprosy) ผู้ป่วยจะมีภูมิคุ้มกันต่อโรคนี้น้อยกว่าโรคเรื้อนชนิดทูเบอร์คูลอยด์ แต่มากกว่าชนิดเลโพรมาตัส ส่วนอาการและความรุนแรงจะก้ำกึ่งระหว่างชนิดทูเบอร์คูลอยด์กับชนิดเลโพรมาตัส โรคเรื้อนชนิดนี้อาจตรวจพบเชื้อได้บ้าง แต่สามารถติดต่อไปยังผู้อื่นได้
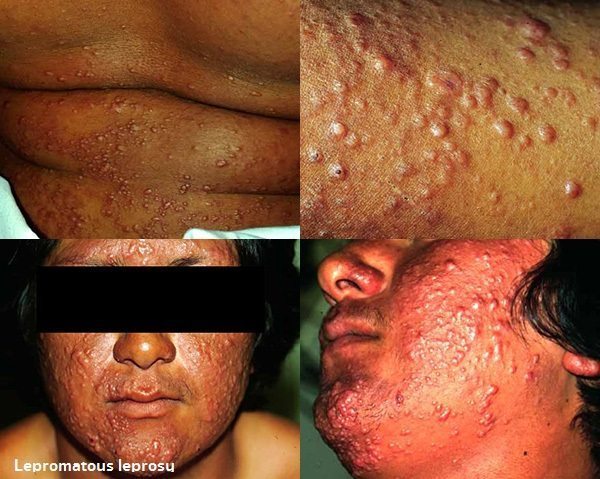
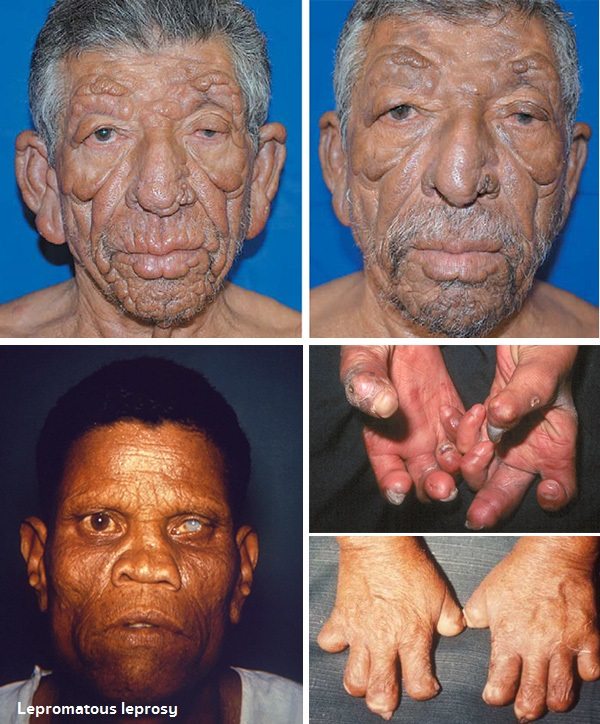
- โรคเรื้อนชนิดเลโพรมาตัส (Lepromatous leprosy) ผู้ป่วยจะไม่มีภูมิคุ้มกันต่อโรคนี้เลย หรือถ้ามีก็มีน้อยมาก เชื้อโรคเรื้อนสามารถแบ่งตัวเป็นล้าน ๆ ตัว และแพร่กระจายไปทั่วร่างกาย ทำให้ตรวจพบเชื้อได้ง่าย จัดเป็นชนิดร้ายแรงและติดต่อได้ง่ายที่สุด เส้นประสาทของผู้ป่วยจะถูกทำลายในระยะท้ายของโรค
นอกจากนี้ยังมีอาการที่ก้ำกึ่งระหว่างชนิดดังกล่าว ซึ่งแบ่งออกได้เป็นอีก 2 กลุ่ม เรียงตามลำดับความรุนแรงจากน้อยไปหามาก คือ
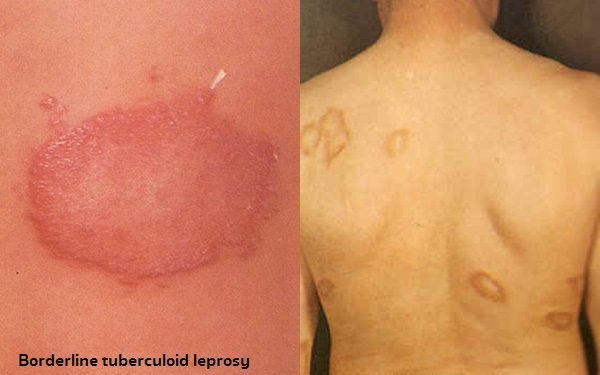
- โรคเรื้อนชนิดก้ำกึ่งทูเบอร์คูลอยด์ (Borderline tuberculoid leprosy) เป็นชนิดที่มีความรุนแรงระหว่างชนิดทูเบอร์คูลอยด์กับชนิดก้ำกึ่ง แต่ค่อนไปทางชนิดทูเบอร์คูลอยด์
- โรคเรื้อนชนิดก้ำกึ่งเลโพรมาตัส (Borderline lepromatous leprosy) เป็นชนิดที่มีความรุนแรงระหว่างชนิดก้ำกึ่งกับชนิดเลโพรมาตัส แต่ค่อนไปทางชนิดเลโพรมาตัส
อาการของโรคเรื้อน
- ระยะแรก หรือ โรคเรื้อนไม่ทราบชนิด (Indeterminate leprosy) ผิวหนังจะเป็นวงขาวหรือสีจาง ขอบไม่ชัดเจน ผิวหนังในบริเวณนี้จะมีขนร่วงและเหงื่อออกน้อยกว่าปกติ แต่ยังไม่ค่อยรู้สึกชาและเส้นประสาทยังเป็นปกติ มักพบได้ที่หลัง ก้น แขนและขา ในระยะนี้ผู้ป่วยส่วนใหญ่จะหายได้เองภายใน 2-3 เดือน แต่ผู้ป่วยบางรายอาจมีอาการคงที่อยู่นาน หรืออาจมีอาการเปลี่ยนแปลงเป็นโรคเรื้อนชนิดอื่น ๆ
- โรคเรื้อนชนิดทูเบอร์คูลอยด์ (Tuberculoid leprosy) ส่วนมากผู้ป่วยจะมีผื่นเดียวเป็นวงสีขาวหรือสีจางมีขอบชัดเจน หรือเป็นวงสีขาวมีขอบแดงนูนเล็กน้อย หรือเป็นวงสีขาวมีขอบนูนแดงหนาเป็นปื้น อาจมีสะเก็ดเล็กน้อยหรือไม่มีก็ได้ ผื่นมีขนาดเส้นผ่าศูนย์กลางตั้งแต่ 1-10 เซนติเมตร ตรงกลางของผื่นจะไม่มีขน ไม่มีเหงื่อ และชา ถ้าหยิกหรือใช้เข็มแทงจะไม่รู้สึกเจ็บ หรือถ้าใช้สำลีแตะจะไม่มีความรู้สึก มักพบได้บ่อยที่บริเวณหน้า ลำตัว และก้น โรคเรื้อนชนิดนี้จะตรวจไม่ค่อยพบเชื้อและไม่ติดต่อไปยังผู้อื่น บางครั้งอาจตรวจพบเส้นประสาทบวมโตที่ใต้ผิวหนังในบริเวณที่เป็นโรค หรืออาจคลำได้เส้นประสาทอัลนา (Ulnar nerve) ที่บริเวณด้านในของข้อศอก หรือเส้นประสาทที่ขาพับ (Peroneal nerve) ตรงบริเวณใต้หัวเข่าด้านนอก หรือเส้นประสาทใหญ่ใต้หู (Great auricular nerve) ตรงด้านข้างของคอ จะมีลักษณะเป็นเส้นแข็ง ๆ และอาจมีอาการเจ็บปวดร่วมด้วย ส่วนมากจะตรวจพบเส้นประสาทบวมโตเพียงซีกใดซีกหนึ่งของร่างกายเท่านั้น

- โรคเรื้อนชนิดก้ำกึ่งทูเบอร์คูลอยด์ (Borderline tuberculoid leprosy) อาการทางผิวหนังจะคล้าย ๆ กับชนิดทูเบอร์คูลอยด์ แต่จะมีจำนวนผื่นมากกว่า การตรวจเชื้อจากผิวหนังจะพบได้บ้าง แต่ยังไม่มากนัก

- โรคเรื้อนชนิดก้ำกึ่ง (Borderline leprosy) ผิวหนังจะขึ้นผื่นเป็นรูปวงแหวนหรือวงรี ขอบนูนแดงหนาเป็นมัน ขอบด้านในจะชัดเจนกว่าขอบด้านนอก ตรงกลางของผื่นจะไม่มีขน ไม่มีเหงื่อออกแบบเดียวกับชนิดทูเบอร์คูลอยด์ และจะชาน้อยกว่าชนิดทูเบอร์คูลอยด์ การตรวจเชื้อจากผิวหนังจะพบได้บ้าง แต่ยังไม่มากนัก และสามารถติดต่อไปยังผู้อื่นได้

- โรคเรื้อนชนิดก้ำกึ่งเลโพรมาตัส (Borderline lepromatous leprosy) และโรคเรื้อนชนิดเลโพรมาตัส (Lepromatous leprosy) จะมีลักษณะคล้ายกัน ต่างกันที่จำนวนและการกระจายของรอยโรค และจำนวนของเชื้อที่ตรวจพบจากผิวหนังเยื่อบุจมูก โดยผิวหนังของผู้ป่วยจะมีลักษณะเป็นผื่นแดง ขอบเขตไม่ชัดเจน แล้วต่อมาจะหนาเป็นเม็ด เป็นตุ่มหรือเป็นแผ่น ผิวมักแดงเป็นมันเลื่อม ไม่เจ็บ ไม่คัน ไม่ชา ผื่นตุ่มเหล่านี้จะขึ้นกระจายทั้งสองข้างของร่างกาย พบขึ้นบ่อยตามใบหน้า ใบหู ลำตัว ข้อศอก ข้อเข่า และก้น ขนคิ้วส่วนนอกหรือหางคิ้วมักจะร่วง และขาบวม ในระยะท้ายของโรค ผิวหนังจะเห่อหนา มีลักษณะหูหนาตาเล่อ และมีเส้นประสาทบวมโตพร้อมกันทั้งสองข้างของร่างกาย โดยเส้นประสาทที่พบได้บ่อย คือ เส้นประสาทอัลนา (Ulnar nerve) และเส้นประสาทใหญ่ใต้หู (Great auricular nerve) ทำให้มีอาการชา นิ้วมือนิ้วเท้างอ เหยียดไม่ออก มือหงิก นิ้วกุด เท้าตก หรือตาบอด ส่วนเยื่อบุจมูกที่มักมีอาการอักเสบมาตั้งแต่ในระยะแรก ๆ (ทำให้มีอาการคันจมูก น้ำมูกมีเลือดปน) ต่อมาจะมีแผลเปื่อยที่ผนังกั้นจมูก จนทำให้จมูกแหว่งได้ นอกจากนี้ยังมักจะมีการอักเสบของกระจกตาและเยื่อบุในช่องปากร่วมด้วย โรคเรื้อนชนิดนี้มักตรวจพบเชื้อจำนวนมาก แพร่กระจายโรคให้ผู้อื่นได้ง่าย มีภาวะแทรกซ้อนรุนแรง ถ้าไม่ได้รับการรักษา ผู้ป่วยอาจเสียชีวิตภายใน 10-20 ปี



อนึ่ง ผู้ป่วยแต่ละรายอาจเริ่มต้นด้วยอาการชนิดใดชนิดหนึ่งระหว่างชนิดทูเบอร์คูลอยด์กับชนิดก้ำกึ่งก็ได้ แต่เมื่อภูมิคุ้มกันของผู้ป่วยเปลี่ยนไป โรคจะเปลี่ยนจากชนิดหนึ่งไปเป็นอีกชนิดหนึ่งได้ ยกเว้นในผู้ป่วยที่เริ่มจากชนิดเลโพรมาตัส อาการจะไม่เปลี่ยนแปลงไปเป็นชนิดที่มีความรุนแรงน้อยกว่า
อาการทั้งหมดที่กล่าวมานี้เกิดจากการที่เชื้อเข้าไปทำลายเนื้อเยื่อต่าง ๆ โดยตรง แต่ยังมีอาการบางอย่างที่เกิดจากปฏิกิริยาของระบบภูมิคุ้มกันต้านทานโรคของร่างกายที่พยายามจะกำจัดเชื้อนี้ออกไปนั่นคือ ภาวะโรคเห่อ หรือ อาการเห่อ (Leprosy Reaction) ซึ่งเป็นการอักเสบที่เกิดขึ้นอย่างเฉียบพลันในผู้ป่วยโรคเรื้อน อาการแสดงที่พบได้ชัดเจนคือ บวมแดง ร้อน แต่ถ้าอาการอักเสบเกิดที่เส้นประสาทจะมีการสูญเสียหน้าที่ของเส้นประสาทนั้น ๆ และบางครั้งอาจมีอาการปวดร่วมด้วย
- ภาวะโรคเห่อชนิดที่ 1 หรือ ภาวะโรคเห่อชนิดผื่นแดง (Type 1 Lepra reaction หรือ Reversal reaction – RR) มักพบในผู้ป่วยโรคเรื้อนชนิดก้ำกึ่ง ส่วนชนิดเลโพรมาตัสจะไม่พบอาการแบบนี้ โดยมีอาการที่แสดงคือ ผื่นที่ผู้ป่วยมีอยู่แล้วจะเกิดการอักเสบ มีผื่นเกิดขึ้นมาใหม่อีกหลังจากรับประทานยา มีการอักเสบของเส้นประสาทส่วนปลายโดยเฉพาะที่แขน ทำให้มีอาการเจ็บปวดมาก ถ้าไม่ได้รับการรักษาอย่างทันท่วงที อาจทำให้เส้นประสาทเสียหายอย่างถาวร มีอาการมือตกใช้การไม่ได้ (ถ้าเป็นที่เส้นประสาทแขน) หรือมีอาการเท้าตกใช้การไม่ได้ (ถ้าเป็นที่เส้นประสาทขา) อาการที่เกิดขึ้นเหล่านี้ไม่ได้แปลว่ายาที่ใช้รักษาไม่ได้ผล
- ภาวะโรคเห่อชนิดที่ 2 หรือ ภาวะโรคเห่อชนิดตุ่มอักเสบ (Type 2 Lepra reaction หรือ Erythema nodosum leprosum – ENL) เป็นปฏิกิริยาอาการที่ส่วนใหญ่เกิดในผู้ป่วยโรคเรื้อนชนิดเลโพรมาตัสและโรคเรื้อนชนิดก้ำกึ่งเลโพรมาตัส แทบจะไม่เกิดในชนิดอื่น ๆ โดยผู้ป่วยจะมีตุ่มนูนสีแดงที่เจ็บเกิดขึ้นเป็นกลุ่ม ๆ มีไข้ มีเส้นประสาทส่วนปลายอักเสบ อัณฑะอักเสบ และผนังลูกตาชั้นกลางอักเสบ
- อาการลูซิโอ (Lucio’s phenomenon) พบได้เฉพาะผู้ป่วยในประเทศเม็กซิโกและแถบทะเลแคริบเบียน ซึ่งผู้ป่วยจะมีแผลเป็นหลุมขนาดใหญ่หลาย ๆ อันอยู่รวมกันเป็นกลุ่ม โดยเฉพาะที่ขา ทำให้มีโอกาสติดเชื้อแบคทีเรียอื่น ๆ แทรกซ้อนได้ ซึ่งแผลจะเป็นชนิดเรื้อรังและหายได้ยาก (อาการนี้ยังไม่มียาที่ใช้รักษา การรักษามีเพียงแต่การดูแลรักษาแผลไปตามอาการและให้ยาปฏิชีวนะเพื่อฆ่าเชื้อเมื่อมีการติดเชื้อแบคทีเรียแทรกซ้อน)
สาเหตุที่ผู้ป่วยโรคเรื้อนไม่ยอมมารับการรักษา อาจเกิดจากปัจจัยต่อไปนี้หรือทั้งสองปัจจัยร่วมกัน คือ
- คนส่วนใหญ่ไม่ค่อยรู้จักโรคเรื้อนและให้ความสนใจเกี่ยวกับโรคนี้ลดลง เพราะมีคนเป็นโรคนี้น้อยลงเรื่อย ๆ จนกระทั่งบางคนที่เริ่มมีอาการในระยะแรกก็ยังไม่รู้ว่าตัวเองเป็นโรคเรื้อน
- ไม่ทราบว่าตัวเองเป็นโรค เนื่องจากผื่นในระยะแรกมักมองเห็นได้ไม่ชัดเจน และไม่มีอาการเจ็บหรือคัน หากเกิดผื่นขึ้นในตำแหน่งที่ผู้ป่วยมองไม่เห็นเช่นที่หลังหรือก้น ผู้ป่วยก็จะไม่มารับการรักษา
- ไม่กล้ามารับการรักษา เพราะกลัวว่าผู้อื่นจะรู้ว่าตัวเองเป็นโรคเรื้อนหรือกลัวว่าจะเป็นที่รังเกียจหรือถูกไล่ออกจากงาน
ด้วยความเชื่อความเข้าใจผิด ๆ เกี่ยวกับโรคเรื้อนที่ได้รับการบอกเล่าต่อ ๆ กันมา จึงทำให้ผู้ป่วยที่เป็นโรคนี้ได้รับความทุกข์ทรมานจากการถูกรังเกียจจากคนรอบข้าง ทั้ง ๆ ที่โรคนี้ไม่ใช่โรคที่ติดต่อกันได้ง่าย ๆ นี่จึงเป็นสาเหตุที่ทำให้ผู้ป่วยโรคเรื้อนท้อถอย หมดกำลังใจที่จะไปรับการรักษา และผู้ป่วยต้องหลบซ่อนตัวไม่ให้ใครรู้ว่าเป็นโรคเรื้อนเพราะกลัวถูกรังเกียจ
ภาวะแทรกซ้อนของโรคเรื้อน
ผู้ป่วยโรคเรื้อน ถ้าไม่ได้รับการรักษาและปล่อยให้โรคดำเนินไปเรื่อย ๆ อาจทำให้เกิดผลข้างเคียงหรือภาวะแทรกซ้อนและมีความพิการต่าง ๆ เกิดขึ้นดังต่อไปนี้
- ผู้ป่วยบางรายอาจเกิดฝีขึ้นที่เส้นประสาทได้ โดยเฉพาะที่บริเวณแขน ทำให้มีอาการปวดบวมแดงเหมือนฝีทั่วไป การรักษาคือต้องผ่าตัดเอาหนองออกเท่านั้น
- ถ้าไม่ได้รับการรักษา เส้นประสาทจะถูกทำลาย ทำให้มือเท้าชา กล้ามเนื้อมือเท้าอ่อนแรง กล้ามเนื้อฝ่ามือและหนังมือลีบ นิ้วมือหงิกงอผิดรูป ใช้การไม่ได้ ข้อมือตก เดินเท้าตก
- ผู้ป่วยจะมีอาการชาที่ผิวหนังส่วนที่เส้นประสาทไปเลี้ยง โดยไม่รู้สึกถึงความร้อนความเย็น ไม่รู้สึกถึงการแตะต้องตัวหรือรู้สึกเจ็บปวด จึงทำให้ผู้ป่วยเกิดแผลได้ง่าย โดยเฉพาะที่มือและเท้า ซึ่งอาจทำให้ติดเชื้อแบคทีเรียแทรกซ้อน ถ้าไม่ได้รับการดูแลที่ถูกต้องก็อาจลุกลามเน่าเปื่อยทำให้นิ้วมือนิ้วเท้ากุดหายไปได้
- ในผู้ป่วยโรคเรื้อนชนิดเลโพรมาตัส เชื้อแบคทีเรียจะเข้าไปทำลายเยื่อบุโพรงจมูก ทำให้ผู้ป่วยมีอาการคันจมูก คัดแน่นจมูก มีเลือดกำเดาไหลหรือน้ำมูกมีเลือดปน ถ้าไม่ได้รับการรักษา เมื่อเวลาผ่านไปกระดูกอ่อนของจมูกจะถูกทำลาย ทำให้ผู้ป่วยไม่มีสันจมูกหรือแม้กระทั่งจมูกหายไป (จมูกแหว่ง)
- ถ้าเส้นประสาทที่หน้าถูกทำลาย จะส่งผลให้ประสาทรับความรู้สึกของดวงตาเสียไปด้วย เมื่อไม่มีความรู้สึกเจ็บปวด หลับตาไม่ได้ ถ้าฝุ่นเข้าตาหรือโดนอะไรที่ทำให้เป็นแผลที่ดวงตาก็จะไม่มีความรู้สึก ผู้ป่วยจึงอาจปล่อยทิ้งไว้จนกระทั่งเกิดการติดเชื้อแบคทีเรียแทรกซ้อน กลายเป็นแผลที่ลึก กระจกตาขุ่นมัว ส่งผลให้ตาบอดในที่สุด นอกจากนี้ในผู้ป่วยโรคเรื้อนชนิดเลโพรมาตัสและชนิดก้ำกึ่งเลโพรมาตัส จะเกิดปฏิกิริยาที่ทำให้ผนังลูกตาชั้นกลางอักเสบ ซึ่งทำให้เกิดเป็นโรคต้อกระจกและโรคต้อหินได้ (สาเหตุหลักของโรคตาบอดในประเทศด้อยพัฒนา ส่วนหนึ่งมาจากโรคเรื้อนทั้งสองชนิดนี้)
- ในผู้ป่วยโรคเรื้อนชนิดเลโพรมาตัสและชนิดก้ำกึ่งเลโพรมาตัส อาจทำให้เกิดอัณฑะอักเสบ ซึ่งทำให้เป็นหมันได้ แต่มักไม่ทำให้เกิดโรคต่อรังไข่ เพราะรังไข่เป็นอวัยวะที่อยู่ภายใน ไม่ได้อยู่ภายนอกติดกับผิวหนังเหมือนอัณฑะ
- ผู้ป่วยโรคเรื้อนชนิดเลโพรมาตัสจะเสี่ยงต่อการติดเชื้อวัณโรคได้ง่าย เนื่องจากร่างกายมีภูมิคุ้มกันต่ำ
- นอกจากนี้ยังอาจมีการทำลายของกระดูก หรือมีอาการทางไตร่วมด้วย เป็นต้น
การวินิจฉัยโรคเรื้อน
แพทย์สามารถวินิจฉัยโรคเรื้อนได้จากอาการ และอาการแสดงทางคลินิกต่าง ๆ (ตรวจพบรอยโรคผิวหนังที่มีลักษณะเฉพาะของโรคเรื้อน รอยโรคมีอาการชา และพบว่ามีเส้นประสาทโต) ร่วมกับขูดหรือกรีดผิวหนัง (Slit skin smear) ใส่บนแผ่นกระจกใส แล้วนำไปทำการย้อมด้วยสีทนกรดหรือแอซิดฟาสต์ (Acid fast stain) เช่นเดียวกับการตรวจเชื้อวัณโรค ถ้าพบว่าเป็นชนิดเลโพรมาตัสและชนิดก้ำกึ่ง มักจะพบเชื้อโรคเรื้อน แต่ถ้าเป็นโรคเรื้อนชนิดทูเบอร์คูลอยด์ อาจจะตรวจไม่พบเชื้อ
นอกจากนี้ แพทย์อาจผ่าตัดชิ้นเนื้อของผิวหนังและเส้นประสาทที่บวมโตไปตรวจดูด้วยกล้องจุลทรรศน์หรือที่เรียกว่า การตรวจชิ้นเนื้อ (Biospy) หรืออาจทดสอบทางผิวหนังที่เรียกว่า การทดสอบเลโพรมิน (Lepromin test) ซึ่งจะให้ผลบวกในผู้ป่วยชนิดทูเบอร์คูลอยด์ และให้ผลลบในผู้ป่วยชนิดเลโพรมาตัส ทั้งนี้การที่ต้องแยกผู้ป่วยให้ชัดเจนก็เพราะว่าชนิดของยาและระยะเวลาที่ใช้รักษาแตกต่างกัน
วิธีรักษาโรคเรื้อน
หากสงสัยว่าเป็นโรคเรื้อน เช่น พบผื่นเป็นวงด่างขาว มีอาการชาที่ผื่น (ซึ่งเข็มแทงไม่เจ็บ) หรือแม้ว่าจะไม่มีผื่นปรากฏให้เห็น แต่มีความรู้สึกรับสัมผัสที่ผิวหนังลดลงจากการสัมผัสความร้อนความเย็น, หรือมีผื่นหรือตุ่มขึ้นที่ใบหน้า ใบหูสองข้าง หรือส่วนอื่น ๆ ซึ่งเป็นแบบเรื้อรังหรือใช้ยาทาเป็นเดือน ๆ แล้ว แต่อาการยังไม่ดีขึ้น ควรรีบไปพบแพทย์ที่โรงพยาบาลเพื่อตรวจวินิจฉัยและรับการรักษาที่ถูกต้องต่อไป ถ้าพบว่าเป็นโรคเรื้อน แพทย์จะให้ยารักษาโรคเรื้อน ซึ่งมีให้เลือกใช้อยู่ 3 ชนิด ได้แก่ แดปโซน (Dapsone) หรือดีดีเอส (DDS – Diaminodiphenyl sulfone), ไรแฟมพิซิน (Rifampicin) และโคลฟาซิมีน (Clofazimine) ซึ่งมีชื่อทางการค้า เช่น แลมพรีน (Lamprene) โดยแพทย์จะเลือกใช้ให้เหมาะกับชนิดและความรุนแรงของโรคเรื้อน ซึ่งพอจะสรุปได้ดังนี้
- ประเภทที่ตรวจไม่พบเชื้อหรือมีเชื้อน้อยมากจนตรวจไม่พบ (Paucibacillary leprocy – PB) ได้แก่ โรคเรื้อนไม่ทราบชนิด โรคเรื้อนชนิดทูเบอร์คูลอยด์ และโรคเรื้อนชนิดก้ำกึ่งทูเบอร์คูลอยด์ แพทย์จะให้รับประทานยาแดปโซน (Dapsone) ในขนาด 100 มิลลิกรัม (สำหรับเด็กให้ใช้ในขนาด 1-2 มิลลิกรัม/กิโลกรัม) วันละ 1 ครั้ง ทุกวัน ร่วมกับยาไรแฟมพิซิน (Rifampicin) ในขนาด 600 มิลลิกรัม (สำหรับเด็กให้ใช้ในขนาด 10 มิลลิกรัม/กิโลกรัม) เดือนละ 1 ครั้ง นาน 6 เดือน ถ้าครบ 6 เดือนแล้วยังตรวจพบว่ามีอาการกำเริบ ต้องใช้ต่อไปอีก 6 เดือน หลังจากนั้นผู้ป่วยควรตรวจร่างกายและตรวจเชื้ออย่างน้อยปีละ 1 ครั้ง เป็นเวลา 3 ปี
- ประเภทเชื้อมาก (Multbacillary leprocy – MB) ได้แก่ โรคเรื้อนชนิดก้ำกึ่ง โรคเรื้อนชนิดก้ำกึ่งเลโพรมาตัส และโรคเรื้อนชนิดเลโพรมาตัส แพทย์จะให้รับประทานยาไรแฟมพิซิน (Rifampicin) ในขนาด 600 มิลลิกรัม (สำหรับเด็กให้ใช้ในขนาด 10 มิลลิกรัม/กิโลกรัม) ร่วมกับยาโคลฟาซิมีน (Clofazimine) ในขนาด 300 มิลลิกรัม (สำหรับเด็กที่มีอายุต่ำกว่า 5 ปี ให้ใช้ในขนาด 100 มิลลิกรัม ส่วนเด็กอายุ 6-14 ปี ให้ใช้ในขนาด 150-200 มิลลิกรัม และตั้งแต่อายุ 15 ปีขึ้นไป ให้ใช้ในขนาด 300 มิลลิกรัม) เดือนละ 1 ครั้ง และให้รับประทานยาแดปโซน (Dapsone) ในขนาด 100 มิลลิกรัม (สำหรับเด็กให้ใช้ในขนาด 1-2 มิลลิกรัม/กิโลกรัม) ร่วมกับยาโคลฟาซิมีน (Clofazimine) ในขนาด 50 มิลลิกรัม (สำหรับเด็กให้ใช้ในขนาด 1 มิลลิกรัม/กิโลกรัม) วันละ 1 ครั้ง ทุกวัน เป็นเวลาอย่างน้อย 2 ปี จนกว่าจะตรวจไม่พบเชื้อและอาการไม่กำเริบ หลังจากนั้นผู้ป่วยควรตรวจร่างกายและตรวจเชื้ออย่างน้อยปีละ 1 ครั้ง เป็นเวลา 5 ปี
- การรักษาความผิดปกติที่เกิดขึ้นก่อนหน้า ถึงแม้รักษาให้พ้นระยะติดต่อ (เชื้อในร่างกายหมดไป) แต่ความผิดปกติที่เกิดขึ้นก่อนหน้านี้ เช่น มือเท้าผิดรูปร่าง จมูกโหว่ หรือพิการ มักจะเป็นไปอย่างถาวร ซึ่งในกรณีนี้แพทย์อาจแก้ไขให้ด้วยการทำศัลยกรรมตกแต่งหรือวิธีการทางกายภาพบำบัดต่าง ๆ ส่วนผู้ป่วยที่เกิดฝีขึ้นที่เส้นประสาท ก็ต้องรักษาด้วยการผ่าตัดเอาหนองออกเท่านั้น
- การรักษาภาวะโรคเห่อในโรคเรื้อน (Leprosy reaction) หลักสำคัญที่สุดคือต้องหยุดกระบวนการอักเสบที่เกิดขึ้นกับเส้นประสาท เพื่อป้องกันมิให้เกิดความพิการ โดยยาที่ใช้ในการรักษาภาวะโรคเห่อในโรคเรื้อนคือ ยาเพรดนิโซโลน (Prednisolone) ซึ่งเป็นตัวยาสำคัญที่สุด โดยเฉพาะอย่างยิ่งในกรณีที่ผู้ป่วยมีภาวะเส้นประสาทอักเสบร่วมด้วย สามารถใช้ได้ในภาวะเส้นประสาทอักเสบ, ภาวะโรคเห่อชนิดผื่นแดง และภาวะโรคเห่อชนิดตุ่มอักเสบอย่างรุนแรง โดยอาจเริ่มด้วยยาขนาด 40 มิลลิกรัมต่อวัน ถ้าผู้ป่วยมีอาการดีขึ้นให้ลดยาทุก 2 สัปดาห์ จนหยุดการรักษาในเวลา 12 สัปดาห์ ส่วนการรักษาโรคเห่อชนิดตุ่มอักเสบอย่างรุนแรง นอกจากการใช้เพรดนิโซโลนแล้ว ควรเพิ่มขนาดของยาโคลฟาซิมีน (Clofazimine) ให้สูงขึ้นด้วย โดยในสัปดาห์ที่ 1-8 ให้ใช้ยาโคลฟาซิมีนในขนาด 200 มิลลิกรัม/วัน และสัปดาห์ที่ 9-12 ให้ลดขนาดลงเหลือ 100 มิลลิกรัม/วัน
- คำแนะนำในการดูแลตัวเองของผู้ป่วยที่เป็นโรคเรื้อน
- ผู้ป่วยต้องรับประทานยาตามที่แพทย์สั่งเป็นประจำ อย่าหยุดยาเองจนกว่าแพทย์จะบอกให้เลิก เพราะการหยุดยาโดยไม่จำเป็นอาจทำให้เชื้อดื้อยาได้ ซึ่งแม้จะพบได้น้อยก็ตาม แต่ก็อาจเป็นปัญหาใหญ่ได้ เพราะยาที่ใช้รักษาโรคเรื้อนไม่ได้มีความหลากหลายเท่ายารักษาโรคติดเชื้ออื่น ๆ
- ยาแดปโซน (Dapsone) หรือ ดีดีเอส (DDS – Diaminodiphenyl sulfone) อาจทำให้เกิดอาการแพ้เป็นผื่นคัน ตับอักเสบ หรือเกิดภาวะเม็ดเลือดขาวต่ำ (Agranulocytosis) ส่วนในผู้ป่วยที่มีภาวะพร่องเอนไซม์จี-6-พีดี อาจทำให้เกิดภาวะเม็ดเลือดแดง นอกจากนี้ยังอาจทำให้เกิดอาการเห่อ (Lepra reaction) ทำให้ผู้ป่วยมีผื่นตุ่มขึ้น มีไข้ ปวดตามข้อตามกระดูก และปวดประสาท ถ้าใช้ยาแล้วสงสัยว่ามีผลข้างเคียงจากยา ควรหยุดใช้ยานี้แล้วรีบกลับไปพบแพทย์ที่ให้การรักษาโดยเร็ว
- ผู้ป่วยควรนอนแยกต่างหากจากผู้อื่น และอย่าใช้เสื้อผ้าและของใช้ร่วมกับผู้อื่น สำหรับการรับประทานอาหารร่วมโต๊ะกันก็ควรใช้ช้อนกลางเสมอ ส่วนผู้ป่วยที่ต้องนอนในโรงพยาบาลนั้น ไม่จำเป็นต้องแยกห้องกับผู้ป่วยอื่น ๆ แต่อย่างใด เพราะอย่างที่กล่าวมาแล้วว่าการสัมผัสผ่านผิวหนังของผู้ป่วยแทบจะไม่ทำให้ติดเชื้อโรคเรื้อนได้ เพราะการติดเชื้อส่วนใหญ่คือจะต้องอยู่ใกล้ชิดหรือคลุกคลีกับผู้ป่วยเป็นเวลานานพอสมควร
- ผู้ป่วยควรรับประทานอาหารที่มีประโยชน์ เพื่อให้ร่างกายมีสุขภาพแข็งแรง และมีภูมิต้านทานโรคที่ดี
- ถ้ามีอาการชาของมือและเท้า ควรระวังอย่าให้ถูกความร้อน เช่น น้ำร้อน เตาไฟ บุหรี่ ฯลฯ และของมีคม ผู้ป่วยควรใช้ผ้าพันมือเวลาทำงานและสวมรองเท้าเสมอเวลาออกนอกบ้าน แต่ถ้ามีบาดแผลเกิดขึ้น ควรรีบไปพบแพทย์โดยเร็ว อย่าปล่อยให้ลุกลามจนพิการ
วิธีป้องกันโรคเรื้อน
- เนื่องจากในปัจจุบันยังไม่มีวัคซีนป้องกันโรคเรื้อนและยังไม่มียาที่จะใช้ป้องกันการเกิดโรคได้ ดังนั้นประชาชนทั่วไป โดยเฉพาะอย่างยิ่งผู้ที่อยู่ร่วมบ้านกับผู้ป่วยโรคเรื้อน ควรหมั่นสำรวจดูอาการทางผิวหนังของสมาชิกทุกคนในครอบครัว ถ้ามีผื่นที่น่าสงสัยว่าจะเป็นโรคเรื้อนในระยะเริ่มแรก ซึ่งมักจะเป็นวงด่างขาวจาง ๆ ตรงตำแหน่งที่มีผื่น ไม่มีเหงื่อออกและขนร่วง ควรรีบมาปรึกษาแพทย์
- อย่าอยู่ใกล้ชิดหรือคลุกคลีกับผู้ป่วยในระยะติดต่อ (มีอาการผื่น ตุ่ม กระจายตามตัว) โดยเฉพาะอย่างยิ่งถ้ามีเด็กอยู่ในบ้านเดียวกับผู้ป่วย ควรแยกเด็กออกต่างหาก อย่าให้อยู่ใกล้ชิดกับผู้ป่วยจนพ้นระยะติดต่อ (ตรวจไม่พบเชื้อบนผิวหนังของผู้ป่วยแล้ว)
- ทุกคนที่อาศัยอยู่ในบ้านเดียวกันกับผู้ป่วยควรไปตรวจสุขภาพร่างกายปีละ 1 ครั้ง เพื่อเฝ้าระวังการเกิดโรค
- อย่าใช้เสื้อผ้า ผ้าเช็ดตัว และของใช้ร่วมกับผู้ป่วย สำหรับการรับประทานร่วมโต๊ะกันควรใช้ช้อนกลางด้วยเสมอ
- ในเด็กแรกคลอดที่ได้รับการฉีดวัคซีนป้องกันวัณโรค จะมีภูมิคุ้มกันป้องกันโรคเรื้อนได้ แต่อาจป้องกันไม่ได้ 100% ส่วนในผู้ใหญ่การฉีดวัคซีนวัณโรคจะไม่ได้ช่วยป้องกันโรคนี้ได้
- ไม่แนะนำให้รับประทานยาป้องกันเหมือนในวัณโรคที่คนอาศัยอยู่บ้านเดียวกับผู้ป่วยจะต้องรับประทานยาป้องกัน
คำแนะนำเกี่ยวกับโรคเรื้อน
- โรคเรื้อนเป็นโรคที่มีทางรักษาให้หายขาดได้ และถ้าได้รับการรักษาตั้งแต่ระยะเริ่มแรก จะสามารถป้องกันมิให้เกิดความพิกลพิการได้
- หากพบผู้สงสัยว่าเป็นโรคเรื้อน เช่น ผิวหนังเป็นวงด่างสีจางหรือเข้มกว่าสีผิวปกติ ควรแนะนำให้ไปรับการตรวจรักษาให้หายจากโรค หากเป็นโรคเรื้อนจริงก็จะช่วยป้องกันไม่ให้เกิดความพิการและไม่แพร่เชื้อไปสู่ผู้อื่นได้
- ผู้ที่เป็นโรคเรื้อนสามารถอยู่กับครอบครัวได้ตามปกติ เพราะผู้ป่วยเมื่อได้รับประทานยารักษาในสัปดาห์แรกก็จะไม่แพร่เชื้อไปสู่ผู้อื่นแล้ว ส่วนผู้ป่วยที่รักษาจนหายดีแล้ว ถึงแม้จะมีความพิการ ก็จะไม่แพร่โรคให้ผู้อื่นอีกต่อไป
- แม้ว่าในปัจจุบันเราจะสามารถรักษาโรคนี้ให้หายขาดได้แล้วก็ตาม แต่สิ่งหนึ่งที่ยังเป็นปัญหาและกลายเป็นอุปสรรคต่อการรักษาก็คือการที่ผู้ป่วยขาดกำลังใจหรือหมดกำลังใจที่จะเข้ารับการรักษาอย่างต่อเนื่อง เพราะมีผู้ป่วยจำนวนไม่น้อยที่มักเกิดความเบื่อหน่ายต่อการรักษาที่ต้องรักษาติดต่อกันเป็นเวลานาน ดังนั้น หากคนใกล้ชิดหรือคนในครอบครัวคอยให้กำลังใจ และดูแลเอาใจใส่ต่อผู้ป่วยอยู่เสมอ ก็จะช่วยให้ผู้ป่วยมีกำลังใจในการรักษาโรคนี้ต่อไปได้
- สิ่งที่สำคัญต่อผู้ป่วยที่เป็นโรคเรื้อนมากที่สุดก็คือ ขวัญและกำลังใจจากคนใกล้ชิด เพราะฉะนั้นผู้ที่อยู่ใกล้ชิดทุกคนจะต้องไม่แสดงความรังเกียจหรือทำให้ผู้ป่วยรู้สึกขาดความเชื่อมั่นในตนเอง ส่วนตัวผู้ป่วยเองก็ต้องยอมรับสภาพและหมั่นดูแลรักษาสุขภาพตนเองให้แข็งแรง รับประทานยาตามที่แพทย์สั่ง และไปพบแพทย์ตามนัดทุกครั้ง เพราะถ้าปล่อยทิ้งไว้เรื้อรังอาจทำให้พิการได้ แต่ถ้าผู้ป่วยเกิดความพิการขึ้นแล้วก็ต้องระวังไม่ให้มีความพิการเพิ่มมากขึ้นกว่าเดิม ควรทำตามคำแนะนำของแพทย์ เข้าใจในสภาพของตนเอง ตลอดจนหมั่นพัฒนาความสามารถให้ดูแลตนเองได้ โดยไม่เป็นภาระของคนรอบข้างมากนัก
- เราควรอธิบายให้คนทั่วไปมีความรู้ความเข้าใจเกี่ยวกับโรคเรื้อนอย่างถูกต้องและแก้ไขความเชื่อผิด ๆ เพราะโรคเรื้อนไม่ใช่โรคกรรมพันธุ์ที่ติดไปชั่วลูกชั่วลูกหลาน แต่เป็นโรคติดเชื้อที่ติดต่อได้ยาก ถ้ามีพ่อหรือแม่ที่เป็นโรคเรื้อน หากแยกลูกอย่าให้ใกล้ชิดด้วยจนกว่าจะพ้นระยะติดต่อ ลูกก็จะไม่เป็นโรคนี้ และโรคนี้ก็ไม่ติดต่อทางอาหารและน้ำ หรือเกิดจากการรับประทานของแสลงแต่อย่างใด เช่น เป็ด ห่าน หูฉลาม ฯลฯ และไม่ได้ติดมาจากสุนัขที่เป็นขี้เรื้อน ไม่ได้เกิดจากการร่วมเพศกับหญิงที่มีประจำเดือน หรือเกิดจากการประพฤติตนไม่ถูกต้องตามทำนองคลองธรรม หรือขัดต่อข้อห้ามทางศาสนา หรือประเพณีต่าง ๆ
หากทำความเข้าใจเกี่ยวกับโรคเรื้อนอย่างถ่องแท้แล้ว จะเห็นได้ว่าโรคนี้ไม่ได้น่ากลัวอย่างที่คิด ไม่ได้ติดต่อกันได้ง่าย ๆ เราสามารถพูดคุยหรือรับประทานอาหารร่วมกับผู้ป่วยทั้งที่กำลังรักษาและหายจากโรคแล้วได้ตามปกติ และเราควรเป็นกำลังใจให้กับผู้ป่วยให้สามารถมีชีวิตอยู่ได้ในสังคมอย่างเป็นปกติเช่นเราทุกคน
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “โรคเรื้อน (Leprosy)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 997-1000.
- หาหมอดอทคอม. “โรคเรื้อน (Leprosy)”. (พญ.สลิล ศิริอุดมภาส). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [18 มิ.ย. 2016].
- ภาควิชาตจวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล. “โรคเรื้อน”. [ออนไลน์]. เข้าถึงได้จาก : www.si.mahidol.ac.th. [18 มิ.ย. 2016].
- มูลนิธิหมอชาวบ้าน. นิตยสารหมอชาวบ้าน เล่มที่ 345 คอลัมน์ : เรื่องน่ารู้. “โรคเรื้อน ไม่น่ากลัวอย่างที่คิด”. [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [18 มิ.ย. 2016].
- กลุ่มสื่อสารความเสี่ยงและพัฒนาพฤติกรรมสุขภาพ สำนักงานป้องกันควบคุมโรคที่ 9 พิษณุโลก กรมควบคุมโรค กระทรวงสาธารณสุข. “โรคเรื้อน”. [ออนไลน์]. เข้าถึงได้จาก : odpc2.ddc.moph.go.th. [19 มิ.ย. 2016].
ภาพประกอบ : diseasespictures.com, itg.author-e.eu, web.stanford.edu, www.actasdermo.org, english.aifo.it, dermaamin.com, www.doctorshangout.com, www.researchgate.net
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)