โรคหิด
โรคหิด (Scabies) เป็นโรคผิวหนังอักเสบที่เกิดจาก “ตัวหิด” (Scabies mite) ซึ่งเป็นสัตว์ขาปล้องประเภทไรชนิดหนึ่งที่เป็นปรสิต (Parasite) และต้องอาศัยอยู่บนร่างกายของคน โดยดำรงชีวิตอยู่บนผิวหนังของคนและกินเซลล์ผิวหนังเป็นอาหาร และเป็นตัวก่อโรค โดยผู้ป่วยจะมีอาการหลักสำคัญ คือ คันและมีผื่นตามผิวหนัง โรคนี้สามารถติดต่อได้โดยการอยู่ใกล้ชิดและสัมผัสผิวหนังของผู้ที่เป็นหิด ซึ่งรวมถึงการมีเพศสัมพันธ์
โรคหิดพบได้ทั่วโลก ทุกเชื้อชาติ และเป็นโรคติดเชื้อปรสิตที่พบได้บ่อยในคนทุกวัย มักพบเป็นพร้อมกันหลายคนในบ้านเดียวกัน โดยมีความยากจน ความสกปรก และการอยู่อาศัยกันอย่างแออัดเป็นปัจจัยสำคัญของการระบาดของโรคนี้ ทำให้ในบางครั้งอาจพบการระบาดได้ตามวัด โรงเรียน โรงงาน หรือในกองทหาร (พบผู้ป่วยที่เป็นโรคนี้ได้ประมาณ 300 ล้านคนต่อปี ส่วนใหญ่มักพบในประเทศด้อยพัฒนาหรือกำลังพัฒนา อย่างเช่นในบางหมู่บ้านของประเทศอินเดียจะพบคนที่เป็นโรคหิดเกือบ 100%)
สาเหตุของโรคหิด
เกิดจากตัวหิด (Scabies mite) ซึ่งเป็นสัตว์ขาปล้องประเภทไรชนิดหนึ่งที่มีชื่อในทางวิทยาศาสตร์ว่า ซาร์คอบติส สเคบิอาย (Sarcoptes scabiei) และจัดเป็นปรสิต (Parasite) ที่ต้องอาศัยอยู่บนร่างกายของคน โดยดำรงชีวิตอยู่บนผิวหนังของคนและกินเซลล์ผิวหนังเป็นอาหาร สามารถมีชีวิตอยู่ภายนอกร่างกายของคนที่อุณหภูมิห้องได้ประมาณ 2-3 วัน และสามารถติดต่อได้ง่าย โดยการสัมผัสหรือใช้สิ่งของร่วมกัน แม้กระทั่งฝาโถส้วมก็สามารถติดต่อได้ ในบางรายอาจติดต่อจากการมีเพศสัมพันธ์ ทำให้เกิดตุ่มคันบริเวณอวัยวะเพศ จึงถือเป็นโรคติดต่อทางเพศสัมพันธ์อีกชนิดหนึ่ง
วงจรชีวิตของตัวหิด คือ เมื่อเราได้รับหิดตัวเมียที่มีไข่อยู่ในตัวมาจากผู้อื่นแล้ว หิดก็จะคลานหาที่เหมาะสมแล้วขุดเจาะผิวหนังจนเป็นโพรง (Burrow) แล้ววางไข่ในโพรงนี้วันละ 1-3 ฟอง หิดตัวเมียนี้จะขุดผิวหนังต่อไปเรื่อย ๆ วันละ 2-3 มิลลิเมตร จนกลายเป็นโพรงคดเคี้ยวคล้ายงูเลื้อย (Serpentine burrow) และหิดตัวเมียจะวางไข่ไปได้เรื่อย ๆ ตลอดอายุของมัน ซึ่งยาวนานประมาณ 1-2 เดือน (หิดจะขุดเฉพาะผิวหนังชั้นบนสุดเท่านั้น (ชั้น Stratum corneum) จะไม่ขุดผิวหนังชั้นลึกไปกว่านี้)
ไข่ของหิดมีขนาดประมาณ 0.1-0.15 มิลลิเมตร และจะใช้เวลาในการฟักตัวประมาณ 2-3 วัน เมื่อตัวอ่อนฟักออกมาแล้วก็จะคลานออกจากโพรงมาอยู่บนผิวหนัง และหาที่เหมาะสมใหม่ แล้วขุดเป็นรูเล็ก ๆ สั้น ๆ ใต้ผิวหนังชั้นบนสุดเรียกว่า Molting pouch ซึ่งรูนี้จะไม่สามารถมองเห็นได้ด้วยตาเปล่า แตกต่างจากโพรง (Burrow) ที่อาจมองเห็นได้ด้วยตาเปล่า
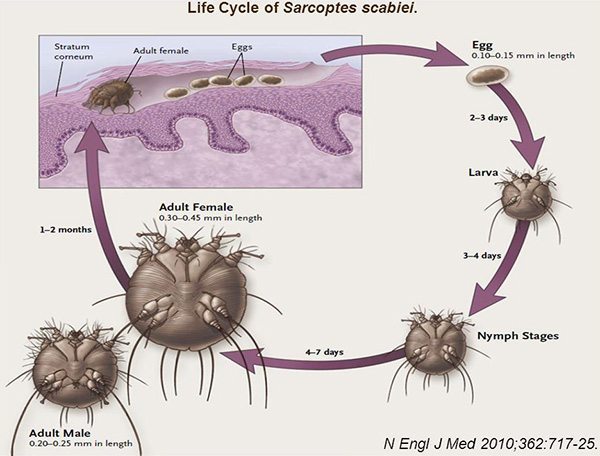
ตัวอ่อนของหิดจะมี 6 ขา ส่วนตัวแก่เมื่อลอกคราบจนโตเต็มวัยแล้วจะมี 8 ขา สีน้ำตาล มีขนาดเล็กมากมองด้วยตาเปล่าไม่เห็น ซึ่งจะมีทั้งตัวผู้และตัวเมีย โดยหิดตัวผู้จะมีขนาดประมาณ 0.25-0.35 มิลลิเมตร ส่วนหิดตัวเมียจะมีขนาด 0.30-45 มิลลิเมตร หิดตัวผู้จะคลานออกจากรูและคลานเข้าไปหารูที่ตัวเมียอยู่ เมื่อทำการผสมพันธุ์เสร็จแล้วหิดตัวผู้ก็จะตาย ส่วนตัวเมียก็จะออกจากรูเดิมและเดินบริเวณอื่นของผิวหนังที่เหมาะสม แล้วเจาะโพรงเพื่อเตรียมวางไข่ไปตลอดชีวิตที่เหลือของมัน ซึ่งเป็นการเริ่มต้นวงจรชีวิตของมันใหม่ต่อไป
โรคหิดมีอยู่ด้วยกัน 2 ประเภท ดังนี้
- โรคหิดต้นแบบ (Classic scabies) เป็นโรคหิดที่มีตัวอยู่บนร่างกายไม่มาก การติดหิดประเภทนี้เกิดจากการอยู่ใกล้ชิดและมีการสัมผัสผิวหนังกับผู้ป่วยที่เป็นหิดเป็นระยะเวลานาน (Prolonged skin-to-skin contact) เช่น จากการอาศัยอยู่ในบ้านเดียวกัน นอนร่วมกัน อยู่ในสถานรับเลี้ยงเด็กเดียวกัน เป็นต้น ส่วนการจับมือหรือการกอดทักทายเพียงชั่วคราวนั้นไม่ได้ทำให้ติดหิดแต่อย่างใด ผู้ที่มีปัจจัยเสี่ยงต่อการติดหิดประเภทนี้จึงได้แก่ เด็ก คนยากจน ผู้ที่อาศัยอยู่ในบ้านสกปรก ผู้ที่ทำงานในสถานพยาบาลดูแลผู้ป่วย บ้านพักคนชรา ในเรือนจำ ค่ายกักกัน ในผู้อพยพ นอกจากนี้การมีเพศสัมพันธ์ก็ทำให้ติดหิดประเภทนี้ โรคหิดประเภทนี้ ส่วนการใช้สิ่งของส่วนตัวร่วมกัน เช่น เสื้อผ้า ผ้าเช็ดตัว ก็อาจมีโอกาสทำให้ติดหิดประเภทนี้ได้ แต่ก็พบได้ไม่มากนัก
- โรคหิดนอร์เวย์ (Norwegian scabies, Crusted scabies) สาเหตุที่มีชื่อนี้ เนื่องจากได้ถูกอธิบายไว้ครั้งแรกที่ประเทศนอร์เวย์ในช่วงกลาง พ.ศ.2343 ผู้ที่จะเป็นโรคหิดประเภทนี้ คือ ผู้ที่มีภาวะภูมิต้านทานโรคบกพร่องหรือได้รับยากดภูมิต้านทาน ผู้สูงอายุ ผู้ขาดสารอาหาร ผู้ป่วยมะเร็ง ผู้ป่วยอัมพาต สมองพิการ หรือผู้ที่เป็นโรคทางระบบประสาทและสมองจนช่วยเหลือตัวเองไม่ได้ การสัมผัสผิวหนังในทุกรูปแบบ รวมทั้งการมีเพศสัมพันธ์กับคนที่เป็นหิดแม้ในช่วงระยะเวลาเพียงสั้น ๆ ของคนกลุ่มนี้ก็อาจทำให้ติดหิดมาได้
อาการของโรคหิด
ผู้ที่ติดหิดครั้งแรกจะแสดงอาการเมื่อได้รับหิดมาแล้วประมาณ 1 เดือน (อาจเร็วหรือช้ากว่านี้ตั้งแต่ 2-6 สัปดาห์) แต่ในช่วงระยะเวลาที่ยังไม่แสดงอาการออกมาก็ยังสามารถแพร่ตัวหิดให้ผู้อื่นได้อยู่ โดยอาการคันที่เกิดจากหิดนั้นเกิดจากปฏิกิริยาของระบบภูมิคุ้มกันของร่างกายที่ไวต่อตัวหิด ไข่หิด และมูลของหิด (Scybala) ซึ่งเรียกปฏิกิริยานี้ว่า Delayed-type IV hypersensitivity โดยร่างกายจะส่งเม็ดเลือดขาวชนิดต่าง ๆ ออกมา และมีการหลั่งสารเคมีต่าง ๆ เพื่อพยายามกำจัดหิด แต่สารเคมีเหล่านี้นี่เองกลับทำให้เกิดอาการขึ้นมา ส่วนในผู้ป่วยที่ติดหิดซ้ำในครั้งหลัง ๆ อาการคันจะเกิดเร็วขึ้นภายในไม่กี่วันหรือไม่กี่ชั่วโมง เนื่องจากระบบภูมิคุ้มกันของร่างกายได้มีการจดจำปฏิกิริยาที่มีต่อตัวหิดไว้แล้ว
- โรคหิดต้นแบบ (Classic scabies) : สำหรับอาการที่แสดงในโรคหิดต้นแบบนั้น จะพบลักษณะผื่นเป็นตุ่มแดง ตุ่มน้ำใส ตุ่มหนอง หรือผื่นที่เกิดจากการเกา (คัน) ในบางรายอาจพบผื่นมีลักษณะเป็นรอยนูนคดเคี้ยวไปมาคล้ายเส้นด้าย ยาวประมาณ 2-3 มิลลิเมตร ซึ่งเกิดจากหิดตัวเมียที่ไชลงไปอาศัยอยู่ในชั้นหนังกำพร้าซึ่งพบได้ไม่บ่อย สำหรับลักษณะของผื่นต่าง ๆ ที่กล่าวมานั้น จะพบขึ้นกระจายไปทั่วตัวโดยเฉพาะตามบริเวณที่ร่างกายอบอุ่น เช่น ง่ามนิ้วมือ นิ้วเท้า ข้อมือ ข้อศอก ข้อเท้า รักแร้ รอบหัวนม รอบสะดือ ท้อง ก้น หัวหน่าว อวัยวะเพศชาย ลูกอัณฑะ ขาหนีบ แต่จะไม่พบหิดที่บริเวณฝ่ามือ ฝ่าเท้า ใบหน้า ศีรษะ และลำคอ เพราะชั้นผิวหนังบริเวณนี้จะหนาและมีไขมันมาก ตัวหิดจะขุดผิวหนังได้ยาก ยกเว้นในทารกและเด็กเล็กที่ยังอายุน้อย ๆ ที่จะพบหิดในตำแหน่งเหล่านี้ได้ และลักษณะที่สำคัญที่สุดคือผู้ป่วยมักจะมีอาการคันมาก โดยเฉพาะในตอนกลางคืนจะคันมากเป็นพิเศษ สิ่งที่มักจะตรวจพบร่วมด้วยเสมอจากการตรวจร่างกายผู้ป่วย จึงเป็นรอยข่วนจากอาการคัน ซึ่งเป็นสาเหตุที่นำผู้ป่วยมาพบแพทย์นั่นเอง (ถ้าเกามาก ๆ อาจติดเชื้อแบคทีเรียแทรกซ้อนได้)
- ในคนปกติจะมีหิดอาศัยอยู่ประมาณ 5-15 ตัว ในบางครั้งอาจทำให้มองเห็นตัวหิดเป็นจุดกลม ๆ ขาว ๆ ได้
- ในผู้ป่วยบางรายอาจมีตุ่มนูนแข็งสีแดงขนาดใหญ่มากกว่า 0.5 เซนติเมตร ปรากฏตรงผิวหนังตำแหน่งอื่นที่ไม่มีตัวหิดอยู่ โดยอาจมี 2-3 ตุ่มหรือหลาย ๆ ตุ่มขึ้นที่ผิวหนัง โดยเฉพาะที่รักแร้และขาหนีบ ที่เรียกว่า Nodular scabies ซึ่งเป็นปฏิกิริยาของร่างกายที่มีต่อองค์ประกอบสารต่าง ๆ ของหิด
- โรคหิดนอร์เวย์ (Norwegian scabies, Crusted scabies) : ในระยะเริ่มแรกผู้ป่วยจะมีหิดเพียงไม่กี่ตัว แต่อย่างที่ได้กล่าวไปแล้วว่า หิดชนิดนี้มักเกิดในคนที่มีความผิดปกติของระบบภูมิคุ้มกันโรค ระบบประสาทและสมอง เป็นอัมพาต ซึ่งผู้ป่วยเหล่านี้มักจะสูญเสียการรับรู้ความรู้สึกทางผิวหนัง จึงอาจไม่แสดงอาการคันให้เห็น ไม่มีรอยข่วนเกาบนผิวหนัง ไม่มีตุ่มนูนแดงหรือตุ่มน้ำใสปรากฏ หรือขยับแขนขาไม่ได้ก็ย่อมเกาไม่ได้ จึงยิ่งทำให้ไม่มีใครสังเกตเห็นว่าเป็นหิด จนกระทั่งเวลาผ่านไปนานเข้าโดยที่ไม่ได้รักษา หิดก็จะเพิ่มจำนวนมากขึ้น โดยอาจมีปริมาณมากถึง 2 ล้านตัวในคน 1 คน และผิวหนังชั้นบนสุดของผู้ป่วยกลุ่มนี้ก็จะมีการหนาตัวและมีสะเก็ดปกคลุม โดยจะเห็นได้ชัดที่บริเวณข้อศอก ข้อเข่า ฝ่ามือ และฝ่าเท้า
ภาวะแทรกซ้อนของโรคหิด
- ผู้ที่เป็นหิดนาน ๆ แบคทีเรียบางชนิดที่อยู่บนผิวหนังจะเพิ่มจำนวนมากขึ้นร่วมด้วย ได้แก่ แบคทีเรียชนิด Group A streptococci และชนิด Staphylococcus aureus ประกอบกับการข่วนเกา จึงทำให้ทำผิวหนังและเนื้อเยื่อใต้ผิวหนังเกิดการติดเชื้อแบคทีเรียแทรกซ้อนตามมาจนกลายเป็นผิวหนังและเนื้อเยื่ออักเสบ เกิดฝีหนองได้
- โรคอื่น ๆ ที่แบคทีเรียมีโอกาสทำให้เกิดได้ เช่น โรคปอดอักเสบ โรคกรวยไตอักเสบ และการติดเชื้อในกระแสเลือด ซึ่งหากได้รับการรักษาล่าช้าก็มีโอกาสทำให้เสียชีวิตได้
- ในเด็กบางรายอาจคันจนนอนไม่พอ กินไม่ได้ และน้ำหนักตัวลดลง
การวินิจฉัยโรคหิด
เมื่อผู้ป่วยมีอาการหรือลักษณะข้างต้นตามที่กล่าวมา ควรไปพบแพทย์เพื่อตรวจวินิจฉัยและรับการรักษาที่ถูกต้องต่อไป ซึ่งแพทย์จะวินิจฉัยโรคนี้ด้วยการซักประวัติ อาการ และการดูรอยโรคเป็นสำคัญ ร่วมกับอาจมีการส่งตรวจทางห้องปฏิบัติการเพิ่มเติมเพื่อแยกโรคอื่น ๆ เช่น ลมพิษ ผื่นผิวหนังอักเสบ การติดเชื้อโลน เป็นต้น (ในผู้ป่วยที่เป็นโรคหิดต้นแบบ แพทย์สามารถวินิจฉัยได้จากอาการคันและการตรวจร่างกายที่พบโพรงของหิด ผื่นที่เป็นตุ่มนูนแดงหรือตุ่มน้ำใสเป็นสำคัญ ส่วนในผู้ป่วยที่เป็นโรคหิดนอร์เวย์ แพทย์จะอาศัยการตรวจร่างกายที่พบโพรงของหิดและลักษณะของผิวหนังตามที่กล่าวมา)
การตรวจทางห้องปฏิบัติการสามารถช่วยยืนยันการวินิจฉัยในผู้ป่วยได้ทั้ง 2 แบบ โดยการหยดน้ำมันพืชลงบนโพรงของหิด แล้วใช้ใบมีดสะอาดขูดผิวหนังบริเวณนั้น (ทำอย่างน้อย 15 ตำแหน่งโพรงของหิด) แล้วนำผิวหนังที่ขูดได้ไปวางบนแผ่นสไลด์ โดยไม่ต้องหยอดน้ำยาใด ๆ และตรวจดูด้วยกล้องจุลทรรศน์ก็จะพบตัวหิดหรือไข่หิด แต่ถ้าหาโพรงของหิดไม่เจอ อาจใช้ยาปฏิชีวนะชนิดทาชื่อ เตตราไซคลีน (Tetracycline) ทาบนผิวหนังบริเวณที่สงสัยแล้วนำไปส่องตรวจด้วยแสงอัลตราไวโอเลตในช่วงคลื่นความยาวสูง (Wood’s lamp) ก็จะทำให้เห็นโพรงที่เกิดจากหิดได้ง่ายขึ้น หรือจะใช้กล้องส่องขยายที่เรียกว่า Videodermatoscopy ช่วยตรวจหาก็ได้ ส่วนในบางกรณีที่มีปัญหาในการวินิจฉัยก็อาจต้องทำการตัดชิ้นเนื้อผิวหนังเพื่อตรวจทางพยาธิวิทยา
วิธีรักษาโรคหิด
หลักในการรักษาโรคหิด คือ ต้องรักษาผู้ที่เป็นหิดและผู้ที่อยู่ใกล้ชิดทุกคนไปพร้อม ๆ กัน (แม้ว่าจะไม่มีอาการก็ตาม) ร่วมกับการควบคุมกำจัดหิดที่อาจหลงเหลืออยู่ในสิ่งแวดล้อมเพื่อป้องกันการแพร่โรคให้ผู้อื่นและการกลับมาติดหิดซ้ำ โดยการรักษานั้นจะแบ่งเป็นการฆ่าตัวหิด การบรรเทาอาการคัน และการรักษาการติดเชื้อแบคทีเรียแทรกซ้อน
- คำแนะนำและการปฏิบัติตัวในเบื้องต้น
- การรักษาโรคหิดควรทำโดยแพทย์เสมอ เนื่องจากหลังเข้ารับการรักษาไปแล้ว แพทย์จะนัดผู้ป่วยมาประเมินผลการรักษาซ้ำอีกครั้ง เพราะยาที่ให้ไปนั้นอาจใช้ไม่ได้ผลหรือตัวผู้ป่วยเองอาจกลับไปติดหิดซ้ำอีกครั้ง เพราะฉะนั้นถ้ามีอาการคันตามผิวหนัง โดยเฉพาะคันตามง่ามนิ้วมือ โดยที่อาจจะมองเห็นโพรงและผื่นร่วมด้วยหรือไม่ก็ตาม ก็ควรไปพบแพทย์เพื่อให้ได้รับการวินิจฉัยที่ถูกต้อง รวมทั้งผู้ที่มีอาการคันตามส่วนอื่น ๆ ของร่างกาย และได้ลองใช้ยาทาหรือกินยาแก้อาการคันมาแล้ว แต่อาการยังไม่ดีขึ้น ก็ควรไปพบแพทย์ด้วยเช่นกัน
- ผู้ป่วยต้องแยกตนเอง ไม่ให้ไปสัมผัสกับผู้อื่นเป็นเวลาอย่างน้อย 24 ชั่วโมงหลังจากได้รับยารักษา (รวมถึงงดมีเพศสัมพันธ์ด้วย) เพื่อป้องกันการแพร่โรคให้ผู้อื่น และควรไปพบแพทย์ตามนัดอีกครั้งเพื่อประเมินผลการรักษา
- ควรรักษาทุกคนในบ้านที่เป็นหิดหรือสงสัยว่าติดโรคไปพร้อม ๆ กัน เช่น ผู้ที่อาศัยอยู่ในบ้านเดียวกัน คู่นอน (แม้ว่าจะไม่มีอาการก็ตาม) เพื่อป้องกันการแพร่โรคให้ผู้อื่นและการกลับมาติดหิดซ้ำ
- ระหว่างการรักษาผู้ป่วยควรแยกของใช้ที่มีการสัมผัสกับผิวหนังโดยตรงออก ไม่ให้ปะปนกับผู้อื่น เช่น เสื้อผ้า ผ้าเช็ดตัว เครื่องนอนควรซักให้สะอาดและแช่น้ำร้อนที่อุณหภูมิมากกว่า 60 องศาเซลเซียส ผึ่งแดดให้แห้ง ส่วนสิ่งของที่นำมาซักล้างไม่ได้ แนะนำให้ใช้วิธีใส่ถุงพลาสติกและปิดปากถุงให้มิดชิด ทิ้งไว้ประมาณ 3 วัน เพื่อให้ตัวหิดตายหมด แล้วจึงค่อยนำของดังกล่าวมาใช้
- ผู้ป่วยควรตัดเล็บให้สั้น และพยายามอย่าแกะหรือเกา เพราะอาจทำให้ลุกลามไปที่อื่นได้ง่าย
- การฆ่าตัวหิด ในโรคหิดชนิดต้นแบบการรักษาจะเป็นการใช้ยาในรูปแบบทา ซึ่งมีอยู่ด้วยกันหลายชนิด เช่น Benzyl benzoate 25%, Permethrin cream 5%, Lindane lotion 1%, Crotamiton lotion 10%, Crotamiton cream 10%, Precipitated sulfur โดยจะต้องนำมาทาให้ทั่วตัวตั้งแต่คอลงไปโดยตลอด (ทาเป็นแผ่นฟิล์มบาง ๆ คลุมทุกพื้นที่ของผิวหนังของร่างกายตั้งแต่ระดับคอลงมาถึงปลายเท้า โดยให้ทาทุกซอกทุกมุม แขนขา บริเวณซอกข้อพับต่าง ๆ ตามซอกนิ้วมือนิ้วเท้าและใต้เล็บ และผิวหนังส่วนที่ยังปกติด้วย แต่ถ้าเป็นทารกหรือเด็กเล็กอายุต่ำกว่า 3 ปี จะต้องทาที่หน้าและศีรษะด้วย) ซึ่งยาส่วนใหญ่จะต้องทาทิ้งไว้ประมาณ 8-24 ชั่วโมงแล้วจึงล้างออก และอาจต้องทายาซ้ำอีกครั้งภายใน 7-10 วันต่อมา (ขึ้นอยู่กับชนิดของยาและคำแนะนำของแพทย์) เพื่อกำจัดหิดตัวอ่อนที่อาจมีชีวิตรอดหลังการใช้ยาครั้งแรก แต่บางการศึกษาก็ระบุว่าไม่จำเป็น เพราะการใช้ยาครั้งแรกก็สามารถฆ่าหิดได้หมดอยู่แล้ว
- การใช้ยาเบนซิลเบนโซเอต (Benzyl benzoate) ชนิด 12.5% สำหรับเด็ก และชนิด 25% สำหรับผู้ใหญ่ เริ่มจากให้ผู้ป่วยอาบน้ำถูสบู่ (ใช้ผ้าขนหนูหรือแปรงนุ่ม ๆ ขัดถูด้วยจะยิ่งดี) และเช็ดตัวให้แห้งก่อน จากนั้นให้ทายาให้ทั่วทุกส่วนของร่างกายนับตั้งแต่คอลงมาโดยตลอด รวมทั้งผิวหนังส่วนที่ยังปกติด้วย พอครบ 24 ชั่วโมงก็ให้ทาซ้ำอีกครั้ง ในระหว่างนี้อย่าเพิ่งอาบน้ำและล้างมือ (ถ้าจำเป็นต้องล้างมือ ต้องทายาซ้ำ) จนกว่าจะครบ 48 ชั่วโมง นับตั้งแต่ทายาครั้งแรก แล้วจึงอาบน้ำเปลี่ยนเสื้อผ้า ผ้าเช็ดตัว และผ้าปูที่นอนใหม่ทั้งหมด แต่ถ้ายังไม่หายขาดให้ทำซ้ำอีกครั้งในอีก 1 สัปดาห์ต่อมา
- การใช้ Permethrin cream 5% ให้ใช้ทาตั้งแต่คอลงมาทิ้งไว้ประมาณ 8 ชั่วโมงแล้วล้างออก โดยให้ทาอาทิตย์ละ 1 ครั้ง ติดกัน 2 อาทิตย์ ยาชนิดนี้มีฤทธิ์ฆ่าทั้งตัวหิดและไข่หิดและเป็นยาที่องค์การอาหารและยาของอเมริกาแนะนำให้ใช้
- การใช้ Lindane lotion 1% ให้ใช้ทาตั้งแต่คอลงมาทิ้งไว้ประมาณ 8 ชั่วโมงแล้วล้างออก แต่เนื่องจากยาชนิดนี้มีผลข้างเคียงมากจึงไม่แนะนำให้ใช้เป็นยาตัวแรก จะใช้ในกรณีที่ใช้ยาอื่นไม่ได้ผล และไม่ควรใช้ยานี้ในเด็กเล็ก สตรีมีครรภ์หรือกำลังให้นม คนที่มีประวัติชัก หรือมีโรคผิวหนัง
- ข้อควรระวัง คือ ยาบางชนิดมีฤทธิ์ระคายเคืองต่อผิวหนัง ส่วนขี้ผึ้งกำมะถัน (Precipitated sulfur) จะมีกลิ่นฉุน ไม่ควรนำมาทาบริเวณใบหน้า ดังนั้นการเลือกใช้ยาจึงควรอยู่ภายใต้คำแนะนำของแพทย์
- ในกรณีของยาแบบรับประทานนั้นแพทย์อาจพิจารณาให้ในรายที่จำเป็น เช่น ผู้ป่วยสูงอายุบางราย ผู้ป่วยเอดส์หรือผู้ป่วยที่มีภาวะภูมิคุ้มกันบกพร่อง ผู้ป่วยที่มีผื่นหนามากทำให้การซึมผ่านของยาลดลง ผู้ป่วยที่ไม่สามารถใช้ยาทาได้หรือมีข้อห้ามในการใช้ยา เนื่องจากการรักษาผู้ป่วยบางรายด้วยการทายาเพียงอย่างเดียวอาจกำจัดหิดไม่ได้ทั้งหมด จำเป็นต้องกินยาฆ่าหิดซึ่งต้องให้แพทย์สั่งเท่านั้น
- สำหรับการรักษาโรคหิดชนิดนอร์เวย์ การรักษาจะใช้ยากินเป็นหลัก เช่น ไอเวอร์เมคติน (Ivermectin) โดยอาจใช้ยาแบบทารักษาร่วมกันไปด้วย ซึ่งส่วนใหญ่จะต้องกินยาหลายครั้ง
- การบรรเทาอาการคัน หลังจากได้รับการรักษาด้วยยาทาไปแล้วผู้ป่วยจะมีอาการดีขึ้น แต่ยังอาจมีอาการคันหลงเหลืออยู่ได้อีกประมาณ 2-4 สัปดาห์ ซึ่งแพทย์อาจให้ยาสเตียรอยด์อ่อน ๆ เช่น Hydrocortisone cream 1% มาทาวันละ 2 ครั้ง เพื่อช่วยลดอาการคัน แต่หากมีอาการคันมาก แพทย์จะให้ยากินแก้อาการคัน ส่วนผู้ที่มีตุ่มนูนแดงขนาดใหญ่ (Nodular scabies) จะให้การรักษาโดยการฉีดยาสเตียรอยด์เข้าไปที่ตุ่ม และสำหรับผู้ที่เป็นโรคหิดนอร์เวย์ การรักษาผิวหนังที่หนาตัวขึ้น แพทย์จะใช้ยาทาสำหรับละลายเคราติน (Keratin – เป็นโปรตีนชนิดหนึ่งที่ทำให้ผิวหนังมีลักษณะหนาแข็ง) เช่น กรดซาลิไซลิก (Salicylic acid) ซึ่งจะช่วยให้ผิวหนังชั้นบนสุดที่หนาตัวขึ้นนั้นบางลงและทำให้ยาฆ่าหิดนั้นซึมลงสู่ผิวหนังได้ดียิ่งขึ้น
- การรักษาการติดเชื้อแบคทีเรียแทรกซ้อน จะรักษาด้วยการใช้ยาปฏิชีวนะ โดยอาจจะเป็นยาทา ยากิน หรือยาฉีด ขึ้นอยู่กับความรุนแรงของโรค
- ถ้ามีตุ่มหนองพุพองหรือน้ำเหลืองไหล แพทย์จะให้ยาปฏิชีวนะ เช่น ไดคล็อกซาซิลลิน (Dicloxacillin) หรืออิริโทรมัยซิน (Erythromycin) และให้การดูแลรักษาแบบแผลพุพอง (ควรใช้ยาปฏิชีวนะอย่างน้อย 10 วัน)
คำแนะนำ : การใช้ยาทุกชนิดควรได้รับคำแนะนำจากแพทย์หรือเภสัชกรก่อนเสมอ ผู้ป่วยไม่ควรซื้อยามาใช้เองโดยไม่ปรึกษาแพทย์หรือเภสัชกร
วิธีป้องกันโรคหิด
- ผู้ที่อาศัยอยู่ในบ้านเดียวกันหรือคู่นอนของผู้ป่วยที่เป็นหิด ควรเข้ารับการรักษาไปพร้อม ๆ กัน (แม้ว่าจะไม่มีอาการก็ตาม) เพื่อป้องกันไม่ให้กลับมาเป็นหิดซ้ำอีก
- อย่าสัมผัสใกล้ชิดหรือนอนบนเตียงเดียวร่วมกับผู้ป่วยที่เป็นหิด ส่วนผู้ที่ต้องทำงานดูแลรักษาผู้ป่วย ควรสวมถุงมือทุกครั้งหากจะต้องสัมผัสกับผู้ป่วยที่มีอาการคันและยังไม่ทราบสาเหตุ
- อย่าใช้เสื้อผ้า ผ้าเช็ดตัวร่วมกับผู้ป่วย
- เนื่องจากตัวหิดสามารถมีชีวิตอยู่ภายนอกตัวคนได้ไม่เกิน 3 วัน ดังนั้นในวันที่ทำการรักษาควรนำเสื้อผ้า ผ้าเช็ดตัว ผ้าปูที่นอน ฯลฯ ไปซักทำความสะอาดและแช่ด้วยน้ำร้อนที่อุณหภูมิมากกว่า 60 องศาเซลเซียส เป็นเวลา 20-30 นาที ส่วนสิ่งของที่นำมาซักล้างไม่ได้ ให้เอาของใช้เหล่านั้นใส่ถุงพลาสติกและปิดปากถุงให้มิดชิดทิ้งไว้ประมาณ 3 วัน เพื่อให้ตัวหิดตายหมดก่อน แล้วจึงนำของใช้ดังกล่าวกลับมาใช้ต่อ สำหรับของใช้ที่มีขนาดใหญ่ เช่น พรม โซฟา เก้าอี้ อาจใช้เครื่องดูดฝุ่นช่วยกำจัดแล้วนำผงไปทิ้งได้ (การฉีดยาฆ่าแมลงที่ใช้กำจัดแมลงตามบ้านทั่วไป ไม่พบว่าช่วยในการกำจัดหิดที่อาจอยู่หลงเหลือในสิ่งแวดล้อมได้)
ข้อควรรู้เกี่ยวกับโรคหิด
- หิดที่อยู่ในร่างกายจะมีชีวิตอยู่ได้นาน 1-2 เดือน หากอยู่ภายนอกร่างกายคนจะมีชีวิตอยู่ได้เพียง 2-3 วัน และเชื้อหิดจะตายเมื่ออุณหภูมิมากกว่า 50 องศาเซลเซียส แต่อุณหภูมิของสิ่งแวดล้อมที่ต่ำกว่า 20 องศาเซลเซียส ตัวหิดจะมีชีวิตอยู่ได้นานขึ้น ด้วยเหตุนี้จึงทำให้พบโรคหิดได้ในฤดูหนาวมากกว่าฤดูร้อน
- ตัวหิดไม่สามารถกระโดดได้ ซึ่งต่างจากตัวหมัด
- ในคนที่เคยเป็นหิดมาแล้ว หากไปสัมผัสกับตัวไรชนิดที่ไม่ได้เป็นปรสิตของคนหรือสัตว์ที่อาศัยอยู่ตามบ้านเรือน ก็อาจทำให้เกิดอาการคันและเกิดผื่นที่เป็นตุ่มแดงหรือตุ่มน้ำใสขึ้นมาได้ ซึ่งเป็นผลมาจากปฏิกิริยาของระบบภูมิคุ้มกันต้านทานของร่างกายที่มีต่อตัวไรที่อยู่ในบ้าน ซึ่งมีสารประกอบบางอย่างที่เหมือนตัวหิด เรียกว่าเป็นปฏิกิริยาที่ไขว้ข้ามต่อกัน (Cross reactivity)
- หิดที่พบในสัตว์เป็นคนละชนิดกับหิดที่พบในคน และหิดที่พบได้ในสัตว์ก็มีอยู่ด้วยกันหลายชนิดทั้งสัตว์เลี้ยงและสัตว์ป่า แต่บางครั้งการสัมผัสกับสัตว์ก็อาจทำให้ติดหิดของสัตว์มาได้ ซึ่งจะทำให้เกิดผื่นที่เป็นตุ่มแดงหรือตุ่มน้ำใสและมีอาการคัน ซึ่งเป็นผลมาจากปฏิกิริยาของระบบภูมิคุ้มกันต้านทานของร่างกายที่มีต่อหิดของสัตว์นั้น ๆ แต่หิดของสัตว์จะไม่สามารถขุดโพรงและวางไข่ขยายพันธุ์ในคนต่อไปได้
- ผู้ป่วยบางรายแม้จะรักษาโรคหิดจนหายแล้ว แต่ก็ยังมีอาการคันมากตามร่างกาย และคิดว่าตนเองเห็นตัวหิดหรือกำลังเป็นหิดอยู่ตลอดเวลา เรียกผู้ป่วยกลุ่มนี้ว่า อาการกลัวตัวไร (รวมทั้งหิด) เล็น เห็บ จนเกิดเหตุ (Acarophobia) ซึ่งเป็นอาการทางจิตที่ผิดปกติอย่างหนึ่ง ต้องเข้าพบจิตแพทย์เพื่อรับการรักษา แต่ทั้งนี้แพทย์ผู้รักษาหิดจะต้องพิสูจน์อย่างแน่ชัดแล้วว่าผู้ป่วยไม่มีหิดอยู่แล้วจริง ๆ
- การที่จะพิจารณาว่าติดหิดหรือไม่นั้นสามารถพิจารณาได้จาก ชนิดของโรคหิด หากเป็นหิดชนิดทั่วไปไม่รุนแรงและเพียงแต่จับมือก็มีความเสี่ยงต่ำ แต่หากเป็นหิดชนิดรุนแรงเพียงแค่สัมผัสมือก็มีความเสี่ยงสูง, ระยะเวลาที่ผิวหนังสัมผัสกัน (ยิ่งสัมผัสนานก็ยิ่งมีโอกาสติดได้สูง), การเข้ารับการรักษาของผู้ป่วย ถ้าเราสัมผัสผู้ป่วยได้รับการรักษามาแล้ว โอกาสเสี่ยงก็จะมีน้อยลง ส่วนการสัมผัสกับผู้ที่สงสัยและสัมผัสเพียงไม่นานก็ไม่น่าจะติดหิดได้
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “หิด (Scabies)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 994-996.
- หาหมอดอทคอม. “โรคหิด (Scabies)”. (พญ.สลิล ศิริอุดมภาส). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [16 พ.ค. 2016].
- ภาควิชาปรสิตวิทยา คณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย. “โรคหิด (Scabies)”. [ออนไลน์]. เข้าถึงได้จาก : parasitology.md.chula.ac.th. [17 พ.ค. 2016].
- คณะเวชศาสตร์เขตร้อน มหาวิทยาลัยมหิดล. “โรคหิด”. [ออนไลน์]. เข้าถึงได้จาก : www.tm.mahidol.ac.th. [18 พ.ค. 2016].
ภาพประกอบ : healthool.com, www.pcds.org.uk, webmd.com, wikimedia.org (by Doc. RNDr. Josef Reischig, CSc.), www.vectorbase.org, www.tabletsmanual.com, www.ehow.co.uk, cursoenarm.net, www.aocd.org
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)

