จอประสาทตาเสื่อม
จุดภาพชัด (Macula) เป็นจุดที่อยู่ตรงกลางของจอตา (Retina) ซึ่งมีเซลล์ประสาทรับรู้แสงและสี (Cones) จำนวนมาก จึงทำให้เราสามารถมองเห็นภาพได้อย่างชัดเจน แต่ในผู้สูงอายุอาจเกิดภาวะเสื่อมของจุดภาพชัดนี้ได้ ซึ่งจะทำให้สายตาพิการอย่างถาวร
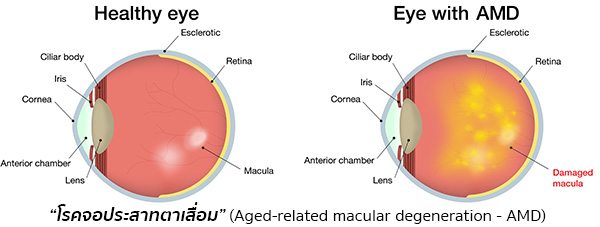
โรคจุดภาพชัดเสื่อมตามวัย, โรคศูนย์กลางจอประสาทตาเสื่อม หรือที่มักเรียกว่า “โรคจอประสาทตาเสื่อม” หรือ “โรคจอตาเสื่อม” (Aged-related macular degeneration – AMD) เป็นโรคที่เกิดจากการเสื่อมของจอประสาทตาในบริเวณจุดภาพชัด (Macula) เป็นเหตุทำให้ผู้ป่วยมีสายตาเลือนรางหรือตาบอด โดยเฉพาะตรงกลางของภาพ (แต่ยังคงมองเห็นขอบด้านข้างของภาพได้ปกติ) ซึ่งผู้ป่วยบางรายอาจเกิดการเสื่อมของจอประสาทตาขึ้นอย่างช้า ๆ จนแทบไม่ทันสังเกตหรือไม่รู้สึกว่าผิดปกติ ในขณะที่บางรายอาจเกิดการเสื่อมของจอประสาทตาอย่างรวดเร็วก็ได้
โรคจอประสาทตาเสื่อม (AMD) เป็นโรคที่เริ่มพบได้ในผู้ที่อายุมากกว่า 40 ปี และพบได้บ่อยในผู้ที่มีอายุมากกว่า 65 ปี ในปัจจุบันประชากรโลกมีอายุเพิ่มขึ้น จึงพบว่า โรคนี้เป็นปัญหาทางสาธารณสุขมากขึ้นเรื่อย ๆ และมีการประเมินว่า โรคจอประสาทตาเสื่อมเป็นสาเหตุที่ทำให้ตาบอดได้มากกว่าครึ่ง (54%) และคาดการณ์ว่ามีความชุกของโรคนี้อยู่ที่ประมาณ 1.2-1.8% ในประชากรที่มีอายุมากกว่า 50 ปีขึ้นไป
ชนิดของจอประสาทตาเสื่อม
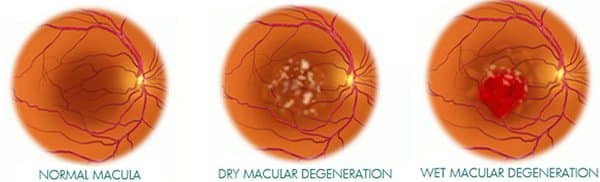
โรคนี้แบ่งออกเป็น 2 ชนิด ได้แก่ ชนิดแห้ง (Dry) และชนิดเปียก (Wet)
- โรคจอประสาทตาเสื่อมชนิดแห้ง (Dry AMD หรือ Early AMD) เป็นชนิดที่พบได้มากที่สุดในขั้นเริ่มต้นหรือขั้นปานกลาง ซึ่งจะพบได้ประมาณ 85-90% ของผู้ป่วยที่เป็นโรคนี้ อาการมักจะเกิดขึ้นแบบค่อยเป็นค่อยไป จึงทำให้ความสามารถในการมองเห็นของผู้ป่วยลดลงอย่างช้า ๆ โดยพบว่าเกิดจากการเสื่อมสลายและบางลงของจุดภาพชัด (Macula) จากกระบวนการเสื่อมตามอายุ โดยไม่มีรอยแผลเป็นหรือมีเลือดออก
- โรคจอประสาทตาเสื่อมชนิดเปียก (Wet AMD หรือ Late AMD) เป็นชนิดที่พบได้น้อยกว่าชนิดแห้งมาก คือ พบได้ประมาณ 10-15% และมีความรุนแรงน้อยกว่า ผู้ป่วยส่วนใหญ่มักมีจอประสาทตาเสื่อมชนิดแห้งนำมาก่อน อาการมักเกิดขึ้นอย่างฉับพลันและรุนแรง ทำให้เกิดการสูญเสียการมองเห็นอย่างรวดเร็ว และอาจเป็นสาเหตุสำคัญของการตาบอดได้ โดยพบว่าเกิดจากการที่เซลล์จอประสาทตาเสื่อม บางลง และมีหลอดเลือดผิดปกติที่งอกขึ้นใหม่ในผนังลูกตาชั้นกลาง (ชั้นเนื้อเยื่อคอรอยด์) บริเวณใต้จุดภาพชัด ซึ่งหลอดเลือดเหล่านี้จะมีความเปราะบางและแตก/รั่วซึมได้ง่าย เมื่อเกิดการแตกหรือรั่วซึมจึงทำให้มีเลือดและของเหลวค้างอยู่ใต้จอประสาทตา ทำให้จุดภาพชัดบวมและเกิดการทำลายจอประสาทตาอย่างรวดเร็ว และการทำลายนี้อาจทำให้เกิดแผลเป็นที่จอประสาทตาได้ด้วย
สาเหตุของโรคจอประสาทตาเสื่อม
ยังไม่ทราบสาเหตุที่แน่ชัดว่าโรคนี้เกิดขึ้นได้อย่างไร แต่เชื่อว่าน่าจะเกิดจากความเสื่อมของเซลล์จอประสาทตามีการบางตัวลงของเซลล์ มีการสะสมของเสียจากเซลล์จอประสาทตา จึงทำให้เกิดความเสียหายต่อเซลล์รับภาพมากขึ้น และจากการที่มักพบโรคนี้ได้ในผู้สูงอายุ จึงทำให้เชื่อว่าเป็นกระบวนการเสื่อมสภาพของร่างกาย (Aging Process) นอกจากนี้ยังมีอีกหลายภาวะที่จัดเป็นปัจจัยเสี่ยงที่มีอิทธิพลต่อการเกิดโรคจอประสาทตาเสื่อม ได้แก่
- อายุ เพราะมักพบโรคนี้ได้บ่อยขึ้นในคนที่มีอายุมากกว่า 50-60 ปีขึ้นไป (อายุยิ่งมากยิ่งมีความเสี่ยงสูงขึ้น)
- กรรมพันธุ์/พันธุกรรม เพราะพบว่าในฝาแฝดจะเกิดโรคนี้ได้เหมือน ๆ กัน และพบว่าประมาณ 50% ของผู้ป่วยที่เป็นโรคนี้จะมีประวัติที่คนในครอบครัวเป็นโรคนี้มาก่อน (จากการวิจัยล่าสุดสามารถค้นพบยีนที่มีความเกี่ยวข้องกับโรคจอประสาทตาเสื่อม ดึงนั้นจึงมีคำแนะนำให้ผู้ที่มีความสัมพันธ์ทางพันธุกรรมของผู้ที่เป็นโรคกับญาติสายตรงไปรับการตรวจเช็กจอประสาทตาทุก 2 ปี)
- เชื้อชาติ เพราะพบอุบัติการณ์ของโรคนี้ได้มากที่สุดในคนผิวขาว (Caucasian)
- เพศหญิง เพราะมักพบโรคนี้ในเพศหญิงมากกว่าเพศชาย
- โรคหัวใจและหลอดเลือด ซึ่งรวมถึงโรคเบาหวาน โรคความดันโลหิตสูง และโรคไขมันในเลือดสูง ที่เป็นปัจจัยเสี่ยงของโรคหัวใจและโรคหลอดเลือดแดงแข็ง นอกจากนี้ในผู้ป่วยที่ต้องรับประทานยาลดความดันโลหิต และมีระดับของไขมันคอเลสเตอรอลในเลือดสูงและระดับแคโรทีนอยด์ (Carotenoid) ในเลือดต่ำ จะมีความเสี่ยงสูงมากต่อการเกิดโรคจอประสาทตาเสื่อมชนิดเปียก (Wet Dry)
- โรคอ้วน ผู้ที่มีน้ำหนักตัวมากอาจทำให้โรคจอประสาทตาเสื่อมเป็นมากขึ้น
- วัยหมดประจำเดือน หญิงวัยหมดประจำเดือนที่ไม่ได้รับประทานยาฮอร์โมนเอสโตรเจนจะมีความเสี่ยงต่อการเป็นโรคนี้มากขึ้น (มีหลักฐานพบว่า ฮอร์โมนเอสโตรเจนน่าจะช่วยป้องกันการเกิดโรคนี้ได้ ดังนั้นในผู้หญิงวัยขาดฮอร์โมนนี้จึงมีโอกาสเป็นโรคนี้ได้บ่อยกว่า)
- สายตาสั้นมาก ๆ (Pathologic myopia) แต่บางข้อมูลก็ระบุว่า ผู้ที่มีสายตายาว (Hyperopia) จะมีโอกาสเกิดโรคนี้ได้มากกว่าผู้ที่มีสายตาปกติหรือมีสายตาสั้น
- ม่านตาสีอ่อน (Light iris coloration)
- ตาได้รับแสงแดดอย่างเรื้อรัง
- การสูบบุหรี่หรือการได้รับควันบุหรี่เรื้อรัง เป็นปัจจัยเสี่ยงที่สำคัญอย่างหนึ่ง เพราะสารพิษในควันบุหรี่สามารถทำลายเซลล์ประจอสาทตาได้โดยตรง และก่อให้เกิดโรคหลอดเลือดแข็ง ซึ่งรวมทั้งหลอดเลือดจอประสาทตา นอกจากนี้ยังมีหลักฐานการวิจัยพบว่า ผู้ที่สูบบุหรี่จะมีโอกาสเสี่ยงต่อการเป็นโรคนี้มากกว่าผู้ที่ไม่สูบบุหรี่อย่างน้อย 6 เท่า และการสูบบุหรี่ยังมีโอกาสทำให้เกิดโรคนี้ได้เร็วกว่าผู้ที่ไม่สูบบุหรี่ถึง 10 ปี โดยเฉพาะอย่างยิ่งในผู้สูบบุหรี่ที่มีประวัติมีบุคคลในครอบครัวเป็นโรคนี้ร่วมด้วยจะมีโอกาสเพิ่มขึ้นถึง 30 เท่า
- การดื่มสุรา
- ขาดอาหารมีประโยชน์ 5 หมู่ และอาจขาดสารต้านอนุมูลอิสระบางชนิด โดยเฉพาะลูทีน (Lutein) และซีแซนทีน (Zeaxanthin)
อาการของโรคจอประสาทตาเสื่อม
อาการและอาการแสดงของโรคนี้อาจแตกต่างกันไปในผู้ป่วยแต่ละราย และเป็นเรื่องยากที่ผู้ป่วยจะสังเกตเห็นถึงความผิดปกติในการมองเห็นได้ด้วยตัวเองในระยะเริ่มแรก โดยเฉพาะถ้าตาอีกข้างหนึ่งยังมองเห็นได้ดีอยู่ ผู้ป่วยก็อาจไม่ทันได้สังเกตเห็นถึงความผิดปกติกับตาอีกข้างไปหลายปีก็ได้ แต่ในรายที่จอประสาทตาเสื่อมเกิดขึ้นทั้ง 2 ข้าง ผู้ป่วยจะรู้สึกถึงความผิดปกติในการมองเห็นได้อย่างรวดเร็ว เช่น มองตรงกลางภาพไม่ชัดหรือมืดดำไป มองเห็นภาพบิดเบี้ยว เป็นต้น
ด้วยเหตุนี้จึงแนะนำให้ “ผู้ที่มีอายุระหว่าง 40-64 ปี ที่ไม่มีอาการผิดปกติในการมองเห็น ควรได้รับการตรวจสุขภาพตา/จอประสาทตาทุก 2-4 ปี ส่วนผู้ที่มีอายุตั้งแต่ 65 ปีขึ้นไป แนะนำให้ตรวจทุก 1-2 ปี แม้จะไม่พบอาการผิดปกติอะไรก็ตาม” เนื่องจากการที่ผู้ป่วยจะรู้ถึงความผิดปกติในระยะเริ่มแรกเป็นสิ่งที่ยาก แต่ในขณะเดียวกันการตรวจพบและให้การรักษาในระยะแรกเริ่มก็เป็นสิ่งที่จำเป็นที่สุด เพราะจอประสาทตาที่เสื่อมไปแล้วมีแต่จะเป็นมากขึ้นเรื่อย ๆ การรักษาหลักในปัจุบันทำได้เพียงแค่หยุดหรือชะลอการเสื่อมของจอประสาทตาให้ช้าที่สุด และอาจรักษาไม่ได้เลยถ้าเป็นรุนแรง
สำหรับอาการของโรคจอประสาทตาเสื่อมที่อาจพบได้ คือ
- ในระยะแรกอาจไม่มีอาการผิดปกติหรือผู้ป่วยอาจไม่ทันได้สังเกตเห็น และจักษุแพทย์มักตรวจพบการเปลี่ยนแปลงต่าง ๆ ของจอประสาทตาได้โดยบังเอิญ เช่น จากการตรวจสุขภาพตาเพื่อวัดสายตา การตรวจสุขภาพตาประจำปี
- มองเห็นภาพไม่ชัดหรือตามัวลงเล็กน้อย โดยเฉพาะอย่างยิ่งตรงกลางของภาพ ซึ่งผู้ป่วยอาจมองเห็นได้ไม่ชัด มองเห็นเป็นเงาดำ ๆ บังอยู่ตรงกลางภาพ หรือมองไม่เห็น จึงทำให้ผู้ป่วยมองภาพ อ่านหนังสือ ขับรถ จำหน้าคน หรือทำงานที่ต้องใช้ความละเอียดได้ยากกว่าปกติ ซึ่งอาจกระทบต่อคุณภาพชีวิตและความปลอดภัยในการเดินทางได้ จึงควรระวังในการเดินทางและควรมีคนคอยช่วยดูแลอยู่เสมอ อย่างไรก็ตาม โรคนี้จะทำให้สูญเสียการมองเห็นเฉพาะตรงกลางของภาพเท่านั้น โดยที่ภาพด้านข้างหรือตรงขอบยังมองเห็นได้ดีอยู่ (เกิดความผิดปกติของการมองเห็นตรงส่วนกลางของลานตา แต่ไม่กระทบต่อลานสายตาส่วนรอบนอก) เช่น ผู้ป่วยอาจมองเห็นตัวคน แต่ส่วนของใบหน้าจะเบลอมองเห็นได้ไม่ชัด หรือมองเห็นเฉพาะขอบของนาฬิกา แต่ไม่สามารถบอกได้ว่าเป็นเวลาอะไร ดังนั้น โดยตัวของโรคจอประสาทตาเสื่อมแล้วจะไม่ทำให้การมองเห็นมืดสนิทไปหมด แม้แต่ในรายที่เป็นมากก็ตาม ผู้ป่วยจึงยังพอมองเห็นภาพทางด้านขอบข้างของภาพ และพอที่จะช่วยเหลือดูแลตัวเองได้บ้าง
- มองเห็นภาพบิดเบี้ยว (จะเห็นภาพบิดเบี้ยวชัดเจนมากขึ้นเมื่อมองภาพในระยะใกล้ ๆ) มองเห็นเส้นตรงเป็นคลื่นหรือเป็นเส้นคด มองเห็นป้ายสัญญาณจราจรผิดเพี้ยนไป มองเห็นเส้นตรงเป็นเส้นขาด มองเห็นลดลงไม่ตรงกลางเส้น
- สายตาไม่ดีเมื่ออยู่ในที่สลัว เวลาอ่านหนังสือหรือทำงานที่ประณีต หรือต้องมองใกล้ ๆ จำเป็นต้องอาศัยแสงสว่างมากขึ้น
- มองเห็นสีได้ไม่ชัดเจน (สีจางหรือมืดมัวกว่าปกติ) มองเห็นสีผิดเพี้ยนไป เนื่องจากบริเวณจุดรับภาพชัดมีเซลล์ประสาทรับรู้แสงและสี (Cones) อยู่หนาแน่น
- มองเห็นขนาดภาพเปลี่ยนไป เห็นวัตถุมีขนาดเล็กลงกว่าปกติ หรืออยู่ห่างกว่าปกติ
- ตามัวลงอย่างฉับพลัน มักพบในผู้ป่วยที่มีเลือดออกเข้าสู่น้ำวุ้นลูกตาและใต้จอประสาทตา หรือเป็นโรคจอประสาทตาเสื่อมที่รุนแรงแล้ว
- อาการเหล่านี้อาจเกิดขึ้นที่ตาข้างหนึ่งก่อน ซึ่งผู้ป่วยอาจไม่ทันได้สังเกตหรือไม่รู้สึกว่าผิดปกติ เนื่องจากตาอีกข้างหนึ่งยังดีอยู่ ต่อมาเมื่อเป็นทั้ง 2 ข้าง ผู้ป่วยจึงจะสังเกตเห็นความผิดปกติได้อย่างชัดเจน

ภาวะแทรกซ้อนของโรคจอประสาทตาเสื่อม
โรคนี้มักไม่ทำให้เกิดตาบอด แต่จะทำให้มองเห็นภาพไม่ชัด และ/หรือมองเห็นภาพผิดปกติดังที่กล่าวมา ซึ่งจะส่งผลต่อคุณภาพชีวิต โดยเฉพาะเมื่อต้องทำงานที่ละเอียด อ่านหนังสือ ขับรถ จำหน้าคน และในการมองระยะไกล
การวินิจฉัยโรคจอประสาทตาเสื่อม
สามารถตรวจหาภาวะนี้ได้หลายวิธี ดังนี้
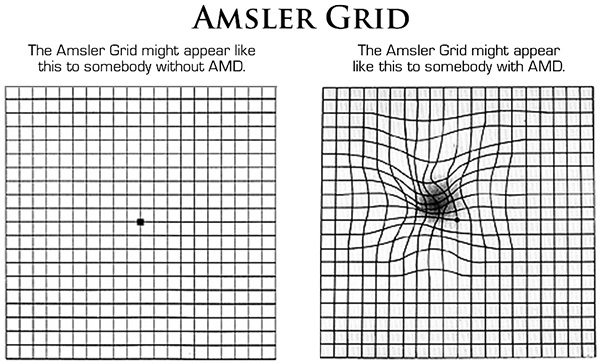
- ทดสอบจอประสาทตาด้วยตารางตรวจจุดภาพชัด หรือ แผ่นภาพแอมสเลอร์ (Amsler grid) เป็นวิธีการทดสอบจอประสาทตาและการมองเห็นที่ง่ายดาย ซึ่งสามารถตรวจเช็กได้เองที่บ้าน โดยไม่ต้องถอดแว่นตาหรือคอนแทคเลนส์ที่ใส่อยู่ออก โดยมีวิธีการทดสอบ คือ ให้ถือแผ่นภาพแอมสเลอร์ในระยะเดียวกับเวลาที่อ่านหนังสือ (ควรมีแสงสว่างที่เพียงพอด้วย) และให้ใช้มือปิดตาข้างหนึ่งเอาไว้ แล้วมองไปที่จุดสีดำตรงกลางแผ่นภาพด้วยตาข้างที่เปิดอยู่ และให้ทำซ้ำแบบเดียวกันกับตาอีกข้างหนึ่ง ถ้าพบว่าสายตามองเห็นเส้นบนแผ่นภาพมีลักษณะเป็นคลื่น หงิกงอ ขาดจากกัน พร่ามัว หรือมีบางพื้นที่หายไป แสดงว่าคุณอาจเป็นโรคจอประสาทตาเสื่อมได้ จึงควรรีบไปพบจักษุแพทย์ทันที
- จักษุแพทย์จะทำการตรวจจอประสาทตาโดยการใช้เครื่องตรวจตา (Ophthalmoscopy) และอาจมีการตรวจพิเศษอื่น ๆ เพิ่มเติมด้วย โดยขึ้นอยู่กับดุลยพินิจของแพทย์ เช่น การถ่ายภาพรังสีจอประสาทตาด้วยการฉีดสี (Fluorescein angiography) การตรวจวิเคราะห์ภาพตัดขวางของจอประสาทตาด้วยเลเซอร์ (Optical coherence tomography) เพื่อดูลักษณะและขอบเขตของความผิดปกติที่เกิดขึ้น และเพื่อใช้ในการกำหนดแนวทางการรักษาและการพยากรณ์การดำเนินโรค
วิธีรักษาโรคจอประสาทตาเสื่อม
ในปัจจุบันยังไม่มีวิธีการรักษาที่จะทำให้การมองเห็นกลับมาดีดังเดิมหรือรักษาให้หายขาดได้ แต่พอจะมีวิธีการรักษาที่ช่วยชะลอความรุนแรงของโรคเพื่อลดการสูญเสียการมองเห็นได้ ซึ่งการรักษาจะแบ่งไปตามชนิดของโรคดังนี้
การรักษาโรคจอประสาทตาเสื่อมชนิดแห้ง (Dry AMD) ในปัจจุบันยังไม่มีวิธีการรักษาโรคจอประสาทตาเสื่อมชนิดแห้งให้หายขาดได้ การรักษาจะเป็นเพียงการป้องกันไม่ให้โรคลุกลามมากขึ้นหรือเพื่อป้องกันไม่ให้กลายเป็นโรคจอประสาทตาเสื่อมชนิดเปียก
- ไปพบแพทย์ตามนัด แม้การเสื่อมของจอประสาทตาจะเป็นไปอย่างช้า ๆ และผู้ป่วยยังคงสามารถดำเนินชีวิตได้ตามปกติ แต่ก็ควรไปพบจักษุแพทย์ตามนัดเพื่อตรวจเช็กสายตาเป็นระยะ ๆ
- ควบคุมปัจจัยเสี่ยงดังกล่าวข้างต้น (ในหัวข้อสาเหตุ) เพื่อป้องกันการเสื่อมลงของจอประสาทตา หรืออาจใช้อุปกรณ์ช่วยต่าง ๆ สำหรับผู้ที่มีปัญหาทางด้านสายตาก็ได้
- ติดตามการเปลี่ยนแปลงของอาการด้วยตัวเองเป็นระยะ ๆ เพื่อจะได้ทราบถึงอาการที่บ่งว่าโรคลุกลาม เช่น ภาพบิดเบี้ยวมากขึ้น ขนาดภาพเปลี่ยนไป ฯลฯ และหากพบความผิดปกติดังกล่าวจะต้องรีบไปพบจักษุแพทย์ก่อนนัดทันที
- หลีกเลี่ยงแสงแดด โดยการใช้แว่นกันแดดที่มีประสิทธิภาพในการป้องกันรังสียูวีได้อย่างน้อย 90% เพราะจะช่วยลดหรือชะลอการลุกลามของโรคนี้ได้
- รับประทานอาหารที่มีประโยชน์ให้ครบ 5 หมู่ โดยเฉพาะอาหารที่มีสารต้านอนุมูลอิสระสูงอย่างผักใบเขียวและผลไม้ต่าง ๆ และอาหารที่มีสารลูทีน (Lutein) และซีแซนทีน (Zeaxanthin) สูง เช่น ผักคะน้า ผักปวยเล้ง ฯลฯ
- รับประทานอาหารเสริมที่มีสารต้านอนุมูลอิสระ เช่น วิตามินซี, วิตามินอี, เบต้าแคโรทีน สังกะสี และทองแดง ซึ่งอาจช่วยชะลอและลดโอกาสการกลายเป็นโรคจอประสาทตาชนิดเปียกที่รุนแรงกว่าได้
- การรักษาด้วยแสงเลเซอร์อาจได้ประโยชน์และมีความจำเป็นในผู้ป่วยบางราย
การรักษาโรคจอประสาทตาเสื่อมชนิดเปียก (Wet AMD) การรักษามีจุดมุ่งหมายเพื่อทำลายหลอดเลือดที่ผิดปกติซึ่งแตกได้ง่าย (เกิดเลือดออกและทำให้การมองเห็นลดลง) ไม่ให้ลุกลามมากขึ้น
- การรักษาด้วยแสงเลเซอร์ จะเป็นการฉายแสงเลเซอร์ลงบนจอประสาทตาส่วนที่มีพยาธิสภาพเพื่อยับยั้งหรือชะลอเส้นเลือดที่ผิดปกติที่ทำให้เกิดเลือดออกใต้จอประสาทตาได้ ซึ่งแพทย์จะพิจารณาทำกับผู้ป่วยเป็นราย ๆ ไป ขึ้นอยู่กับว่าหลอดเลือดที่ผิดปกติมีมากน้อยอยู่ในระดับไหนและเกิดขึ้นในบริเวณใด และแม้ว่าการรักษาจะไม่สามารถทำให้การมองเห็นที่เสียไปกลับคืนมาหรือรักษาให้หายขาดได้ แต่การรักษาด้วยวิธีนี้ก็สามารถช่วยคงสภาพการมองเห็นที่เหลืออยู่ไว้ได้มากกว่าการที่ไม่ได้รับการรักษาเลย ซึ่งโดยหลัก ๆ จะมีอยู่ด้วยกัน 2 วิธี คือ
- การรักษาด้วยการฉายแสงเลเซอร์ (Laser Photocoagulation) เป็นวิธีการรักษาที่ใช้มานานแล้ว โดยเป็นการฉายแสงเลเซอร์ที่ก่อให้เกิดความร้อนเพื่อทำลายหลอดเลือดที่ผิดปกติใต้จอประสาทตา ซึ่งนอกจากจะทำลายหลอดเลือดที่ผิดปกติแล้ว ยังทำลายหลอดเลือดที่ปกติและจอประสาทตาปกติด้วย ทำให้กลายเป็นแผลเป็นและเกิดเป็นจุดมืดดำอย่างถาวร การมองเห็นภาพจะลดลงทันทีหลังการรักษา แต่โดยทั่วไปแล้ว การสูญเสียการมองเห็นจะไม่รุนแรงเท่ากับที่เกิดขึ้นเองจากโรคจอประสาทตาเสื่อมที่ไม่ได้รับการรักษาด้วยการฉายแสงเลเซอร์
- การรักษาด้วยวิธีโฟโตไดนามิก (Photodynamic therapy – PDT) เป็นการฉีดยาเวอร์ทิพอร์ฟิน (Verteporfin) ที่มีคุณสมบัติเป็น Photosensitizer ซึ่งเป็นสารสีที่ไวแสงเข้าหลอดเลือดดำ เพื่อให้ยาผ่านไปตามระบบไหลเวียนเลือด เข้าสู่จุดภาพชัด (Macular) และจับกับเซลล์ที่มีการแบ่งตัวที่ผนังหลอดเลือดที่ผิดปกติใต้จอประสาทตา แล้วจึงตามด้วยการฉายแสงเลเซอร์ที่ไม่ก่อให้เกิดความร้อนเฉพาะกับเนื้อเยื่อที่จับกับสารสีนี้เท่านั้น (ตัวยาจะทำปฏิกิริยากับแสงเลเซอร์ที่ได้คำนวณระดับความเข้มข้นของยาและปริมาณแสงเลเซอร์ไว้ตั้งแต่แรก เพื่อให้เกิดปฏิกิริยาที่มากพอจะทำลายหลอดเลือดที่ผิดปกติได้) จึงทำให้แสงเลเซอร์ไม่ไปกระทบกับจอประสาทตาส่วนที่ดีเหมือนการฉายแสงเลเซอร์แบบ Photocoagulation หลังการรักษาผู้ป่วยยังคงมีการมองเห็นได้เหมือนก่อนการฉายแสงเลเซอร์ ซึ่งในบางรายที่โรคยังไม่รุนแรงมากนัก การมองเห็นที่ลดลงก่อนการรักษาอาจฟื้นกลับขึ้นมาใกล้เคียงกับปกติได้ วิธีนี้จึงจัดว่าเป็นการรักษาที่ค่อนข้างปลอดภัย แต่สารที่ฉีดนั้นก็มีราคาแพงมากและต้องให้การรักษาซ้ำ ๆ หลายครั้งจึงจะเห็นผล
- สำหรับผู้ป่วยที่จะเข้ารับการรักษาด้วยการยิงแสงเซอร์ ก่อนทำควรงดการขับรถมาทำการรักษาด้วยตัวเอง เนื่องจากหลังทำตาจะมัวจากฤทธิ์ของยาขยายม่านตา ส่วนหลังทำให้งดการทำกิจกรรมทุกชนิดที่อาจเกิดความรุนแรงหรือกระทบกระเทือนต่อตาเป็นเวลา 1 เดือน และไปพบแพทย์ตามนัดอย่างต่อเนื่อง เพื่อติดตามอาการหลังการยิงเลเซอร์ สำหรับผลข้างเคียงที่อาจเกิดขึ้นได้หลังการยิงเลเซอร์คือ ปวดตาตุ๊บ ๆ (พบได้เล็กน้อยในผู้ป่วยบางราย) และมีอาการตามัวเท่าก่อนการยิงเลเซอร์ หรือจะค่อย ๆ ดีขึ้นภายหลังการรักษาหลายเดือน ซึ่งขึ้นอยู่กับโรคที่เป็นในผู้ป่วยแต่ละราย และการรักษาจะต้องใช้เวลานานและทำหลายครั้ง เพื่อป้องกันการสูญเสียการมองเห็นอย่างถาวร และลดปัญหาการเกิดภาวะต้อหินรุนแรง
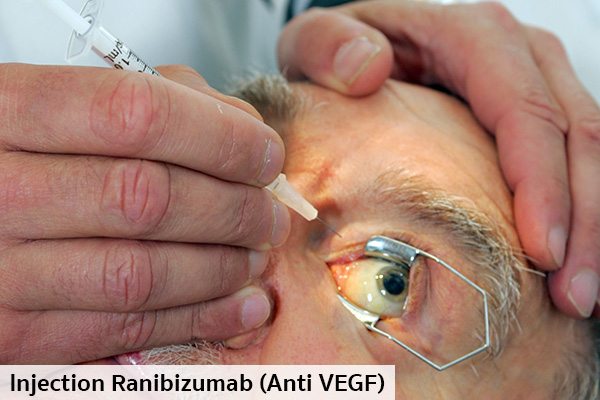
- การรักษาด้วยการฉีดยากลุ่ม Anti-VEGF (Anti-vascular endothelial growth factor) เป็นวิธีรักษาแนวใหม่ที่สามารถยับยั้งสาเหตุของการเกิดโรคได้ตรงจุดมากขึ้น โดยเป็นการใช้นวัตกรรมใหม่ของผลิตภัณฑ์ทางชีววิทยา (Biological Product) ที่นำมาใช้กับตาโดยเฉพาะ ซึ่งแพทย์จะฉีดยาดังกล่าวเข้าไปในน้ำวุ้นลูกตาภายในเยื่อบุตาขาว เพื่อยับยั้งกระบวนการสร้างหลอดเลือดจากหลอดเลือดที่งอกใหม่บริเวณจุดรับภาพนั้น ซึ่งยาในกลุ่มนี้จะทำหน้าที่ไปจับกับสาร VEGF ที่เป็นต้นเหตุของการเกิดโรค จึงช่วยลดการงอกของหลอดเลือดใหม่ และลดการอักเสบที่เป็นส่วนหนึ่งของการลุกลามของโรค ในปัจจุบันยากลุ่มนี้มีใช้กันอยู่หลายตัวด้วยกันและยังมีราคาที่แพงมาก ๆ เช่น Pegaptanib sodium ของ MACUGEN® (ยาตัวนี้จับกับสาร VEGF เฉพาะตัวที่เป็นต้นเหตุของการเกิดโรค), Ranibizumab ของ LUCENTIS® (ยาตัวนี้จะจับกับสาร VEGF ทั้งหมด), Bevacizumab ของ Avastin® เป็นต้น ซึ่งจากการวิจัยโดยการฉีดยานี้ในกลุ่มผู้ป่วยโรคจอประสาทตาเสื่อมชนิดเปียกทุก ๆ 4-6 สัปดาห์ ติดต่อกันเป็นเวลา 2 ปี พบว่าผู้ป่วยประมาณ 33% ที่ได้รับการฉีดยากลุ่มนี้มีการมองเห็นที่ชัดขึ้น เมื่อเทียบกับกลุ่มที่ได้รับการรักษาด้วยเลเซอร์ที่มีเพียง 6% เท่านั้นที่มีการมองเห็นได้ชัดขึ้น

IMAGE SOURCE : www.drshahidamirza.com - การผ่าตัด Submacular surgery เป็นการผ่าตัดน้ำวุ้นในลูกตา จอประสาทตา เพื่อทำลายหรือนำหลอดเลือดที่ผิดปกติออกจากใต้จอประสาทตา รวมทั้งแก้ไขภาวะแทรกซ้อนต่าง ๆ ของโรค เช่น ภาวะเลือดออกใต้จอประสาทตา เป็นต้น (แม้ว่าผลการผ่าตัดจะดี แต่ผู้ป่วยจะมีการมองเห็นลดลงหลังการรักษา เหมือนการฉายแสงเลเซอร์แบบ Photocoagulation)
- การใช้เครื่องมือช่วยการมองเห็น (Low vision aids) ในกรณีที่เป็นโรคทั้ง 2 ตา และได้ลองการรักษาต่าง ๆ แล้วไม่ได้ผล ทำให้มีสายตาเลือนราง แพทย์อาจพิจารณาให้ใช้เครื่องมือช่วยการมองเห็นเพื่อช่วยเพิ่มคุณภาพการมองเห็น เช่น การใช้แว่นขยาย แว่นตาอ่านหนังสือ กล้องส่องทางไกล การใช้สีต่าง ๆ และการเพิ่มแสงสว่าง เป็นต้น
- การพัฒนาวิธีการรักษาใหม่ ๆ ในปัจจุบันได้มีความพยายามที่จะพัฒนาวิธีการรักษาโรคจอประสาทตาเสื่อมให้ได้ผลที่ดีมากขึ้น ไม่ว่าจะเป็นการรักษาทางยา เช่น การพัฒนายาที่มีคุณสมบัติ Photosensitizer ตัวใหม่ที่ให้การรักษาที่ดีกว่าเดิม, การพัฒนายาที่เป็น Angiostasis ที่ใช้ฉีดเข้าด้านหลังลูกตาเพื่อให้ผลในการยับยั้งและรักษาโรคโดยไม่ต้องใช้แสงเลเซอร์ เป็นต้น ส่วนในด้านของการผ่าตัด ได้มีวิธีการผ่าตัดใหม่ ๆ เช่น การผ่าตัดเพื่อย้ายจุดภาพชัดบนจอประสาทตา (Macular translocation), การปลูกถ่ายเนื้อเยื่อชั้นเซลล์พี่เลี้ยงของจอประสาทตา (RPE transplantation), การใช้แก๊สไล่เลือดที่อยู่ใต้จุดภาพชัดออกไป เป็นต้น แต่วิธีการผ่าตัดเหล่านี้ยังมีข้อจำกัดและผลข้างเคียงอยู่มาก จึงยังต้องมีการปรับปรุงพัฒนาวิธีการรักษาเพื่อให้ดียิ่งขึ้นต่อไปจนสามารถนำมาใช้รักษาได้จริง อย่างไรก็ตาม แม้จะมีความพยายามในการพัฒนาวิธีการรักษามากขึ้น แต่ผู้ป่วยส่วนใหญ่ที่เป็นโรคนี้ก็ยังคงมีการสูญเสียการมองเห็นอยู่ไม่มากก็น้อย และมักจะอยู่ในกลุ่มผู้ป่วยที่มีภาวะสายตาเลือนราง (Low vision) ดังนั้น การให้ผู้ป่วยพยายามปรับตัวให้ได้กับภาวะสายตาเลือนรางและหัดใช้เครื่องมือช่วยการมองเห็น (Low vision aids) จึงยังคงเป็นสิ่งสำคัญที่จะทำให้ผู้ป่วยสามารถใช้การมองเห็นที่เหลืออยู่ช่วยให้สามารถดำเนินชีวิตต่อไปได้
การดูแลตนเองเมื่อเป็นโรคจอประสาทตาเสื่อม เมื่อมีอาการต่าง ๆ ดังที่กล่าวมาในหัวข้ออาการ ควรรีบไปพบจักษุแพทย์ภายใน 1-2 วัน หรืออาจต้องไปโรงพยาบาลฉุกเฉินถ้าการมองเห็นภาพมีความผิดปกติที่เกิดขึ้นอย่างฉับพลัน และหากพบว่าเป็นโรคนี้ ในการดูแลตนเองที่สำคัญ ให้ปฏิบัติตามคำแนะนำต่อไปนี้
- ปฏิบัติตามคำแนะนำของจักษุแพทย์อย่างเคร่งครัด ถูกต้อง ครบถ้วน รวมทั้งในการใช้ยาต่าง ๆ และต้องไม่ขาดยา (เมื่อมียาที่แพทย์สั่งจ่าย)
- รักษาสุขภาพจิตให้ดี ปรับการใช้ชีวิตให้เข้ากับสายตา เพื่อพึ่งพาตนเองให้ได้มากที่สุด
- ไปพบจักษุแพทย์ตามนัดเสมอ และควรไปพบก่อนนัดถ้าอาการต่าง ๆ เลวลง หรือเมื่อมีอาการผิดปกติไปจากเดิม หรือเมื่อมีความกังวลในอาการที่เป็นอยู่
ผลการรักษาจะขึ้นอยู่กับชนิด ตำแหน่ง และความรุนแรงของโรค ถ้าเป็นชนิดเปียกที่เป็นระยะแรก ซึ่งพบว่าเริ่มมีหลอดเลือดผิดปกติในผนังลูกตาชั้นกลาง การรักษาก็มักจะได้ผลดี แต่ถ้าเซลล์ประสาทบริเวณจุดภาพชัดเชื่อมทั้งหมดแล้ว ก็ยากที่จะแก้ให้ดีขึ้นได้
วิธีป้องกันโรคจอประสาทตาเสื่อม
ถึงแม้สาเหตุของโรคนี้ยังไม่ทราบแน่ชัด และอาจสัมพันธ์กับปัจจัยหลายอย่าง เช่น อายุ กรรมพันธุ์ ที่ไม่สามารถแก้ไขได้ แต่ก็มีปัจจัยเสี่ยงบางอย่างที่สามารถหลีกเลี่ยงหรือป้องกันได้ ซึ่งการปฏิบัติตัวตามคำแนะนำต่อไปนี้ อาจช่วยลดความเสี่ยงหรือชะลอความรุนแรงของโรคได้ เช่น
- เข้ารับการตรวจสุขภาพตาเป็นประจำ โดยอาจเริ่มตรวจได้ตั้งแต่ยังเป็นเด็กอายุประมาณ 2-3 ขวบ แต่หลังจากนั้นให้ขึ้นอยู่กับคำแนะนำของจักษุแพทย์ หรือเริ่มตรวจได้เลยในทุกอายุถ้ายังไม่เคยพบจักษุแพทย์มาก่อน และหลังจากนั้นความถี่ในการพบจักษุแพทย์ให้เป็นไปตามที่จักษุแพทย์แนะนำ (ในผู้ที่มีอายุมากกว่า 50-60 ปีขึ้นไป หรือผู้ที่มีประวัติมีบุคคลในครอบครัวเป็นโรคนี้ ควรได้รับการตรวจจอประสาทตาจากจักษุแพทย์เป็นประจำ เพื่อประเมินว่ามีความเสี่ยงต่อการเกิดโรคจอประสาทตาเสื่อมหรือไม่)
- งดการสูบบุหรี่ และหลีกเลี่ยงควันบุหรี่
- ไม่ดื่มเครื่องดื่มที่มีแอลกอฮอล์
- หมั่นออกกำลังกายและควบคุมน้ำหนักตัวให้อยู่ในเกณฑ์
- หลีกเลี่ยงการได้รับแสงแดดหรือรังสีอัลตราไวโอเลต (UV) เป็นระยะเวลานาน และป้องกันดวงตาจากการถูกแสงแดดด้วยการใช้แว่นกันแดดที่มีประสิทธิภาพในการป้องกันรังสียูวีได้ตั้งแต่ 90% ขึ้นไป
- ป้องกันรักษาหรือควบคุมโรคที่เป็นปัจจัยเสี่ยงให้ดี เช่น โรคหัวใจและหลอดเลือด (รวมถึงโรคเบาหวาน โรคความดันโลหิตสูง และโรคไขมันในเลือดสูง ซึ่งเป็นปัจจัยเสี่ยงของโรคหัวใจและโรคหลอดเลือดแดงแข็งด้วย) และตรวจสุขภาพเป็นประจำทุกปีเมื่อเริ่มอายุได้ 18-20 ปี เพื่อคัดกรองโรคต่าง ๆ ที่เป็นปัจจัยเสี่ยง โดยเฉพาะโรคเบาหวาน โรคความดันโลหิตสูง และโรคไขมันในเลือดสูง
- รับประทานอาหารที่มีประโยชน์ให้ครบ 5 หมู่ โดยเฉพาะอาหารที่มีสารต้านอนุมูลอิสระ (Antioxidant) สูง ได้แก่ ผักใบเขียวและผลไม้ต่าง ๆ เมล็ดธัญพืช กินปลาเป็นประจำ (เพราะในเนื้อปลาจะมีกรดไขมันชนิด Omega-3 มาก ซึ่งสามารถช่วยป้องกันภาวะจอประสาทตาเสื่อมได้) และจำกัดการรับประทานอาหารประเภทไขมัน แป้ง น้ำตาล เกลือ และเพิ่มการรับประทานผักผลไม้ให้มาก ๆ ทั้งนี้เพื่อช่วยเพิ่มความแข็งแรงให้กับเซลล์จอประสาทตา และป้องกันการเกิดโรคต่าง ๆ ที่เป็นปัจจัยเสี่ยงต่อการเกิดโรคจอประสาทตาเสื่อมในผู้สูงอายุ เช่น โรคเบาหวาน โรคความดันโลหิตสูง โรคไขมันในเลือดสูง โรคอ้วน
- เน้นการรับประทานอาหารที่มีเบต้าแคโรทีน โดยเฉพาะอาหารที่มีสารลูทีน (Lutein) และซีแซนทีน (Zeaxanthin) สูง เช่น ผักคะน้า ผักปวยเล้ง ผักกาดแก้ว ผักโขม บรอกโคลี ข้าวโพด ฟักทอง ถั่วลันเตา แขนงกะหล่ำ กะหล่ำปลี แตงกวา พริก ส้ม แอปเปิ้ล องุ่น มะม่วง และไข่แดง เป็นต้น
- รับประทานอาหารเสริมต้านอนุมูลอิสระ เพราะมีงานวิจัยพบว่า การรับประทานสารต้านอนุมูลอิสระ (วิตามินซี, วิตามินอี, เบต้าแคโรทีน) และสังกะสี/ซิงค์ (Zinc) ในปริมาณสูงจะสามารถช่วยลดความเสี่ยงต่อการเกิดโรคจอประสาทตาเสื่อมอย่างรุนแรงลงได้ประมาณ 25% ในผู้ป่วยโรคจอประสาทตาเสื่อมระยะที่ 3 หรือ 4 (เป็นกลุ่มความเสี่ยงสูง) และช่วยลดความเสี่ยงของการสูญเสียการมองเห็นจากภาวะจอประสาทตาเสื่อมอย่างรุนแรงลงได้ประมาณ 19% อีกด้วย แต่จะไม่สามารถช่วยป้องกันการเกิดโรค หรือมีประโยชน์ในผู้ป่วยที่เริ่มเป็นโรคจอประสาทตาเสื่อมเล็ก (ระยะที่ 1 หรือ 2)
- ขนาดของอาหารเสริมที่แนะนำให้รับประทานต่อวัน คือ วิตามินซี 500 มิลลิกรัม, วิตามินอี 400 IU, เบต้าแคโรทีน 15 มิลลิกรัม, สังกะสี/ซิงค์ 80 มิลลิกรัม ของ ซิงค์ออกไซด์ (Zinc oxide) และทองแดง/คอปเปอร์ 2 มิลลิกรัม ของ คอปเปอร์ออกไซด์ (Copper oxide) เพราะคนที่รับประทานซิงค์ในขนาดสูงจะมีการขาดคอปเปอร์ได้
- อาหารเสริมที่ว่านี้ไม่สามารถป้องกัน รักษา หรือช่วยให้การมองเห็นที่สูญเสียไปแล้วดีขึ้นได้ แต่จะช่วยลดความเสี่ยงที่โรคจะดำเนินไปสู่ระยะรุนแรงจนทำให้เกิดการสูญเสียการมองเห็นในผู้ป่วยที่จัดอยู่ในกลุ่มเสี่ยงสูงได้
- ควรปรึกษาจักษุแพทย์ก่อนว่ามีความจำเป็นที่ต้องรับประทานอาหารเสริมที่ว่านี้หรือไม่
- ยังไม่พบผลข้างเคียงของการรับประทานอาหารเสริมในระหว่างการศึกษาที่ใช้ระยะเวลาเฉลี่ยประมาณ 6 ปี แต่การศึกษาในระยะยาวที่มากกว่า 10 ปี ยังไม่ทราบ
- ผู้ที่สูบบุหรี่ไม่ควรรับประทานอาหารเสริมที่มีเบต้าแคโรทีนรวมอยู่ด้วย เพราะพบความสัมพันธ์ของการเกิดมะเร็งปอดในผู้ที่สูบบุหรี่ที่รับประทานอาหารเสริมที่มีเบต้าแคโรทีนเป็นประจำ
ลูทีนและซีแซนทีนกับการป้องกันโรคจอประสาทตาเสื่อม
เมื่อแสงผ่านเข้าสู่ตา แสงจะผ่านกระจกตา (Cornea) และแก้วตา (Lens) โดยกระจกตาจะสามารถช่วยกรองแสงอัลตราไวโอเลตบางส่วนไว้ได้ แต่แสงส่วนใหญ่ที่เหลือจะถูกส่งผ่านไปยังจอประสาทตา (Retina) ซึ่งเราพบว่าในบรรดาคลื่นแสงที่มองเห็นได้นี้ คลื่นแสงสีฟ้าจะมีพลังงานสูงและมีผลเหนี่ยวนำทำให้เกิดการสร้างอนุมูลอิสระในเซลล์ของจอประสาทตาได้สูงเป็น 100 เท่าของคลื่นแสงสีแดงที่มีพลังงานต่ำ สำหรับจอประสาทตานี้จะมีจุดโฟกัสที่เรียกว่าจุดภาพชัด (Macula) ที่มีสารสีที่เป็นสีเหลือง ซึ่งประกอบไปด้วยลูทีน (Lutein) และซีแซนทีน (Zeaxanthin) เราเชื่อว่าสารประกอบทั้ง 2 ตัวนี้มีหน้าที่เป็นสารต้านอนุมูลอิสระเพื่อป้องกันเซลล์รับแสง (Photoreceptor cells) จากอันตรายจากสารอนุมูลอิสระที่เซลล์สร้างขึ้นอันเนื่องมาจากการมีปริมาณของออกซิเจนสูง (Oxygen tension) และจากการถูกแสง นอกจากนี้ยังเชื่อว่า สารประกอบดังกล่าวยังมีหน้าที่ในการช่วยกรองแสงสีฟ้าที่เป็นคลื่นแสงที่มีพลังงานสูงได้ด้วย โดยมีการประมาณกันว่า สามารถช่วยกรองแสงสีฟ้าให้ลดลงได้ถึง 40% ก่อนที่แสงจะตกมาถึงจุดภาพชัด ดังนั้น ลูทีนและซีแซนทีนจึงสามารถช่วยลดสภาวะความเครียดออกซิเดชันต่อจอประสาทตาได้อย่างมีนัยสำคัญ
ลูทีน (Lutein) และซีแซนทีน (Zeaxanthin) เป็นสารประกอบที่จัดอยู่ในกลุ่มของแคโรทีนอยด์ ร่างกายมนุษย์ไม่สามารถสร้างสารประกอบทั้ง 2 ตัวนี้ได้ และจำเป็นต้องได้รับจากอาหาร โดยลูทีนและซีแซนทีนเป็นแคโรทีนอยด์เพียง 2 ตัวเท่านั้นที่พบอยู่ในจุดภาพชัด (Macula) และที่แก้วตา (Lens)
จากรายงานการศึกษาส่วนใหญ่พบว่า กลุ่มคนที่รับประทานอาหารที่มีผักและผลไม้ที่มีสารลูทีนและซีแซนทีนสูงสุด หรือกลุ่มคนที่มีระดับลูทีนและซีแซนทีนในเลือดสูงสุด (เปรียบเทียบกับกลุ่มต่ำสุด) จะมีความเสี่ยงต่อการเกิดโรคจอประสาทตาเสื่อมได้น้อยกว่ามาก นอกจากนี้ยังพบด้วยว่า การได้รับลูทีนและซีแซนทีนไม่ว่าจะอยู่ในอาหารหรือผลิตภัณฑ์เสริมอาหารก็มีผลทำให้ระดับของลูทีนในเลือดและในจุดภาพชัด (Macular) สูงขึ้น ทำให้การวัดการมองเห็นต่าง ๆ ดีขึ้น และมีแนวโน้มที่จะช่วยป้องกันการเกิดโรคนี้ได้
เนื่องจากสารลูทีนและซีแซนทีนสูงเป็นสารประกอบในกลุ่มแคโรทีนอยด์ จึงสามารถพบสารเหล่านี้ได้ในผักและผลไม้ต่าง ๆ สำหรับแหล่งอาหารที่ให้สารลูทีนที่ดีที่สุด คือ ผักใบเขียว เช่น ผักคะน้า ผักปวยเล้ง ผักกาดแก้ว บรอกโคลี ข้าวโพด ถั่วลันเตา แขนงกะหล่ำ กะหล่ำปลี เป็นต้น นอกจากนี้ยังพบได้ในปริมาณไม่สูงมากนักในไข่แดง (แม้จะพบในไข่แดงได้น้อย แต่ลูทีนในไข่แดงนี้ก็เป็นชนิดที่สามารถถูกนำไปใช้ได้ดี)
สำหรับปริมาณที่ควรได้รับต่อวัน (DRI) ยังไม่มีการกำหนดไว้แน่ชัด แต่ขนาดที่มีการศึกษา คือ ลูทีนวันละ 2.5-30 มิลลิกรัม และซีแซนทีนวันละ 0.4-2 มิลลิกรัม สำหรับปริมาณที่ใช้ในการศึกษาเกี่ยวกับการมองเห็นต่าง ๆ ในผู้ป่วยโรคจอประสาทตาเสื่อม
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “จุดภาพชัดเสื่อมตามวัด (Aged-related macular degeneration)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 958-960.
- ภาควิชาอาหารเคมี คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล. “กินอะไร…ชะลอจอประสาทตาเสื่อม”. (รศ.วิมล ศรีศุข). [ออนไลน์]. เข้าถึงได้จาก : www.pharmacy.mahidol.ac.th. [14 ธ.ค. 2016].
- มูลนิธิหมอชาวบ้าน. “โรคจอประสาทตาเสื่อม”. (นพ.ณวพล กาญจนารัณย์). [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [15 ธ.ค. 2016].
- มูลนิธิหมอชาวบ้าน. นิตยสารหมอชาวบ้าน เล่มที่ 395 คอลัมน์ : รักษ์ “ดวงตา”. “โรคศูนย์กลางจอประสาทตาเสื่อม”. (รศ.นพ.ศักดิ์ชัย วงศกิตติรักษ์). [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [15 ธ.ค. 2016]
- โรงพยาบาลพญาไท. “โรคจอประสาทตาเสื่อม ชนิด อาการ สาเหตุและการรักษา”. (นพ.ทวีชัย พิตรปรีชา). [ออนไลน์]. เข้าถึงได้จาก : www.phyathai.com. [15 ธ.ค. 2016].
- หาหมอดอทคอม. “โรคจอตาเสื่อมในผู้สูงอายุ (Age-related macular degeneration หรือ AMD)”. (ศ.เกียรติคุณ พญ.สกาวรัตน์ คุณาวิศรุต). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [16 ธ.ค. 2016].
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)