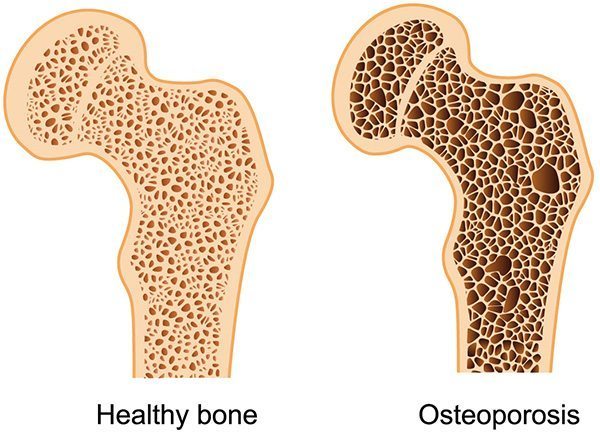
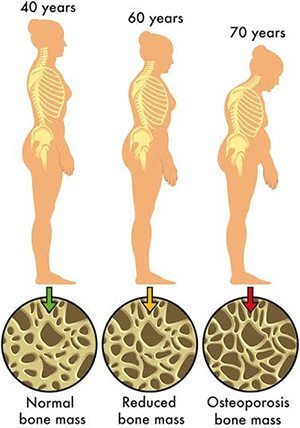
โรคกระดูกพรุน (Osteoporosis) และโรคกระดูกบาง (Osteopenia) เป็นภาวะที่มีปริมาณแร่ธาตุ (ที่สำคัญคือ แคลเซียม) ในกระดูกลดลง ร่วมกับความเสื่อมของเนื้อเยื่อที่ประกอบเป็นโครงสร้างภายในกระดูก ทำให้เนื้อหรือมวลกระดูกมีความหนาแน่นลดลง จึงเปราะและแตกหักได้ง่าย โดยบริเวณที่พบการหักของกระดูกได้บ่อย คือ ข้อมือ สะโพก และสันหลัง อธิบายได้ว่า เมื่อหกล้ม คนเรามักจะเอามือยันพื้นเอาไว้เพื่อประคองตัวเอง แต่ด้วยความที่เนื้อกระดูกบางลง จึงทำให้กระดูกข้อมือไม่สามารถรับน้ำหนักตัวได้เต็มที่เหมือนตอนหนุ่มสาว กระดูกข้อมือจึงหัก เมื่อกระดูกข้อมือหักก็จะใช้มือข้างนั้นหยิบจับอะไรไม่ได้ หากเกิดอุบัติเหตุแล้วก้นเกิดกระแทกพื้นก็จะทำให้กระดูกสะโพกหัก ทำให้เดินไม่ได้ในระหว่างการรักษา ทำให้ต้องนอนติดเตียง ซึ่งอาจเกิดแผลกดทับหรือโรคอื่น ๆ ตามมาหากไม่ได้รับการดูแลที่ดีพอ
โรคนี้เป็นโรคเรื้อรังที่พบได้บ่อยในผู้สูงอายุ โดยเฉพาะในผู้หญิงวัยหมดประจำเดือน มักไม่ค่อยพบในเด็กและคนวัยหนุ่มสาว ยกเว้นในกรณีที่มีภาวะปัจจัยเสี่ยง และเป็นโรคที่คนส่วนใหญ่มักมองข้ามเนื่องจากจะไม่แสดงอาการจนกว่าจะเกิดภาวะแทรกซ้อน ทำให้คนส่วนใหญ่ไม่ได้รับการตรวจหรือรักษา (จากการศึกษาพบว่าผู้หญิงอายุ 45-75 ปี มากกว่า 86% ไม่เคยปรึกษาเรื่องกระดูกพรุนกับแพทย์เลย) ถ้ารอจนกระทั่งเมื่อกระดูกหักก่อน นอกจากจะทำให้เกิดความเจ็บปวดแล้ว ยังส่งผลให้เกิดความทุพพลภาพ ช่วยเหลือตนเองลำบาก และคุณภาพชีวิตแย่ลง และอาจเกิดภาวะแทรกซ้อนจนเป็นเหตุทำให้เสียชีวิตได้
โรคกระดูกพรุน
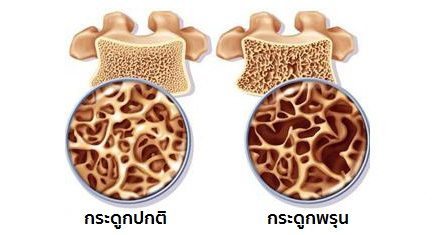
โรคกระดูกพรุน (Osteoporosis อ่านว่า ออส-ที-โอ-พอ-รอ-สิส) หมายถึง โรคที่มวลกระดูกของร่างกายลดต่ำกว่าค่ามวลกระดูกมาตรฐานตั้งแต่ -2.5 เอสดีขึ้นไป (SD – Standard deviation คือ ค่าเบี่ยงเบนมาตรฐาน) หรือในทางการแพทย์จะใช้เขียนเป็นตัวเลขตั้งแต่ -2.5 เอสดีขึ้นไป
โรคกระดูกบาง
โรคกระดูกบาง หรือ กระดูกโปร่งบาง (Osteopenia) หมายถึง โรคที่มวลกระดูกของร่างกายลดต่ำกว่าค่ามวลกระดูกมาตรฐานแต่ยังไม่ต่ำถึงค่าที่เป็นโรคกระดูกพรุน ค่ามวลกระดูกบางจึงอยู่ในช่วง -1 ถึงน้อยกว่า -2.5 เอสดี ซึ่งถ้าปล่อยไว้โดยไม่รักษาจะทำให้เสียมวลกระดูกเพิ่มขึ้นจนกลายเป็นโรคกระดูกพรุนได้ แต่ในบางรายก็อาจเป็นโรคกระดูกพรุนได้โดยไม่ผ่านการเป็นโรคกระดูกบางมาก่อนก็ได้ ดังนั้น เรื่องของโรคกระดูกบาง เช่น สาเหตุ ปัจจัยเสี่ยง อาการ วิธีการรักษา และอื่น ๆ จึงเป็นเช่นเดียวกับโรคกระดูกพรุน ซึ่งในบทความนี้ต่อไปจะใช้คำว่าโรคกระดูกพรุนซึ่งหมายความรวมถึงโรคกระดูกบางด้วย
สถานการณ์โรคกระดูกพรุน
ผู้ป่วยกระดูกหักจากโรคกระดูกพรุนพบได้ประมาณ 0.83% ของโรคที่ไม่ติดต่อทั้งหมดทั่วโลก ในกลุ่มคนที่อายุเกิน 50 ปีทั่วโลก ผู้หญิงอย่างน้อย 1 ใน 3 คน และผู้ชายอย่างน้อย 1 ใน 5 คน เคยกระดูกหักจากโรคกระดูกพรุน (Osteoporosis) โดยประมาณการว่าทั่วโลกมีผู้หญิงที่เป็นโรคกระดูกพรุนประมาณ 200 ล้านราย โดยเฉพาะผู้หญิงวัยหมดประจำเดือน (วัยทอง) ที่มีอายุตั้งแต่ 60-90 ปี จะมีโอกาสเป็นโรคกระดูกพรุนสูงตั้งแต่ 10-60% ตามอายุที่มากขึ้น โดยบริเวณที่หักมากที่สุดคือ กระดูกปลายแขน 80%, กระดูกต้นแขน 75%, กระดูกสะโพก 70% และกระดูกสันหลัง 58%
ในปี พ.ศ. 2543 มีผู้ป่วยกระดูกหักจากภาวะกระดูกบางประมาณ 9 ล้านราย พบกระดูกข้อมือหัก 1.7 ล้านราย กระดูกสะโพกหัก 1.6 ล้านราย กระดูกสันหลังทรุด 1.4 ล้านราย กระดูกต้นแขนหัก 7 แสนราย โดยครึ่งหนึ่งของผู้ป่วยดังกล่าวมีภูมิลำเนาอยู่ในทวีปยุโรปและทวีปอเมริกา ส่วนที่เหลือมีถิ่นกำเนิดอยู่ในแถบประเทศเอเชียตะวันออกเฉียงใต้และประเทศแถบคาบสมุทรแปซิฟิก
สำหรับประเทศไทย (ข้อมูลเมื่อปี 2555) ยังไม่มีการศึกษาถึงสถิติโรคกระดูกพรุนเป็นรายปี แต่จากสถิติจำนวนประชากรผู้สูงอายุของประเทศไทยที่เพิ่มจำนวนขึ้นอย่างรวดเร็ว จึงทำให้ความชุกของโรคกระดูกพรุนเพิ่มขึ้นตามอายุที่มากขึ้น โดยเฉพาะในผู้ที่มีอายุตั้งแต่ 70 ปีขึ้นไปจะพบโรคกระดูกพรุนได้มากกว่า 50% โดยพบภาวะกระดูกพรุนบริเวณสันหลังส่วนเอว 15.7-24.7% บริเวณกระดูกสะโพก 9.5-19.3% อุบัติการณ์ของกระดูกสะโพกหักในผู้หญิงวัยหมดประจำเดือนที่มีอายุตั้งแต่ 50 ปีขึ้นไปได้จำนวน 289 ครั้งต่อประชากร 1 แสนรายต่อปี และการศึกษาของทางมูลนิธิโรคกระดูกพรุนนานาชาติในประเทศไทยเมื่อ พ.ศ. 2552 พบอัตราการตายหลังเกิดกระดูกสะโพกหักภายใน 5 ปี มากถึง 1 ใน 3 ในผู้ป่วยทั้งเพศชายและหญิง นอกจากนี้ยังพบด้วยว่าประชากรไทยมีภาวะขาดแคลเซียมและวิตามินดีอีกด้วย
สาเหตุของโรคกระดูกพรุน
กระดูกประกอบไปด้วย โปรตีน คอลลาเจน และแคลเซียม (ในกระดูกประกอบด้วยโปรตีนหนึ่งในสามส่วน อีกสองในสามส่วนเป็นเกลือแร่ โปรตีนที่เป็นเนื้อกระดูกนี้ส่วนใหญ่เป็นคอลลาเจน ส่วนเกลือแร่ที่อยู่ในกระดูกคือแคลเซียม) โดยมีเกลือแคลเซียมฟอสเฟตเป็นตัวทำให้กระดูกแข็งแรงและทนต่อแรงดึงรั้ง ดังนั้นการขาดแคลเซียมก็เหมือนกับบ้านที่ถูกปลวกแทะกินโครงร่างจนพรุนทำให้กระดูกบาง ไม่หนาแน่น กระดูกจึงแตกหักได้ง่ายแม้จะถูกกระทบกระเทือนเพียงเล็กน้อยก็ตาม
กระดูกเป็นอวัยวะที่ไม่ได้อยู่นิ่ง แต่จะมีการสร้างและการสลายตัวอยู่ตลอดเวลาอย่างสมดุล โดยมีเซลล์ออสติโอบลาสต์ (Osteoblast) ทำหน้าที่พาเอาแร่ธาตุเข้ามา และมีเซลล์ออสติโอคลาสต์ (Osteoclast) ทำหน้าที่สลายเนื้อกระดูก กล่าวคือ ในขณะที่มีการสร้างกระดูกใหม่โดยใช้แคลเซียมจากอาหารที่รับประทานเข้าไป ก็จะมีการสลายแคลเซียมในเนื้อกระดูกเก่าออกมาสู่เลือดและถูกขับออกมาทางปัสสาวะและอุจจาระวันละประมาณ 600-700 มิลลิกรัม เพื่อให้เกิดความสมดุลเราจึงต้องได้รับแคลเซียมให้เพียงพอกับที่เสียไป มิฉะนั้นร่างกายจะดึงแคลเซียมจากกระดูกมาใช้ตลอดเวลา มีผลทำให้กระดูกถูกทำลายมากกว่าการสร้าง เนื้อกระดูกจึงบางลงในที่สุด
สำหรับในเด็กจะมีการสร้างกระดูกมากกว่าการสลาย จึงทำให้กระดูกมีการเจริญเติบโต เนื้อกระดูกจึงค่อย ๆ เพิ่มขึ้น ซึ่งการสะสมเนื้อกระดูกนี้จะมากและเป็นไปอย่างรวดเร็วในช่วงก่อนเข้าสู่วัยรุ่น หลังจากนั้นการสะสมเนื้อกระดูกจะเริ่มช้าลงอย่างช้า ๆ จนได้เนื้อกระดูกที่มีความหนาแน่นสูงสุดเมื่ออายุได้ประมาณ 25-30 ปี เนื้อกระดูกก็จะคงที่อยู่เช่นนั้น จนถึงช่วงอายุประมาณ 35-40 ปี[3] จากนั้นจะเริ่มมีการสลายกระดูกมากกว่าการสร้าง ความหนาแน่นของเนื้อกระดูกจึงเริ่มลดลงอย่างช้า ๆ ประมาณ 0.5-1% ต่อปี และบางตัวลงไปตามอายุที่มากขึ้นทั้งในผู้หญิงและผู้ชาย
แต่ในผู้หญิงจะมีปัจจัยเสี่ยงที่ทำให้เกิดการสูญเสียเนื้อกระดูกเพิ่มมากขึ้นนั่นคือ ภาวะหมดประจำเดือน ซึ่งจะมีการลดลงของฮอร์โมนเอสโตรเจน (Estrogen) อย่างรวดเร็ว ฮอร์โมนชนิดนี้จะช่วยในการดูดซึมแคลเซียมเข้าสู่ร่างกายและชะลอการสลายของแคลเซียมในเนื้อกระดูก เมื่อพร่องฮอร์โมนชนิดนี้ก็จะทำให้กระดูกบางตัวลงอย่างรวดเร็วจนเกิดภาวะกระดูกพรุน (ในช่วง 10 ปีแรกหลังหมดประจำเดือน ความหนาแน่นของมวลกระดูกจะลดลงเร็วมากประมาณ 3-5% ต่อปี และเมื่อพ้น 10 ปีไปแล้วความหนาแน่นของมวลกระดูกจะลดลงช้าลงเป็น 1-2% ต่อปี)
สำหรับผู้ชายจะมีฮอร์โมนเพศชายหรือเทสโทสเตอโรน (Testosterone) ซึ่งมีส่วนสำคัญในการสร้างเนื้อกระดูกเช่นกัน แต่ในช่วงอายุ 50-55 ปี การลดลงของฮอร์โมนเทสโทสเตอโรนจะเป็นไปอย่างช้า ๆ และมีเนื้อกระดูกลดลง 0.5-1% ต่อปี ต่อเนื่องไปเรื่อย ๆ ตลอดชีวิต ซึ่งแตกต่างจากผู้หญิง ดังนั้นโรคกระดูกพรุนจึงเกิดขึ้นในผู้หญิงได้เร็วกว่าผู้ชาย แต่ในที่สุดทั้งผู้หญิงและผู้ชายต่างก็มีโอกาสเป็นโรคกระดูกพรุนได้ไม่แตกต่างกัน
สาเหตุของโรคกระดูกพรุน สามารถแบ่งออกเป็น 2 กลุ่มหลัก ๆ คือ
- โรคกระดูกพรุนชนิดปฐมภูมิ (Primary osteoporosis) สาเหตุหลักเกิดจากกระดูกเอง ได้แก่
- โรคกระดูกพรุนในสตรีวัยหมดประจำเดือน (Postmenopausal osteoporosis หรือ Osteoporosis type I) เกิดจากการขาดฮอร์โมนเอสโตรเจนจากภาวะหมดประจำเดือนในผู้หญิง ซึ่งจะเริ่มมีอัตราเร่งของการสลายตัวของกระดูกในช่วง 10-20 ปี หลังหมดประจำเดือน พบได้ในผู้หญิงอายุประมาณ 50-65 ปี[2] หรือ 60-70 ปี[4] มักพบกระดูกหักบริเวณกระดูกแขนส่วนปลายและกระดูกสันหลังทรุด
- โรคกระดูกพรุนในผู้สูงอายุ (Senile osteoporosis หรือ Osteoporosis type II) เกิดจากความเสื่อมตามอายุที่มีการสะสมอย่างค่อยเป็นค่อยไปและยาวนานของการเสียสมดุลระหว่างการสร้างและการสลายของกระดูก พบได้ทั้งในผู้หญิงและผู้ชายที่มีอายุมากกว่า 70-75 ปี มักพบกระดูกหักได้บ่อยบริเวณต้นขา ต้นแขน และสะโพก
- โรคกระดูกพรุนชนิดทุติยภูมิ (Secondary osteoporosis) มีสาเหตุหลักมาจากระบบอื่นที่ส่งผลกระทบมาที่กระดูก เช่น ภาวะต่อมไทรอยด์ทำงานเกิน, ต่อมพาราไทรอยด์ทำงานเกิน, ต่อมหมวกไตทำงานน้อยผิดปกติ, ภาวะขาดเอสโตรเจน, โรคเนื้องอกของต่อมใต้สมอง, โรคเบาหวาน, โรคคุชชิง, มะเร็ง (เต้านม เม็ดเลือดขาว ต่อมน้ำเหลือง), โรคตับเรื้อรัง, โรคปวดข้อรูมาตอยด์, ต่อมเพศทำงานน้อยผิดปกติ, น้ำหนักน้อย (ผอม), ภาวะขาดสารอาหารและแคลอรี, การขาดแร่ธาตุและวิตามินที่จำเป็นต่อการสร้างกระดูก (เช่น ขาดแคลเซียม แมกนีเซียม วิตามินดี โปรตีน), การใช้ยาสเตียรอยด์ ยาขับปัสสาวะ (เช่น ฟูโรซีไมด์) หรือเฮพารินนาน ๆ หรือใช้ฮอร์โมนไทรอยด์มากเกินไป, การสูบบุหรี่ (ทำให้ฮอร์โมนเอสโตรเจนในเลือดลดลง), การเสพติดแอลกอฮอล์, การขาดการออกกำลังกาย การขยับเคลื่อนไหวร่างกายน้อย หรือการไม่ได้เคลื่อนไหวร่างกายเป็นเวลานาน ๆ (เช่น ผู้ป่วยพิการที่นอนติดเตียงตลอดเวลา) เป็นต้น
นอกจากนี้ ยังพบว่า โรคกระดูกพรุนมีความสัมพันธ์กับกรรมพันธุ์อีกด้วย โดยพบว่าผู้ที่มีพ่อแม่พี่น้องเป็นโรคกระดูกพรุนจะมีโอกาสเป็นโรคนี้มากกว่าคนทั่วไป และในบางครั้งอาจพบโรคนี้ในคนที่อายุไม่มาก โดยไม่ทราบสาเหตุที่ชัดเจนก็ได้
ปัจจัยเสี่ยงของโรคกระดูกพรุน
ปัจจัยเสี่ยงที่ก่อให้เกิดโรคกระดูกพรุนนั้น มีทั้งปัจจัยที่สามารถควบคุมหรือหลีกเลี่ยงไม่ให้เกิดได้ และปัจจัยทางธรรมชาติที่ต้องปล่อยให้เป็นไปแบบนั้น ซึ่งสามารถสรุปได้ดังนี้
- อายุที่มากขึ้น โดยเฉพาะผู้ที่มีอายุตั้งแต่ 65 ปีขึ้นไป ทั้งหญิงและชาย ทำให้เซลล์สร้างกระดูกมีจำนวนลดลงจนไม่เพียงพอต่อความต้องการของร่างกาย ส่วนเซลล์สลายกระดูกยังคงทำงานได้ตามปกติหรืออาจทำงานมากขึ้น จึงทำให้กระดูกบางและพรุนในที่สุด
- เพศ กระดูกพรุนเป็นโรคที่เกิดขึ้นในผู้หญิงมากกว่าผู้ชาย เนื่องจากความหนาแน่นของมวลกระดูกผู้ชายมีมากกว่าผู้หญิง อีกทั้งผู้หญิงเมื่อเข้าสู่วัยหมดประจำเดือน ฮอร์โมนเอสโตรเจนก็ลดลงอย่างรวดเร็ว จึงทำให้เนื้อกระดูกลดลงอย่างรวดเร็วตามไปด้วย
- ชาติพันธุ์ โดยเฉพาะในผู้หญิงผิวขาว (Caucasian) และผู้หญิงเอเชีย
- พันธุกรรม มีประวัติคนในครอบครัว ได้แก่ บิดา มารดา พี่สาวหรือน้องสาว เป็นโรคกระดูกพรุนหรือกระดูกหักจากโรคกระดูกพรุน โดยพบว่าพันธุกรรมส่งผลต่อค่าเฉลี่ยมวลกระดูกสูงสุด (Peak bone mass) ถึง 80% ส่วนอีก 20% ที่เหลือจะขึ้นอยู่กับลักษณะในการรับประทานอาหารและการออกกำลังกาย[2] ผู้ที่มีพันธุกรรมที่ดีจะสามารถสร้างมวลกระดูกได้สูง แต่ในขณะที่บางคนจะมีมวลกระดูกได้สูงสุดภายใต้เพดานที่จำกัดไว้เท่านั้น ถึงแม้จะพยายามพัฒนาอย่างไรก็ขึ้นสูงสุดได้ไม่มากเท่าคนที่มีพันธุกรรมที่ดี
- ผู้หญิงที่หมดประจำเดือนก่อนอายุ 40-45 ปี ไม่ว่าจะเกิดขึ้นเอง หรือได้รับการฉายรังสีที่รังไข่เพื่อรักษาโรคมะเร็ง หรือได้รับยาเคมีบำบัดก็ตาม
- มีภาวะขาดฮอร์โมนเอสโตรเจนก่อนเข้าสู่วัยหมดประจำเดือน
- ภาวะขาดฮอร์โมนเพศ โดยเฉพาะการขาดฮอร์โมนเอสโตรเจน (Estrogen) ทำให้เซลล์สร้างกระดูกทำงานน้อยลง แต่เซลล์สลายกระดูกเพิ่มจำนวนและทำงานมากขึ้น ผลลัพธ์คือทำให้มวลกระดูกลดลง การขาดฮอร์โมนดังกล่าวมีผลทั้งเพศหญิงและเพศชาย และจะส่งผลกระทบมากที่สุดกับผู้หญิงที่เข้าสู่วัยหมดประจำเดือน ส่วนในผู้ชายที่มีภาวะพร่องฮอร์โมนเพศหรือตรวจพบระดับฮอร์โมนเทสโทสเตอโรนในเลือดต่ำ ก็พบว่าเป็นสาเหตุทำให้เกิดโรคกระดูกพรุนด้วยเช่นกัน
- การไม่เคลื่อนไหวหรือออกกำลังกาย การออกกำลังกายจะกระตุ้นการทำงานของเซลล์สร้างกระดูกและลดการทำงานของเซลล์สลายกระดูก แต่ถ้าขาดการออกกำลังกาย ไม่ขยับร่างกายหรือขยับร่างกายน้อย เซลล์สลายกระดูกก็เพิ่มจำนวนและทำงานมากขึ้น
- ภาวะขาดสารอาหารสำหรับการสร้างกระดูก ซึ่งอาหารสำคัญของการสร้างกระดูกก็คือ โปรตีน แคลเซียม และวิตามินดี ซึ่งผู้สูงอายุมักขาดสารอาหารเหล่านี้ โดยปกติร่างกายจะมีกลไกที่ทำงานประสานกันระหว่างแคลเซียม วิตามินดี และฮอร์โมนพาราไทรอยด์ (Parathyroid hormone) เพื่อรักษาสมดุลของกระดูก ถ้าร่างกายขาดแคลเซียมจากการรับประทานอาหารที่มีแคลเซียมน้อยหรือจากการที่ลำไส้ดูดซึมแคลเซียมได้น้อยลง ระดับฮอร์โมนพาราไทรอยด์ก็จะเพิ่มสูงขึ้น ทำให้เกิดการสลายกระดูกมากขึ้น และถ้าร่างกายขาดวิตามินดี การดูดซึมแคลเซียมจากลำไส้ก็จะแย่ลง ส่งผลให้มีการสร้างมวลกระดูกน้อยลง อีกทั้งยังทำให้ฮอร์โมนพาราไทรอยด์หลั่งออกมามากขึ้นอีกด้วย จึงทำให้เกิดการสลายกระดูกเพิ่มขึ้น เป็นวงจรต่อเนื่องเช่นนี้จนเกิดโรคกระดูกพรุนในที่สุด
- น้ำหนักตัวน้อยกว่ามาตรฐาน (น้ำหนักตัวต่ำกว่าเกณฑ์หรือมีดัชนีมวลกายต่ำกว่า 19 กิโลกรัม/ตารางเมตร) เพราะคนผอมจะมีมวลกระดูกน้อยและเสี่ยงต่อการเกิดโรคกระดูกพรุนได้ง่าย
- การสูบบุหรี่เป็นประจำ แคลเซียมมีบทบาทสำคัญในการรักษาความสมดุลระหว่างค่าความเป็นกรดด่างของเลือด การสูบบุหรี่จะทำให้ร่างกายมีภาวะเป็นกรด แคลเซียมจึงเข้ามามีบทบาทในการสะเทินฤทธิ์กรดจากบุหรี่ ดังนั้น บุหรี่ทุกมวนที่สูบเข้าไปจึงเป็นตัวร้ายที่ทำให้แคลเซียมละลายออกจากกระดูก นอกจากนั้นบุหรี่ยังทำให้ระดับฮอร์โมนเอสโตรเจนในเลือดของผู้หญิงต่ำกว่าปกติ และเป็นปัจจัยเสี่ยงต่อการเกิดโรคหลอดเลือดตีบจนส่งผลให้กระดูกขาดสารอาหารจากเลือดได้อีกด้วย
- การเสพติดแอลกอฮอล์ หรือดื่มชา กาแฟ ช็อกโกแลต ในปริมาณมาก เพราะแอลกอฮอล์และกาเฟอีนในเครื่องดื่มเหล่านี้จะขัดขวางการดูดซึมแคลเซียมของลำไส้เล็ก และยังเป็นสาเหตุทำให้ขาดสารอาหาร (การดื่มกาแฟไม่ควรดื่มเกินวันละ 3 แก้ว ส่วนแอลกอฮอล์ไม่ควรดื่มเกินวันละ 2 หน่วยดื่ม ซึ่งเทียบเท่าแอลกอฮอล์สุทธิ 30 มิลลิลิตร)
- การดื่มน้ำอัดลมในปริมาณมาก เพราะกรดฟอสฟอริกที่ทำให้เกิดฟองฟู่ในน้ำอัดลมจะทำให้ความสมดุลของแคลเซียมและฟอสฟอรัสเสียไป (ทำให้มีฟอสฟอรัสมากขึ้น) ร่างกายจึงจำเป็นต้องสลายแคลเซียมออกจากกระดูกมากขึ้น เพื่อป้องกันไม่ให้ฟอสฟอรัสในเลือดสูงเกินไปจนเป็นอันตรายต่อชีวิต
- การรับประทานอาหารประเภทโปรตีนหรือเนื้อสัตว์มากเกินไป เพราะการรับประทานโปรตีนมากเกินไปจะกระตุ้นให้ไตขับแคลเซียมออกทางปัสสาวะมากผิดปกติ
- การรับประทานอาหารเค็มจัดหรืออาหารที่มีโซเดียมสูง เพราะเกลือโซเดียมจะทำให้ลำไส้ดูดซึมแคลเซียมได้น้อยลงและเพิ่มการขับแคลเซียมทางไตมากขึ้น
- การใช้ยาบางชนิดเป็นประจำ เช่น ยาสเตียรอยด์ (มีผลกดการสร้างกระดูกใหม่ ลดการดูดซึมแคลเซียมในลำไส้ และเร่งการขับแคลเซียมออกจากร่างกาย), ยากันชักบางชนิด (เช่น Barbiturates, Carbamazepine, Phenytoin มีผลทำให้เกิดภาวะพร่องวิตามินดี ลดการดูดซึมของแคลเซียม และการทำงานของฮอร์โมนพาราไทรอยด์เพิ่มขึ้น), ยาลดกรดที่มีอะลูมิเนียมเป็นส่วนประกอบ (การใช้เกินขนาดจะยับยั้งขบวนการดูดซึมฟอสเฟตในร่างกาย ทำให้เกิดฟอสฟอตในเลือดต่ำ มีผลทำให้กระดูกผุ), ยากดภูมิคุ้มกัน, ยารักษามะเร็ง, ยากลูโคคอร์ติคอยด์, ยาเฮพาริน (กลไกยังไม่ทราบแน่ชัด), ยาขับปัสสาวะ (เช่น ฟูโรซีไมด์) เป็นต้น หากจำเป็นต้องใช้ยาเหล่านี้เป็นเวลานานควรปรึกษาแพทย์ก่อนเสมอ
- การรักษาโดยการฉายรังสี หรือการให้สารเคมีก็เป็นอีกหนึ่งสาเหตุที่มีการทำลายเซลล์กระดูก ซึ่งนำไปสู่โรคกระดูกพรุน เช่นเดียวกับการใช้ยา cyclosporine A ในผู้ป่วยปลูกถ่ายอวัยวะ
- การลดน้ำหนักอย่างรวดเร็ว เพราะการสูญเสียน้ำหนักตัวในระยะเวลาอันสั้น อาจส่งผลกระทบต่อความหนาแน่นของกระดูกจนทำให้เกิดกระดูกพรุนได้
- เคยกระดูกหักจากภาวะกระดูกเปราะบาง หรือเคยมีกระดูกหักแม้ไม่ทราบสาเหตุ เพราะหักครั้งหนึ่งแล้วอาจทำให้หักซ้ำได้อีก
- มีพยาธิสภาพที่ต้องมีการผ่าตัดเอารังไข่ทั้งสองข้างออกก่อนถึงวัยหมดประจำเดือน โดยไม่ได้รับฮอร์โมนทดแทนใด ๆ
- มีความเสี่ยงต่อการเกิดอุบัติเหตุหรือหกล้ม เช่น สายตาสั้น สายตายาว ตาพร่ามัว ตาเป็นต้อ การทรงตัวไม่ดี เป็นอัมพฤกษ์ ลมวิงเวียน หูอื้อ
- โรคเรื้อรังต่าง ๆ ที่ส่งผลต่อสุขภาพซึ่งรวมถึงโรคที่ทำให้เกิดโรคกระดูกพรุนชนิดทุติยภูมิ เช่น ภาวะต่อมไทรอยด์ทำงานเกิน, โรคไทรอยด์เป็นพิษ, ต่อมพาราไทรอยด์ทำงานเกิน, โรคเบาหวาน, โรคคุชชิง (Cushing syndrome), โรคความดันโลหิตสูง, โรคไขมันในเลือดสูง, โรคเนื้องอกของต่อมใต้สมอง, โรคระบบต่อมเพศทำงานน้อยผิดปกติ, โรคลำไส้อักเสบ, โรคไต, ต่อมหมวกไตทำงานน้อยผิดปกติ, ต่อมเพศทำงานน้อยผิดปกติ, โรคตับเรื้อรัง, โรคปวดข้อรูมาตอยด์, โรคมะเร็ง (เต้านม เม็ดเลือดขาว ต่อมน้ำเหลือง โดยเฉพาะอย่างยิ่งโรคเอ็มเอ็ม หรือมัลติเพิล มัยอิโลมา (Multiple Myeloma)), โรคธาลัสซีเมีย เป็นต้น
ดังนั้นผู้ที่มีพื้นฐานทางพันธุกรรมที่ดีและมีพฤติกรรมสุขภาพที่เหมาะสม ปราศจากโรคภัยไข้เจ็บที่มีผลต่อกระดูก จะมีการเพิ่มขึ้นของมวลกระดูกได้ถึงขีดสุดเท่าที่ภายใต้ข้อจำกัดทางพันธุกรรม อย่างไรก็ดี พื้นฐานทางพันธุกรรมเป็นเพียงปัจจัยส่วนหนึ่งเท่านั้น ส่วนพฤติกรรมการรับประทานอาหารและการใช้ชีวิตนั้นเป็นปัจจัยหลักที่ช่วยป้องกันโรคกระดูกพรุนได้
อาการของโรคกระดูกพรุน
ส่วนใหญ่โรคนี้มักจะไม่มีอาการแสดง ยกเว้นเป็นปัจจัยเสี่ยงทำให้กระดูกหักได้ง่ายถ้าไม่ระวังให้มาก และหากเกิดภาวะกระดูกหักแล้วก็จะทำให้เกิดอาการเจ็บปวดหรือความผิดปกติของโครงสร้างกระดูก เช่น ปวดข้อมือ สะโพก หรือหลัง เนื่องจากกระดูกข้อมือ สะโพก หรือสันหลังเกิดแตกหัก หรือถ้าเป็นโรคกระดูกพรุนชนิดทุติยภูมิก็อาจมีอาการแสดงของโรคที่สาเหตุดังกล่าว
ผู้ที่เป็นโรคกระดูกพรุนจะมีความเสี่ยงต่อการมีกระดูกหักได้ง่ายแม้จะเกิดจากอุบัติเหตุที่ไม่รุนแรงหรือมีแรงกระแทกต่ำ เช่น กระดูกหักจากการเปลี่ยนท่ายืนหรือนั่ง, กระดูกหักขณะก้มหยิบของหรือยกของหนัก, กระดูกซี่โครงหักเพียงแค่ไอหรือจาม, กระดูกข้อมือหักจากการใช้มือยันตัวเอาไว้จากการลื่นหรือหกล้ม, กระดูกสะโพกหักจากก้นกระแทกกับพื้น เป็นต้น
ภาวะแทรกซ้อนของโรคกระดูกพรุน
โรคกระดูกพรุนเป็นโรคเรื้อรังที่ถึงแม้มักจะไม่ทำให้เสียชีวิตได้ แต่ก็เป็นเหตุทำให้คุณภาพชีวิตลดลงอย่างมากจากภาวะแทรกซ้อนที่เกิดขึ้น โดยเฉพาะถ้าบริเวณที่หักคือกระดูกสะโพกและกระดูกสันหลัง
 ภาวะแทรกซ้อนที่สำคัญ คือ กระดูกหักได้ง่าย อาจทำให้เกิดความพิการ เดินไม่ได้ เคลื่อนไหวได้ลดลง ช่วยเหลือตัวเองลำบาก หลังโก่งหลังค่อม (หลังโก่งหลังค่อมมีผลทางอ้อมอีกหลายอย่าง เช่น ทำให้ทรวงอกคับแคบ หายใจไม่สะดวก, ถ้าเป็นโรคติดเชื้อของระบบทางเดินหายใจ เช่น ไข้หวัด ก็อาจลามไปเป็นโรคปอดอักเสบได้ง่ายขึ้น, ทำให้ช่องท้องคับแคบ รับประทานอาหารได้น้อย อิ่มเร็ว และท้องอืดได้ง่าย, ทำให้เกิดรอยพับตรงผิวหนังระหว่างช่วงอกและช่องท้อง จึงอาจเกิดผิวหนังอักเสบหรือเป็นเชื้อราในบริเวณนั้นเนื่องจากความชื้นจากการหมักหมมของเหงื่อไคลเป็นเวลานานได้)
ภาวะแทรกซ้อนที่สำคัญ คือ กระดูกหักได้ง่าย อาจทำให้เกิดความพิการ เดินไม่ได้ เคลื่อนไหวได้ลดลง ช่วยเหลือตัวเองลำบาก หลังโก่งหลังค่อม (หลังโก่งหลังค่อมมีผลทางอ้อมอีกหลายอย่าง เช่น ทำให้ทรวงอกคับแคบ หายใจไม่สะดวก, ถ้าเป็นโรคติดเชื้อของระบบทางเดินหายใจ เช่น ไข้หวัด ก็อาจลามไปเป็นโรคปอดอักเสบได้ง่ายขึ้น, ทำให้ช่องท้องคับแคบ รับประทานอาหารได้น้อย อิ่มเร็ว และท้องอืดได้ง่าย, ทำให้เกิดรอยพับตรงผิวหนังระหว่างช่วงอกและช่องท้อง จึงอาจเกิดผิวหนังอักเสบหรือเป็นเชื้อราในบริเวณนั้นเนื่องจากความชื้นจากการหมักหมมของเหงื่อไคลเป็นเวลานานได้)- ในกรณีของกระดูกสันหลัง การหักยุบตัวมักเกิดขึ้นอย่างเฉียบพลันโดยที่ผู้ป่วยไม่ทันรู้ตัว (เช่น ภายหลังการยกของหนักหรือหกล้มก้นกระแทก) ทำให้ผู้ป่วยมีอาการปวดหลัง ถ้าเคลื่อนไหวหรือขยับตัวก็จะปวดมาก ผู้ป่วยมักนอนนิ่ง ๆ อาจสังเกตว่ากระดูกสันหลังโก่งนูนออก ผู้ป่วยจำนวนมากจะมีการหักยุบตัวอย่างช้า ๆ ต่อเนื่องเป็นเวลานาน โดยจะสังเกตพบว่าความสูงลดลงเรื่อย ๆ หลังจะโก่งค่อมและมีอาการปวดหลังเรื้อรัง
- กระดูกพรุนในผู้สูงอายุในวัย 70 ปีขึ้นไป มักเป็นปัจจัยเสี่ยงต่อกระดูกสะโพกหัก มักเกิดกับผู้ที่มีรูปร่างผอมบาง ไม่มีไขมันบริเวณสะโพก มีความผิดปกติทางด้านสายตา หรือมีปัญหาทางด้านประสาทและการทรงตัว มักเกิดขึ้นในท่าหกล้มทางด้านหลัง ทำให้ผู้ป่วยมีอาการปวดสะโพก เดินไม่ได้ ซึ่งจำเป็นต้องรักษาด้วยการผ่าตัดเปลี่ยนข้อกระดูก ทำให้เสียค่าใช้จ่ายสูงและมักมีภาวะทุพพลภาพตามมา ผู้ป่วยส่วนใหญ่จึงเสียชีวิตภายหลังกระดูกสะโพกหักในระยะเวลา 1-2 ปี
- ผู้ป่วยโรคกระดูกพรุนบางรายอาจมีอาการฟันหลุดได้ง่าย
- เมื่อกระดูกหักอาจทำให้เกิดโรคแทรกซ้อนได้ เช่น การติดเชื้อในระบบทางเดินปัสสาวะ การติดเชื้อที่ปอดหรือติดเชื้อในกระแสเลือด การเกิดแผลกดทับ กระดูกผิดรูป แขนขาใช้การไม่ได้ หรืออาจร้ายแรงถึงขั้นเสียชีวิต
การวินิจฉัยโรคกระดูกพรุน
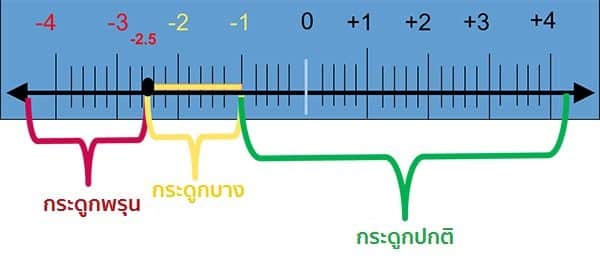
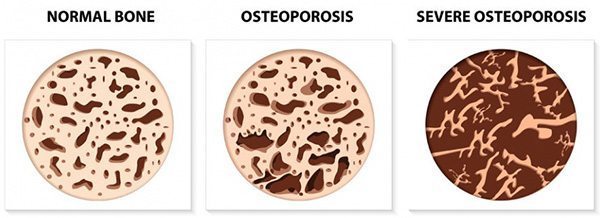
แพทย์จะวินิจฉัยด้วยการวัดความหนาแน่นของมวลกระดูก (Bone mineral density – BMD) ด้วยเครื่อง DXA (Dual-energy X-ray absorptiometry) วิธีการตรวจคือ วัดความหนาแน่นของกระดูกที่กระดูกสันหลัง กระดูกสะโพก กระดูกต้นขา ปลายกระดูกข้อมือ แล้วนำค่าที่ได้ไปเปรียบเทียบกับค่าปกติในเพศและอายุช่วงเดียวกัน ถ้ากระดูกมีค่ามวลกระดูกน้อยกว่า 1.00 gm/cm2 จะมีโอกาสกระดูกหักได้ง่าย ซึ่งการแบ่งกระดูกตามค่ามวลกระดูกจะแบ่งออกเป็น 4 ชนิด ดังนี้
- กระดูกปกติ (Normal bone) คือ กระดูกมีค่ามวลกระดูกอยู่ในช่วง 1 ความเบี่ยงเบนมาตรฐานจากค่าเฉลี่ย (-1 SD)
- กระดูกบาง (Osteopenia) คือ กระดูกมีค่ามวลกระดูกอยู่ระหว่างช่วง -2.5 ความเบี่ยงเบนมาตรฐานที่ต่ำกว่าค่าเฉลี่ย (-1 ถึง -2.5 SD )
- กระดูกพรุน (Osteoporosis) คือ กระดูกที่มีค่ามวลกระดูกอยู่ต่ำกว่าค่าเฉลี่ยเกินกว่า 2.5 เท่าของค่าเบี่ยงเบนมาตรฐาน (ต่ำกว่า -2.5 SD)
- กระดูกพรุนอย่างรุนแรง (Severe or Established osteoporosis) คือ กระดูกที่มีค่ามวลกระดูกอยู่ต่ำกว่าค่าเฉลี่ยมากกว่า 2.5 เท่าของค่าเบี่ยงเบนมาตรฐานร่วมกับการมีกระดูกหัก
นอกจากนี้ แพทย์อาจทำการตรวจเลือด ตรวจปัสสาวะ และตรวจพิเศษอื่น ๆ เพื่อค้นหาสาเหตุในรายที่สงสัยว่ามีโรคหรือภาวะอื่นร่วมด้วย
ใครบ้างที่ควรได้รับการตรวจความหนาแน่นของกระดูก (BMD)
- ผู้หญิงที่มีอายุตั้งแต่ 65 ปีขึ้นไป และผู้ชายที่มีอายุตั้งแต่ 70 ปีขึ้นไป
- ผู้หญิงที่มีอายุต่ำกว่า 65 ปี และผู้ชายอายุต่ำกว่า 70 ปี ที่มีปัจจัยเสี่ยงอย่างน้อย 1 ข้อดังต่อไปนี้
- ผู้หญิงที่ถูกตัดรังไข่ทั้งสองข้าง หรือหมดประจำเดือนก่อนอายุ 45 ปี
- ผู้หญิงที่มีภาวะขาดฮอร์โมนเอสโตรเจนก่อนเข้าสู่วัยหมดประจำเดือนต่อเนื่องนานกว่า 1 ปี ยกเว้นกรณีตั้งครรภ์และให้นมบุตร
- ผู้ที่รับประทานยาหรือฉีดยาสเตียรอยด์เป็นระยะเวลานาน
- ผู้ที่มีประวัติคนในครอบครัวเคยกระดูกสะโพกหัก
- ผู้หญิงวัยหมดประจำเดือนที่มีดัชนีมวลกาย (BMI) น้อยกว่า 19 กิโลกรัมต่อตารางเมตร (kg/m2)
- ผู้ที่มีประวัติกระดูกหักจากอุบัติเหตุที่ไม่รุนแรง (low energy trauma)
- ผู้ที่ตรวจเอกซเรย์แล้วพบภาวะกระดูกบาง หรือกระดูกสันหลังผิดรูป
- ผู้ที่มีส่วนสูงลดลงมากกว่า 4 เซนติเมตร หรือวัดได้ลดลงมากกว่า 2 เซนติเมตรต่อปี
- ผู้ที่อยู่ในกลุ่มความเสี่ยงปานกลางขึ้นไป จากการตรวจคัดกรองด้วย OSTA index หรือ KKOS score หรือ Nomogram
สิ่งที่มักตรวจพบในผู้ป่วยโรคกระดูกพรุน
- ถ้ามีภาวะกระดูกหักเฉียบพลัน เช่น ตกจากที่สูง หกล้ม ก็จะตรวจพบอาการเจ็บปวด บวม หรือกระดูกบิดเบี้ยว หรือขยับเขยื้อนไม่ได้
- ถ้ากระดูกสันหลังแตกหักหรือยุบตัวแบบเรื้อรัง (มักเกิดจากแรงกระทบกระเทือนเพียงเล็กน้อย โดยที่ผู้ป่วยอาจไม่รู้ว่าเกิดขึ้นเมื่อใด) ผู้ป่วยจะมีส่วนสูงลดลงหรือหลังโก่งหลังค่อม
- นอกจากนี้อาจตรวจพบอาการของโรคหรือภาวะที่เป็นสาเหตุของโรคกระดูกพรุนชนิดทุติยภูมิ เช่น ภาวะต่อมไทรอยด์ทำงานเกิน โรคคุชชิง เป็นต้น
การประเมินความเสี่ยงต่อการเกิดโรคกระดูกพรุนด้วยตนเอง
เราสามารถประเมินความเสี่ยงต่อการเกิดโรคกระดูกพรุนได้อย่างคร่าว ๆ โดยเฉพาะอย่างยิ่งในผู้หญิงที่มีอายุมากกว่า 65 ปีขึ้น โดยการคำนวณด้วยสูตร 0.2 x (น้ำหนักตัวเป็นกิโลกรัม – อายุเป็นปี) ส่วนผลลัพธ์ที่ได้ให้ตัดจุดทศนิยมออก ซึ่งค่าที่ได้จะบอกได้ถึงความจำเป็นในการตรวจวัดความหนาแน่นของกระดูก โดยที่
- ค่าที่ได้น้อยกว่า -4 ( เช่น -5 หรือ -6) มีความเสี่ยงสูงต่อการเกิดโรคกระดูกพรุน
- ค่าที่ได้อยู่ระหว่าง -1 ถึง -4 มีความเสี่ยงปานกลาง
- ค่าที่ได้มากกว่า -1 (เช่น 0 หรือ 1) มีความเสี่ยงต่ำ
ค่าที่คำนวณได้นี้เป็นค่าที่ใช้ประเมินความเสี่ยงแบบคร่าว ๆ เท่านั้น เนื่องจากการเกิดภาวะกระดูกพรุนยังมีปัจจัยอื่น ๆ ที่เกี่ยวข้องอีกมาก นอกจากอายุและน้ำหนักตัว
วิธีรักษาโรคกระดูกพรุน
- ในรายที่สงสัยว่าเป็นโรคกระดูกพรุน เช่น อายุมาก หรือหญิงวัยหมดประจำเดือน หรือเป็นผู้ที่มีโรคหรือมีภาวะเสี่ยง ควรรีบไปพบแพทย์ผู้เชี่ยวชาญเพื่อตรวจวินิจฉัย ส่วนผู้ป่วยที่มีภาวะแทรกซ้อน เช่น กระดูกหัก ก็ควรไปพบแพทย์เช่นกัน เพราะถ้าสามารถตรวจพบและให้การรักษาตั้งแต่ระยะแรก ๆ โรคกระดูกพรุนก็จะมีโอกาสหายหรืออาการดีขึ้นได้มาก
- ผู้ป่วยโรคกระดูกพรุนที่ไม่มีภาวะแทรกซ้อน แพทย์จะให้รับประทานยาเม็ดแคลเซียม เช่น แคลเซียมคาร์บอเนต (Calcium Carbonate) ครั้งละ 600-1,200 มิลลิกรัม วันละ 2 ครั้ง
- ผู้ป่วยควรรับประทานแคลเซียมให้เพียงพอ คือ ประมาณวันละ 1,000 มิลลิกรัม แต่ในผู้หญิงวัยหมดประจำเดือน (อายุ 50-55 ปี) ควรรับประทานแคลเซียมให้ได้วันละ 1,500 มิลลิกรัม โดยอาจมาจากการดื่มนม การรับประทานอาหารอื่น ๆ ที่มีแคลเซียมสูง หรือรับประทานยาเม็ดแคลเซียม (ไม่ควรรับประทานแคลเซียมในขนาดที่สูงกว่าที่แนะนำ เนื่องจากการศึกษาที่มีอยู่ในปัจจุบันยังไม่สามารถยืนยันได้ว่าการรับประทานแคลเซียมขนาดสูงจะช่วยเพิ่มความหนาแน่นของมวลกระดูกจนถึงขนาดที่จะลดโอกาสเกิดกระดูกหักได้)
- สำหรับยาเม็ดแคลเซียมนั้นจะมีความแตกต่างกันที่รูปเกลือ ซึ่งจะให้ธาตุแคลเซียมได้ไม่เท่ากัน โดยในรูปของแคลเซียมคาร์บอเนตจะให้แคลเซียมได้มากที่สุดคือร้อยละ 40 (ขนาด 100 มิลลิกรัม จะได้ปริมาณแคลเซียม 40 มิลลิกรัม) รองลงมาคือ แคลเซียมอะซิเตต ร้อยละ 25, แคลเซียมซิเตรต ร้อยละ 21, แคลเซียมแลคเตต ร้อยละ 13 และแคลเซียมกลูโคเนต ร้อยละ 9 ตามลำดับ ดังนั้น จะต้องรับประทานผลิตภัณฑ์ยาแคลเซียมคาร์บอเนตวันละประมาณ 2,500 มิลลิกรัม หรือต้องรับประทานผลิตภัณฑ์ยาแคลเซียมกลูโคเนตวันละประมาณ 11-12 กรัม จึงจะได้รับแคลเซียม 1,000 มิลลิกรัมตามความต้องการ
- เกลือแคลเซียมเหล่านี้มีอัตราการละลายไม่เท่ากัน โดยแคลเซียมซิเตรตจะละลายได้ดีกว่าแคลเซียมคาร์บอเนต ซึ่งเกลือที่ละลายดีกว่าจะถูกดูดซึมได้เร็วกว่า ดังนั้น ผู้สูงอายุจึงควรเลือกรับประทานแคลเซียมซิเตรต และควรรับประทานก่อนอาหารเนื่องจากสภาวะความเป็นกรดในกระเพาะอาหารจะช่วยละลายเกลือแคลเซียมได้ดี
- นอกจากรูปเกลือที่ต่างกันแล้ว ผลิตภัณฑ์ยาแคลเซียมยังมีด้วยกันหลายรูปแบบ ทั้งชนิดที่เป็นยาเม็ดแข็ง ยาเม็ดฟู่ และยาแคปซูล ซึ่งต่างก็ทำขึ้นมาเพื่อให้สะดวกแก่การรับประทาน เช่น ยาแคปซูลจะกลืนได้ง่ายกว่ายาเม็ดและไม่ละลายในปาก ยาเม็ดฟู่จะมีรสชาติดีกว่ายาเม็ด โดยใส่ยาเม็ดฟู่ลงในน้ำและดื่มในขณะที่ยังมีฟองฟู่ แต่ไม่ว่าจะเป็นรูปแบบใดก็มีประสิทธิภาพเท่านั้น บางผลิตภัณฑ์ก็มีการเติมวิตามินดีหรือวิตามินซีด้วย เพื่อให้แคลเซียมถูกซึมได้ดีขึ้นจากทางเดินอาหาร และวิตามินดียังช่วยเก็บแคลเซียมไม่ให้ถูกขับออกทางไตด้วย ส่วนวิตามินรวมที่มักมีแคลเซียมเป็นส่วนประกอบนั้น มักจะมีปริมาณแคลเซียมไม่เพียงพอสำหรับความต้องการ โดยเฉพาะกับผู้หญิงวัยหมดประจำเดือน หากจะรับประทานวิตามินรวมก็ต้องรับประทานอาหารที่มีแคลเซียมสูงเสริมด้วย แต่ไม่ควรเพิ่มขนาดยาวิตามินบีรวม เพราะแม้จะได้ปริมาณแคลเซียมตามความต้องการ แต่จะได้ปริมาณวิตามินอื่น ๆ เพิ่มขึ้นไปด้วย ซึ่งวิตามินบางชนิดหากได้รับในขนาดที่สูงเกินไปก็จะเป็นอันตรายได้
- ปัญหาสำคัญของการรับประทานยาเม็ดแคลเซียม คือ ทำให้ท้องผูก จึงแนะนำให้ดื่มน้ำตามมาก ๆ และรับประทานผักผลไม้ให้มากขึ้น, แคลเซียมมีปฏิกิริยากับยาหลายชนิด เช่น ยาต้านจุลชีพฟลูออโรควิโนโลน (Fluoroquinolones) ยาต้านจุลชีพเตตราไซคลีน (Tetracycline) เป็นต้น ทำให้ยาเหล่านี้ถูกดูดซึมน้อยลง ดังนั้น จึงควรรับประทานยาเม็ดแคลเซียมให้ห่างจากยาอื่นอย่างน้อย 2 ชั่วโมง, การรับประทานยาเม็ดแคลเซียมในรูปผลิตภัณฑ์เสริมอาหารจะเพิ่มโอกาสเสี่ยงต่อการเป็นโรคกล้ามเนื้อหัวใจตาย และเพิ่มโอกาสเสี่ยงต่อการเกิดโรคหลอดเลือดสมองด้วย ซึ่งมีโอกาสเกิดได้ทั้งในผู้ชายและผู้หญิง ถ้าในผู้สูงอายุที่เป็นโรคหัวใจอยู่แล้ว การเสริมแคลเซียมมากก็จะยิ่งเพิ่มโอกาสเสี่ยงให้แก่ผู้สูงอายุ
- ในรายที่อยู่แต่ในร่มตลอดเวลาหรือไม่ได้รับแสงแดด แพทย์อาจให้วิตามินดีร่วมด้วยวันละ 400-800 IU เพื่อช่วยเพิ่มการดูดซึมของแคลเซียมจากลำไส้ ควบคุมการขับถ่ายแคลเซียมในไต และควบคุมการสะสมแคลเซียมในเนื้อกระดูก (แต่คนไทยส่วนใหญ่ไม่ค่อยขาดวิตามินดี เพราะผิวหนังสามารถสร้างวิตามินดีได้จากแสงแดด ซึ่งต่างจากคนในประเทศที่มีแสงแดดน้อย)
- สำหรับผู้หญิงวัยหมดประจำเดือน แพทย์อาจพิจารณาให้ฮอร์โมนเอสโตรเจนทดแทน เพื่อช่วยในการดูดซึมแคลเซียมเข้าสู่ร่างกายและชะลอการสลายของแคลเซียมในเนื้อกระดูก เช่น Conjugated equine estrogen (CEE) ที่มีชื่อทางการค้า เช่น พรีมาริน (Premarin) ในขนาด 0.3-0.625 มิลลิกรัม หรือ Micronized estradiol ในขนาด 0.5-1 มิลลิกรัม วันละครั้ง ส่วนในรายที่มีข้อห้ามในการใช้หรือมีผลข้างเคียงมาก อาจให้ราโลซิฟีน (Raloxifene) แทน ในขนาดวันละ 60-120 มิลลิกรัม ซึ่งยานี้จะออกฤทธิ์คล้ายเอสโตรเจน แต่มีผลข้างเคียงน้อยกว่า
- สำหรับผู้ชายสูงอายุที่มีภาวะพร่องฮอร์โมนเทสโทสเตอโรนร่วมด้วย อาจต้องให้ฮอร์โมนชนิดนี้เสริม
- นอกจากนี้ ในผู้ป่วยบางรายแพทย์อาจพิจารณาให้ยากระตุ้นการดูดซึมของแคลเซียม และ/หรือยาลดการสลายกระดูกเพิ่มเติมแก่ผู้ป่วย เช่น
- ยากลุ่มบิสฟอสโฟเนต (Bisphosphonate) ยาในกลุ่มนี้มีทั้งชนิดฉีดและชนิดรับประทาน สามารถช่วยลดการสลายกระดูกและเพิ่มความหนาแน่นของกระดูกได้ดีและรวดเร็ว และช่วยป้องกันการแตกหักของกระดูกสันหลังและสะโพก จึงเหมาะสำหรับผู้ป่วยชายหรือผู้ป่วยหญิงที่ไม่ได้รับฮอร์โมนทดแทน นอกจากนี้ยังใช้ป้องกันภาวะกระดูกพรุนในผู้ที่ต้องกินยาสเตียรอยด์เป็นเวลานานได้อีกด้วย แต่มีข้อเสียคือราคาที่ค่อนข้างแพงและอาจก่อให้เกิดการระคายเคืองต่อกระเพาะอาหารได้ ที่นิยมใช้ได้แก่ อะเลนโดรเนต (Alendronate), ไอแบนโดรเนต (Ibandronate), ไรซิโดรเนต (Risedronate) เป็นต้น สำหรับยาอะเลนโดรเนต (Alendronate) ให้ใช้ในขนาด 10 มิลลิกรัม รับประทานวันละ 1 ครั้ง หรือให้ใช้ในขนาด 70 มิลลิกรัม รับประทานสัปดาห์ละ 1 ครั้ง
- สิ่งสำคัญที่ควรทราบเวลารับประทานยากลุ่มนี้ก็คือ ควรรับประทานยาตอนท้องว่าง นั่นคือรับประทานก่อนอาหารเช้าประมาณ 1 ชั่วโมง เพราะจะทำให้ยาถูกดูดซึมได้ดีขึ้น และเนื่องจากยากลุ่มนี้มีอาการข้างเคียงที่ทำให้หลอดอาหารเป็นแผลได้ ดังนั้นหลังจากรับประทานยาแล้วควรอยู่ในท่านั่งหรือยืนตรง ห้ามนอนราบ ห้ามก้ม ห้ามเอนโดยเด็ดขาดเป็นเวลาอย่างน้อย 30-60 นาที เพราะอาจจะทำให้ยาย้อนกลับขึ้นมาในหลอดอาหารได้มากขึ้น (อาการที่สังเกตได้คือ รู้สึกเจ็บคอ แสบคอ หรือเจ็บเวลากลืนอาหาร หากมีอาการดังกล่าวควรปรึกษาแพทย์หรือเภสัชกร)
- ไม่รับประทานยาพร้อมกับนม กาแฟ น้ำผลไม้ น้ำแร่ หรือยาเม็ดแคลเซียม เนื่องจากจะทำให้การดูดซึมของยาชนิดนี้ลดลง
- ในกรณีที่ลืมรับประทานยาในตอนเช้า ไม่ควรรับประทานยาในวันที่ลืม แต่ให้ข้ามการรับประทานยาในวันนั้นไปแล้วเริ่มรับประทานยาใหม่ในเช้าวันรุ่งขึ้นในช่วงเวลาเดิมที่เคยรับประทาน หรือกลับมารับประทานยาในวันเดิมของสัปดาห์ตามปกติในรอบสัปดาห์ถัดไป (ห้ามเพิ่มขนาดยาเป็น 2 เท่า) เพราะยาในกลุ่มนี้จะดูดซึมได้ดีที่สุดในตอนเช้าหลังตื่นนอนขณะท้องว่าง
- ยาในกลุ่มนี้มีวิธีการใช้หลายแบบ ได้แก่ แบบรับประทานทุกวัน วันละ 1 ครั้ง (Alendronate, Risedronate), แบบรับประทานสัปดาห์ละ 1 ครั้ง (Alendronate, Risedronate), แบบรับประทานเดือนละ 1 ครั้ง (Ibandronate, Risedronate), แบบฉีดเดือนละ 1 ครั้ง (Pamidronate), แบบฉีดทุก 3 เดือนครั้ง (Ibandronate), แบบฉีดปีละ 1 ครั้ง (Zoledronate) ดังนั้น สำหรับยาแบบรับประทานเมื่อได้รับยามาแล้วควรตรวจสอบวิธีการใช้ทุกครั้ง หากมีข้อสงสัยควรปรึกษาเภสัชกรก่อนเพื่อจะได้ไม่ใช้ยาผิดวิธี
- แคลซิโทนิน (Calcitonin) มีทั้งชนิดพ่นจมูกและฉีดเข้าใต้ผิวหนัง ยานี้มีผลข้างเคียงต่ำ สามารถช่วยลดการสลายกระดูกได้ แถมยังช่วยลดอาการปวดเนื่องจากการแตกหักและยุบตัวของกระดูกสันหลังได้ด้วย แต่ยานี้มีราคาแพงเมื่อเทียบกับยาอื่น ๆ มักใช้ในผู้ที่ไม่สามารถใช้ยาฮอร์โมนเอสโตรเจนได้ โดยชนิดฉีดนิยมใช้ลดอาการปวดเมื่อเกิดกระดูกหักใหม่ ๆ ส่วนชนิดพ่นจมูกจะใช้รักษาในระยะยาว
- ยาสร้างกระดูก เช่น พาราไทรอยด์ฮอร์โมน ใช้ฉีดเข้าใต้ผิวหนังวันละครั้ง สามารถช่วยลดภาวะกระดูกพรุนได้ดีมาก โดยตัวยาจะไปกระตุ้นเซลล์สร้างกระดูกให้สร้างมวลกระดูก จึงมักใช้ในผู้ป่วยที่มีภาวะกระดูกพรุนอย่างรุนแรง แต่ไม่ควรใช้นานเกิน 2 ปี เพราะจะเสี่ยงต่อการเป็นมะเร็งกระดูก
- ฟลูออไรด์ จากการศึกษาพบว่า ฟลูออไรด์สามารถเพิ่มปริมาณของเนื้อเยื่อกระดูกได้อย่างรวดเร็ว แต่ทว่าไม่สามารถป้องกันกระดูกหักได้ และยานี้ยังอยู่ในระหว่างการศึกษาวิจัยถึงขนาดที่เหมาะสม
- ยากลุ่มบิสฟอสโฟเนต (Bisphosphonate) ยาในกลุ่มนี้มีทั้งชนิดฉีดและชนิดรับประทาน สามารถช่วยลดการสลายกระดูกและเพิ่มความหนาแน่นของกระดูกได้ดีและรวดเร็ว และช่วยป้องกันการแตกหักของกระดูกสันหลังและสะโพก จึงเหมาะสำหรับผู้ป่วยชายหรือผู้ป่วยหญิงที่ไม่ได้รับฮอร์โมนทดแทน นอกจากนี้ยังใช้ป้องกันภาวะกระดูกพรุนในผู้ที่ต้องกินยาสเตียรอยด์เป็นเวลานานได้อีกด้วย แต่มีข้อเสียคือราคาที่ค่อนข้างแพงและอาจก่อให้เกิดการระคายเคืองต่อกระเพาะอาหารได้ ที่นิยมใช้ได้แก่ อะเลนโดรเนต (Alendronate), ไอแบนโดรเนต (Ibandronate), ไรซิโดรเนต (Risedronate) เป็นต้น สำหรับยาอะเลนโดรเนต (Alendronate) ให้ใช้ในขนาด 10 มิลลิกรัม รับประทานวันละ 1 ครั้ง หรือให้ใช้ในขนาด 70 มิลลิกรัม รับประทานสัปดาห์ละ 1 ครั้ง
- ในรายที่มีภาวะแทรกซ้อน เช่น กระดูกหัก ก็ให้การรักษา เช่น การเข้าเฝือก การผ่าตัด การทำกายภาพบำบัด เป็นต้น ส่วนในรายที่มีโรคหรือภาวะที่เป็นสาเหตุของโรคกระดูกพรุนชนิดทุติยภูมิ ก็ให้การรักษาไปพร้อม ๆ กัน
- ผู้ป่วยต้องรับประทานยาอย่างต่อเนื่องและติดตามการรักษากับแพทย์อยู่เสมอ รวมถึงควรปฏิบัติตัวเช่นเดียวกับวิธีป้องกันโรคกระดูกพรุนในหัวข้อด้านล่าง ซึ่งจะช่วยให้กระดูกแข็งแรงขึ้นและป้องกันไม่ให้กระดูกหักได้ โดยแพทย์จะนัดมาตรวจเป็นระยะ ๆ และอาจต้องทำการตรวจกรองมะเร็งเต้านมและปากมดลูก (สำหรับผู้ที่กินยาฮอร์โมนเอสโตรเจน) ปีละ 1 ครั้ง ตรวจความหนาแน่นของกระดูกทุก ๆ 2-3 ปี เอกซเรย์ในรายที่สงสัยว่ามีกระดูกหัก เป็นต้น
 หมั่นออกกำลังกายตามควรกับสุขภาพ ครั้งละ 30-60 นาที สัปดาห์ละ 3 ครั้งเป็นอย่างน้อย โดยควรเน้นการออกกำลังกายที่มีการถ่วงหรือต้านน้ำหนัก (Weight-bearing) เช่น การวิ่ง การเดินเร็ว เดินสลับวิ่ง เดินขึ้นบันได กระโดดเชือก เต้นแอโรบิก เต้นรำ รำมวยจีน ยกน้ำหนัก บาสเกตบอล ฟุตบอล วอลเลย์บอล เป็นต้น ส่วนในผู้สูงอายุไม่ควรวิ่งหรือเล่นกีฬาหนัก ๆ แต่ควรออกกำลังกายที่เบาลง ได้แก่ การเดินเร็ว การเดินขึ้นบันไดแทนการใช้ลิฟต์, การรำมวยจีน, รำจี้กง, รำไท้ฉี เป็นต้น
หมั่นออกกำลังกายตามควรกับสุขภาพ ครั้งละ 30-60 นาที สัปดาห์ละ 3 ครั้งเป็นอย่างน้อย โดยควรเน้นการออกกำลังกายที่มีการถ่วงหรือต้านน้ำหนัก (Weight-bearing) เช่น การวิ่ง การเดินเร็ว เดินสลับวิ่ง เดินขึ้นบันได กระโดดเชือก เต้นแอโรบิก เต้นรำ รำมวยจีน ยกน้ำหนัก บาสเกตบอล ฟุตบอล วอลเลย์บอล เป็นต้น ส่วนในผู้สูงอายุไม่ควรวิ่งหรือเล่นกีฬาหนัก ๆ แต่ควรออกกำลังกายที่เบาลง ได้แก่ การเดินเร็ว การเดินขึ้นบันไดแทนการใช้ลิฟต์, การรำมวยจีน, รำจี้กง, รำไท้ฉี เป็นต้น- เนื้อกระดูกที่ลดลงจากการเป็นโรคกระดูกพรุน จะทำให้ความแข็งแรงของกระดูกลดลงและกระดูกสันหลังมักทรุดลงอย่างรวดเร็ว ซึ่งคำแนะนำดังต่อไปนี้จะช่วยมิให้กระดูกสันหลังทรุดเร็วเกินไป ได้แก่
- การนอน – การนอนหงายให้ใช้หมอนหนุนใต้เข่าซึ่งจะช่วยให้หลังตรงขึ้น การนอนตะแคงให้นอนกอดหมอนข้างจะช่วยให้หลังตรงและไม่ปวดหลัง ส่วนการนอนคว่ำจะช่วยให้กระดูกหลังแอ่นขึ้นและป้องกันกระดูกไม่ให้ทรุดได้ แต่อาจทำให้เกิดอาการปวดหลังได้ ไม่เหมาะกับผู้ที่มีกระดูกทรุดอยู่ก่อนแล้ว
- การยืนหรือการเดิน – ควรยืนตัวตรง เวลาเดินให้เดินตัวตรงและอย่าให้เท้าบิดไปข้างใดข้างหนึ่ง พร้อมกับเชิดหน้าและยืดศีรษะ ถ้าต้องยืนนาน ๆ ควรมีที่รองเท้าเพื่อยกเท้าขึ้นพักสลับกัน
- การนั่ง – ให้นั่งให้สุดที่รองก้น หลังพิงกับพนักพิง มีหมอนหนุนบริเวณเอว ดึงคางและศีรษะไปข้างหลัง ตามองตรง เท้าวางให้เต็มพื้น ส่วนการนั่งขับรถควรจะเลื่อนที่นั่งมาให้ใกล้พวงมาลัย เมื่อเหยียบเบรกเข่าจะได้อยู่สูงกว่าสะโพก
- การผูกเชือกรองเท้า – ควรหาโต๊ะสำหรับรองเท้า เวลาผูกเชือกจะได้ไม่ต้องก้ม
- การกวาดบ้านถูบ้าน – ไม่ควรก้ม แต่ให้ใช้ไม้ม็อบถูพื้นแทนการเช็ดถูด้วยมือ และใช้ไม้กวาดด้ามยาวเพื่อจะได้ไม่ต้องก้ม
- การยกของ – ไม่ควรก้มไปยกของ แต่ให้ใช้วิธีการนั่งยอง ๆ จับของแล้วค่อย ๆ ยืนขึ้น
- การไอหรือจาม – ควรใช้มือข้างหนึ่งปิดปาก ส่วนอีกข้างกดบริเวณหลัง อย่าก้มหลังขณะไอหรือจามเพราะจะทำให้หมอนกระดูกเลื่อนได้
- การออกกำลังกาย – มีอยู่ด้วยกันหลายท่า เช่น การยืนแอ่นหลัง มือกดที่เอว, การวิดพื้นในท่าแอ่นหลัง, การนอนคว่ำพร้อมกับยกขาขึ้นข้างหนึ่งเกร็งไว้ประมาณ 3 วินาที แล้วสลับข้างกันไป, การทำท่าแมวเหยียด (เริ่มในท่าคลาน 4 ขา จากนั้นให้เลื่อนก้นไปทางด้านหลัง ก้มหน้าลงแล้วเหยียดแขนไปข้างหลังให้มากที่สุดพร้อมกับหายใจออก), การยกแขนขาทั้งสี่ (เริ่มจากท่าคลาน โดยให้แขนตรงกับไหล่ ขาตรงกับสะโพก ส่วนหลังให้อยู่ในแนวขนานกับพื้น แล้วจะยกแขนทีละข้างตรงไปข้างหน้าและเกร็งไว้ จากนั้นให้เหยียดขาไปข้างหลังเกร็งไว้ 3 วินาที แล้วสลับขา เมื่อแข็งแรงดีแล้ว จึงให้ยกแขนและขาด้านตรงข้ามกันเกร็งไว้ 3 วินาที แล้วสลับข้างกัน) เป็นต้น แต่ควรงดการใช้ท่าบริหารที่ทำให้หลังโค้ง และหากมีโรคประจำตัว หรือมีปัจจัยเสี่ยงต่อการเกิดโรคกล้ามเนื้อหัวใจขาดเลือดหรือเป็นโรคหัวใจ ควรปรึกษาแพทย์ก่อนการออกกำลังกาย
- ผู้ที่มีภาวะกระดูกพรุนจะต้องระมัดระวังไม่ให้หกล้มหรือเกิดอุบัติเหตุที่อาจทำให้กระดูกหัก เช่น การจัดสภาพแวดล้อมภายในบ้านให้ปลอดภัย (เช่น บันไดที่ขึ้นลงควรมีราวยึดเกาะ, ติดแผ่นยางกันลื่นในพื้นห้องน้ำ, ติดแสงไฟให้เพียงพอ, ระวังพื้นต่างระดับ, เช็ดพื้นที่เปียกน้ำทันที, เก็บสายไฟที่เกะกะตามพื้น, เปลี่ยนแว่นสายตาหากมองภาพไม่ชัด ฯลฯ), หลีกเลี่ยงการใช้ยาที่ทำให้ง่วงนอนหรือกล้ามเนื้อเกิดอาการอ่อนแรง (เช่น ยากล่อมประสาท), แก้ภาวะความดันตกในท่ายืนหรือสายตามัว (เช่น ต้อกระจก) เป็นต้น
อนึ่ง การรักษาโรคกระดูกพรุนจำเป็นต้องรับการรักษาเป็นระยะเวลานานและยาที่ใช้อาจทำให้เกิดผลข้างเคียงที่ไม่พึงประสงค์ได้ ผู้ป่วยจึงควรปรึกษาแพทย์ก่อนเสมอ เพราะในผู้ป่วยแต่ละรายจะมีการใช้ยา ชนิด ขนาด และระยะเวลาในการใช้ยาที่แตกต่างกันไป และยาต่าง ๆ เหล่านี้ หากใช้ไม่ถูกวิธีก็อาจทำให้เกิดผลข้างเคียงที่เป็นอันตรายได้
วิธีป้องกันโรคกระดูกพรุน
การป้องกันโรคกระดูกพรุนที่ดีที่สุด คือการทำให้กระดูกมีความแข็งแรง ถ้าเป็นไปได้ควรเริ่มทำตั้งแต่วัยเยาว์ โดยการเสริมสร้างมวลกระดูกให้มีค่าความหนาแน่นสูงสุดในช่วงก่อนอายุ 30 ปี (หากพ้นวัยนี้ไปแล้วร่างกายจะไม่สามารถสะสมเนื้อกระดูกเพิ่มขึ้นได้แล้ว เนื่องจากกระบวนการสลายตัวของกระดูกจะเกิดขึ้นมากกว่าการสร้าง เราจึงทำได้เพียงแค่รักษาเนื้อกระดูกที่มีอยู่ไม่ให้ลดไปจากเดิม) เพื่อสะสมต้นทุนให้กระดูกแข็งแรงและมีคุณภาพที่ดีในวัยผู้ใหญ่ต่อไป ลดโอกาสที่จะเกิดภาวะกระดูกพรุนและกระดูกหัก หลังจากความหนาแน่นของมวลกระดูกเริ่มลดลงอย่างช้า ๆ เราควรเสริมแคลเซียมให้เพียงพอเพื่อทดแทนการสลายของมวลกระดูกและรักษาเนื้อกระดูกที่มีอยู่ เพราะเมื่อเข้าสู่วัยหมดประจำเดือนหรือวัยสูงอายุ มวลกระดูกจะลดลงอย่างรวดเร็วและต่อเนื่อง โดยข้อควรปฏิบัติเพื่อป้องกันโรคกระดูกพรุน คือ
- ผู้ที่อยู่ในกลุ่มเสี่ยงเป็นโรคกระดูกพรุนตามที่กล่าวมา ควรปรึกษาแพทย์เพื่อตรวจกรองโรคกระดูกพรุน เช่น หญิงวัยหมดประจำเดือน, ผู้สูงอายุ, ผู้ที่ใช้ยาสเตียรอยด์เป็นเวลานาน ๆ, ผู้ที่มีโรคที่เสี่ยงต่อการเกิดภาวะกระดูกพรุน เป็นต้น
 ควรรับประทานอาหารที่มีประโยชน์ให้ครบ 5 หมู่ทุกวันในปริมาณที่พอเหมาะที่ไม่ทำให้เกิดโรคอ้วนและน้ำหนักตัวเกิน โดยเฉพาะอาหารที่มีแคลเซียมสูงควรรับประทานให้เพียงพอในแต่ละวัน เพราะจากการวิจัยพบว่า คนไทยได้รับแคลเซียมเฉลี่ยเพียง 300-400 มิลลิกรัมต่อวัน ในขณะที่ความเป็นจริงจำเป็นต้องได้รับมากกว่านั้น (สาเหตุที่คนไทยไม่เป็นโรคกระดูกพรุนกันมาก ทั้ง ๆ ที่ได้รับแคลเซียมน้อย เชื่อว่าเป็นเพราะลำไส้ของคนไทยส่วนใหญ่ร้อยละ 85 มียีนที่เกี่ยวข้องกับการดูดซึมแคลเซียม จึงดูดซึมแคลเซียมได้ดีกว่าคนต่างชาติ รวมไปถึงการรับประทานโปรตีนและเกลือแกงของคนไทยก็น้อยกว่าคนต่างชาติ และจากการได้รับวิตามินดีจากแสงแดดมากกว่า จึงทำให้คนไทยดูดซึมแคลเซียมได้มากขึ้น การขับถ่ายแคลเซียมออกทางปัสสาวะจึงน้อยลง) ซึ่งอาหารที่มีแคลเซียมสูง ได้แก่ นม เนยแข็ง เต้าหู้แข็ง กุ้งแห้ง ปลาที่กินได้ทั้งกระดูก (เช่น ปลาไส้ตัน) ถั่วแดง งาดำคั่ว ผักสีเขียวเข้ม (เช่น คะน้า ใบชะพลู) เป็นต้น
ควรรับประทานอาหารที่มีประโยชน์ให้ครบ 5 หมู่ทุกวันในปริมาณที่พอเหมาะที่ไม่ทำให้เกิดโรคอ้วนและน้ำหนักตัวเกิน โดยเฉพาะอาหารที่มีแคลเซียมสูงควรรับประทานให้เพียงพอในแต่ละวัน เพราะจากการวิจัยพบว่า คนไทยได้รับแคลเซียมเฉลี่ยเพียง 300-400 มิลลิกรัมต่อวัน ในขณะที่ความเป็นจริงจำเป็นต้องได้รับมากกว่านั้น (สาเหตุที่คนไทยไม่เป็นโรคกระดูกพรุนกันมาก ทั้ง ๆ ที่ได้รับแคลเซียมน้อย เชื่อว่าเป็นเพราะลำไส้ของคนไทยส่วนใหญ่ร้อยละ 85 มียีนที่เกี่ยวข้องกับการดูดซึมแคลเซียม จึงดูดซึมแคลเซียมได้ดีกว่าคนต่างชาติ รวมไปถึงการรับประทานโปรตีนและเกลือแกงของคนไทยก็น้อยกว่าคนต่างชาติ และจากการได้รับวิตามินดีจากแสงแดดมากกว่า จึงทำให้คนไทยดูดซึมแคลเซียมได้มากขึ้น การขับถ่ายแคลเซียมออกทางปัสสาวะจึงน้อยลง) ซึ่งอาหารที่มีแคลเซียมสูง ได้แก่ นม เนยแข็ง เต้าหู้แข็ง กุ้งแห้ง ปลาที่กินได้ทั้งกระดูก (เช่น ปลาไส้ตัน) ถั่วแดง งาดำคั่ว ผักสีเขียวเข้ม (เช่น คะน้า ใบชะพลู) เป็นต้น
- สำหรับคนไทยซึ่งมียีนที่ควบคุมการดูดซึมแคลเซียมจากลำไส้เล็กได้ดีกว่าชาวตะวันตกและได้รับแสงแดดที่ช่วยให้ร่างกายสังเคราะห์วิตามินดีได้ตลอดทั้งปี จะมีความต้องการปริมาณแคลเซียมน้อยกว่าชาวตะวันตก โดยมีคำแนะนำให้คนไทยบริโภคแคลเซียมตามช่วงอายุ ดังนี้
- อายุ 9-18 ปี ควรบริโภคแคลเซียมวันละ 1,000 มิลลิกรัม
- อายุ 19-50 ปี ควรบริโภคแคลเซียมวันละ 800 มิลลิกรัม
- อายุมากกว่า 50 ปี ควรบริโภคแคลเซียมวันละ 800-1,000 มิลลิกรัม
- โดยเฉพาะอย่างยิ่ง ในช่วงวัยเด็กและวัยหนุ่มสาว ควรบริโภคแคลเซียมให้เพียงพอในแต่ละวัน เพื่อสะสมมวลกระดูกไว้ให้มาก ซึ่งจะช่วยป้องกันการเกิดกระดูกพรุนได้ดีกว่าการเสริมแคลเซียมหลังอายุ 30-35 ปีไปแล้ว เพราะเป็นช่วงที่ร่างกายสร้างมวลกระดูกหนาแน่นสูงสุดไปแล้ว
- เด็กและวัยรุ่นควรดื่มนมวันละ 2-3 แก้ว ส่วนผู้ใหญ่และผู้สูงอายุให้ดื่มนมวันละ 1-2 แก้วเป็นประจำ ซึ่งจะทำให้ได้รับแคลเซียมร้อยละ 50 ของปริมาณที่ต้องการ ส่วนแคลเซียมที่ยังขาดอยู่ให้รับประทานจากอาหารแหล่งอื่น ๆ
- แหล่งแคลเซียมที่ดีที่สุด คือ นม และผลิตภัณฑ์ต่าง ๆ จากนม รองลงมาคือ ปลาเล็กที่กินทั้งกระดูก กะปิ ในขณะแคลเซียมจากผักจะดูดซึมได้ไม่ดีนัก เนื่องจากปริมาณของสารไฟเตตและออกซาเลตในผักบางชนิดจะรบกวนการดูดซึมของแคลเซียม
- ผู้ใหญ่บางคนที่มีข้อจำกัดในการดื่มนม เช่น เป็นเบาหวาน อ้วน มีภาวะไขมันในเลือดสูง ความดันโลหิตสูง เป็นโรคหัวใจขาดเลือด ฯลฯ ให้เลือกรับประทานเนยแข็ง นมพร่องมันเนย หรือนมเปรี้ยวแทน หรือบริโภคอาหารที่มีแคลเซียมสูงในแต่ละมื้อให้มากขึ้น
- หากไม่สามารถรับประทานอาหารที่มีแคลเซียมได้มากพอ ให้รับประทานยาเม็ดแคลเซียมแทนหรือรับประทานผลิตภัณฑ์เสริมแคลเซียม
- สำหรับคนไทยซึ่งมียีนที่ควบคุมการดูดซึมแคลเซียมจากลำไส้เล็กได้ดีกว่าชาวตะวันตกและได้รับแสงแดดที่ช่วยให้ร่างกายสังเคราะห์วิตามินดีได้ตลอดทั้งปี จะมีความต้องการปริมาณแคลเซียมน้อยกว่าชาวตะวันตก โดยมีคำแนะนำให้คนไทยบริโภคแคลเซียมตามช่วงอายุ ดังนี้
- หมั่นรับแสงแดด ซึ่งจะช่วยให้ร่างกายสังเคราะห์วิตามินดีซึ่งเป็นฮอร์โมนกระตุ้นการสร้างกระดูกได้ ในบ้านเราคนส่วนใหญ่จะได้รับแสงแดดเพียงพออยู่แล้ว นอกจากคนที่อยู่แต่ในบ้านตลอดเวลา ก็ควรจะออกไปรับแสงแดดอ่อน ๆ ยามเช้าหรือยามเย็นบ้าง สักวันละ 10-15 นาที สัปดาห์ละ 3 วัน แต่ถ้าต้องอยู่แต่ในที่ร่ม ไม่ถูกแสงแดด อาจรับประทานวิตามินดีเสริมวันละ 400-800 IU ก็ได้ แต่ต้องรับประทานหลังอาหาร เพราะในช่วงนั้นจะสามารถกระตุ้นกรดในร่างกายในกระเพาะอาหารให้หลั่งออกมาย่อยแคลเซียมได้
- ออกกำลังกายอย่างสม่ำเสมอ โดยเฉพาะอย่างยิ่งการออกกำลังที่มีการถ่วงหรือต้านน้ำหนัก (Weight-bearing) เช่น การวิ่ง การเดินเร็ว การเดินสลับวิ่ง การเดินขึ้นบันได กระโดดเชือก เต้นแอโรบิก เต้นรำ รำมวยจีน การยกน้ำหนัก บาสเกตบอล ฟุตบอล วอลเลย์บอล เป็นต้น รวมไปถึงการออกกำลังกายที่ช่วยเสริมสร้างกำลังกล้ามเนื้อ (Muscle strengthening) อย่างการเล่นกล้ามและการฝึกการทรงตัว เช่น การยืนด้วยขาข้างเดียว ซึ่งนอกจากจะช่วยให้มีมวลกระดูกเพิ่มขึ้นและกระดูกมีความแข็งแรงทั้งแขน ขา และกระดูกสันหลังแล้ว ยังช่วยเพิ่มความแข็งของกล้ามเนื้อและช่วยทำให้การทรงตัวดีขึ้นอีกด้วย (จากการศึกษาพบว่า การออกกำลังกายจะต้องเป็นการออกกำลังกายอย่างจริงจัง เช่น การออกกำลังกายอย่างมากพอเป็นระยะเวลา 3 ชั่วโมงใน 1 สัปดาห์ เป็นระยะเวลาติดต่อกัน 1 ปี จึงจะช่วยเพิ่มความหนาแน่นของกระดูกได้)
- ควบคุมน้ำหนักตัวอย่าให้ต่ำกว่าเกณฑ์หรือผอมจนเกินไป เพราะคนผอมจะมีมวลกระดูกน้อยและเสี่ยงต่อการเกิดโรคกระดูกพรุนได้ง่าย (การควบคุมน้ำหนักตัวควรอยู่ในเกณฑ์ที่เหมาะสม คือ ให้มีดัชนีมวลกายอยู่ระหว่าง 20-23 กิโลกรัมต่อตารางเมตร (kg/m2))
- หลีกเลี่ยงปัจจัยเสี่ยงต่อการเกิดภาวะกระดูกพรุนตามที่กล่าวมา เช่น การดื่มแอลกอฮอล์ ชา กาแฟ น้ำอัดลม, การสูบบุหรี่, การรับประทานอาหารประเภทโปรตีนหรือเนื้อสัตว์มากเกินไป, การรับประทานอาหารเค็มจัดหรืออาหารที่มีโซเดียมสูง, การใช้ยาบางชนิดเป็นประจำ, การลดน้ำหนักอย่างรวดเร็ว เป็นต้น
- ไม่รับประทานยาเคลือบกระเพาะอาหาร เพราะจะทำให้ร่างกายเกิดภาวะเป็นด่าง การดูดซึมแคลเซียมจะลดลง
- ควบคุมและรักษาโรคหรือภาวะที่ทำให้เป็นโรคกระดูกพรุนชนิดทุติยภูมิ เช่น ต่อมไทรอยด์ทำงานเกิน โรคคุชชิง เป็นต้น
- สำหรับโรคกระดูกพรุนในหญิงวัยหมดประจำเดือนนั้น สามารถป้องกันได้โดยการกินฮอร์โมนเอสโตรเจนเสริม ซึ่งพบว่าการให้ฮอร์โมนเอสโตรเจนอย่างต่อเนื่องนาน 5 ปี จะช่วยลดอัตราเสี่ยงต่อกระดูกหักลงได้ถึง 50% อย่างไรก็ตามการใช้ฮอร์โมนทดแทนอาจเกิดผลข้างเคียงที่ไม่พึงประสงค์ได้ จึงจำเป็นต้องอยู่ภายใต้คำแนะนำและการดูแลของแพทย์ผู้เชี่ยวชาญเท่านั้น
ตัวอย่างอาหารที่มีปริมาณแคลเซียมสูง
ใบยอ|1 ถ้วยตวง|469
มะเขือพวง|1 ถ้วยตวง|299
นมสด|1 แก้ว (200 มล.)|236
ปลาไส้ตัน (แห้ง)|5 ช้อนโต๊ะ (25 กรัม)|226
กุ้งฝอย|2 ช้อนโต๊ะ (14 กรัม)| 187
เต้าหู้แข็ง|1/2 ก้อน (75 กรัม)|152
นมโยเกิร์ต|1 ถ้วย (150 มล.)|150
เนยแข็ง|1 แผ่น (22.7 กรัม)|145
กุ้งแห้ง|1 ช้อนโต๊ะ (6 กรัม)|138
ถั่วแดงหลวง (ดิบ)|3 ช้อนโต๊ะ (30 กรัม)|124
ผักคะน้า|5 ช้อนโต๊ะ (45 กรัม)|110
ปลาสลิด|1 ตัว|106
ผักโขม|5 ช้อนโต๊ะ (25 กรัม)|85
กะปิ|1 ช้อนชา (5 กรัม)|78
ไข่เป็ด|1ฟอง|78
ปลาร้าผง|1 ช้อนชา (3 กรัม)|72
ไข่ไก่|1 ฟอง|63
ใบชะพลู|10 ใบ (10 กรัม)|60
ยอดแค|5 ช้อนโต๊ะ (15 กรัม)|59
งาดำคั่ว|1 ช้อนชา (3 กรัม)|43
นมถั่วเหลือง|1 แก้ว (200 มล.)|36
งาดำคั่ว|1 ช้อนชา (3 กรัม)|3
คำแนะนำ : แม้อาหารเหล่านี้จะมีแคลเซียมสูง แต่ก็ควรรับประทานแต่พอดีอย่างหลากหลาย อย่างการรับประทานใบยอ ใบชะพลู ในปริมาณมากเพื่อหวังจะได้แคลเซียมมากนั้นไม่เป็นประโยชน์ เพราะลำไส้สามารถดูดซึมแคลเซียมได้เพียงครั้งละ 500 มิลลิกรัม อีกทั้งการรับประทานใบยอ ใบชะพลู ในปริมาณมากก็อาจก่อให้เกิดนิ่วในไตหรือกระเพาะปัสสาวะได้ เนื่องจากมีสารออกซาเลตค่อนข้างสูง
เรื่องที่เกี่ยวข้อง
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “กระดูกพรุน (Osteoporosis)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 830-834.
- ศูนย์วิจัยสุขภาพกรุงเทพ. “โรคกระดูกพรุน: ถาม-ตรวจ-รักษา-ป้องกันได้”., “สถานการณ์โรคกระดูกพรุน ปี 2555: หักครั้งเดียวก็เกินพอ”. (นพ.วิรชัช สนั่นศิลป์). [ออนไลน์]. เข้าถึงได้จาก : www.bangkokhealth.com. [05 มิ.ย. 2016].
- ภาควิชาเภสัชกรรม คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล. “ยารักษาโรคกระดูกพรุน ใช้อย่างไร?”., “แคลเซียมกับโรคกระดูกพรุน ตอนที่ 1 ?”., “แคลเซียมกับโรคกระดูกพรุน ตอนที่ 2 ?”. (รศ.ดร.ภ.ญ.บุษบา จินดาวิจักษณ์). [ออนไลน์]. เข้าถึงได้จาก : www.pharmacy.mahidol.ac.th. [06 มิ.ย. 2016].
- คณะเภสัชศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย. “โรคกระดูกพรุน”. [ออนไลน์]. เข้าถึงได้จาก : www.pharm.chula.ac.th. [07 มิ.ย. 2016].
- คณะเภสัชศาสตร์ มหาวิทยาลัยศิลปากร. “โรคกระดูกพรุน (Osteoporosis)”. (ภก.ผศ.ต่อศักดิ์ อินทรไพโรจน์). [ออนไลน์]. เข้าถึงได้จาก : www.pharm.su.ac.th. [08 มิ.ย. 2016].
- ศูนย์วิจัยสุขภาพกรุงเทพ. “สาเหตุของโรคกระดูกพรุน”. (นพ.วรวุฒิ เจริญศิริ). [ออนไลน์]. เข้าถึงได้จาก : www.bangkokhealth.com. [08 มิ.ย. 2016].
- มูลนิธิหมอชาวบ้าน. นิตยสารหมอชาวบ้าน เล่มที่ 317 คอลัมน์ : เรื่องน่ารู้. (ผศ.ดร.วันทนีย์ เกรียงสินยศ). “กินอย่างไรเพื่อป้องกันโรคกระดูกพรุน”. [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [08 มิ.ย. 2016].
ภาพประกอบ : www.ottawaosteopath.com, sloanestecker.com, americanbonehealth.org, www.alivewellness.hk, www.spineuniverse.com, www.healthcommunities.com
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)
 ภาวะแทรกซ้อนที่สำคัญ คือ
ภาวะแทรกซ้อนที่สำคัญ คือ  หมั่นออกกำลังกายตามควรกับสุขภาพ ครั้งละ 30-60 นาที สัปดาห์ละ 3 ครั้งเป็นอย่างน้อย โดยควรเน้นการออกกำลังกายที่มีการถ่วงหรือต้านน้ำหนัก (Weight-bearing) เช่น การวิ่ง การเดินเร็ว เดินสลับวิ่ง เดินขึ้นบันได กระโดดเชือก เต้นแอโรบิก เต้นรำ รำมวยจีน ยกน้ำหนัก บาสเกตบอล ฟุตบอล วอลเลย์บอล เป็นต้น ส่วนในผู้สูงอายุไม่ควรวิ่งหรือเล่นกีฬาหนัก ๆ แต่ควรออกกำลังกายที่เบาลง ได้แก่ การเดินเร็ว การเดินขึ้นบันไดแทนการใช้ลิฟต์, การรำมวยจีน, รำจี้กง, รำไท้ฉี เป็นต้น
หมั่นออกกำลังกายตามควรกับสุขภาพ ครั้งละ 30-60 นาที สัปดาห์ละ 3 ครั้งเป็นอย่างน้อย โดยควรเน้นการออกกำลังกายที่มีการถ่วงหรือต้านน้ำหนัก (Weight-bearing) เช่น การวิ่ง การเดินเร็ว เดินสลับวิ่ง เดินขึ้นบันได กระโดดเชือก เต้นแอโรบิก เต้นรำ รำมวยจีน ยกน้ำหนัก บาสเกตบอล ฟุตบอล วอลเลย์บอล เป็นต้น ส่วนในผู้สูงอายุไม่ควรวิ่งหรือเล่นกีฬาหนัก ๆ แต่ควรออกกำลังกายที่เบาลง ได้แก่ การเดินเร็ว การเดินขึ้นบันไดแทนการใช้ลิฟต์, การรำมวยจีน, รำจี้กง, รำไท้ฉี เป็นต้น
