นิ่วในไต
นิ่วไต หรือ นิ่วในไต (Kidney stone, Renal stone, Kidney calculi, Renal calculi, Renal calculus, Nephrolithiasis) เป็นโรคที่พบบ่อยในคนทุกเพศทุกวัย พบได้ในผู้ชายมากกว่าผู้หญิงประมาณ 2-3 เท่า และพบได้สูงในช่วงอายุ 30-60 ปี ในบ้านเราพบคนเป็นโรคนี้กันมากทางภาคเหนือและภาคอีสาน
ในประเทศที่เจริญแล้วจะพบโรคนี้ได้ประมาณ 0.2% ของประชากร ส่วนในเอเชียพบได้ประมาณ 2-5%, พบได้ประมาณ 20% ของประชากรในประเทศซาอุดีอาระเบีย และพบได้ประมาณ 50% ของคนที่เป็นนิ่วในไตภายใน 10 ปี (ซึ่งจะมีโอกาสเกิดนิ่วในไตซ้ำได้อีกหลังรักษาหายแล้ว) และจะเพิ่มสูงขึ้นเป็น 75% ภายใน 20 ปี
ชนิดของนิ่วในไต
ก้อนนิ่วมีองค์ประกอบ 2 ส่วน คือ ส่วนที่เป็นแร่ธาตุ (Mineral composition) และส่วนที่เป็นสารอินทรีย์ (Organic matrix) ซึ่งมีประมาณ 5-10% เป็นสารโมเลกุลใหญ่ที่พบในปัสสาวะ ได้แก่ โปรตีน ไขมัน และคาร์โบไฮเดรต เป็นต้น ในส่วนที่เป็นแร่ธาตุนั้นจะเกิดจากการตกผลึกของสารก่อนิ่วในปัสสาวะ ได้แก่ แคลเซียม ออกซาเลต ฟอสเฟต และยูริก (ในคน ๆ เดียวกันอาจมีนิ่วได้หลายชนิดปะปนกันอยู่ก็ได้) ซึ่ง
สามารถแบ่งประเภทของนิ่วได้ดังนี้
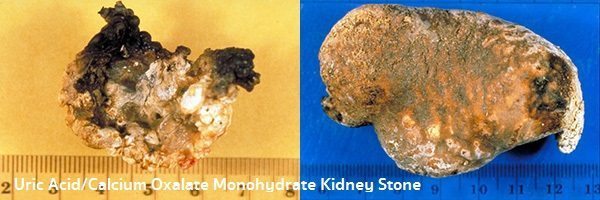
- นิ่วชนิดที่เกิดจากแคลเซียม หรือ นิ่วแคลเซียมออกซาเลต (Calcium oxalate stones) เป็นชนิดที่พบได้บ่อยที่สุดประมาณ 75-80% ของนิ่วในไตทั้งหมด (จากรายงานการศึกษาที่จังหวัดขอนแก่นพบนิ่วชนิดนี้ประมาณ 88% และที่ประเทศสหรัฐอเมริกาพบได้ประมาณ 90%) โดยเกิดจากแคลเซียมรวมกับกรดออกซาลิก (Oxalic acid) เมื่อไปรวมกับแร่ธาตุตัวอื่น เช่น โซเดียม แมกนีเซียม แคลเซียม หรือโพแทสเซียม ก็จะกลายเป็นผลึกออกซาเลต ซึ่งการรวมกันของกรดออกซาลิกและแคลเซียมจะเกิดได้ง่ายในกรณีที่ร่างกายมีการดูดซึมแคลเซียมและออกซาลิกในระยะเวลาใกล้เคียงกัน ผลึกแคลเซียมในรูปนี้จะไม่สามารถดูดซึมกลับเข้าไปสะสมในกระดูกได้ แต่จะอยู่ในกระแสเลือด ท้ายที่สุดก็จะมีผลให้เกิดก้อนนิ่วแคลเซียมออกซาเลต (Calcium oxalate) ในไตหรือกระเพาะปัสสาวะได้ นิ่วชนิดนี้สามารถตรวจพบได้จากการเอกซเรย์ภาพไต เป็นนิ่วที่พบได้บ่อยในผู้ชาย ในผู้ป่วยที่มีภาวะต่อมพาราไทรอยด์ทำงานมากเกินไป, ผู้ป่วยที่มีการขับแคลเซียมและฟอสเฟตมากเกินไป, ผู้ป่วยที่มีการดูดซึมแคลเซียมมากเกินไป (อาจเกิดจากการได้รับวิตามินดีมากเกินไป), ผู้ป่วยที่มีการขับกรดยูริกในปัสสาวะมากเกินไป และผู้ป่วยที่มีระดับแมกนีเซียมในเลือดต่ำ สำหรับอาหารที่มีกรดออกซาลิกมาก เช่น ชะพลู แคร์รอต ผักกระโดน ผักกระเฉด ผักกะหล่ำ ผักโขม ผักแพว ผักเสม็ด บรอกโคลี บีตรูต ใบมันสำปะหลัง มะเขือ มะเขือเทศ มะเดื่อ หน่อไม้ หน่อไม้ฝรั่ง หัวหอม ยอดผักทั้งหลาย โยเกิร์ต ถั่วรูปไต ถั่วเหลือง งา ลูกนัต ผลเบอร์รี่ต่าง ๆ (ไม่ควรรับประทานอาหารที่มีกรดออกซาลิกเกินวันละ 22 กรัมต่อน้ำหนักตัว 60 กิโลกรัม)


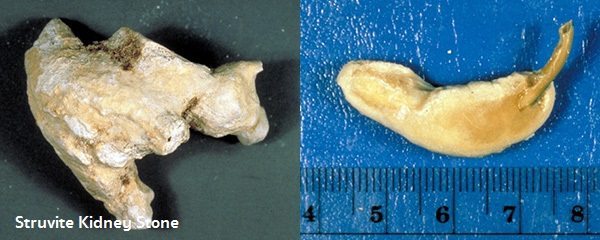
- นิ่วชนิดที่เกิดจากการติดเชื้อในไต หรือ นิ่วสตรูไวท์ (Struvite stones) ซึ่งเป็นสารประกอบของแอมโมเนียม (Ammonium), แมกนีเซียม (Magnesium) และฟอสเฟต (Phosphate) พบได้ประมาณ 15% ของนิ่วในไตทั้งหมด ปัสสาวะจะมีความเป็นด่าง ซึ่งมักจะมีค่า PH > 7.0 เป็นนิ่วที่พบได้บ่อยในผู้หญิงและในคนที่มีการติดเชื้อทางเดินปัสสาวะบ่อย เช่น ผู้ป่วยที่ใส่สายสวนเป็นประจำจากการเป็นอัมพาต นิ่วชนิดนี้จัดเป็นนิ่วที่อันตราย เพราะโตเร็ว มีก้อนขนาดใหญ่ เป็นรูปเขากวางซอกซอนไปตามรูปร่างของกรวยไต และมักก่อให้เกิดการอุดกั้นทางเดินปัสสาวะ สามารถตรวจพบได้จากการเอกซเรย์ภาพไตเช่นกัน

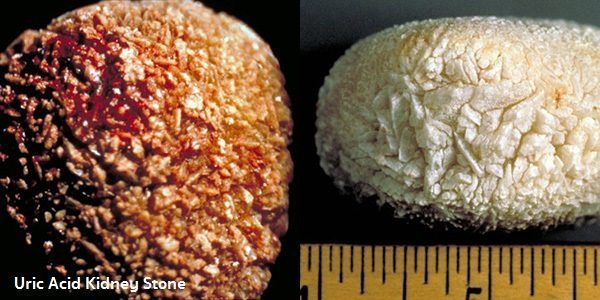
- นิ่วชนิดที่เกิดจากกรดยูริก (Uric acid) หรือ นิ่วกรดยูริก (Uric acid stones) พบได้ประมาณ 6% ของนิ่วในไตทั้งหมด เกิดจากการรับประทานอาหารที่มีสารพิวรีน (Purine) สูง เช่น เนื้อสัตว์ เครื่องในสัตว์ สัตว์ปีก อาหารทะเล หอยแครง น้ำเกรวี่ หน่อไม้ฝรั่ง ผักโขม ยอดผัก ถั่วรูปไตอย่างถั่วดำและถั่วแดง เป็นต้น ปัสสาวะจะมีความเป็นกรด โดยมีค่า pH < 5.5 พบเกิดในผู้ชายมากกว่าผู้หญิง มักเกิดร่วมกับโรคเกาต์ ซึ่งเป็นโรคที่มีกรดยูริกในร่างกายสูง เป็นนิ่วชนิดที่ตรวจไม่พบด้วยการเอกซเรย์ไต ต้องใช้การตรวจด้วยอัลตราซาวนด์ภาพไต

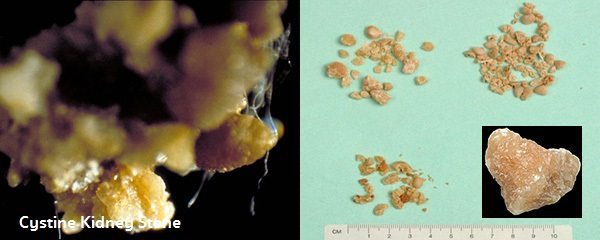
- นิ่วชนิดที่เกิดจากสารซีสทีน (Cystine) หรือ นิ่วซีสทีน (Cystine stones) พบได้ประมาณ 2% ของนิ่วในไตทั้งหมด ในผู้หญิงและผู้ชายพบได้เท่ากัน มักเกิดจากความผิดปกติทางพันธุกรรมที่ทำให้ร่างกายขับสารซีสทีนออกมาในปัสสาวะสูงขึ้น นิ่วชนิดนี้ไม่สามารถตรวจพบด้วยการเอกซเรย์ไต ต้องใช้การตรวจด้วยอัลตราซาวนด์ภาพไตเช่นกัน (ซีสทีนเป็นกรดอะมิโนชนิดหนึ่งที่มีมากในอาหารประเภทโปรตีน เช่น เนื้อสัตว์ นม ไก่ เป็ด)

สาเหตุของนิ่วในไต
นิ่วในไตเกิดจาก “สารก่อนิ่ว” ที่มีอยู่ในปัสสาวะตามปกติ เช่น แคลเซียม ฟอสเฟต ออกซาเรต ยูริก ถ้าสารเหล่านี้มีอยู่ในปัสสาวะมากเกินไป เช่น จากภาวะต่อมพาราไทรอยด์ทำงานมากเกินไป (ทำให้มีการสลายแคลเซียมในกระดูกมากขึ้น ส่งผลให้แคลเซียมเข้าสู่กระแสเลือดและไหลเวียนไปสู่ไตมากขึ้น) จะถูกขับออกมาในปัสสาวะมากขึ้น แคลเซียมจะรวมตัวกับสารก่อนิ่วอื่น ๆ กลายเป็นก้อนนิ่วและโตขึ้นได้เรื่อย ๆ เมื่อยังไม่มีการรักษา หรือเกิดได้ซ้ำอีกหลังการรักษา ถ้าดูแลรักษาควบคุมปัจจัยเสี่ยงหรือสาเหตุได้ไม่ดีพอ ซึ่งโดยทั่วไปการตกตะกอนมักจะเกิดขึ้นบริเวณกรวยไต เพราะเป็นตำแหน่งเก็บกักปัสสาวะจากไตก่อนปล่อยลงสู่ท่อไต แต่ในบางครั้งอาจเกิดในตัวเนื้อเยื่อไตได้ด้วย
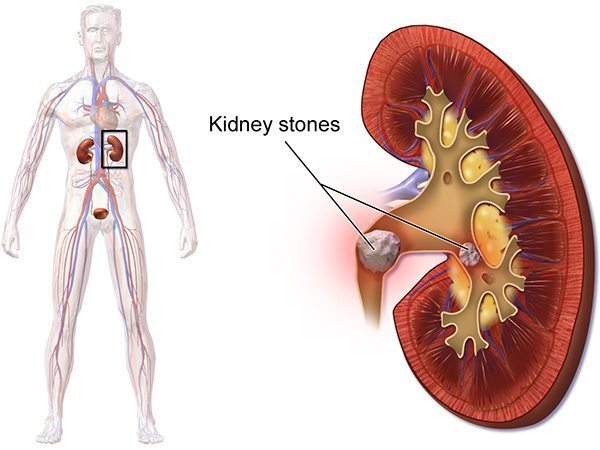
ส่วนสารที่ป้องกันการก่อผลึกในปัสสาวะเรียกว่า “สารยับยั้งนิ่ว” ซึ่งสารที่สำคัญ ได้แก่ ซิเทรต โพแทสเซียม และแมกนีเซียม ในคนปกติที่มีสารยับยั้งนิ่วในปัสสาวะสูงเพียงพอจะสามารถยับยั้งการก่อตัวของผลึกนิ่วได้ โดยสารเหล่านี้จะไปแย่งจับกับสารก่อนิ่ว เช่น ซิเทรตจับกับแคลเซียม แมกนีเซียมจับกับออกซาเลต จึงทำให้เกิดเป็นสารที่ละลายน้ำได้ดีและถูกขับออกไปพร้อม ๆ กับน้ำปัสสาวะ แต่ปัจจัยเสี่ยงด้านความผิดปกติทางเมตาบอลิซึมที่พบได้บ่อยในผู้ป่วยโรคนิ่วในไตของคนไทย คือ การมีสารยับยั้งนิ่วในปัสสาวะต่ำ ได้แก่ ภาวะโพแทสเซียมในปัสสาวะต่ำที่พบได้ประมาณ 40-60% และภาวะซิเทรตต่ำในปัสสาวะที่พบได้ประมาณ 70-90%
ก้อนนิ่วอาจมีขนาดต่าง ๆ กัน อาจมีเพียงก้อนเดียวหรือหลายก้อนก็ได้ ส่วนมากมักเกิดกับไตเพียงข้างเดียว ส่วนที่เป็นทั้ง 2 ข้างอาจพบได้บ้าง ส่วนความรุนแรงของนิ่วในไตทั้งสองข้างมักไม่เท่ากัน โดยขึ้นอยู่กับขนาดและตำแหน่งของนิ่ว
ปัจจัยเสี่ยงต่อการเกิดนิ่วในไต
ปัจจัยเสี่ยงภายในที่เกี่ยวข้องกับนิ่วในไต
- พันธุกรรม (Genetics) เพราะพบโรคนี้ในคนที่มีประวัติครอบครัวเป็นนิ่วในไตสูงกว่าคนในครอบครัวปกติประมาณ 2.5 เท่า
- เพศ (Gender) พบการเกิดนิ่วได้ในผู้ชายสูงกว่าผู้หญิงประมาณ 2-3 เท่า ซึ่งส่วนหนึ่งมีสาเหตุมาจากผลของฮอร์โมนเอสโตรเจนในผู้หญิงที่ช่วยเพิ่มการขับซิเทรตออกมาในปัสสาวะ แต่ในผู้ชายพบว่ามีฮอร์โมนเทสโทสเตอโรนที่เพิ่มการสร้างออกซาเลตในตับ ทำให้ขับออกมาในปัสสาวะเพิ่มขึ้น
- อายุ (Age) พบความเสี่ยงของการเกิดนิ่วได้สูงในช่วงอายุ 30-60 ปี โดยอายุเฉลี่ยของเพศชายที่พบนิ่วมากที่สุดอยู่ที่ 35 ปี ส่วนเพศหญิงมี 2 ช่วง คือที่อายุ 30 ปี และ 55 ปี ส่วนในเด็กจะพบได้น้อยกว่าผู้ใหญ่ เนื่องจากเด็กจะมีปริมาณของสารยับยั้งการเกิดนิ่วในปัสสาวะสูงกว่า เช่น ซิเทรต แมกนีเซียม และมีการขับแคลเซียมในปัสสาวะต่ำกว่าผู้ใหญ่
- ดัชนีมวลกาย (Body Mass Index – BMI) พบความเสี่ยงของการเกิดนิ่วเพิ่มขึ้นในคนที่มีค่า BMI สูงเกินค่ามาตรฐาน โดยทำให้มีภาวะแคลเซียมและออกซาเลตในปัสสาวะสูง
- เชื้อชาติ (Race, Ethnicity) พบความชุกแตกต่างกันไปในแต่ละเชื้อชาติ โดยพบว่า ชาวอเมริกันผิวดำจะเป็นโรคนิ่วน้อยกว่าชาวอเมริกันผิวขาว ในขณะที่พบโรคนิ่วในคนไทยทางภาคอีสานมีความชุกสูงกว่าคนไทยเชื้อสายจีน ทำให้เชื่อว่าพฤติกรรมความเป็นอยู่น่าจะมีส่วนเกี่ยวข้องกับการเกิดโรคนิ่ว
ปัจจัยเสี่ยงภายนอกที่เกี่ยวข้องกับนิ่วในไต
- อาหาร เป็นปัจจัยเสี่ยงต่อการเกิดนิ่วที่สำคัญที่สุด โดยพบว่า อาหารที่มีโปรตีนสูงจะทำให้มีการจับสารก่อนิ่วทั้งแคลเซียม โปรตอน และกรดยูริกในปัสสาวะ รวมทั้งยังพบว่าผู้ป่วยโรคนิ่วจะมีการรับประทานอาหารที่มีคาร์โบไฮเดรตสูงและไขมันต่ำ ซึ่งจะกระตุ้นให้เอนไซม์ที่สลายซิเทรตในเซลล์ทำงานเพิ่มขึ้น และเป็นสาเหตุที่สำคัญที่ทำให้พบภาวะซิเทรตในปัสสาวะต่ำ ส่วนอาหารที่แนะนำให้บริโภคคือผักและผลไม้โดยเฉพาะมะนาว ส้ม กล้วย มะขามสุก มะละกอสุก และมะเขือเทศ เพราะนอกจากจะมีสารช่วยยับยั้งการก่อนิ่วในปริมาณสูงแล้ว ยังมีสารต้านอนุมูลอิสระหลายชนิดที่ช่วยลดปัจจัยเสี่ยงต่อการเกิดนิ่วได้ นอกจากนี้ยังพบว่าอุบัติการณ์ของการเกิดนิ่วจะเพิ่มขึ้นเมื่อลดปริมาณแคลเซียมในอาหารลงจาก 1,500 มิลลิกรัม เป็นวันละ 500 มิลลิกรัม ซึ่งเชื่อว่าเกิดจากการที่มีปริมาณของแคลเซียมในลำไส้ลดลง จึงทำให้เพิ่มปริมาณออกซาเลตที่ถูกดูดซึมจากทางเดินอาหาร ทำให้มีภาวะออกซาเลตในปัสสาวะสูง
- กลั้นปัสสาวะเป็นเวลานาน เคลื่อนไหวร่างกายน้อย เช่น ผู้ป่วยอัมพฤกษ์อัมพาต การใส่สายสวนปัสสาวะตลอดเวลา
- อาชีพ ผู้ที่ทำงานในสภาพอากาศร้อนและมีอาชีพใช้แรงงานในภาคเกษตรกรรม จะทำให้มีภาวะขาดน้ำจากการเสียเหงื่อมาก จึงพบอุบัติการณ์ของนิ่วในไตเพิ่มขึ้น ส่วนการทำงานในโรงงานและได้สาร Beryllium และแคดเมียม ก็อาจทำให้เกิด Renal tubular acidosis และเกิดนิ่วตามมาได้เช่นกัน
- ภูมิอากาศ พบอุบัติการณ์โรคนิ่วในไตมากขึ้นในบริเวณที่มีภูมิอากาศร้อน ซึ่งมีสาเหตุมาจากมีปริมาตรของปัสสาวะลดลง ผู้ป่วยสูญเสียแร่ธาตุออกไปทางเหงื่อมาก ส่งผลให้ปัสสาวะเข้มข้นและทำให้เกิดปัสสาวะเป็นกรด ซึ่งกระตุ้นให้เกิดผลึกของนิ่วได้ง่าย และอาจสัมพันธ์กับการที่มีอัตราการขับแคลเซียม ออกซาเลต และกรดยูริกในปัสสาวะเพิ่มขึ้น เนื่องจากการได้รับแสงอัลตราไวโอเลตจะทำให้มีการสังเคราะห์วิตามินดีจากผิวหนังมากขึ้น ร่างกายจึงมีการดูดซึมแคลเซียมจากลำไส้และขับออกทางปัสสาวะเพิ่มขึ้น
- ความเครียด พบว่าเมื่อมีความเครียด ผู้ป่วยจะมีความเข้มข้นของแคลเซียม ออกซาเลต และกรดยูริกในปัสสาวะเพิ่มขึ้นอย่างมาก และมีการลดลงของแมกนีเซียมในปัสสาวะด้วยเล็กน้อย
- ยาบางชนิด การรับประทานยาบางชนิดจะมีผลต่อการขับสารก่อนิ่วออกมาในปัสสาวะมากขึ้น เช่น วิตามินซี (การได้รับในปริมาณสูงเป็นประจำจะทำให้ออกซาเลตในเลือดและในปัสสาวะสูง), ยาเม็ดแคลเซียม (การบริโภคก่อนนอนหรือได้รับร่วมกับวิตามินดี จะส่งเสริมการดูดซึมแคลเซียมทางลำไส้ ทำให้ขับแคลเซียมออกมาทางปัสสาวะมากขึ้น), ยาต้านไวรัสเอดส์-อินดินาเวียร์ (Indinavir), ยาแก้ลมชัก-โทพิราเมท (Topiramate), ยาขับปัสสาวะ-ฟูโรซีไมด์ (Furosemide), ยากลุ่มคาร์บอนิก แอนไฮเดรส อินฮิบิเตอร์ (Carbonic anhydrase inhibitors), ยาระบายหรือยาลดกรดที่รับประทานอยู่เป็นเวลานาน (ทำให้เกิดนิ่วด้วยกลไกผ่านทางเมตาบอลิก)
ปัจจัยทางเมตาบอลิกที่เกี่ยวข้องกับนิ่วในไต เป็นปัจจัยที่มีความสำคัญอย่างมากในการก่อนิ่ว ซึ่งอาจพบได้ทั้งแบบผิดปกติภาวะเดียวและผิดปกติหลายภาวะร่วมกันก็ได้ ได้แก่
- ภาวะออกซาเลตสูงในปัสสาวะ (Hyperoxaluria) สารออกซาเลตเป็นสารก่อนิ่วที่มีความสำคัญหลักในก้อนนิ่ว เนื่องจากในคนจะไม่มีเอนไซม์ในการย่อยสลายออกซาเลตเหมือนแบคทีเรีย ต้องขจัดทิ้งหรือขับออกทางปัสสาวะ ซึ่งภาวะดังกล่าวส่วนใหญ่เกิดจากร่างกายมีการสังเคราะห์ออกซาเลตจากสารต้นกำเนิดต่าง ๆ ภายในร่างกายมากเกินไป การบริโภคอาหารที่มีสารออกซาเลตสูง (เช่น ผักโขม ผักติ้ว ผักชะพลู ผักหนาม งาดำ ชา ช็อกโกแลต ฯลฯ) เป็นประจำ แต่ขาดการบริโภคอาหารที่มีแคลเซียมสูงในมื้ออาหารเดียวกัน รวมทั้งความผิดปกติที่เกิดจากโรคบางอย่างที่ทำให้ลำไส้ดูดซึมออกซาเลตได้มากผิดปกติ (เช่น การตัดลำไส้เล็กท่อนปลายออกเพียงบางส่วนหรือการตัดต่อลำไส้เล็ก) นอกจากนี้ยังมีสารอื่น ๆ อีก เช่น การใช้ยาเซลลูโลสฟอสเฟตในภาวะแคลเซียมสูงในปัสสาวะโดยไม่มีสาเหตุ ทำให้เกิดภาวะออกซาเลตสูงในปัสสาวะ, การใช้ยาที่สังเคราะห์จากเชื้อ Streptomyces toxytricini ซึ่งมีสาร Lipstatin ที่เป็นยาลดน้ำหนักยับยั้งเอนไซม์ไลเปสในการย่อยสลายไขมัน ทำให้เกิดภาวะปัสสาวะมีออกซาเลตสูง, ความผิดปกติทางพันธุกรรม เป็นต้น
- ภาวะแคลเซียมสูงในปัสสาวะ (Hypercalciuria) คือภาวะปัสสาวะมีแคลเซียมมากกว่า 4 มิลลิกรัมต่อน้ำหนักตัว 1 กิโลกรัม ซึ่งมีกลไกการเกิด 3 กลไกที่สำคัญ คือ ภาวะปัสสาวะมีแคลเซียมมากจากการดูดซึมที่ลำไส้, ภาวะปัสสาวะมีแคลเซียมมากจากการสลายกระดูก และภาวะแคลเซียมมากจากการขับทิ้งทางไต โดยจะนำไปสู่การเกิดโรคนิ่วได้ 2 วิธี คือ มีปริมาณแคลเซียมถูกขับออกมากในปัสสาวะ ทำให้มีโอกาสสูงที่เกลือต่าง ๆ ของแคลเซียมจะอยู่ในภาวะอิ่มตัวยวดยิ่ง (Supersaturation) โดยเฉพาะแคลเซียมออกซาเลตและแคลเซียมฟอสเฟต และเมื่อมีความเข้มข้นของแคลเซียมสูงในปัสสาวะ จึงมีโอกาสทำให้ความเข้มข้นของแคลเซียมไอออนอิสระสูงตามไปด้วย ซึ่งจะไปจับกับสารยับยั้งนิ่วที่มีประจุลบได้มาก จึงทำให้ปริมาณของสารยับยั้งการเกิดนิ่วลดไปหรือหายไป ทำให้เกลือต่าง ๆ ตกตะกอนไปเป็นนิ่วได้ง่าย
- ภาวะกรดยูริกสูงในปัสสาวะ (Hyperuricosuria) ภาวะกรดยูริกสูงคือ ปัสสาวะที่มีระดับกรดยูริกมากกว่า 700-800 และ 600-750 มิลลิกรัมต่อวันในเพศชายและเพศหญิงตามลำดับ ซึ่งมีสาเหตุมาจากความผิดปกติทางพันธุกรรม หรือเกิดภาวะยูริกสูงในปัสสาวะภายหลัง เนื่องจากการเป็นโรคอื่นหรือได้รับสารที่เป็นต้นกำเนิดการสังเคราะห์ยูริกจากอาหารมากเกินไป รวมทั้งการมีความผิดปกติของการทำงานของไต ได้แก่ เซลล์มีความผิดปกติในการสังเคราะห์กรดยูริก (ทำให้มีการผลิตกรดยูริกมากขึ้นหรือมีการกำจัดกรดยูริกได้น้อยลง), กระบวนการแตกของเม็ดเลือด (เช่น เป็นโรคมะเร็งเม็ดเลือดขาว ส่งผลให้เม็ดเลือดแตกง่าย เมื่อเซลล์ถูกทำลายจะทำให้พิวรีนเบสถูกสลายและเปลี่ยนแปลงเป็นกรดยูริกในปัสสาวะ), การรับประทานอาหารที่มีสารพิวรีนมากเกินไป (เช่น เนื้อสัตว์ เครื่องในสัตว์ อาหารที่ทำจากยีสต์อย่างเบียร์หรือขนมปังมาก มักเป็นสาเหตุหลักของภาวะกรดยูริกสูงในปัสสาวะ), การทำงานของไต (กรดยูริกจะถูกขับออกมาทางปัสสาวะมากหรือน้อยขึ้นอยู่กับอัตราการดูดซึมกลับหรือการหลั่งออกของกรดยูริกที่เซลล์ของหลอดฝอยไต หากมีปัจจัยหรือได้รับยาที่มีฤทธิ์ลดการดูดกลับหรือเพิ่มการคัดหลั่งออก จะทำให้กรดยูริกขับออกมาทางปัสสาวะมากกว่าปกติ)
- ภาวะฟอสเฟตสูงในปัสสาวะ (Hyperphosphaturia) เป็นปัจจัยสำคัญอีกอย่างหนึ่งในการเพิ่มความอิ่มตัวยวดยิ่งก่อให้เกิดการจับกันของประจุแคลเซียมและฟอสเฟตเป็นเกลือแคลเซียมฟอสเฟตและนิ่วฟอสเฟตต่อไป นอกจากนี้ การเกิดภาวะฟอสเฟตสูงในปัสสาวะยังเป็นปัจจัยเหนี่ยวนำให้เกิดการจับกันของเกลือแคลเซียมออกซาเลตได้อีกด้วย ซึ่งภายหลังจะรวมกันเป็นนิ่วแคลเซียมออกซาเลตได้ อย่างไรก็ตาม การเพิ่มของฟอสเฟตในปัสสาวะจะไม่เพิ่มความเสี่ยงในการเกิดนิ่วหากระดับของ pH ในปัสสาวะยังคงอยู่ในสภาพที่ไม่เป็นด่างมากนัก
- ภาวะซิเทรตต่ำในปัสสาวะ (Hypocitraturia) เป็นปัจจัยเสี่ยงที่สำคัญที่สุดของการเกิดนิ่ว เพราะซิเทรตเป็นตัวยับยั้งการเกิดผลึกและการเติบโตของก้อนนิ่ว คนที่มีซิเทรตต่ำในปัสสาวะจึงมีความเสี่ยงที่จะเกิดนิ่วชนิดมีองค์ประกอบเกลือแคลเซียมได้ง่าย ส่วนปัจจัยที่ทำให้ซิเทรตต่ำในปัสสาวะ ได้แก่ ภาวะร่างกายมีกรดเพิ่ม, ภาวะอดอาหารและพร่องโพแทสเซียม, กลุ่มอาการท้องร่วงเรื้อรัง, การได้รับยาบางชนิด (เช่น ยาขับปัสสาวะ Acetazolamide) ส่วนปัจจัยที่เพิ่มซิเทรตในปัสสาวะได้คือ ภาวะร่างกายมีด่างเพิ่ม วิตามินดี หรือสารคาร์บอกซิเลตที่เป็นสารตัวกลางของวัฏจักรเครบส์เพิ่มขึ้น รวมทั้งการได้รับสารที่มีฤทธิ์ยับยั้งเมตาบอลิซึมของซิเทรตในปัสสาวะ เช่น Fluorocitrate, Hydroxycitrate เป็นต้น
- ภาวะปัสสาวะเข้มข้นเนื่องจากการขาดน้ำ (Dehydration) เป็นปัจจัยสำคัญในการเกิดนิ่วได้ทุกชนิด เกิดเนื่องจากผู้ป่วยดื่มน้ำน้อยกว่าปกติหรือสูญเสียน้ำออกจากร่างกายง่าย โดยเฉพาะผู้ที่อาศัยอยู่ในเขตร้อน ผู้ที่มีอาชีพเกษตรกรทำงานกลางแจ้ง (ทำให้ปัสสาวะมีความเข้มข้นสูง โอกาสที่สารละลายในปัสสาวะจะตกผลึกจึงมีมากขึ้น) หรืออาจเกี่ยวข้องกับเกลือแร่ที่ละลายอยู่ในน้ำที่ใช้ดื่ม ซึ่งขึ้นอยู่กับแต่ละท้องถิ่นที่ทำให้เกิดเป็นนิ่วขึ้นมาได้ หรืออาจเกิดจากการออกกำลังกายอย่างหนัก (ทำให้มีการสูญเสียน้ำและเกลือแร่ไปกับเหงื่อ) โดยปกติปริมาณของปัสสาวะควรอยู่ในระหว่าง 2-3 ลิตรต่อวัน (ขึ้นอยู่กับปริมาณน้ำที่ดื่ม) ซึ่งพบว่าการดื่มน้ำในผู้ป่วยโรคนิ่วในไตนั้นจะมีปริมาณน้อยกว่า 2 ลิตรต่อวัน เป็นเหตุให้ปัสสาวะมีความเข้มข้นสูง ส่งผลให้เกิดความอิ่มตัวยวดยิ่ง (Supersaturation) ได้อย่างรวดเร็ว แคลเซียม ออกซาเลต และฟอสเฟต จึงจับตัวกันและเกิดเป็นเกลือแคลเซียมออกซาเลตและเกลือแคลเซียมฟอสเฟตได้มากและรวดเร็ว ซึ่งละลายน้ำได้ไม่ดี ส่งผลให้เกิดนิ่วในไตได้ง่ายขึ้น เป็นต้น
- ภาวะปัสสาวะเป็นกรดหรือเป็นด่างมากเกินไป (Low/ high urinary pH) ปกติปัสสาวะควรมีค่าความเป็นกรดด่าง (pH) อยู่ระหว่าง 6-7.5 เนื่องจาก pH เป็นตัวบ่งชี้ที่สำคัญในการบ่งบอกถึงความเสี่ยงต่อการเกิดนิ่ว เช่น ที่ระดับความเป็นกรดที่ pH < 5.5 ในปัสสาวะ กรดยูริกจะเกิดการตกผลึกเป็นก้อนผลึกยูริกและกลายเป็นนิ่วในไตต่อไป ในขณะที่ค่า pH > 7.0 จะทำให้เกิดการตกผลึกของฟอสเฟตได้ง่ายและทำให้กลายเป็นนิ่วฟอสเฟตต่อไป
ปัจจัยเสี่ยงของความผิดปกติหรือโรคที่เกี่ยวข้องกับนิ่วในไต
- การอุดกั้นทางเดินปัสสาวะ เช่น มีก้อนเนื้อหรือทางเดินปัสสาวะตีบแคบจากสาเหตุต่างๆ เช่น จากการอักเสบหรือจากความผิดปกติที่เป็นมาแต่กำเนิด ทำให้ปัสสาวะคั่งค้างภายในไต สารต่าง ๆ ดังกล่าวจึงตกตะกอนและจับตัวกันเป็นก้อนนิ่วได้ง่าย
- ความผิดปกติของไต การติดเชื้อทางเดินปัสสาวะ การอักเสบเรื้อรังของเนื้อเยื่อไตและ/หรือกรวยไต ส่งผลให้เกิดการตายของเซลล์และแบคทีเรีย ซึ่งจะสะสมเป็นแกนให้สารดังกล่าวตกตะกอนอย่างต่อเนื่องจนเกิดเป็นก้อนนิ่วขึ้นมา
- โรคลำไส้อักเสบเรื้อรัง เพราะปัสสาวะมักจะน้อยจากร่างกายเสียน้ำจากอุจจาระบ่อย หรือท้องเสียเรื้อรัง
- โรคเรื้อรังบางชนิดที่ส่งผลให้ในเลือดหรือร่างกายมีสารต่าง ๆ ที่ก่อนิ่วสูงกว่าปกติ เช่น โรคต่อมพาราไทรอยด์ทำงานเกิน (ทำให้มีแคลเซียมในเลือดสูง), โรคเกาต์ (ทำให้มีกรดยูริกสูงในร่างกาย) เป็นต้น
อาการของนิ่วในไต
ผู้ป่วยมักไม่มีอาการแสดง แต่จะมีอาการแสดงก็ต่อเมื่อมีการติดเชื้อซ้ำซ้อน หรือก้อนนิ่วไปอุดกั้นทางเดินปัสสาวะ ซึ่งจะทำให้ผู้ป่วยมีอาการปวดเอวปวดหลังเรื้อรังข้างใดข้างหนึ่ง (ด้านที่มีนิ่ว) ลักษณะปวดแบบเสียด ๆ หรือปวดบิดเป็นพัก ๆ อาจมีอาการคลื่นไส้อาเจียน ปัสสาวะอาจมีลักษณะขุ่นแดง หรืออาจเป็นหนองเมื่อมีการติดเชื้อรุนแรง หรือบางครั้งอาจมีนิ่วก้อนเล็ก ๆ หรือมีเม็ดทรายปนออกมากับปัสสาวะด้วย และเมื่อหายแล้วผู้ป่วยบางรายอาจเป็นซ้ำ ๆ หลายครั้งก็ได้
หากก้อนนิ่วมีขนาดเล็กและตกลงมาที่ท่อไต จะทำให้เกิดอาการปวดบิดในท้องรุนแรง เรียกว่า “นิ่วในท่อไต“
เมื่อมีการติดเชื้อในทางเดินปัสสาวะร่วมด้วย ผู้ป่วยอาจมีไข้ร่วมกับปวดหลัง ปวดท้อง และคลื่นไส้อาเจียน
ภาวะแทรกซ้อนของนิ่วในไต
อาจทำให้ไตอักเสบติดเชื้อแบคทีเรียเรื้อรัง ซึ่งอาจรุนแรงเป็นการติดเชื้อในกระแสเลือดจนเป็นเหตุให้เสียชีวิตได้ หรือถ้าปล่อยไว้นาน ๆ มีการติดเชื้อบ่อย ๆ จะทำให้เนื้อไตเสียจนกลายเป็นไตวายเรื้อรังจนเป็นเหตุให้เสียชีวิตได้เช่นกัน
การวินิจฉัยโรคนิ่วในไต
แพทย์สามารถวินิจฉัยโรคนี้ได้จากประวัติอาการ การตรวจร่างกาย การตรวจปัสสาวะ (มักพบมีเม็ดเลือดแดงจำนวนมาก) ตรวจเลือด เอกซเรย์ อัลตราซาวนด์ เอกซเรย์คอมพิวเตอร์ การถ่ายภาพรังสีไตด้วยการฉีดสารทึบรังสี (Intravenous pyelogram – IVP) ทั้งนี้ขึ้นอยู่กับอาการของผู้ป่วยและดุลยพินิจของแพทย์ และในผู้ป่วยบางรายอาจต้องนำปัสสาวะไปวิเคราะห์ดูสารที่เป็นปัจจัยของการเกิดนิ่วด้วย
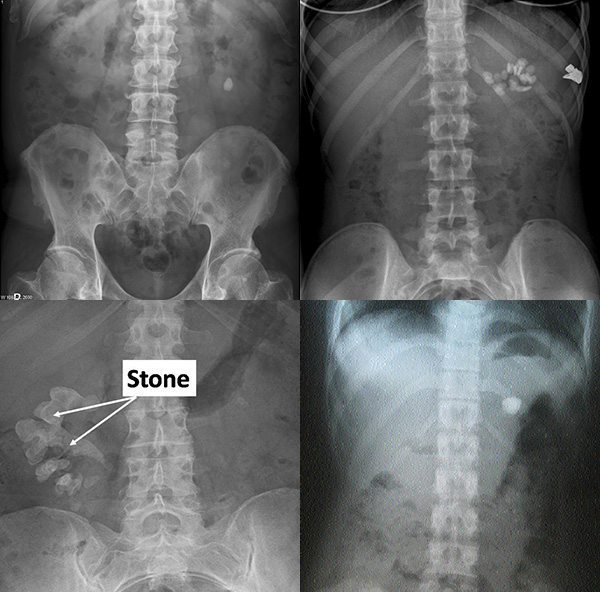
ส่วนการจะทราบว่าผู้ป่วยเป็นนิ่วชนิดใดนั้น ถ้าไม่ใช่เป็นนิ่วที่เกิดจากกรรมพันธุ์และเป็นในคนอายุน้อยอย่างนิ่วซีสทีน หรือผู้ป่วยที่เคยเป็นนิ่วและเคยวิเคราะห์นิ่วมาก่อน ก็เป็นสิ่งที่ยากจะทราบได้ว่าเป็นนิ่วชนิดใด อย่างไรก็ตามเมื่อดูจากภาพเอกซเรย์ ถ้าพบว่านิ่วมีผิวเรียบเป็นเนื้อเดียวกันและมีความเข้มมากกว่ากระดูก มักจะสลายนิ่วได้ยากกว่านิ่วที่มีผิวขรุขระและมีเนื้อไม่สม่ำเสมอ อย่างไรก็ตาม ความถูกต้องของการทำนายองค์ประกอบของก้อนนิ่วด้วยวิธีนี้ก็มีเพียง 39% เท่านั้น
การวิเคราะห์องค์ประกอบในก้อนนิ่วมีความสำคัญและบ่งชี้ถึงปัจจัยเสี่ยงที่เป็นสาเหตุของนิ่วชนิดนั้น ซึ่งการวิเคราะห์องค์ประกอบแร่ธาตุในก้อนนิ่วที่นิยมมีอยู่ด้วยกัน 3 วิธี คือ วิธีการวิเคราะห์ทางเคมี (Wet chemical analysis), วิธีวิเคราะห์ด้วยเทคนิคสเปกโทรโฟโตมิเตอร์ชนิดใช้หลักการเลี้ยวเบนรังสีเอกซ์ (X-ray diffraction spectroscopy) และวิธีวิเคราะห์ด้วยเทคนิคสเปกโทรโฟโตมิเตอร์ชนิดใช้แสงอินฟราเรด (Fourier transform infraredspectroscopy – FT-IR) เป็นต้น
วิธีรักษานิ่วในไต
แนวทางการรักษานิ่วในไตคือ การกำจัดนิ่วออกจากไต รักษาที่สาเหตุของการเกิดนิ่ว และรักษาประคับประคองไปตามอาการ โดยให้มีผลข้างเคียงจากการรักษาน้อยที่สุด โดยมีปัจจัยที่มีผลต่อการตัดสินใจในการเลือกวิธีการรักษา คือ ขนาด จำนวน องค์ประกอบของนิ่ว หรือชนิดของนิ่ว รวมทั้งกายวิภาคของไต และสภาพของผู้ป่วย ได้แก่
- ถ้าก้อนนิ่วมีขนาดเล็กกว่า 5 มิลลิเมตร มักหลุดออกมาเองได้จากการดื่มน้ำมาก ๆ และอาจร่วมกับยาช่วยละลายนิ่ว หรืออาจจะยังไม่ต้องทำการรักษาใด ๆ แต่ต้องมีการนัดมาตรวจเป็นระยะ ๆ เพราะว่านิ่วอาจจะโตขึ้นหรือผู้ป่วยอาจมีผลแทรกซ้อนจากนิ่วได้
- ยาที่ใช้รักษานิ่วที่เกิดจากเกลือแคลเซียม ได้แก่ ยาขับปัสสาวะ (Hydrochlorothiazide chlorothiazide) ซึ่งสามารถช่วยลดการขับแคลเซียม แต่ต้องให้โพแทสเซียมเสริมด้วยเนื่องจากยานี้จะทำให้โพแทสเซียมในเลือดต่ำ ซึ่งส่งผลให้ซิเทรตต่ำและเกิดนิ่วได้ง่าย, เซลลูโลสฟอสเฟต (Cellulose phosphate) ยาตัวนี้จะจับกับแคลเซียมในลำไส้ มักใช้ในกรณีที่ปัสสาวะมีแคลเซียมสูงและเกิดนิ่วซ้ำ, โพแทสเซียมแมกนีเซียมซิเทรต (Potassium magnesium citrate) จากรายงานพบว่า สามารถช่วยลดการเกิดนิ่วได้ถึง 85% แต่ควรระวังการใช้ร่วมกับยาที่เพิ่มโพแทสเซียมในเลือดและการใช้ในผู้ป่วยไตวาย
- ยาที่ใช้รักษานิ่วที่เกิดจากออกซาเลต ได้แก่ คอเลสไทรามีน (Cholestyramine) ซึ่งเป็นยาลดไขมันในเลือดแต่นำมาใช้รักษานิ่วได้ และการรับประทานอาหารที่มีวิตามินบี 6 ได้แก่ กล้วย แตงโม ถั่ว ถั่วเหลือง ธัญพืช หรือรับประทานวิตามินบี 6 เสริมอาหาร
- ยาที่ใช้รักษานิ่วชนิดที่เกิดจากกรดยูริก (Uric acid stones) ได้แก่ โซเดียมไบคาร์บอเนต (Sodium bicarbonate) เพื่อเพิ่มความเป็นด่างให้แก่ปัสสาวะ, ยาลดกรดยูริกอัลโลพูรินอล (Allopurinol) และโพแทสเซียมซิเทรต (Potassium citrate) ซึ่งเป็นยาลดกรดยูริกในปัสสาวะ
- ยาที่ใช้รักษานิ่วชนิดที่เกิดจากการติดเชื้อในไต (Struvite stones) ได้แก่ ยาปฏิชีวนะเพื่อฆ่าเชื้อแบคทีเรีย, กรดอะซิโตไฮโดรซามิก (Acetohydroxamic acid) เพื่อช่วยลดการเกิดนิ่วแม้ว่าในปัสสาวะยังมีเชื้อแบคทีเรีย, อะลูมิเนียมไฮดรอกไซด์ (Aluminium hydroxide) เพื่อช่วยจับกับฟอสเฟตในลำไส้
- ยาที่ใช้รักษานิ่วชนิดที่เกิดจากสารซีสทีน (Cystine stones) ได้แก่ โซเดียมไบคาร์บอเนต (Sodium bicarbonate) เพื่อเพิ่มความเป็นด่างให้แก่ปัสสาวะ
- ถ้าก้อนนิ่วมีขนาดใหญ่เกินที่จะหลุดออกมาได้เอง ก้อนนิ่วมีขนาดโตขึ้น ก้อนนิ่วอุดกั้นทางเดินปัสสาวะ หรือก้อนนิ่วทำให้เกิดการติดเชื้อ จะต้องรักษาด้วยวิธีการผ่าตัดเพื่อเอานิ่วออกมา ซึ่งวิธีการผ่าตัดมีดังนี้
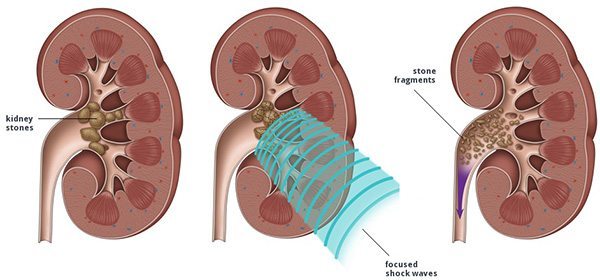
- Extracorporeal shock wave lithotripsy (ESWL) จะเป็นการใช้คลื่นเสียงความถี่สูงส่งพลังผ่านผิวหนังไปสู่ก้อนนิ่ว โดยไม่ทำอันตรายเมื่อคลื่นถูกก้อนนิ่วแพทย์จะมองเห็นรอยร้าวหรือแตกบนก้อนนิ่ว ก้อนนิ่วจะสลายตัวหลังจากใช้เครื่องสลายนิ่วประมาณ 1 ชั่วโมง และจะถูกขับออกมาพร้อมกับปัสสาวะภายหลังการรักษาแล้วหลายวันถึง 1 สัปดาห์ แต่ก้อนนิ่วจะต้องมีขนาดไม่เกิน 2.5 เซนติเมตร และอยู่เหนือท้องน้อย มักใช้กับนิ่วชนิดที่เกิดจากการติดเชื้อในไต (Struvite stones) ใช้ไม่ได้ผลกับนิ่วชนิดซีสทีน (Cystine stones) มีอัตราความสำเร็จประมาณ 70-90% ไม่มีแผลเป็น หายเร็ว ไม่ต้องนอนพักในโรงพยาบาล และเป็นการรักษาแต่ภายนอก แต่จะมีอาการแทรกซ้อนที่สำคัญคือ อาจเป็นรอยช้ำในบริเวณที่รักษา มีเลือดปนในปัสสาวะ รู้สึกปวด 2-3 วันหลังการรักษา (จึงควรหลีกเลี่ยงการใช้ยาแอสไพริน (Aspirin) ก่อนทำ ESWL อย่างน้อย 2 สัปดาห์) ผู้ป่วยทั่วไปสามารถรักษาด้วยวิธีนี้ได้ ยกเว้นในผู้ป่วยที่เป็นโรคความดันโลหิตสูง การแข็งตัวของเลือดไม่ปกติ มีภาวะเลือดออกผิดปกติ อ้วนมาก มีการอุดทางเดินปัสสาวะ และทางเดินปัสสาวะอักเสบ ควรแจ้งให้แพทย์ทราบก่อนล่วงหน้า สำหรับหญิงตั้งครรภ์ไม่สามารถใช้วิธีนี้ในการรักษาได้ ผู้ป่วยควรกลับไปพบแพทย์เพื่อตรวจหลังการรักษา

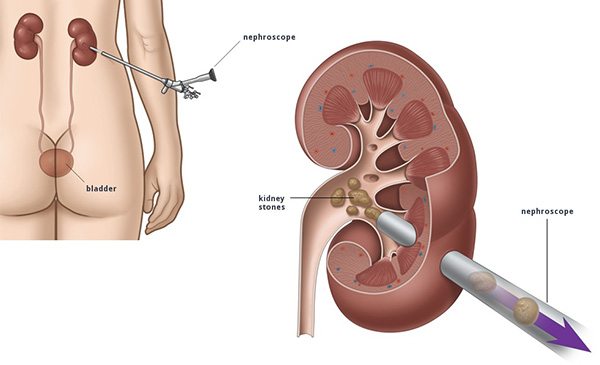
- Percutaneous nephrolithotomy (PCNL) เป็นการใช้กล้อง Nephroscope ส่องเข้าสู่ไตผ่านทาง Nephrostomy tract ที่แทงผ่านผิวหนังบริเวณเอวเข้าสู่ไตโดยตรง แล้วใช้เครื่องมือคีบเอานิ่วออกหรือใช้เครื่องกรอนิ่ว (Ultrasonic lithotripsy) หรือเครื่องเจาะนิ่ว (Ballistic lithotripsy) มักใช้ในกรณีที่ใช้เครื่องสลายนิ่ว (ESWL) แล้วไม่ได้ผล หรือเป็นนิ่วชนิดซีสทีน หรือเป็นนิ่วที่มีขนาดใหญ่

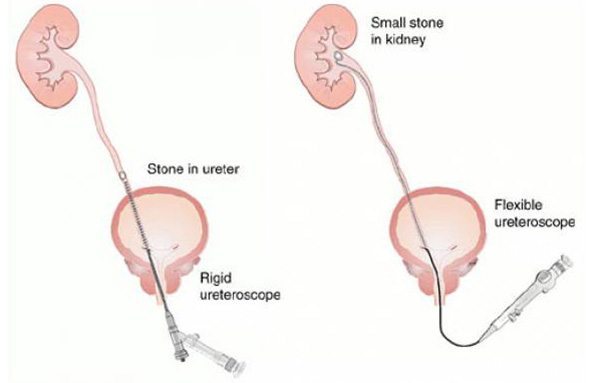
- Ureterorenoscopic stone removal (URS) เป็นการใช้กล้อง Ureteroscope ที่มีขนาดเล็กส่องผ่านทางกระเพาะปัสสาวะเข้าสู่ท่อไต และใช้เครื่องมือคล้องนิ่ว (Basket) หรือกรอนิ่วให้แตกโดยใช้ Laser หรือ Ballistic lithotripsy มักใช้กับนิ่วที่มีขนาดเล็กกว่า 5 มิลลิเมตร และอยู่ต่ำกว่ากระดูกสะโพก

- Open stone surgery (OSS) เป็นการเปิดผ่าตัดซึ่งมีหลายวิธีโดยขึ้นอยู่กับตำแหน่งและขนาดของนิ่ว เช่น Anatrophic nephrolithotomy (ANL), Pyelolithotomy, Ureterolithotomy
- Laparoscopic ureterolithotomy เป็นการใช้กล้องส่องเข้าไปผ่าเอานิ่วในท่อไตออก โดยการเจาะแผลทางท้องเล็ก ๆ ประมาณ 3 แผล
- Extracorporeal shock wave lithotripsy (ESWL) จะเป็นการใช้คลื่นเสียงความถี่สูงส่งพลังผ่านผิวหนังไปสู่ก้อนนิ่ว โดยไม่ทำอันตรายเมื่อคลื่นถูกก้อนนิ่วแพทย์จะมองเห็นรอยร้าวหรือแตกบนก้อนนิ่ว ก้อนนิ่วจะสลายตัวหลังจากใช้เครื่องสลายนิ่วประมาณ 1 ชั่วโมง และจะถูกขับออกมาพร้อมกับปัสสาวะภายหลังการรักษาแล้วหลายวันถึง 1 สัปดาห์ แต่ก้อนนิ่วจะต้องมีขนาดไม่เกิน 2.5 เซนติเมตร และอยู่เหนือท้องน้อย มักใช้กับนิ่วชนิดที่เกิดจากการติดเชื้อในไต (Struvite stones) ใช้ไม่ได้ผลกับนิ่วชนิดซีสทีน (Cystine stones) มีอัตราความสำเร็จประมาณ 70-90% ไม่มีแผลเป็น หายเร็ว ไม่ต้องนอนพักในโรงพยาบาล และเป็นการรักษาแต่ภายนอก แต่จะมีอาการแทรกซ้อนที่สำคัญคือ อาจเป็นรอยช้ำในบริเวณที่รักษา มีเลือดปนในปัสสาวะ รู้สึกปวด 2-3 วันหลังการรักษา (จึงควรหลีกเลี่ยงการใช้ยาแอสไพริน (Aspirin) ก่อนทำ ESWL อย่างน้อย 2 สัปดาห์) ผู้ป่วยทั่วไปสามารถรักษาด้วยวิธีนี้ได้ ยกเว้นในผู้ป่วยที่เป็นโรคความดันโลหิตสูง การแข็งตัวของเลือดไม่ปกติ มีภาวะเลือดออกผิดปกติ อ้วนมาก มีการอุดทางเดินปัสสาวะ และทางเดินปัสสาวะอักเสบ ควรแจ้งให้แพทย์ทราบก่อนล่วงหน้า สำหรับหญิงตั้งครรภ์ไม่สามารถใช้วิธีนี้ในการรักษาได้ ผู้ป่วยควรกลับไปพบแพทย์เพื่อตรวจหลังการรักษา
- ผ่าตัดไตเมื่อไตอักเสบเรื้อรังจนเป็นแหล่งเชื้อโรคและไม่สามารถทำงานได้แล้ว
- ถ้ามีอาการปวดท้องหรือปวดหลังให้รับประทานยาแก้ปวด หรือแอนติสปาสโมดิก (Antispasmodics)
- ถ้ามีอาการติดเชื้อ แพทย์จะให้การรักษาด้วยการใช้ยาปฏิชีวนะ เช่น อะม็อกซีซิลลิน (Amoxicillin), โคไตรม็อกซาโซล (Co-trimoxazole), โอฟล็อกซาซิน (Ofloxacin) หรือไซโพรฟล็อกซาซิน (Ciprofloxacin)
- ในรายที่ตรวจพบสาเหตุที่ชัดเจน แพทย์จะให้การรักษาไปตามสาเหตุที่ตรวจพบ เช่น ให้ยารักษาโรคเกาต์ในรายที่เป็นโรคเกาต์ เป็นต้น
- การรักษาโรคนิ่วด้วยยาและมะนาวผง เป็นการรักษาที่ช่วยป้องกันการเติบโตของก้อนนิ่วและป้องกันการเกิดโรคนิ่วซ้ำได้ เนื่องจากการรักษาด้วยวิธีการผ่าตัดนั้นไม่ได้ครอบคลุมไปถึงการรักษาภาวะผิดปกติของเมตาบอลิซึม ดังนั้นการให้ยารักษาจึงเป็นสิ่งจำเป็นที่ควรแนะนำแก่ผู้ป่วยภายหลังการรักษา ซึ่งการรักษาทางยานี้มีจุดประสงค์สำคัญ คือ เพื่อแก้ไขภาวะผิดปกติทางเมตาบอลิซึมในผู้ป่วย เพื่อเพิ่มสารยับยั้งการก่อนิ่ว เพื่อลดสารก่อนิ่ว เพื่อลดภาวะเครียดจากออกซิเดชันและการบาดเจ็บของเซลล์และความผิดปกติของการทำงานของไต โดยยาที่นำมาใช้รักษานั้นมักพบทั้งที่อยู่ในรูปสารสังเคราะห์ เช่น Allopurinal, Acetohydroxamic acid, Orthophosphate, Thiazide, Triponin, เกลือโพแทสเซียมฟอสเฟตและเกลือของซิเทรต รวมไปถึงสารในธรรมชาติต่าง ๆ เช่น กรดไฟติก สารต้านอนุมูลอิสระ น้ำมันปลา หญ้าหนวดแมวหรือหญ้าเทวดา ผลไม้ มะนาวผง เป็นต้น ซึ่งแพทย์จะพิจารณาให้การรักษาด้วยยาอย่างใดอย่างหนึ่ง ได้แก่ ผู้ป่วยที่มีความผิดปกติทางเมตาบอลิซึมที่ทราบแน่นอน ผู้ป่วยที่มีความผิดปกติของการทำงานของไต หรือมีโรคที่กำลังเป็นอยู่ หรือผู้ป่วยที่มีนิ่วซ้ำ
- การดูแลตนเองเมื่อเป็นนิ่วในไตและเพื่อป้องกันไม่ให้กลับมาเป็นนิ่วซ้ำอีกหลังการรักษาจนหายแล้ว ผู้ป่วยควรปฏิบัติดังนี้
- ปฏิบัติตามคำแนะนำของแพทย์
- รับประทานยาต่าง ๆ ตามที่แพทย์สั่งให้ครบถ้วน ไม่ขาดยา และไม่หยุดยาเอง
- ดื่มน้ำสะอาดให้มาก ๆ อย่างน้อยวันละ 2.5 ลิตร หรือมากกว่าวันละ 4 ลิตร ถ้าเป็นนิ่วชนิดซีสทีน หรือดื่มน้ำตามที่แพทย์แนะนำ
- การดื่มน้ำมะนาววันละ 1 แก้ว (ช่วยเพิ่มสารซิเทรตในปัสสาวะ ซึ่งช่วยยับยั้งการเกิดนิ่ว)
- หลีกเลี่ยงเครื่องดื่มโคล่า เนื่องจากอาจทำให้ปริมาณของซิเทรตในปัสสาวะลดลง
- ไม่กลั้นปัสสาวะเป็นเวลานาน พยายามเคลื่อนไหวร่างกายอยู่เสมอ
- ควบคุมน้ำหนักให้มีดัชนีมวลกายอยู่ในระดับปกติ
- จำกัดหรือลดปริมาณการรับประทานอาหารที่มีกรดยูริก แคลเซียม และสารออกซาเลตสูง
- ผู้ป่วยที่เป็นนิ่วชนิดที่เกิดจากกรดยูริก ควรลดอาหารที่มีสารพิวรีนสูง เช่น เครื่องในสัตว์ สัตว์ปีก ถั่ว รวมทั้งโปรตีนจากเนื้อสัตว์ เพราะโปรตีนจะเพิ่มการขับแคลเซียม กรดยูริก และออกซาเลตในปัสสาวะ ทำให้เกิดนิ่วได้ง่าย
- ผู้ป่วยที่เป็นนิ่วชนิดแคลเซียม ควรงดการรับประทานอาหารเค็มที่มีเกลือโซเดียม เนื่องจากมีผลต่อการขับแคลเซียมออกทางปัสสาวะ
- ผู้ป่วยที่มีภาวะออกซาเลตในปัสสาวะสูงควรได้รับแมกนีเซียมและวิตามินบี 6 เสริม เพื่อช่วยลดการสร้างของออกซาเลตในตับ
- การรับประทานวิตามินซี วิตามินดี และแคลเซียมเสริมอาหาร อาจทำให้เกิดนิ่วได้มากกว่าคนปกติ ดังนั้นการรับประทานอาหารเสริมเหล่านี้ควรปรึกษาแพทย์ก่อนเสมอ (การรับประทานวิตามินซีและดี จะทำให้เกิดนิ่วในไตได้ เพราะร่างกายจะเปลี่ยนวิตามินซีเป็นออกซาเลตขับออกทางปัสสาวะ โดยทั่วไปจึงแนะนำว่าไม่ควรรับประทานเกินวันละ 500 มิลลิกรัม ส่วนแคลเซียมควรรับประทานพร้อมกับอาหาร)
- ควรผ่อนคลายความเครียดด้วยการบริหารร่างกายแบบโยคะ ฝึกทำสมาธิ หรือใช้เทคนิคต่าง ๆ เพื่อลดความเครียด เช่น การสร้างจินตภาพ รวมถึงงดการสูบบุหรี่ ซึ่งวิธีนี้จะช่วยลดความเครียดของร่างกายที่ทำให้เกิดการบาดเจ็บของเซลล์บุท่อไตได้
- หลังการออกกำลังกาย ทำงานหนักในที่ที่มีอากาศร้อน สูญเสียเหงื่อมาก จะต้องดื่มน้ำชดเชยให้เพียงพอ
- หมั่นสังเกตสีและลักษณะของปัสสาวะอยู่เสมอ หากปัสสาวะขุ่นมากหรือมีลักษณะขุ่นแดง (มีเลือดปน) หรือมีนิ่วหลุดออกมา ควรเก็บไว้แล้วนำไปพบแพทย์ เพื่อตรวจดูว่าเป็นนิ่วชนิดใด เพื่อที่แพทย์จะได้ให้คำแนะนำและรักษานิ่วได้อย่างถูกต้อง (เมื่อแพทย์แนะนำให้เก็บนิ่วมาให้ตรวจ เพื่อความสะดวกในการเก็บนิ่วได้ง่ายขึ้น ผู้ป่วยควรปัสสาวะในกระโถนหรือปัสสาวะผ่านผ้ากรอง)
- ไปพบแพทย์ตามนัดเสมอ และรีบไปพบแพทย์ก่อนนัดเมื่ออาการต่าง ๆ เลวร้ายลง หรือเมื่อมีอาการผิดปกติไปจากเดิม หรือเมื่อกลับมามีอาการแบบเดิมซ้ำอีก

นิ่วในไตเป็นโรคไม่รุนแรงและรักษาได้เสมอถ้าก้อนนิ่วยังมีขนาดเล็ก แต่เมื่อก้อนนิ่วมีขนาดใหญ่ขึ้นจนก่อให้เกิดการอุดกั้นทางเดินปัสสาวะ เกิดการอักเสบติดเชื้อ หรือเกิดไตวายเรื้อรัง ก็จัดเป็นโรคที่ร้ายแรง เพราะเป็นสาเหตุทำให้เสียชีวิตได้
วิธีป้องกันนิ่วในไต
- ดื่มน้ำสะอาดให้มาก ๆ อย่างน้อยวันละ 8 แก้ว เพื่อช่วยลดความอิ่มตัวของสารต่าง ๆ ในปัสสาวะ ลดการตกผลึกของนิ่วในระบบทางเดินปัสสาวะ
- ไม่กลั้นปัสสาวะเป็นเวลานาน พยายามเคลื่อนไหวร่างกายอยู่เสมอ
- รับประทานอาหารจำพวกผักและผลไม้ เพราะเป็นแหล่งของสารยับยั้งการเกิดนิ่ว ช่วยให้ปริมาณซิเทรต โพแทสเซียม และ pH ของปัสสาวะเพิ่มขึ้น และลดการทำลายของเซลล์เยื่อบุหลอดไต จึงสามารถยับยั้งการเกิดนิ่วได้อย่างมีประสิทธิภาพ
- รับประทานไขมันจากพืชและไขมันจากปลา เพราะไขมันเหล่านี้สามารถลดปริมาณแคลเซียมในปัสสาวะได้ดีกว่าไขมันที่ได้จากเนื้อสัตว์อื่น ๆ จึงช่วยลดโอกาสเกิดนิ่วซ้ำได้
- ลดการรับประทานอาหารประเภทเนื้อสัตว์ ไขมันสัตว์ อาหารหวานและเค็มมาก และอาหารที่กรดยูริกสูง ได้แก่ หนังสัตว์ปีก ตับ ไต ปลาซาร์ดีน ซึ่งการบริโภคอาหารโปรตีนสูงจะทำให้เพิ่มสารก่อนิ่วและเพิ่มโอกาสการเกิดนิ่วสูงมาก
- จำกัดหรือลดอาหารที่มีสารออกซาเลตสูง เช่น งา ผักโขม ถั่วต่าง ๆ ชา ช็อกโกแลต ฯลฯ เนื่องจากออกซาเลตเป็นสารก่อนิ่วที่สำคัญ
- เพิ่มการรับประทานอาหารที่มีแคลเซียมสูง ในปัจจุบันพบว่า การลดอาหารที่มีแคลเซียมในผู้ป่วยโรคนิ่ว นอกจากจะทำให้สมดุลของแคลเซียมเปลี่ยนแปลงแล้ว ยังเป็นการเพิ่มปัจจัยเสี่ยงของโรคกระดูกพรุนในอนาคต และยังทำให้เพิ่มสารก่อนิ่วชนิดออกซาเลตในปัสสาวะ เนื่องจากแคลเซียมในอาหารจะไปจับและยับยั้งการดูดซึมออกซาเลตทางลำไส้และขับออกจากร่างกายทางอุจจาระ จึงช่วยลดระดับของออกซาเลตในปัสสาวะ ซึ่งในคนปกติควรได้รับแคลเซียมวันละประมาณ 800-1,200 มิลลิกรัม ในกรณีที่รับประทานยาเม็ดแคลเซียมเสริมควรรับประทานพร้อมกับอาหาร เพราะการรับประทานยาเม็ดแคลเซียมก่อนนอนจะมีโอกาสเสี่ยงต่อการเกิดนิ่วสูง ส่วนผู้ป่วยที่มีความผิดปกติของการดูดซึมแคลเซียมที่ลำไส้ควรปรึกษาแพทย์
- หลีกเลี่ยงการดื่มกาแฟที่เข้มข้นมากอย่างต่อเนื่อง เพราะจะทำให้ระดับแคลเซียมสูงขึ้นในปัสสาวะ
- ลดการดื่มเหล้า เบียร์ หรือไวน์ เพราะจะทำให้ร่างกายขับปัสสาวะมากเกินไปและเกิดภาวะขาดน้ำ
- ควรรักษาน้ำหนักตัวให้อยู่ในเกณฑ์ปกติ เพราะจากการศึกษาพบว่าผู้ที่มีน้ำหนักเกินจะมีโอกาสเป็นนิ่วในไตสูงกว่าผู้ที่มีน้ำหนักปกติ
- ออกกำลังกายและผ่อนคลายความเครียด โดยควรออกกำลังกายเป็นเวลา 30 นาทีทุกวัน เช่น การเดินซึ่งจะช่วยทำให้นิ่วขนาดเล็กหลุดมาได้เอง การเดินสมาธิ โยคะ ไทเก๊ก จะทำให้การทำงานของร่างกายดีขึ้น และช่วยลดความเครียด และลดปัจจัยเสี่ยงต่อการเกิดนิ่ว
- รีบไปพบแพทย์หรือไปโรงพยาบาลเมื่อมีอาการทางปัสสาวะ เพื่อรับการวินิจฉัยและรักษาโรคตั้งแต่เนิ่น ๆ เพื่อป้องกันการเกิดภาวะแทรกซ้อนที่รุนแรง
เรื่องที่เกี่ยวข้อง
- นิ่วท่อไต อาการ สาเหตุ และการรักษาโรคนิ่วในท่อไต 7 วิธี !!
- นิ่วกระเพาะปัสสาวะ อาการ สาเหตุ การรักษาโรคนิ่วในกระเพาะปัสสาวะ 7 วิธี !!
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “นิ่วไต (Renal calculus/Kidney stone)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 856-857.
- สงขลานครินทร์เวชสาร ปีที่ 29 ฉบับที่ 6 พ.ย.-ธ.ค. 2554. “ปัจจัยเสี่ยงของโรคนิ่วในไต : ประเด็นของสารแคลเซียมและออกซาเลต”. (พัชรินทร์ ชนะพาห์).
- ภาควิชาเคมี และภาวิชาอายุรศาสตร์ คณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย. “โรคนิ่วไต : จากกลไกการเกิดนิ่วระดับโมเลกุลสู่การป้องกัน”. (ชาญชัย บุญหล้า, ปิยะรัตน์ โตสุโขวงศ์, เกรียง ตั้งสง่า). [ออนไลน์]. เข้าถึงได้จาก : www.bmbmd.research.chula.ac.th. [30 มิ.ย. 2016].
- หาหมอดอทคอม. “นิ่วในไต (Kidney stone)”. (ศ.เกียรติคุณ พญ.พวงทอง ไกรพิบูลย์). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [30 มิ.ย. 2016].
- ศูนย์วิจัยสุขภาพกรุงเทพ. “รักษาก้อนนิ่วในไตโดยไม่ต้องผ่าตัด”. [ออนไลน์]. เข้าถึงได้จาก : www.bangkokhealth.com. [01 ก.ค. 2016].
- Siamhealth. “นิ่วในไต Renal calculi”. [ออนไลน์]. เข้าถึงได้จาก : www.siamhealth.net. [01 ก.ค. 2016].
ภาพประกอบ : www.epainassist.com, www.stonedisease.org, kidneystones101.com, www.kidneyresearchuk.org, www.excelurology.com, radiopaedia.org, kidneystonespictures.com, www.jpma.org.pk, www.wikimedia.org (by BruceBlaus), patients.uroweb.org, avantgardeurology.com, www.kidneyabc.com
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)