โรคพาร์กินสัน
โรคพาร์กินสัน, โรคสันนิบาต หรือโรคสั่นสันนิบาต (Parkinson’s disease) หรือโรคที่คนไทยสมัยโบราณรู้จักกันในชื่อ “โรคสันนิบาตลูกนก” เป็นโรคทางสมองที่เกิดจากเซลล์สมองในบางตำแหน่งเกิดมีการตายโดยไม่ทราบสาเหตุที่แน่ชัด จึงทำให้สารสื่อประสาทในสมองที่มีชื่อว่า “โดพามีน” (Dopamine) ซึ่งทำหน้าที่ควบคุมการเคลื่อนไหวของร่างกายมีการตายและลดจำนวนลง จึงทำให้ร่างกายของผู้ป่วยเกิดอาการสั่น แขนขาเกร็ง เคลื่อนไหวร่างกายช้า และสูญเสียการทรงตัว ซึ่งอาการเหล่านี้จะเป็นแบบค่อยเป็นค่อยไปและทวีความรุนแรงขึ้นอย่างช้า ๆ และในปัจจุบันยังไม่มีวิธีรักษาโรคนี้ให้หายขาดได้ แต่หากได้รับการวินิจฉัยโรคและรับการดูแลตั้งแต่เนิ่น ๆ จากแพทย์ผู้เชี่ยวชาญ จะช่วยชะลออาการของโรคและทำให้ผู้ป่วยมีคุณภาพชีวิตที่ดีขึ้น
โรคพาร์กินสันเป็นโรคที่พบได้บ่อยในผู้ที่มีอายุเกิน 50 ปีขึ้นไป และจะพบได้มากขึ้นเรื่อย ๆ ตามอายุ โดยเฉพาะอย่างยิ่งเมื่อย่างเข้าวัย 70 ปีขึ้นไป จะพบได้บ่อยขึ้น (ในต่างประเทศจะพบได้ประมาณ 1-5% ของผู้ที่มีอายุเกิน 50 ปี) โรคนี้สามารถพบได้ในคนทุกเชื้อชาติ ผู้ชายจะมีโอกาสเป็นโรคนี้ได้มากกว่าผู้หญิงประมาณ 1.5 เท่า (บางรายงานระบุว่าพบได้เท่ากันหรือพบในผู้ชายมากกว่าผู้หญิงเล็กน้อย)
อนึ่ง เนื่องจากโรคพาร์กินสันเป็นโรคที่พบได้บ่อยและมีปัญหาต่อการดำเนินชีวิตประจำวันอย่างมาก จึงได้มีการจัดตั้ง “วันโรคพาร์กินสัน” ขึ้น ซึ่งตรงกับวันที่ 11 เมษายนของทุกปี ซึ่งเป็นวันคล้ายวันเกิดของนายแพทย์ชาวอังกฤษ ชื่อ “เจมส์ พาร์กินสัน” (James Parkinson; เป็นแพทย์คนแรกที่ได้อธิบายลักษณะของผู้ป่วยที่เป็นโรคนี้ในปี พ.ศ.2360 ในบทความที่ชื่อว่า “Shaking Palsy”) และมีการใช้ดอกทิวลิปสีแดงเป็นสัญลักษณ์
สาเหตุของโรคพาร์กินสัน
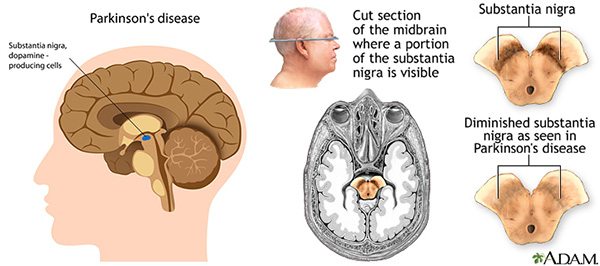
โรคนี้ส่วนใหญ่จะเกี่ยวกับความชราภาพของสมอง ซึ่งพบว่าเซลล์สมองส่วนที่สร้างโดพามีน (Dopamine) ที่มีชื่อว่า “เซลล์ประสาทสีดำ” (Substantia nigra) ซึ่งเป็นสมองส่วนควบคุมการเคลื่อนไหวที่อยู่ในส่วนลึกของก้านสมองมีการตายและลดจำนวนลง เป็นเหตุทำให้สมองพร่องสารโดพามีนที่ทำหน้าที่ควบคุมการเคลื่อนไหวของร่างกาย ทำให้ร่างกายเกิดอาการสั่น เกร็ง เคลื่อนไหวช้า และสูญเสียการทรงตัว (เซลล์สมองจะต้องตายไปแล้วประมาณ 60-80% จึงจะทำให้ผู้ป่วยเกิดอาการขึ้นมา และการตายของเซลล์สมองมักจะดำเนินมาแล้วอย่างน้อย 4-10 ปี ก่อนที่ผู้ป่วยจะเริ่มมีความผิดปกติทางการเคลื่อนไหว) ซึ่งในปัจจุบันยังไม่ทราบว่าอะไรเป็นสาเหตุที่ทำให้เกิดความผิดปกติของเซลล์สมองส่วนดังกล่าว จึงจัดว่าเป็นภาวะที่ยังไม่ทราบสาเหตุที่แน่ชัด และไม่อาจพยากรณ์ได้ว่าใครบ้างจะป่วยเป็นโรคนี้เมื่อย่างเข้าสู่วัยสูงอายุ
สำหรับสาเหตุที่ทำให้เซลล์สมองส่วนนี้มีการตายหรือลดจำนวนลงนั้น แพทย์สันนิษฐานว่าน่าจะเกี่ยวข้องกับพันธุกรรมและสิ่งแวดล้อมต่าง ๆ ที่มีผลร่วมกัน เช่น การได้รับสารพิษที่อาจได้รับมาจากอาหารหรือสิ่งแวดล้อมเป็นเวลานาน ๆ ไม่ว่าจะเป็นการสูดดมหรือการรับประทาน, การมีอนุมูลอิสระที่ทำลายเซลล์สมองส่วนนี้, การสะสมตัวของโปรตีนชนิดหนึ่งที่มีชื่อว่า “Synuclein” หรือโปรตีนชนิดอื่น ๆ ที่ผิดปกติ, การที่เซลล์แก่ไวเกินไปโดยไม่ทราบสาเหตุ, การมีกระบวนการทางเคมีในเซลล์ที่ผิดปกติไป (ซึ่งเป็นผลมาจากความผิดปกติทางพันธุกรรม) เป็นต้น
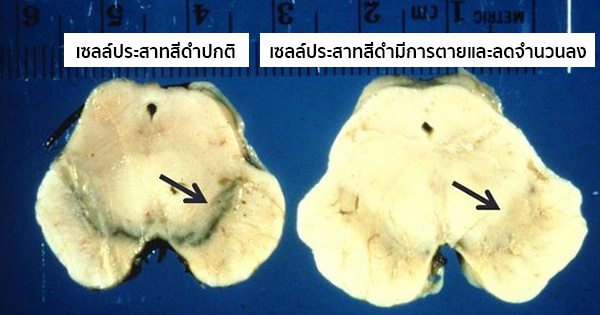
อย่างไรก็ตาม ผู้ป่วยส่วนน้อยอาจพบว่ามีสาเหตุการเกิดโรคที่แน่ชัดก็ได้ เช่น
- การพบร่วมกับการใช้ยาทางจิตประสาทฟีโนไทอาซีน (Phenothiazine) หรือฮาโลเพอริดอล (Haloperidol)
- การพบร่วมกับการใช้ยาลดความดันโลหิตกลุ่มรีเซอร์พีน (Reserpine) หรือเมทิลโดปา (Methyldopa) ซึ่งขัดขวางการทำงานของสารโดพามีน
- การใช้สารเสพติดเอ็มพีทีพี (1-Methyl-4-phenyl-1,2,3,6-tetrahydropyridine – MPTP) ซึ่งเป็นสารอนุพันธ์ฝิ่นชนิดหนึ่งที่เจือปนอยู่ในเฮโรอีนสังเคราะห์ ที่มีฤทธิ์ทำลายกลุ่มเซลล์ประสาทสีดำ รวมถึงการได้รับสารเคมีบางตัวในสิ่งแวดล้อมที่มีโครงสร้างคล้ายกับ MPTP เป็นเวลานาน ๆ
- การใช้ยากลุ่มต้านแคลเซียมที่ใช้ในโรคหัวใจ โรคสมอง ยาแก้เวียนศีรษะ และยาแก้อาเจียนบางชนิด
- การถูกสารพิษที่ทำให้เซลล์สมองเสื่อม เช่น ไซยาไนด์ (Cyanide), สารแมงกานีส (Manganese) ในโรงงานถ่านไฟฉาย, เมทานอล (Methanol), ก๊าซคาร์บอนมอนอกไซด์ (Carbon monoxide) เป็นต้น
- ศีรษะได้รับบาดเจ็บหรือถูกกระทบกระเทือน (เช่น การต่อยมวย)
- สมองขาดออกซิเจนในผู้ป่วยที่จมน้ำ ถูกบีบคอ หรือมีภาวะอุดกั้นของทางเดินหายใจจากเสมหะหรืออาหาร
- ภาวะหลอดเลือดสมองตีบ ทำให้เซลล์สมองที่สร้างโดพามีนมีจำนวนน้อยหรือหมดไป
- สมองอักเสบ เนื้องอกสมอง
- โรคทางพันธุกรรม เช่น โรควิลสัน (Wilson’s disease) ซึ่งเกิดจากการที่มีอาการของโรคตับพิการร่วมกับโรคสมอง มีสาเหตุมาจากธาตุทองแดงไปเกาะในตับและสมองมากจนเป็นอันตรายขึ้นมา
ปัจจัยเสี่ยงต่อการเกิดโรคพาร์กินสัน
- อายุ หากมีอายุมากขึ้นก็จะเสี่ยงต่อการเป็นโรคมากขึ้น
- พันธุกรรม โดยพบว่าผู้ป่วยประมาณ 15-20% จะมีประวัติคนในครอบครัวเป็นโรคพาร์กินสัน (หากมีญาติสายตรงเป็นโรคนี้ 1 คนจะเพิ่มโอกาสเสี่ยงต่อการเป็นโรคนี้ 3 เท่า และหากมี 2 คนก็จะเพิ่มความเสี่ยงเป็น 10 เท่า)
- เป็นผู้ที่สัมผัสกับยาฆ่าแมลงหรือยาฆ่าวัชพืช ดื่มน้ำจากบ่อ อาศัยอยู่ในเขตทุรกันดาร เพราะพบโรคนี้ได้มากในชาวนาชาวไร่ที่ดื่มน้ำจากบ่อ
- เป็นผู้ที่มีระดับฮอร์โมนเอสโตรเจนต่ำ เช่น ในหญิงที่ตัดรังไข่และมดลูก ผู้หญิงวัยทองก่อนกำหนด ซึ่งคนกลุ่มนี้จะมีโอกาสเป็นโรคนี้ได้สูง แต่หากได้รับฮอร์โมนเอสโตรเจนทดแทนก็จะช่วยลดการเกิดโรคนี้ได้
- เคยได้รับอุบัติเหตุทางสมอง
- นอกจากนี้ยังมีรายงานว่า ผู้ที่ขาดกรดโฟลิกจะเสี่ยงต่อการเกิดโรคพาร์กินสัน
อาการของโรคพาร์กินสัน
โดยทั่วไป อาการแสดงของโรคจะแสดงออกมากน้อยแตกต่างกันไปในผู้ป่วยแต่ละราย ทั้งนี้ขึ้นอยู่กับปัจจัยหลายอย่าง เช่น อายุ ระยะเวลาของการเป็นโรค และภาวะแทรกซ้อนที่ตามมา โดยลักษณะอาการสำคัญของโรคพาร์กินสัน คือ อาการแต่ละอาการจะค่อย ๆ ปรากฏแบบค่อยเป็นค่อยไป ไม่ได้เกิดขึ้นอย่างฉับพลันทันที เมื่อเวลาผ่านไปเป็นแรมปีอาการจะรุนแรงมากขึ้นเรื่อย ๆ ซึ่งเราสามารถแบ่งอาการของโรคนี้ออกได้เป็น
อาการเกี่ยวกับระบบประสาทสั่งการ ซึ่งเป็นอาการหลักของโรคพาร์กินสัน ได้แก่
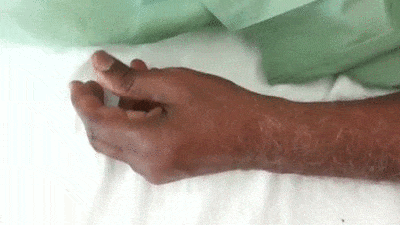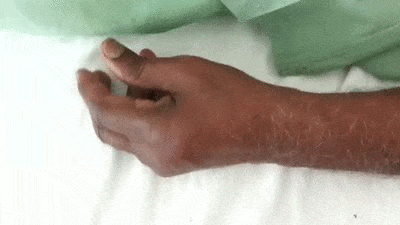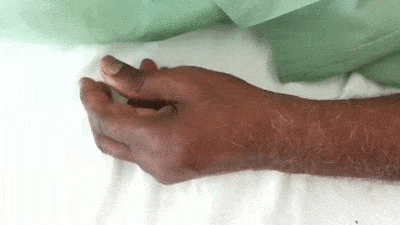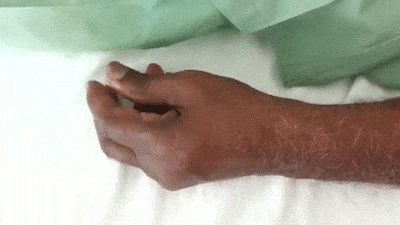
- อาการสั่นในขณะช่วงพัก (Resting tremor) ผู้ป่วยประมาณ 60-70% จะมีอาการสั่นเป็นอาการเริ่มต้นของโรค โดยส่วนใหญ่จะเกิดอาการสั่นขึ้นที่นิ้วมือก่อน (มีอาการสั่นของนิ้วมือในลักษณะที่เรียกว่า “Pill-rolling” คือ เหมือนผู้ป่วยกำลังปั้นยาลูกกลอนอยู่) แล้วจึงตามด้วยข้อมือและแขน ในระยะแรกอาการสั่นจะเกิดขึ้นเพียงข้างเดียวก่อน ไม่เกิดพร้อมกันทั้ง 2 ข้าง แล้วต่อมาเมื่อผ่านไปหลาย ๆ เดือน ขาและเท้าอีกข้างก็จะเริ่มมีอาการสั่นตามมา และในที่สุดก็จะเกิดอาการทั่วร่างกาย รวมทั้งบริเวณคาง ริมฝีปาก และลิ้น (ยกเว้นบริเวณศีรษะและลำคอที่จะไม่เกิดอาการสั่น) โดยอาการสั่นของโรคนี้จะมีลักษณะเฉพาะ คือ จะมีอาการสั่นมากเวลาที่อยู่นิ่ง ๆ (4-8 ครั้งต่อวินาที) และเมื่อเกิดความเครียดอาการสั่นก็จะแรงขึ้น แต่ความถี่จะยังคงที่เท่าเดิม แต่เวลานอนหลับ เคลื่อนไหว หรือใช้มือทำอะไรอาการสั่นจะหายไปหรือสั่นน้อยลง
- การสั่นของโรคพาร์กินสันนี้จะไม่เหมือนกับอาการสั่นชนิดไม่มีสาเหตุที่มักพบในผู้สูงอายุ (Essential tremor) ซึ่งจะมีอาการสั่นในขณะที่ร่างกายเคลื่อนไหวหรือทำงาน เช่น จับปากกาเขียนหนังสือ และอาการสั่นจะเป็นพร้อมกันทั้ง 2 ข้าง มีความถี่อยู่ที่ประมาณ 8-10 ครั้งต่อวินาที และที่สำคัญก็คือ หากดื่มแอลกอฮอล์อาการสั่นจะดีขึ้นชั่วคราว

www.youtube.com (by Ian Goh) ; Pill-rolling tremor of Parkinson Disease.
- การสั่นของโรคพาร์กินสันนี้จะไม่เหมือนกับอาการสั่นชนิดไม่มีสาเหตุที่มักพบในผู้สูงอายุ (Essential tremor) ซึ่งจะมีอาการสั่นในขณะที่ร่างกายเคลื่อนไหวหรือทำงาน เช่น จับปากกาเขียนหนังสือ และอาการสั่นจะเป็นพร้อมกันทั้ง 2 ข้าง มีความถี่อยู่ที่ประมาณ 8-10 ครั้งต่อวินาที และที่สำคัญก็คือ หากดื่มแอลกอฮอล์อาการสั่นจะดีขึ้นชั่วคราว
- อาการที่ร่างกายมีสภาพแข็งเกร็ง (Rigidity) ต่อมาผู้ป่วยจะมีอาการแข็งเกร็งของกล้ามเนื้อแขนขาและลำตัว เมื่อผู้อื่นมาจับแขนหรือขาของผู้ป่วยโยกเข้าออกหรือขึ้นลงตามข้อมือหรือข้อศอก จะรู้สึกเหมือนมีแรงต้านหรือสะดุดเป็นจังหวะ ๆ คล้ายการเคลื่อนของฟันเฟือง (Cogwheel rigidity) เกิดขึ้น (ขยับไม่ได้ง่ายเหมือนคนปกติ) และอาการนี้จะทำให้ผู้ป่วยรู้สึกปวดเมื่อย (ทั้ง ๆ ที่ไม่ได้เคลื่อนไหวหรือทำงานหนักแต่อย่างใด) จนบางรายอาจต้องกินยาหรือทายาแก้ปวดเมื่อย หรือไปหาหมอนวดมาบีบนวด หรือไปปรึกษาแพทย์โรคกระดูกและข้อ

IMAGE SOURCE : www.webmd.com ; Rigidity - อาการเคลื่อนไหวร่างกายช้าลง (Bradykinesia) การเคลื่อนไหวร่างกายส่วนต่าง ๆ จะเกิดน้อยลงและช้าลง ทำให้ผู้ป่วยจะรู้สึกว่าตัวเองทำอะไรช้าลงจากเดิมมาก เช่น
- การเคลื่อนไหวของใบหน้าลดลง ผู้ป่วยจะมีใบหน้าแบบเฉยเมยไม่มีอารมณ์ ไม่ยิ้มหัวเราะ เหมือนคนใส่หน้ากาก เวลาพูดมุมปากจะขยับเพียงเล็กน้อย ตามักไม่กะพริบหรือกะพริบตาน้อย การกลอกลูกตาจะทำได้ลำบากและเชื่องช้า ไม่สามารถกลอกลูกตาไปมาได้คล่องแคล่วอย่างปกติ เพราะลูกตาจะเคลื่อนไหวแบบกระตุก
- มีอาการพูดเสียงเครือ ๆ เบา ฟังไม่ชัด และเมื่อพูดไปนาน ๆ เสียงจะค่อย ๆ หายไปในลำคอ เมื่อเป็นมากขึ้นคำพูดจะไม่ชัดเจนจนอาจฟังไม่รู้เรื่อง เมื่อพูดน้ำเสียงจะราบเรียบในระดับเดียวกัน ไม่มีเสียงสูงหรือต่ำ นอกจากนี้ยังอาจมีอาการกลืนลำบากและมีน้ำลายสออยู่ที่มุมปากตลอดเวลา
- การเคลื่อนไหวของลำตัวและขาช้าลง ทำให้ลุกจากเก้าอี้ลำบาก (เชื่องช้า) งานประจำที่สามารถทำเองได้จะใช้เวลามากขึ้น การล้มตัวลงนอนหรือพลิกตัวบนที่นอนลำบาก การออกก้าวเดินหรือหันตัวหรือหยุดเดินทำได้ลำบาก เดินช้าลงหรือเดินเชื่องช้างุ่มง่าม ก้าวขาสั้น ๆ แบบซอยเท้าในช่วงแรก ๆ และต่อมาจะก้าวยาวขึ้นเรื่อย ๆ จนเร็วมากและหยุดทันทีทันใดไม่ได้ (เพราะจะล้มหน้าคว่ำ) และเท้าจะไม่ค่อยยกจากพื้น (เหมือนกำลังเดินลากเท้าอยู่) เมื่ออาการเป็นรุนแรงขึ้น หากจะเริ่มต้นก้าวเดินอาจจะทำไม่ได้ชั่วคราว เหมือนเท้าถูกตรึงไว้กับพื้น โดยเฉพาะเวลาจะเดินผ่านประตู นอกจากนี้ผู้ป่วยยังมีลักษณะเดินหลังค่อม ตัวงอ และแขนไม่แกว่ง มือจะแนบชิดตัว หรือเดินแข็งทื่อคล้ายหุ่นยนต์
- การเคลื่อนไหวของมือและแขนที่ลดลง ทำให้เขียนหนังสือได้ลำบากหรือลายมือที่เขียนหนังสือเปลี่ยนไป และตัวเขียนจะค่อย ๆ เล็กลงจนอ่านไม่ออก ส่วนการใช้งานในชีวิตประจำวันอื่น ๆ จะทำได้ลำบาก เช่น การแต่งตัว การไขกุญแจ การใช้ช้อนส้อมรับประทานอาหาร
- นอกจากนี้อาการของ Bradykinesia ยังรวมถึงอาการที่ผู้ป่วยรู้สึกอ่อนเพลีย แขนขาไม่มีแรงด้วย

IMAGE SOURCE : www.youtube.com (by wetrata) ; Bradykinesia
- อาการการทรงตัวขาดสมดุล หรือ สูญเสียการทรงตัว (Postural instability) ส่วนใหญ่จะพบอาการนี้เมื่อเป็นโรคพาร์กินสันมานานแล้ว โดยในขณะที่ยืนช่วงลำตัวของผู้ป่วยจะเอนไปด้านหน้า (ทำให้ทรงตัวไม่อยู่ เพราะจุดศูนย์ถ่วงของลำตัวเอนไปด้านหน้า) ผู้ป่วยจึงเสี่ยงต่อการหกล้มหรือเกิดอุบัติเหตุได้ง่าย และทำให้กระดูกต้นแขนและขาหัก ศีรษะแตก โดยเฉพาะในเวลาเดิน ต่อมาผู้ป่วยอาจเดินเองไม่ได้ และจำเป็นต้องใช้ไม้เท้าหรือมีคนคอยช่วยพยุง

IMAGE SOURCE : www.neurologicalsurgery.in
อาการทางจิตประสาท ผู้ป่วยที่เป็นโรคพาร์กินสันอาจเกิดภาวะเหล่านี้ร่วมด้วย เช่น
- ภาวะซึมเศร้า ซึ่งพบได้ประมาณครึ่งหนึ่งของผู้ป่วยโรคพาร์กินสัน โดยอาจพบได้ตั้งแต่ในช่วงแรกหรือช่วงหลังของโรคก็ได้
- อาการวิตกกังวล ไม่มีความสุข รู้สึกกระวนกระวายใจ
- อาการทางจิต (โรคจิต) เช่น จิตเภท (เห็นภาพหลอน หลงผิด)
- อาการหลงลืม (ความจำระยะสั้นไม่ค่อยดีในระยะแรกของโรค) ภาวะความจำเสื่อม (ส่วนใหญ่จะพบได้ในระยะหลังของโรค) ซึ่งจะแตกต่างจากโรคอัลไซเมอร์ (Alzheimer’s disease) ซึ่งมีอาการพาร์กินสันร่วมด้วย ที่ผู้ป่วยจะมีอาการหลงลืมนำมาก่อนตั้งแต่ต้น ส่วนอาการของระบบประสาทสั่งการจะไม่ค่อยเด่นชัดและจะปรากฏอาการขึ้นในช่วงหลังของโรค
- การเรียนรู้ถดถอยลง จะพบได้ในช่วงหลังของโรค ผู้ป่วยจะจดจำหรือเรียนรู้ข้อมูลใหม่ ๆ ได้ยากขึ้น มีสมาธิในการทำงานลดลง ทำงานที่มีความซับซ้อนได้ยากกว่าปกติ เช่น การบริหารงาน การจัดทำแผนงานเพื่อทำโครงการต่าง ๆ เป็นต้น (ส่วนทักษะในการคำนวณตัวเลขและการใช้ภาษาต่าง ๆ ยังคงทำได้ดีเหมือนเดิม)
- การนอนหลับผิดปกติ หลับยาก ฝันร้าย รู้สึกเฉื่อยชาและง่วงนอนในตอนกลางวัน ส่วนในตอนกลางคืนจะนอนไม่ค่อยหลับ ซึ่งสาเหตุส่วนหนึ่งอาจมาจากอาการตัวแข็งเกร็งและการเคลื่อนไหวร่างกายที่ช้าลงที่อาจเป็นมากขึ้นในช่วงเวลากลางคืน และทำให้การขยับตัวในขณะนอนหลับเป็นไปได้ยาก ผู้ป่วยจึงมักสะดุ้งตื่นเรื่อย ๆ
อาการทางระบบประสาทอัตโนมัติและอาการอื่น ๆ ได้แก่ เกิดภาวะความดันโลหิตต่ำเมื่อเปลี่ยนท่าทาง (เช่น จากนั่งเป็นยืน ทำให้ผู้ป่วยเกิดอาการหน้ามืด แต่จะไม่ถึงกับเป็นลมหมดสติ) เหงื่อออกมาก ท้องอืด ท้องผูก (เนื่องจากลำไส้เคลื่อนไหวได้น้อย) ปัสสาวะบ่อย กลั้นปัสสาวะไม่อยู่ การรับรู้กลิ่นและรสไม่ดี รับประทานอาหารหรือดื่มน้ำได้น้อย น้ำหนักตัวลดลง เป็นต้น
ภาวะแทรกซ้อนของโรคพาร์กินสัน
- ผู้ป่วยอาจมีอาการปวดตามส่วนต่าง ๆ ของร่างกาย เช่น ขา หลัง โดยเฉพาะในช่วงเวลานอนหรือช่วงกลางคืนซึ่งอาจทำให้ปวดจนนอนไม่หลับได้
- ในรายที่เดินลำบาก อาจเกิดอุบัติเหตุทำให้หกล้ม กระดูกหัก หรือศีรษะแตกได้
- ในรายที่เป็นมาก นอกจากจะไม่สามารถช่วยเหลือตัวเองได้แล้ว ยังอาจนอนติดเตียงจนเกิดเป็นแผลกดทับได้ด้วย
- ผู้ป่วยอาจมีอาการปัสสาวะลำบากและมีการติดเชื้อของทางเดินปัสสาวะได้ง่าย
- ผู้ป่วยอาจมีความต้องการทางเพศลดลง
- โรคนี้หากปล่อยไว้ไม่รักษาจนมีอาการรุนแรง (กินเวลาประมาณ 3-10 ปี) ผู้ป่วยมักจะเสียชีวิด้วยภาวะโลหิตเป็นพิษจากการติดเชื้อของทางเดินปัสสาวะหรือโรคปอดอักเสบแทรกซ้อน
ในสมัยก่อนที่จะมีการค้นพบยารักษาอาการของโรคพาร์กินสัน ผู้ป่วยที่เป็นโรคนี้โดยเฉลี่ยแล้วประมาณ 25% จะเสียชีวิตภายใน 5 ปี, ประมาณ 65% จะเสียชีวิตภายใน 10 ปี และประมาณ 90% จะเสียชีวิตภายใน 15 ปี และผู้ที่เป็นโรคนี้จะมีอัตราการตายมากกว่าคนปกติถึง 3 เท่า (เปรียบเทียบในขณะที่มีอายุเท่ากันและเป็นเพศเดียวกัน) แต่การใช้ยารักษาอาการในปัจจุบันจะช่วยทำให้ผู้ป่วยมีชีวิตอยู่ได้นานเพิ่มขึ้นอีกหลายปี และลดอัตราการเสียชีวิตลงได้ประมาณ 50% เพราะธรรมชาติของโรคนี้ คือ อาการของผู้ป่วยจะค่อย ๆ รุนแรงมากขึ้นเรื่อย ๆ โดยที่การรักษาด้วยยาจะช่วยลดอาการต่าง ๆ ได้ดีเฉพาะในช่วงแรก แต่เมื่อผ่านไปประมาณ 4-5 ปี ผู้ป่วยจะเริ่มไม่ตอบสนองต่อยา (แม้จะใช้ยาในปริมาณที่สูงขึ้นและหลายชนิดร่วมกัน) และในที่สุดอาการก็จะเป็นมากขึ้นเรื่อย ๆ จนเสียชีวิต
การวินิจฉัยโรคพาร์กินสัน
เนื่องจากผู้ที่มีอาการสั่นในขณะช่วงพัก (Resting tremor), อาการที่ร่างกายมีสภาพแข็งเกร็ง (Rigidity), อาการเคลื่อนไหวร่างกายช้าลง (Bradykinesia) และอาการการทรงตัวขาดสมดุล หรือสูญเสียการทรงตัว (Postural instability) หรือที่เรียกรวม ๆ ว่า “อาการพาร์กินสัน” (Parkinsonism) จะเป็นอาการที่พบได้ในโรคอื่น ๆ อีกหลายโรค ซึ่งหากเป็นโรคพาร์กินสันจะเรียกว่า “Parkinson’s disease” แต่หากเป็นโรคอื่น ๆ ก็จะมีชื่อเรียกแตกต่างกันออกไป และจะมีลักษณะของอาการที่มีลักษณะเฉพาะของโรคนั้น ๆ ร่วมกับมีอาการพาร์กินสัน เช่น โรคอัลไซเมอร์ (Alzheimer’s disease), โรคฮันติงตัน (Huntington’s disease), ภาวะน้ำเกิดในโพรงสมอง (Normal pressure hydrocephalus), Multiple system atrophy (MSA), Striatonigral degeneration, โรควิลสัน (Wilson’s disease), เป็นต้น นอกจากนี้การได้รับสารพิษ ยา หรือการติดเชื้อบางอย่าง ก็อาจทำให้เกิดอาการพาร์กินสันได้ด้วยเช่นกัน ซึ่งจะเรียกโดยรวมว่าเป็นอาการหรือภาวะพาร์กินสันทุติยภูมิ (Secondary parkinsonism) เช่น การได้รับยาแก้อาเจียนบางชนิด ยาลดความดันโลหิตในกลุ่มที่ทำให้สารสื่อประสาทโดพามีนลดลง ยารักษาอาการโรคจิตเภท และการได้รับสารพิษไซยาไนด์ แมงกานีส เมทานอล ก๊าซคาร์บอนมอนอกไซด์ เป็นต้น
ดังนั้น การวินิจฉัยโรคพาร์กินสัน (Parkinson’s disease) แพทย์จึงต้องแยกโรคอื่น ๆ ที่มีอาการของพาร์กินสัน รวมถึงแยกอาการ หรือภาวะพาร์กินสันทุติยภูมิออกไปด้วย เนื่องจากการรักษาแต่ละโรคจะแตกต่างกันอย่างสิ้นเชิง แม้ว่าจะมีอาการบางอย่างเหมือนกันก็ตาม ซึ่งการวินิจฉัยโรคนี้แพทย์จะอาศัยอาการแสดงของผู้ป่วยและความผิดปกติที่แพทย์ตรวจพบเป็นหลัก รวมทั้งลักษณะอาการที่ค่อยเป็นค่อยไป อายุที่เริ่มเป็น และประวัติคนในครอบครัว เพราะยังไม่มีการตรวจพิเศษทางห้องปฏิบัติการใดที่ตรวจแล้วจะสามารถบอกได้ว่าผู้ป่วยกำลังเป็นโรคพาร์กินสันอยู่ (เช่น การตรวจเอกซเรย์สมองด้วยคลื่นแม่เหล็กไฟฟ้า (MRI) หรือเอกซเรย์คอมพิวเตอร์ (CT scan) การตรวจคลื่นไฟฟ้าสมอง (EEG) เป็นต้น มักพบว่าเป็นปกติ จึงไม่มีส่วนช่วยในการวินิจฉัยโรคนี้) และการตรวจทางห้องปฏิบัติการจะตรวจเพื่อใช้ยืนยันในการวินิจฉัยโรคอื่น ๆ บางโรคเท่านั้น เช่น การตรวจหาระดับสารพิษในเลือด การตรวจหาระดับสารเซอรูโลพลาสมิน (Ceruloplasmin) ในเลือด เพื่อช่วยวินิจฉัยโรควิลสัน (Wilson’s disease), การตรวจเอกซเรย์สมองด้วยคลื่นแม่เหล็กไฟฟ้า (MRI) เพื่อวินิจฉัยโรคภาวะน้ำเกิดในโพรงสมอง (Normal pressure hydrocephalus) เป็นต้น
ในปัจจุบันมีการตรวจการทำงานของสมองที่เรียกว่า “Functional MRI” เช่น Dopa Pet Scan ซึ่งสามารถตรวจวัดความผิดปกติของสารโดพามีนในสมองของผู้ป่วยได้ แต่เนื่องจากการตรวจด้วยวิธีนี้มีราคาแพงมากและต้องตรวจโดยแพทย์ผู้เชี่ยวชาญ แต่อย่างไรก็ตาม แพทย์ก็สามารถวินิจฉัยโรคพาร์กินสันได้อย่างถูกต้องมากกว่า 90% อยู่แล้ว จึงไม่มีความจำเป็นที่จะต้องตรวจ Functional MRI ในผู้ป่วยทุกราย ยกเว้นในกรณีที่ผู้ป่วยบางรายมีอาการไม่ชัดเจน
อนึ่ง การตรวจกล้ามเนื้อของผู้ป่วยโรคพาร์กินสันจะพบว่า มีกล้ามเนื้อแข็งแรงเป็นปกติทุกส่วน (ซึ่งต่างจากโรคอัมพาตครึ่งซีก) และไม่มีอาการชาแต่อย่างใด (เข็มแทงจะรู้สึกเจ็บเป็นปกติ) แต่ถ้ามีอาการชามักเกิดจากสาเหตุอื่นมากกว่าโรคพาร์กินสัน
วิธีรักษาโรคพาร์กินสัน
หากสงสัยว่าเป็นโรคนี้ ควรไปปรึกษาแพทย์ผู้เชี่ยวชาญทางประสาทวิทยา ซึ่งการรักษาโรคพาร์กินสันส่วนมากจะเป็นการรักษาในระยะยาว และการรักษาจะมีอยู่ด้วยกัน 3 วิธีหลัก ๆ คือ
- การรักษาด้วยยา เป็นกลุ่มยาที่ใช้บรรเทาอาการเพื่อช่วยให้ผู้ป่วยสามารถมีชีวิตเป็นปกติสุขหรือมีคุณภาพชีวิตที่ดีขึ้น (ไม่ใช่ยาที่ทำให้เซลล์สมองที่ตายไปหรือมีจำนวนลดลงแล้วฟื้นตัวกลับมาหรืองอกขึ้นมาใหม่ได้) ซึ่งการรักษาด้วยยานี้จะเป็นการรักษาหลักในระยะเริ่มต้นและระยะกลางของโรค ทั้งนี้ การจะใช้ยาชนิดใดนั้นจะขึ้นอยู่กับการวินิจฉัยของแพทย์ (โดยส่วนใหญ่การรักษาจะเริ่มต้นด้วยการใช้ยาเพียงตัวใดตัวหนึ่งก่อน ซึ่งในช่วงแรกจะสามารถคุมอาการได้ดี แต่เมื่อผ่านไปนาน ๆ จะเริ่มมีการดื้อยา จึงทำให้ต้องเพิ่มปริมาณยามากขึ้น และต้องใช้ยาอีกกลุ่มร่วมด้วย นอกจากนี้เมื่อใช้ยาไปนาน ๆ ผู้ป่วยยังมักเกิดภาวะแทรกซ้อนจากการใช้ยา ทำให้ต้องลดยาหรือหยุดยาลง เช่น เกิดการเคลื่อนไหวร่างกายที่ผิดปกติและควบคุมไม่ได้ เกิดอาการทางจิตประสาท เช่น ภาวะซึมเศร้า ประสาทหลอน และหลงผิด รวมทั้งความผิดปกติทางจิตที่เรียกว่า “Punding” คือ ผู้ป่วยจะมีอาการหมกมุ่นกระทำการอย่างใดอย่างหนึ่งซ้ำไปซ้ำมา หรืออาจเกิดความผิดปกติที่เรียกว่า “Impulse control disorder” คือ ผู้ป่วยจะไม่สามารถควบคุมการกระทำที่ไม่ดีได้ เช่น ติดการพนัน ติดการช็อปปิ้ง หมกมุ่นทางเพศ เป็นต้น) โดยยาที่ใช้กันทั่วไป ได้แก่
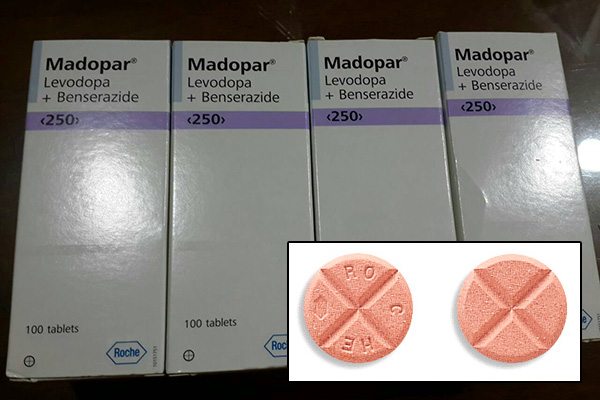
- เลโวโดปา (Levodopa) เป็นยาที่นิยมใช้กันมากในปัจจุบัน ซึ่งตัวยาจะเปลี่ยนเป็นสารโดพามีนเข้าสู่สมองโดยตรง (เป็นการทดแทนสารโดพามีนที่พร่องไป) มักผสมกับยากลุ่มอื่นเพื่อลดผลข้างเคียงของยาเลโวโดปา มีชื่อทางการค้า เช่น มาโดพาร์ (Madopar) ซึ่งเป็นยาผสมระหว่างเลโวโดปากับเบนเซอราไซด์ (Benserazide), ไซเนเมต (Sinemet) ซึ่งเป็นยาผสมระหว่างเลโวโดปากับคาร์บิโดปา (Carbidopa) เป็นต้น ขนาดของยาเลโวโดปาที่ใช้คือวันละ 300-800 มิลลิกรัม แบ่งให้วันละ 3-4 ครั้ง (ควรกินยานี้ก่อนอาหารในขณะที่ท้องว่างเป็นเวลาอย่างน้อย 30-45 นาที) ยาทั้ง 2 ชนิดนี้มีสรรพคุณและผลข้างเคียงพอ ๆ กัน ผลข้างเคียง ได้แก่ คลื่นไส้ อาเจียน ท้องผูก ปัสสาวะลำบาก ต้อหิน หัวใจเต้นผิดปกติ อาจทำให้นอนไม่หลับ สับสน เห็นภาพหลอน ส่วนในรายที่ใช้ในขนาดสูงเป็นเวลานาน อาจทำให้แขนขามีการเคลื่อนไหวผิดปกติได้

IMAGE SOURCE : pantip.com (by กินข้าวบ้านหนุกดี), ipharmd.blogspot.com - ยากลุ่ม Anticholinergics เป็นยาที่ลดอาการสั่นและเกร็งได้ดี เช่น เบนซ์โทรปีน (Benztropine) มีชื่อทางการค้า เช่น โคเจนติน (Cogentin) ใช้ในขนาดวันละ 2-6 มิลลิกรัม หรือไตรเฮกซีเฟนิดิล (Trihexylphenidyl) มีชื่อทางการค้า เช่น อาร์เทน (Artane) ใช้ในขนาดวันละ 6-15 มิลลิกรัม แบ่งให้วันละ 3 ครั้ง ยากลุ่มนี้จะเหมาะสำหรับผู้ป่วยที่มีอาการน้อย หรือใช้เป็นยาเสริมกับยาเลโวโดปาในการควบคุมอาการสั่น หรือใช้รักษาผู้ป่วยที่มีภาวะแทรกซ้อนจากยาเลโวโดปา ผลข้างเคียงของยากลุ่มนี้ ได้แก่ อาการปากแห้ง คอแห้ง ตามัว ท้องผูก ปัสสาวะลำบาก ความจำเสื่อม ควรหลีกเลี่ยงการใช้ยากลุ่มนี้ในผู้ป่วยที่มีอายุเกิน 70 ปี
- กลุ่มยากระตุ้นโดพามีน (Dopamine agonist) เช่น โบรโมคริปทีน (Bromocriptine) มีชื่อทางการค้า เช่น พาร์โลเดล (Parlodel) วิธีใช้ให้เริ่มจากวันละ 1.25 มิลลิกรัม แล้วจึงค่อย ๆ ปรับขนาดของยาให้เพิ่มขึ้นจนถึงประมาณวันละ 10-40 มิลลิกรัม โดยแบ่งให้วันละ 2-3 ครั้ง ยากลุ่มนี้จะเหมาะสำหรับผู้ป่วยที่มีอาการน้อย หรือใช้ร่วมกับยาเลโวโดปา อาจมีผลข้างเคียง ได้แก่ คลื่นไส้ อาเจียน สับสน ประสาทหลอน
- กลุ่มยาต้านโมโนเอมีนออกซิเดส (Monoamine oxidase inhibitors หรือ MAO inhibitors หรือ MAOI) เช่น เซเลกิลีน (Selegiline) มีชื่อทางการค้า เช่น จูเม็กซ์ (Jumex) ใช้ในขนาดครั้งละ 5 มิลลิกรัม วันละ 2 ครั้ง ยากลุ่มนี้จะเหมาะสำหรับผู้ป่วยที่เป็นโรคพาร์กินสันในระยะเริ่มแรก เมื่อใช้ร่วมกับยาเลโวโดปาจะช่วยลดผลข้างเคียงของยาได้ (ยานี้จะช่วยลดการทำลายของเลโวโดปาในสมอง) อาจมีผลข้างเคียง ได้แก่ ปากแห้ง นอนไม่หลับ
- ยาที่ใช้รักษาอาการทางจิตประสาท แพทย์จะใช้ยารักษาตามอาการที่ปรากฏ หรือหากอาการทางจิตประสาทเป็นผลข้างเคียงจากการใช้ยารักษาอาการทางระบบประสาทสั่งการก็ต้องลดขนาดยาลงหรือปรับเปลี่ยนยาตัวใหม่
- ยาที่ช่วยป้องกันการตายของเซลล์ประสาท (Neuroprotective therapy) เช่น โคเอนไซม์คิวเทน (Coenzyme Q10), ครีเอทีน (Creatine), เซเลกิลีน (Selegiline) เป็นต้น เพราะมีการศึกษาพบว่า การตายของเซลล์ประสาทมีสาเหตุส่วนหนึ่งมาจากการสะสมของอนุมูลอิสระที่เกิดขึ้นในเซลล์
- เลโวโดปา (Levodopa) เป็นยาที่นิยมใช้กันมากในปัจจุบัน ซึ่งตัวยาจะเปลี่ยนเป็นสารโดพามีนเข้าสู่สมองโดยตรง (เป็นการทดแทนสารโดพามีนที่พร่องไป) มักผสมกับยากลุ่มอื่นเพื่อลดผลข้างเคียงของยาเลโวโดปา มีชื่อทางการค้า เช่น มาโดพาร์ (Madopar) ซึ่งเป็นยาผสมระหว่างเลโวโดปากับเบนเซอราไซด์ (Benserazide), ไซเนเมต (Sinemet) ซึ่งเป็นยาผสมระหว่างเลโวโดปากับคาร์บิโดปา (Carbidopa) เป็นต้น ขนาดของยาเลโวโดปาที่ใช้คือวันละ 300-800 มิลลิกรัม แบ่งให้วันละ 3-4 ครั้ง (ควรกินยานี้ก่อนอาหารในขณะที่ท้องว่างเป็นเวลาอย่างน้อย 30-45 นาที) ยาทั้ง 2 ชนิดนี้มีสรรพคุณและผลข้างเคียงพอ ๆ กัน ผลข้างเคียง ได้แก่ คลื่นไส้ อาเจียน ท้องผูก ปัสสาวะลำบาก ต้อหิน หัวใจเต้นผิดปกติ อาจทำให้นอนไม่หลับ สับสน เห็นภาพหลอน ส่วนในรายที่ใช้ในขนาดสูงเป็นเวลานาน อาจทำให้แขนขามีการเคลื่อนไหวผิดปกติได้
- การรักษาด้วยกายภาพบำบัด เพื่อช่วยให้ร่างกายของผู้ป่วยสมส่วน ทรงตัว และเคลื่อนไหวถูกต้อง รวมทั้งช่วยแก้ไขภาวะแทรกซ้อน เช่น ปวดคอ ปวดหลัง ปวดเอว ปวดขา หลังโก่ง ไหล่ติด เป็นต้น โดยมีวิธีการง่าย ๆ ที่ผู้ป่วยอาจทำได้เองที่บ้าน ดังนี้
- การเดิน ให้ผู้ป่วยยืนตัวตรงก่อนออกเดิน แล้วก้าวเดินให้ยาวพอควร (อย่าสั้นเกินไป) ยกเท้าให้สูง โดยเดินเอาส้นเท้าลงให้เต็มฝ่าเท้า (อย่าใช้แต่ปลายเท้า) ในขณะที่เดินให้แกว่งแขนไปด้วย เพราะจะช่วยให้ทรงตัวได้ดีขึ้น เมื่อรู้สึกว่าเดินลากเท้า ให้เดินช้าลงแล้วสำรวจท่ายืนของตัวเองอีกครั้ง (ท่ายืนที่ถูกต้องคือจะต้องยืนตัวตรง ศีรษะ ไหล่ และสะโพกอยู่ในแนวเดียวกัน ส่วนเท้าทั้งสองข้างให้ห่างกันประมาณ 8-10 นิ้ว) ห้ามหมุนตัวหรือกลับตัวเร็ว ๆ หรือเดินหันรีหันขวาง หรือเดินไขว้ขา (ผู้ป่วยบางรายอาจจำเป็นต้องใช้ไม้เท้าช่วยในการเดินด้วย)
- การจัดท่าของร่างกาย ให้พยายามส่องกระจกดูตัวเองบ่อย ๆ เพื่อแก้ไขท่าทางที่ไม่ถูกต้อง เช่น คอเอียง ไหล่เอียง หลังโก่ง เป็นต้น และควรบริหารกล้ามเนื้อหลังโดยการแอ่นท้องในท่านอนหงายราบกับพื้นแข็งวันละประมาณ 30 นาที ฝึกยืนยืดตัวให้เต็มที่ โดยการยืนเชิดหน้าเชยคาง หลังชิดผนังห้อง ส่วนขาทั้ง 2 ข้างให้ห่างกันเล็กน้อย ปลายส้นเท้าให้ห่างจากผนังประมาณ 4 นิ้ว จากนั้นให้ยกไหล่ หลังและหัว แตะกำแพง
- การทรงตัว ควรบริหารข้อทุกข้ออย่างสม่ำเสมอทุกวัน สวมรองเท้าส้นเตี้ย ห้ามใส่รองเท้าส้นสูง และอย่าใช้รองเท้าที่พื้นทำมาจากยางหรือวัสดุที่เหนียวติดพื้นง่าย
- การนอน ควรใช้เตียงที่ไม่สูงเกินไป เวลาขึ้นเตียงนอนให้นั่งที่ขอบเตียงก่อนเสมอ จากนั้นให้ค่อย ๆ เอนตัวลงนอนตะแคงข้าง โดยใช้ข้อศอกยัน แล้วยกเท้าขึ้นขอบเตียง และค่อย ๆ เอนตัวนอนหงายบนเตียง ซึ่งวิธีนี้จะช่วยป้องกันอาการปวดหลังปวดเอวได้ และถ้าจะลุกไปเข้าห้องน้ำตอนดึกก็ต้องเปิดไฟทางให้สว่างด้วย อย่าพยายามเดินสุ่มในความมืด เพราะจะทำให้เกิดอุบัติเหตุได้ง่าย
- การฝึกพูด โดยญาติหรือคนดูแลจะต้องให้ความเข้าอกเข้าใจ ค่อย ๆ ฝึกผู้ป่วยในการพูด และควรทำในสถานที่ที่เงียบสงบ
- การรักษาด้วยการผ่าตัด โดยมากจะได้ผลดีกับผู้ป่วยที่มีอายุน้อยและมีอาการไม่มากนัก หรือในผู้ป่วยที่มีอาการแทรกซ้อนจากยาที่ใช้มาเป็นระยะเวลานานแล้ว เช่น มีอาการสั่นรุนแรง หรือมีการเคลื่อนไหวผิดปกติที่เกิดจากการใช้ยา เป็นต้น ซึ่งการผ่าตัดก็มีอยู่ด้วยกันหลายวิธี คือ
- การผ่าตัดกระตุ้นสมองส่วนลึก (Deep brain stimulation – DBS) เป็นวิธีการรักษาด้วยการผ่าตัดฝังขั้วไฟฟ้าที่มีขนาดเล็กมากลงไปยังสมองส่วนที่เฉพาะกับการรักษาโรคพาร์กินสัน แล้วปล่อยไฟฟ้าเข้าไปกระตุ้นสมอง ซึ่งสามารถช่วยแก้อาการสั่น แข็งเกร็ง และอาการหยุกหยิกได้ดีขึ้นอย่างชัดเจน แต่ปัญหาเรื่องการพูด การทรงตัว อาจจะไม่ดีขึ้น ส่วนอาการหลงลืม ซึมเศร้า จะไม่ดีขึ้นเลย (ผู้ป่วยบางรายอาจไม่เหมาะกับการรักษาด้วยวิธีนี้ เช่น ผู้ที่มีอายุมากกว่า 80 ปี ผู้ที่มีอาการหลงลืมหรือมีโรคประจำตัวต่าง ๆ)
- การผ่าตัดสมองเพื่อปลูกถ่ายเนื้อเยื่อชนิดที่ผลิตสารโดพามีนได้ (Neurotransplantation) เช่น เนื้อเยื่อจากต่อมหมวกไต จอตา ปมประสาทบริเวณคอ หรือเซลล์สมองของทารกที่เสียชีวิตในครรภ์ แล้วนำไปปลูกถ่ายในสมองของผู้ป่วยเพื่อให้เนื้อเยื่อเหล่านี้สร้างสารโดพามีนขึ้นมาทดแทน ซึ่งวิธีนี้จะช่วยทำให้ผู้ป่วยไม่ต้องรับประทานยาหรือลดขนาดของยาที่รับประทานยาอยู่ลงได้
- การผ่าตัดเอาเนื้อเยื่อบางส่วนของสมองออก (Neuroablative surgery)
- อนาคตกับการรักษาโรคพาร์กินสัน แม้การรักษาโรคพาร์กินสันในปัจจุบันจะยังเป็นการรักษาเพื่อประคับประคองอาการและไม่สามารถรักษาให้หายขาดได้ แต่การค้นคว้าวิจัยยังคงดำเนินต่อไปอย่างไม่หยุดยั้ง ซึ่งจะมุ่งเน้นไปที่การผลิตยาใหม่ ๆ ที่ออกฤทธิ์ต่อสารสื่อประสาทชนิดต่าง ๆ เพื่อช่วยเพิ่มประสิทธิภาพของยาและลดผลข้างเคียงทั้งในระยะสั้นและระยะยาว และในอนาคตอาจมีการบริหารยาในรูปแบบใหม่ ๆ เช่น ยาแปะ ยาฝังใต้ผิวหนัง เป็นต้น การศึกษาจะเน้นไปที่การคัดกรองผู้ป่วยโรคพาร์กินสันที่เริ่มมีความผิดปกติในสมองแต่ยังไม่แสดงอาการ ด้วยความหวังว่าจะใช้ยาใหม่หรือวิธีการที่จะช่วยชะลอการดำเนินของโรคจนถึงการรักษาโรคนี้ให้หายขาดได้ ส่วนวิธีการรักษาที่ยังอยู่ในระหว่างการวิจัยและเป็นความหวังในการรักษาในอนาคต เช่น การรักษาด้วยการปลูกถ่ายเซลล์ต้นกำเนิด (Stem cell therapy) และพันธุกรรมบำบัด (Gene therapy) เป็นต้น

การดูแลตนเองของผู้ป่วยที่เป็นโรคพาร์กินสัน
ผู้ป่วยควรปฏิบัติตามคำแนะนำต่อไปนี้
- ต้องไปพบแพทย์ตามนัดอย่างสม่ำเสมอ
- ปรับปรับปรุงสภาพแวดล้อมภายในบ้านให้เหมาะสม โดยปรับให้เหมาะสมตามสภาพอาการและเพื่อความปลอดภัยต่อการใช้ชีวิตประจำวัน เช่น
- ทางเดินในบ้านต้องโล่ง ไม่มีของระเกะระกะกีดขวางทางเดิน พื้นต้องไม่ลื่นหรือเปียกน้ำ และควรเก็บสายไฟ สายโทรศัพท์ให้พ้นทางเดิน
- มีราวสำหรับจับเดินเป็นระยะ ๆ ทั้งในห้องน้ำ ทางเดิน และบันได
- อาจมีการติดเครื่องช่วยขยายเสียงในเวลาพูด โทรศัพท์ที่ใช้ควรเป็นแบบไร้สายและวางไว้ที่บนหัวเตียง
- ช้อน ซ้อม และแก้วน้ำของผู้ป่วยควรมีที่สำหรับจับขนาดใหญ่ เป็นต้น
- เก้าอี้ควรมีพนักพิงหลังและมีที่วางแขน อาจจะเสริมเบาะด้วยเพื่อให้ความสูงพอดี และเก้าอี้ที่ใช้อาจใช้เป็นแบบที่มีสปริงเพื่อช่วยยกตัวเวลาลุกได้ง่ายขึ้น (แต่ต้องมั่นคง ไม่โยกเยกหรือล้มง่าย)
- รองเท้าที่สวมใส่ควรเป็นรองเท้าส้นเตี้ย มีพื้นรองเท้าด้านในเป็นยางเพื่อป้องกันการลื่น ส่วนพื้นรองเท้าด้านนอกไม่ควรใช้ที่ทำมาจากยางหรือวัสดุที่เหนียวติดพื้นง่าย
- สำหรับห้องนอนควรจัดเตียงนอนให้สะอาด ไม่รกรุงรัง จัดเตียงให้มีความสูงระดับหัวเข่า หากเตียงสูงไปให้ช่างไม้ตัดขาเตียงหรือหากเตี้ยเกินไปก็ให้เสริมด้วยผ้า และให้หาไม้เสริมขาเตียงส่วนศีรษะเพื่อให้ผู้ป่วยลุกได้สะดวกขึ้น นอกจากนี้ควรติดราวไว้ข้างผนังเหนือเตียงประมาณ 10 นิ้วเพื่อช่วยสำหรับการประคองตัว
- สำหรับห้องน้ำมีคำแนะนำว่า พื้นห้องน้ำหรือพื้นอ่างน้ำควรใช้วัสดุที่ไม่ลื่นหรืออาจใช้พื้นยางรองไว้, พื้นห้องน้ำควรแห้งอยู่ตลอดเวลา, ควรติดตั้งราวที่ผนังไว้ในห้องน้ำและราวสำหรับยึดเหนี่ยวไว้ข้างโถส้วม, ติดตั้งก๊อกน้ำสำหรับนั่งอาบและจัดเก้าอี้สำหรับนั่งอาบ และสำหรับการใช้สบู่ควรเป็นสบู่เหลว (ให้ผูกเชือกกับขวดใส่สบู่เข้ากับราวเพื่อไม่ให้สบู่หล่นใส่พื้น)
- คำแนะนำอื่น ๆ เช่น ควรเก็บของที่ใช้บ่อย ๆ ไว้ในที่ที่หยิบใช้ได้ง่าย, ไม้สำหรับทำความสะอาดควรซื้อแบบที่เป็นด้ามยาว ๆ เพื่อสะดวกต่อการใช้งาน เป็นต้น
- การออกกำลังกาย การออกกำลังกายนั้นมีประโยชน์สำหรับผู้ป่วยโรคพาร์กินสันอย่างมาก เพราะจะช่วยทำให้กล้ามเนื้อแข็งแรง การทรงตัวดีขึ้น ข้อมีการเคลื่อนไหวดีขึ้น ป้องกันข้อติด มีการเดินที่ดีขึ้น และช่วยทำให้อารมณ์ดี
- วิธีการออกกำลังกายอาจจะเป็นการเดิน การว่ายน้ำ การเต้นรำ การยกน้ำหนัก การทำสวน แต่ก่อนการออกกำลังกายทุกครั้งจะต้องมีการยืดเส้นก่อนเสมอ และอย่าลืมออกกำลังกายที่ใบหน้า กราม และหมั่นฝึกพูดอยู่บ่อย ๆ และอาจต้องหายใจโดยการหายใจเข้าออกแรง ๆ หลาย ๆ ครั้ง
- ผู้ป่วยควรหมั่นฝึกเดิน บริหารข้อต่าง ๆ และรักษาร่างกายให้สมส่วน ควรเคลื่อนไหวร่างกายให้มากที่สุดเท่าที่จะทำได้ ไม่ควรนอนหรือนั่งอยู่นิ่ง ๆ แต่ในขณะเดียวกันก็ต้องระมัดระวังอย่าให้เดินหกล้มหรือเกิดอุบัติเหตุด้วย
- ให้ปรึกษาแพทย์ดูว่าสามารถไปรำมวยไทเก๊กได้หรือไม่ เพราะรำมวยไทเก๊กจะช่วยในเรื่องของการเคลื่อนไหวของข้อและการทรงตัวได้ดี
- การรับประทานอาหาร
- ควรเน้นการรับประทานอาหารจำพวกผัก ผลไม้ และธัญพืชให้มากขึ้น เนื่องจากมีสารต้านอนุมูลอิสระสูงและมีกากใยมากที่จะช่วยป้องกันอาการท้องผูกได้
- ให้ดื่มน้ำให้มาก ๆ อย่างน้อยวันละ 6-8 แก้ว เพื่อป้องกันอาการท้องผูก
- แพทย์มักจะแนะนำให้ลดการรับประทานอาหารโปรตีนหรือให้หลีกเลี่ยงการรับประทานอาหารที่มีโปรตีนสูงเพื่อให้ยาออกฤทธิ์ได้อย่างเต็มที่
- หลีกเลี่ยงการดื่มชา กาแฟ และการรับประทานอาหารมัน ๆ หรืออาหารที่มีคอเลสเตอรอลสูง โดยเฉพาะไขมันอิ่มตัว (เช่น เนื้อแดง นม เนย กะทิ ไอศกรีม) และแม้จะมีข้อมูลว่าการดื่มกาแฟ การสูบบุหรี่ การใช้ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ และการใช้ฮอร์โมนเอสโตรเจนในผู้หญิงวัยหมดประจำเดือนจะช่วยลดการเกิดโรคพาร์กินสันได้ แต่ก็ไม่แนะนำให้ทำ เพราะอาจทำให้เกิดโรคอื่น ๆ ที่น่ากลัวและเป็นอันตรายต่อชีวิตได้มากกว่า
- เนื่องจากผู้ป่วยโรคพาร์กินสันในระยะท้ายจะมีปัญหาเรื่องการกลืน จึงควรเลือกรับประทานอาหารที่เคี้ยวง่าย ตักอาหารให้พอคำแล้วเคี้ยวให้ละเอียด และกลืนอาหารให้หมดก่อนแล้วจึงค่อยป้อนคำต่อไป
- การเลือกเสื้อผ้าและรองเท้า (เนื่องจากผู้ป่วยจะไม่สามารถทำงานที่มีความละเอียดหรือทำงานที่ต้องใช้การประสานงานของกล้ามเนื้อหลาย ๆ มัดได้ดี) เพื่อความสะดวกในการสวมใส่ของผู้ป่วย
- วางเรียงเสื้อผ้าให้ใกล้มือ
- เวลาจะสวมเสื้อผ้าหรือรองเท้า ให้นั่งบนเก้าอี้ทุกครั้ง
- ควรใจเย็นเวลาสวมเสื้อผ้าและรองเท้า เพราะเป็นเรื่องปกติที่ผู้ป่วยจะต้องใช้เวลาในการใส่
- ควรเลือกเสื้อผ้าที่ใส่ง่าย เช่น ชุดที่สวมคลุม (ไม่ควรเป็นเสื้อที่มีกระดุม)
- ควรเลือกใส่รองเท้าส้นเตี้ย ห้ามใส่รองเท้าส้นสูง และอย่าใช้รองเท้าที่พื้นทำมาจากยางหรือวัสดุที่เหนียวติดพื้นง่าย
- การแก้ไขเรื่องตะคริว เนื่องจากกล้ามเนื้อของผู้ป่วยโรคพาร์กินสันมักจะมีอาการเกร็งอยู่ตลอดเวลา และบางครั้งอาจเกิดเป็นตะคริวที่กล้ามเนื้อของเท้า ท้อง ซึ่งก่อให้เกิดอาการเจ็บปวดได้ การปฏิบัติตามคำแนะนำเหล่านี้จะช่วยลดอาการดังกล่าวได้
- หากเป็นตะคริวที่เท้าให้ใช้วิธีนวด
- หากมีอาการเกร็งของกล้ามเนื้อให้ใช้น้ำอุ่นหรือขวดที่บรรจุน้ำอุ่นประคบบริเวณที่เป็น
- อาจกำลูกบอลเพื่อช่วยป้องกันอาการมือสั่น
- การแก้ไขปัญหาเรื่องการนอนหลับ ผู้ป่วยที่เป็นโรคนี้ส่วนใหญ่มักจะมีปัญหาเกี่ยวกับการนอนหลับถึง 70% ทำให้ส่งผลเสียทั้งทางด้านอารมณ์และคุณภาพชีวิตของทั้งผู้ป่วยและคนที่ดูแล ซึ่งปัญหาเรื่องการนอนหลับก็พบได้หลายรูปแบบ ดังนี้
- ผู้ป่วยที่หลับง่ายอาจมีปัญหาเรื่องตื่นในตอนเช้ามืด จะรู้สึกนอนไม่หลับ ขยับตัวยาก บางรายอาจเกิดอาการสั่น หรือหลังจากลุกขึ้นมาปัสสาวะแล้วเกิดอาการนอนไม่หลับ ซึ่งสาเหตุจะเกิดจากขนาดของยาที่ไม่สามารถควบคุมอาการในตอนกลางคืนได้ การรักษาจะต้องปรึกษาแพทย์เพื่อให้ยาคุมอาการตอนกลางคืน
- ผู้ป่วยอาจหลับในตอนกลางวันมาก บางรายอาจหลับในขณะรับประทานอาหาร จึงทำให้มีปัญหาการนอนไม่หลับในตอนกลางคืนหรืออาจเกิดฝันร้าย ซึ่งสาเหตุก็มักมาจากยาที่ใช้รักษาโรคพาร์กินที่ได้รับมีขนาดมากเกินไป การรักษาจะต้องปรึกษาแพทย์เพื่อปรับลดขนาดของยาหรือเปลี่ยนชนิดของยาที่ใช้อยู่
- ผู้ป่วยมีอาการนอนผิดปกติจากตัวโรคเอง โดยปกติเมื่อคนทั่วไปฝันจะไม่มีการเคลื่อนไหวของแขนหรือขา เพราะกล้ามเนื้อมีการคลายตัว แต่ในผู้ป่วยที่เป็นโรคพาร์กินสันที่กล้ามเนื้อจะมีการเกร็งอยู่ตลอดเวลา เมื่อเวลาฝันอาจจะมีอาการเตะหรือถีบได้ ซึ่งอาจทำให้คนที่ดูแลตกใจหรือได้รับบาดเจ็บในกรณีที่นอนเตียงเดียวกัน แต่ที่สำคัญจะต้องระวังไม่ให้ผู้ป่วยได้รับบาดเจ็บ
- ประสาทหลอน ซึ่งสาเหตุก็เกิดจากยาที่ใช้รักษาโรคพาร์กินสัน การรักษาจึงต้องปรึกษาแพทย์เพื่อปรับขนาดของยา
- การดูแลผู้ป่วย (สำหรับคนดูแล)
- ผู้ป่วยโรคพาร์กินสันจำเป็นต้องได้รับการดูแลเอาใจใส่จากคนรอบข้างในการพัฒนาฟื้นฟูทางด้านร่างกายและจิตใจ ดังนั้น หากมีคนใกล้ชิดเป็นโรคนี้ควรรีบพามาพบแพทย์เพื่อรับการวินิจฉัยโรคอันจะนำไปสู่การรักษาที่ถูกต้องและเหมาะสมต่อไป
- ไม่ควรปล่อยให้ผู้ป่วยอยู่เพียงลำพัง โดยเฉพาะผู้ป่วยที่มีอาการรุนแรงจะมีโอกาสหกล้มหรือเกิดอุบัติเหตุได้ตลอดเวลา และควรสังเกตความผิดปกติของผู้ป่วยทั้งเรื่องของกายภาพ อารมณ์และสภาพจิต เนื่องจากอาการทางจิตประสาทบางอย่าง เช่น ภาวะซึมเศร้า ซึ่งอาจทำให้อาการของการเคลื่อนไหวร่างกายช้าลง (Bradykinesia) ดูแย่ลง ทั้งที่จริง ๆ แล้วอาการทางระบบสั่งการไม่ได้แย่ลง แต่เพราะภาวะซึมเศร้าจึงทำให้ดูเหมือนยิ่งเคลื่อนไหวร่างกายได้ช้าลง ซึ่งหากได้ยารักษาภาวะซึมเศร้า อาการดังกล่าวก็จะดีขึ้น

การประเมินความรุนแรงของโรคพาร์กินสัน
เป็นการประเมินเพื่อเป็นเครื่องติดตามการดำเนินของโรคและการปรับขนาดยา การประเมินจะมีอยู่ด้วยกันหลายวิธี เช่น การประเมินความสามารถในการทำกิจวัตรประจำวัน (Activity of dialy living – ADL) ซึ่งจะมีหัวข้อที่ใช้ประเมิน 14 อย่าง คือ
- การพูด
- การกลืน
- น้ำลายไหล
- การแต่งตัว
- การอาบน้ำ/เข้าห้องน้ำเอง
- การพลิกตัว/การห่มผ้าห่ม
- การตักอาหาร
- การเขียน
- การเดิน
- การหกล้ม
- การหยุดเวลาเดิน
- อาการสั่นมือขวา
- อาการสั่นมือซ้าย
- บ่นเรื่องความรู้สึก
ซึ่งในแต่ละหัวข้อจะให้คะแนน 0-4 คะแนน (มีคะแนนรวมตั้งแต่ 0-56) ถ้าคะแนนรวมยิ่งมากหมายถึงโรคเป็นมาก ต้องการความช่วยเหลือมาก โดยที่
- 0 หมายถึง ปกติ สามารถช่วยตัวเองได้เหมือนคนปกติ
- 1 หมายถึง ทำได้แต่ช้า ไม่ต้องการความช่วยเหลือจากคนอื่น
- 2 หมายถึง ทำได้แต่ช้าและไม่สมบูรณ์ ต้องการความช่วยเหลือจากคนอื่น
- 3 หมายถึง ทำไม่ค่อยได้ ต้องการความช่วยเหลือจากคนอื่น
- 4 หมายถึง ทำไม่ได้เลย
ข้อควรรู้เกี่ยวกับโรคพาร์กินสัน
- โรคพาร์กินสันเป็นโรคเรื้อรัง หากปล่อยไว้ไม่รักษาก็จะค่อย ๆ เป็นมากขึ้นเรื่อย ๆ จนเกิดภาวะแทรกซ้อนร้ายแรงได้ภายใน 3-10 ปี แต่ในปัจจุบันมียาที่ใช้รักษาโรคนี้ที่ได้ผลดี จึงช่วยให้ผู้ป่วยมีชีวิตกลับสู่ปกติหรือช่วยชะลอความรุนแรงของโรคให้ลดลงได้ ดังนั้น ผู้ป่วยจึงควรติดต่อรักษากับแพทย์อย่าได้ขาด
- โรคพาร์กินสันไม่ใช่โรคติดต่อ และไม่สามารถถ่ายทอดไปยังลูกหลานหรือญาติพี่น้องของผู้ป่วยได้ คนรอบข้างจึงไม่ต้องกลัวว่าจะติดโรคนี้จากผู้ป่วย แต่ในขณะเดียวกันก็ควรเอาใจใส่ดูแลผู้ป่วยอย่างใกล้ชิดสม่ำเสมอ แสดงถึงความเห็นอกเห็นใจ ให้กำลังใจผู้ป่วย และช่วยแก้ไขภาวะแทรกซ้อนหรืออาการผิดปกติ เช่น กินอาหารได้น้อยลง (ควรกระตุ้นและเตรียมอาหารที่ถูกปากมาให้ผู้ป่วยได้รับอย่างเพียงพอ), อาการท้องผูก (ควรให้ผู้ป่วยดื่มน้ำมาก กินผัก และผลไม้ให้มาก ๆ พาผู้ป่วยเดินหรือทำกายบริหารบ่อย ๆ หรือให้กินยาระบาย) เป็นต้น
- โรคพาร์กินสันเป็นคนละโรคกับโรคอัมพาตครึ่งซีก (Hemiplegia) แม้ว่าผู้ป่วยที่เป็นโรคนี้จะมีอาการแขนขาเกร็ง เคลื่อนไหวช้าคล้ายอัมพาต แต่ก็สามารถแยกออกจากโรคอัมพาตได้ เพราะผู้ป่วยที่เป็นโรคพาร์กินสันจะตรวจพบว่ากล้ามเนื้อมีเรี่ยวแรงเป็นปกติทุกส่วน
- ผู้ป่วยที่มีอาการกล้ามเนื้อส่วนใดส่วนหนึ่งอ่อนแรง หรือแขนขามีอาการชา (เข็มแทงไม่รู้สึกเจ็บ) มักจะเกิดจากสาเหตุอื่น ๆ มากกว่าโรคพาร์กินสัน
วิธีป้องกันโรคพาร์กินสัน
เนื่องจากยังไม่ทราบสาเหตุของการเกิดโรคที่ชัดเจน จึงไม่มีวิธีการป้องกันโรคได้ 100% แต่บางการศึกษาระบุว่า การรับประทานอาหารที่มีประโยชน์ให้ครบ 5 หมู่ในปริมาณที่เหมาะสม และจำกัดอาหารในกลุ่มผลิตภัณฑ์จากนม จำกัดอาหารกลุ่มไขมันและเนื้อแดง (เนื้อของสัตว์เลี้ยงลูกด้วยนม) รวมถึงการรับประทานผัก ผลให้ และธัญพืชให้มาก ๆ (เนื่องจากมีสารต้านอนุมูลอิสระสูง) อาจช่วยลดโอกาสในการเกิดหรือลดความรุนแรงจากอาการของโรคพาร์กินสันลงได้บ้าง
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “โรคพาร์กินสัน (Parkinson’s disease)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 641-645.
- ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล. “โรคพาร์กินสันกับผู้สูงอายุ”. (ศ.นพ.นิพนธ์ พวงวรินทร์). [ออนไลน์]. เข้าถึงได้จาก : www.si.mahidol.ac.th. [11 ม.ค. 2017].
- หาหมอดอทคอม. “โรคพาร์กินสัน (Parkinson’s disease)”. (พญ.สลิล ศิริอุดมภาส). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [18 ม.ค. 2017].
- Siamhealth. “โรคพาร์กินสัน Parkinson”. [ออนไลน์]. เข้าถึงได้จาก : www.siamhealth.net. [18 ม.ค. 2017].
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)