อยากมีลูก
การที่คู่สมรสจะมีลูกยากหรือง่ายนั้น มักจะเกี่ยวกับอายุของฝ่ายหญิงและความถี่ในการร่วมเพศ เมื่อมีอายุมากขึ้นและร่วมเพศน้อยลง โอกาสตั้งครรภ์ก็จะน้อยลงตามไปด้วย ยิ่งถ้าร่วมเพศไม่ตรงกับช่วงตกไข่ด้วยแล้วก็จะไม่ทำให้ตั้งครรภ์ได้ เพราะไข่ที่ตกแล้วจะอยู่ได้เพียง 24 ชั่วโมงเท่านั้น นอกจากนี้ถ้าฝ่ายหญิงมีโรคหรือความผิดปกติเกี่ยวกับมดลูก ท่อนำไข่ และรังไข่ เช่น เยื่อบุโพรงมดลูกเจริญผิดที่ เนื้องอกมดลูก ฯลฯ ก็จะยิ่งทำให้โอกาสมีลูกเองตามธรรมชาติลดลง
สำหรับฝ่ายชายนั้น อายุที่สูงขึ้นก็อาจจะมีผลต่อการมีลูกยากบ้างเล็กน้อย ถ้ามีโรคประจำตัว เช่น ความดันโลหิตสูง เบาหวาน โรคหัวใจ ฯลฯ ก็อาจมีผลต่อการแข็งตัวขององคชาตและความผิดปกติของการหลั่งอสุจิได้ หรือผู้ที่เคยเป็นคางทูมหรือลูกอัณฑะอักเสบก็อาจจะมีอสุจิน้อยลง โอกาสที่ภรรยาจะตั้งครรภ์ก็มีน้อยลง นอกจากนี้การที่ฝ่ายชายมักสูบบุหรี่และดื่มสุรา ก็จะมีผลต่อปริมาณอสุจิและความแข็งแรงของตัวอสุจิด้วย จึงทำให้มีลูกยากขึ้น ซึ่งตรงข้ามกับวัยรุ่นที่นอกจากจะไม่มีโรคประจำตัวแล้วยังมีเพศสัมพันธ์กันบ่อย ฝ่ายหญิงจึงมีโอกาสตั้งครรภ์ได้ง่ายมากทั้ง ๆ ที่ยังไม่พร้อม
วิธีการมีลูก
ในกรณีที่คุณมีภาวะมีบุตรยาก ให้อ่านคำแนะนำในการรักษาในหัวข้อถัดไปครับ แต่ถ้าหากเป็นกรณีที่ยังรอการตั้งครรภ์ตามธรรมชาติและคู่สมรสยังมีอายุไม่มาก ถ้าอยากมีลูกได้สมใจหวังก็ขอให้ปฏิบัติตามคำแนะนำเหล่านี้ครับ
- วางแผนมีลูกตั้งแต่อายุยังน้อย ผู้หญิงที่มีลูกดกส่วนใหญ่แล้วจะแต่งงานเร็ว ซึ่งตรงกันข้ามกับคู่ที่แต่งงานช้า โดยช่วงวัยที่เหมาะสมและมีโอกาสตั้งครรภ์ได้มาก คือ ช่วงอายุ 20-30 ปี เนื่องจากร่างกายมีความสมบูรณ์เต็มที่ ถ้าตั้งครรภ์ได้ก็จะมีโอกาสเกิดโรคแทรกซ้อนได้น้อยมาก
- ร่วมเพศให้ถูกวัน การมีเพศสัมพันธ์ในช่วงไข่ตกจะทำให้มีโอกาสตั้งครรภ์ได้มากที่สุด โดยปกติแล้วไข่จะตกในช่วงประมาณ 2 สัปดาห์ก่อนที่ประจำเดือนรอบใหม่จะมา ถ้าสตรีมีรอบเดือนมาสม่ำเสมอและมีรอบเดือนมาทุก ๆ 28 วันเสมอ วันไข่ตกก็อยู่ในช่วงวันที่ 14 ของรอบเดือน (นับวันที่ประจำเดือนมาวันแรกเป็นวันที่ 1 ของรอบเดือน) ดังนั้น ฝ่ายชายจึงสามารถเริ่มมีเพศสัมพันธ์ในช่วงก่อนวันตกไข่ได้ประมาณ 2 วัน คือ ตั้งแต่วันที่ 12 ของรอบเดือน เพราะอสุจิจะมีชีวิตรอผสมไข่อยู่ได้ประมาณ 2 วันก่อนการตกไข่ (มีคำแนะนำว่าให้มีเพศสัมพันธ์ในวันที่ 13, 15 และ 17 ของรอบเดือน เพราะเป็นช่วงวันไข่ตก โดยดักทั้งหน้า กลาง และหลังวันไข่ตก) ส่วนในกรณีที่มีรอบเดือนมาไม่สม่ำเสมอหรือมาค่อยตรงเวลา การคำนวณวันไข่ตกก็อาจจะเกิดความคลาดเคลื่อนได้ แต่เราก็มีวิธีหาวันตกไข่ได้อย่างแม่นยำหลากหลายวิธีด้วยกันครับ เช่น การตรวจวัดอุณหภูมิ, การตรวจมูกที่ปากมดลูก, การใช้ชุดตรวจการไข่, การตรวจน้ำลาย ฯลฯ สามารถอ่านเรื่อง “วันไข่ตก” เพิ่มเติมได้ที่บทความ 8 วิธีหาวันไข่ตก & คำนวณวันไข่ตก
- ความถี่ในการร่วมเพศ แม้ว่าการมีเพศสัมพันธ์ทุกวันจะช่วยเพิ่มโอกาสการตั้งครรภ์ได้จริง แต่ก็อาจจะเป็นการเพิ่มความเครียดและทำให้ปริมาณของอสุจิลดน้อยลงด้วย โดยทั่วไปจึงมีคำแนะนำให้มีเพศสัมพันธ์วันเว้นวันหรือ 2 วันครั้ง จะช่วยเพิ่มโอกาสในการตั้งครรภ์ได้มากกว่า เพราะอสุจิที่ปล่อยออกมาจะมีความสมบูรณ์แข็งแรงและแหวกว่ายเข้าไปได้ถึงปลายทาง เมื่อทราบดังนี้แล้วก็อย่าหักโหมมากเกินไปละครับ
- ท่วงท่าในการร่วมเพศ มีความเชื่อที่ว่าท่ามิชชันนารี (Missionary) หรือท่าที่ผู้หญิงนอนหงายอยู่ด้านล่าง ส่วนฝ่ายชายอยู่ด้านบน เป็นท่าที่สามารถมีลูกได้ง่ายที่สุด เนื่องจากฝ่ายชายสามารถสอดใส่เข้าไปได้ลึกและหลั่งน้ำอสุจิเข้าไปที่ปากมดลูกได้โดยตรง ทั้งยังเป็นท่าที่ฝ่ายหญิงได้พักผ่อนสบาย ๆ ไม่เกร็งตัว หลังมีเพศสัมพันธ์แนะนำให้ฝ่ายหญิงนอนหงายโดยเอาหมอนหนุนสะโพกให้ยกสูงขึ้นด้วย ค้างเอาไวอย่างน้อยประมาณ 10-15 นาที เพื่อช่วยให้อสุจิวิ่งไปผสมกับไข่ได้ดียิ่งขึ้น
- การถึงจุดสุดยอดของฝ่ายหญิง จะช่วยเพิ่มโอกาสในการตั้งครรภ์ให้มากขึ้น เพราะเมื่อฝ่ายหญิงถึงจุดสุดยอด จะมีการหลั่งน้ำเมือกที่ช่วยนำอสุจิให้ไปถึงไข่ได้ง่ายขึ้น อีกทั้งช่องคลอดยังมีการหดรัดตัวของกล้ามเนื้อในท้องน้อยหลายครั้ง จึงมีผลทำให้เกิดแรงดูดน้ำอสุจิเข้าไปในโพรงมดลูกได้มากขึ้นด้วย
- ควบคุมน้ำหนักให้อยู่ในเกณฑ์ปกติ ผู้หญิงที่มีน้ำหนักอยู่ในเกณฑ์ปกติ การตกไข่และระดับฮอร์โมนเพศจะสม่ำเสมอและมีโอกาสตั้งครรภ์ได้มากกว่าผู้ที่อ้วนหรือผอมมากเกินไป โดยมีงานวิจัยที่ระบุว่า การมีน้ำหนักตัวที่มากเกินไปจะใช้เวลาเป็น 2 เท่าของคนน้ำปกติจึงจะตั้งครรภ์ได้ แต่ถ้าผอมเกินไปก็จะใช้เวลามากถึง 4 เท่าของคนน้ำหนักปกติจึงจะสามารถตั้งครรภ์ได้ ส่วนในกลุ่มผู้ชายมีงานวิจัยที่พบว่า ผู้ที่อ้วนจะมีจำนวนอสุจิลดลง 22% และมีความเข้มข้นลดลง 24%
- ลดความเครียด ในกรณีของฝ่ายหญิง ความเครียดจะรบกวนการทำงานของฮอร์โมนในระบบสืบพันธุ์ ทำให้ฝ่ายหญิงประจำเดือนขาดหายไปหรือมีประจำเดือนผิดปกติ เกิดภาวะไม่ตกไข่ ทำให้ไข่เจริญเติบโตได้ไม่สมบูรณ์ และทำให้ไข่ที่ปฏิสนธิแล้วฝังตัวที่มดลูกได้ยากขึ้น ส่วนฝ่ายชายนั้นระดับฮอร์โมน Testosterone และจำนวนอสุจิลดต่ำลง มีการเสื่อมสมรรถภาพทางเพศ ดังนั้นในช่วงที่มีความเครียดการผลิตอสุจิและการตกไข่จะถูกยับยั้ง ส่งผลให้เกิดภาวะมีบุตรยากขึ้น แต่ในขณะเดียวกันถ้าสามารถบรรเทาอาการหรือผ่อนคลายความเครียดได้จะช่วยเพิ่มอัตราการตั้งครรภ์ให้สูงขึ้น
- งดสูบบุหรี่และดื่มแอลกอฮอล์ การดื่มแอลกอฮอล์ (เหล้า เบียร์ ไวน์ ฯลฯ) เป็นประจำจะลดโอกาสการมีลูกลงถึงร้อยละ 50 เพราะจะทำให้ปริมาณของอสุจิลดลง ไม่แข็งแรง เคลื่อนไหวไม่ดี หรือมีรูปร่างผิดปกติ ทั้งยังเป็นสาเหตุลดการดูดซึมสารอาหารที่จำเป็นต่อความแข็งแรงของอสุจิ อย่างธาตุสังกะสี ส่วนการสูบบุหรี่นั้นจะทำให้ฮอร์โมนผิดปกติ อสุจิมีจำนวนลดลง อสุจิไม่มีคุณภาพ และลดการตกไข่ของฝ่ายหญิง
- ดื่มกาแฟให้น้อยลง ในผู้ที่มีลูกยากควรจะได้รับคาเฟอีนต่ำกว่าวันละ 200-250 มิลลิกรัม หรือประมาณ 1 แก้วกาแฟ นอกจากนี้ยังมีงานวิจัยที่ระบุว่า การได้รับคาเฟอีนเกินกว่าวันละ 300 มิลลิกรัม จะเพิ่มโอกาสการแท้งบุตรได้
- ระวังอย่าให้บริเวณอัณฑะร้อน เช่น การอาบน้ำอุ่นหรือแช่น้ำร้อนเป็นเวลานาน ๆ, การนั่งมอเตอร์ไซค์ที่ตากแดดนาน ๆ, การใส่กางเกงในรัดแน่น, การใส่โทรศัพท์มือถือไว้ในกระเป๋ากางเกง ฯลฯ เพราะอัณฑะของฝ่ายชายจะผลิตอสุจิได้สูงสุดเมื่อมีอุณหภูมิเย็นกว่าอุณหภูมิร่างกายปกติ และจะสร้างอสุจิได้น้อยลงเมื่ออยู่ในภาวะที่ร้อนอบอ้าว
- หลีกเลี่ยงการใช้เจลหล่อลื่นในขณะร่วมเพศ การใช้เจลหล่อลื่นที่มีขายอยู่ทั่วไป อาจสามารถลดการเคลื่อนไหวของอสุจิลงร้อยละ 60-100 จึงทำให้มีโอกาสตั้งครรภ์ได้น้อยลง
- ปัจจัยอื่น ๆ เช่น การออกกำลังกายเป็นประจำเพื่อสุขภาพที่แข็งแรง, อยู่ในสภาพแวดล้อมที่ดีและเหมาะสม, รับประทานอาหารให้ครบ 5 หมู่, ระวังไม่ให้ขาดสารอาหาร (ที่คนไทยขาดกันมากก็คือ ธาตุเหล็ก, ไอโอดีน, วิตามินดี) และควรทานโฟลิคทุกวันก่อนคิดที่จะมีลูกอย่างน้อย 6 เดือน เพื่อช่วยป้องกันไม่ให้เด็กในครรภ์พิการ, กินกรด-ด่างอย่างสมดุล เช่น ถ้ากินเนื้อ (กรด) มากเกินไป ก็ให้กินอาหารที่มีด่างเสริม เช่น ผักใบเขียว นมจืดไขมันต่ำ, ระวังสารเคมีที่พิษ เช่น สารตะกั่ว ควันเสีย ยาฆ่าแมลง ฯลฯ
ภาวะมีบุตรยาก
ภาวะมีบุตรยาก (Infertility) คือ ภาวะที่คู่สมรสไม่สามารถตั้งครรภ์ได้หลังจากพยายามมีเพศสัมพันธ์อย่างสม่ำเสมออย่างน้อยสัปดาห์ละ 2-3 วัน โดยไม่ได้คุมกำเนิดมาแล้วอย่างน้อย 1 ปี แต่นั่นไม่ได้หมายความว่าจะต้องรอให้ครบ 1 ปีก่อนนะครับแล้วจึงค่อยมาพบแพทย์ เพราะในความเป็นจริงนั้นบางคู่ก็ทราบกันดีอยู่แล้วว่าตนเองมีปัจจัยต่าง ๆ ที่อาจส่งผลให้มีลูกได้ยาก เช่น ฝ่ายหญิงมีสุขภาพไม่แข็งแรง มีอายุมากกว่า 35 ปี มีรอบเดือนไม่สม่ำเสมอ มีประวัติเคยผ่าตัดหรือมีการอักเสบในช่องท้องมาก่อน หรือในฝ่ายที่รู้ตัวว่ามีสุขภาพไม่แข็ง เคยมีอุบัติเหตุหรือมีการติดเชื้อรุนแรงที่อวัยวะเพศมาก่อน ฯลฯ คุณก็สามารถมาพบแพทย์เพื่อขอรับการปรึกษาได้ก่อน 1 ปีครับ
ทั้งนี้ภาวะมีบุตรยากไม่ขึ้นอยู่กับว่าเป็นคนเชื้อชาติใด ไม่ว่าจะเป็นไทย จีน อินเดีย หรือยุโรปก็ตาม ก็พบภาวะมีบุตรยากได้ทั้งนั้น โดยที่ผ่านมานั้นได้มีการศึกษามากมายที่พบว่า “การมีลูกยากนั้นจะเกิดขึ้นจากฝ่ายหญิงมากกว่าประมาณ 40-50% ในขณะที่ฝ่ายชายจะพบได้น้อยกว่าประมาณ 25-30% และเกิดทั้งจากฝ่ายชายและฝ่ายหญิงร่วมกัน 20% ส่วนที่เหลืออีกประมาณ 15% จะเป็นกรณีที่ตรวจไม่พบเจอสาเหตุทั้งจากฝ่ายชายและฝ่ายหญิงด้วยวิธีการตรวจพื้นฐาน” ดังนั้นการประเมินภาวะมีบุตรยากจึงจำเป็นต้องประเมินจากทั้งสองฝ่าย ไม่ว่าจะในกรณีใดก็ตาม เพราะอาจมีความผิดปกติเกิดขึ้นทั้ง 2 ฝ่ายเลยก็ได้ แต่โดยเฉลี่ยแล้วมักจะพบผู้มีภาวะมีบุตรยากได้ประมาณ 10-15% ของคู่สมรสทั้งหมดหรือของประชากรที่อยู่ในวัยเจริญพันธุ์ (ปกติแล้วการมีเพศสัมพันธ์อย่างน้อย 2-3 ครั้งต่อสัปดาห์ หากไม่มีการคุมกำเนิด จะมีโอกาสตั้งครรภ์ได้ประมาณ 50% ภายในเวลา 5 เดือน และการตั้งครรภ์จะเพิ่มขึ้นเป็น 80-90% ในเวลา 1 ปี) ทั้งนี้ภาวะการมีบุตรยากจะแบ่งออกเป็น 2 ประเภท ดังนี้
- ภาวะมีบุตรยากชนิดปฐมภูมิ (Primary infertility) หมายถึง คู่สมรสยังไม่เคยมีบุตรมาก่อน
- ภาวะมีบุตรยากชนิดทุติยภูมิ (Secondary infertility) หมายถึง คู่สมรสเคยมีบุตรหรือเคยตั้งครรภ์มาก่อน แต่ไม่สามารถตั้งครรภ์ได้อีก

การปฏิสนธิระหว่างอสุจิกับไข่จะเกิดขึ้นได้จะต้องอาศัยปัจจัยหลายอย่าง เช่น ฝ่ายชายต้องมีเชื้ออสุจิที่แข็งแรง เคลื่อนไหวได้ดี และมีจำนวนมากพอ ส่วนฝ่ายหญิงจะต้องมีไข่ซึ่งเกิดจากรังไข่ที่ทำงานได้อย่างสมบูรณ์ทั้งก่อนและหลังไข่ตก การตกไข่จะต้องเกิดขึ้นอย่างสม่ำเสมอ ท่อนำไข่จะต้องมีความสมบูรณ์ เมื่อเชื้ออสุจิพบกับไข่ที่ท่อนำไข่ ตัวอ่อนที่ได้รับการผสมจะใช้เวลาเดินทางไปตามท่อนำไข่เข้าไปถึงโพรงมดลูกประมาณ 5-7 วัน ต่อจากนั้นจะมีการฝังตัวในเยื่อบุโพรงมดลูกในวันที่ 7-9 ปัจจัยอื่น ๆ ที่เกี่ยวข้องกับการฝังตัวจึงมีความสำคัญไม่แพ้กัน เช่น มูกที่ปากมดลูกต้องมีปริมาณที่พอเหมาะและมีคุณภาพดี, ปากมดลูก โพรงมดลูก และท่อนำไข่ จะต้องไม่มีพยาธิหรือมีสภาพที่เป็นตัวขัดขวางต่อการเดินทางของตัวอ่อน เช่นเดียวกับสภาพภายในมดลูก จะต้องไม่มีเนื้อเยื่องอกมดลูก เยื่อบุโพรงมดลูกจะต้องสมบูรณ์แข็งแรง มีความหนาพอที่จะรองรับการฝังตัวและการเจริญเติบโตของตัวอ่อนได้
สาเหตุของภาวะมีบุตรยาก
สาเหตุของการมีบุตรยากนั้นสามารถเกิดได้ทั้งฝ่ายกับชายหรือฝ่ายกับหญิงเพียงฝ่ายเดียวหรือเกิดจากทั้ง 2 ฝ่ายร่วมกันก็ได้ (คู่สมรสจำนวนไม่น้อยที่สาเหตุการมีบุตรยากมาจากความผิดปกติของทั้ง 2 ฝ่ายร่วมกัน) หรืออาจตรวจไม่พบสาเหตุความผิดปกติใด ๆ เลยก็มี
- สาเหตุจากฝ่ายหญิง : คู่สมรสบางคู่นั้นพบว่าฝ่ายหญิงมีความผิดปกติในอวัยวะสืบพันธุ์ เช่น รังไข่ทำงานไม่ได้ตามปกติและสามารถตกไข่ได้, มีความผิดปกติของฮอร์โมนในร่างกายที่ส่งผลต่อการตกไข่, ท่อรังไข่อุดตัน, มีเนื้องอกของมดลูกขนาดใหญ่หรืออยู่ในโพรงมดลูก, มีซีสต์หรือเนื้องอกของรังไข่, มีภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ หรือมีพังผืดที่เกิดขึ้นในช่องเชิงกรานหรือที่ปีกมดลูก เป็นต้น ส่วนสาเหตุอื่น ๆ ที่มีผลทำให้มีลูกได้ยาก คือ มีอายุมากเกินไป สูบบุหรี่เป็นประจำ ฯลฯ (จากสถิติพบว่าสาเหตุการมีบุตรยากในฝ่ายหญิงมาจาก การอุดตันของท่อนำไข่ และ/หรือมีความผิดปกติของเยื่อบุช่องท้องประมาณ 35%, เยื่อบุโพรงมดลูกเจริญผิดที่ 35%, การตกไข่ผิดปกติหรือไม่สม่ำเสมอ 25%)
- สาเหตุจากฝ่ายชาย : ในบางคู่สาเหตุการมีบุตรยากอาจเกิดขึ้นกับฝ่ายได้เช่นกัน เช่น ฝ่ายชายมีอวัยวะสืบพันธุ์ผิดปกติมาแต่กำหนดจนไม่สามารถมีเพศสัมพันธ์ได้, ฝ่ายชายมีพันธุกรรมที่ผิดปกติเกี่ยวกับโครโมโซมหรือยีนที่ทำให้ไม่สามารถสร้างเชื้ออสุจิได้หรือสร้างได้น้อยกว่าปกติ เช่น เชื้ออสุจิมีปริมาณน้อย เชื้ออสุจิอ่อนแอ เชื้ออสุจิมีรูปร่างผิดปกติ หรือแม้แต่เป็นหมัน (ตรวจไม่พบเชื้ออสุจิในน้ำอสุจิ), ฝ่ายชายได้รับสารเคมีบางชนิดเป็นประจำ เช่น ยาฆ่าแมลง สารตะกั่ว สารประกอบเบนซีน รวมถึงการใช้ยาบางชนิด, มีโรคประจำตัวบางอย่างที่ส่งผลต่อภาวะเจริญพันธุ์ เช่น เบาหวาน หรือเป็นโรคคางทูมตั้งแต่ในวัยเด็ก, เป็นผู้สูบบุหรี่และดื่มแอลกอฮอล์เป็นประจำ, เคยได้รับอุบัติเหตุมาก่อน เป็นต้น
- ไม่ทราบสาเหตุ : นอกจากที่กล่าวมาแล้ว ยังพบว่ามีคู่สมรสที่จัดเป็นกลุ่มที่มีบุตรยากโดยไม่ทราบสาเหตุอีกจำนวนหนึ่ง คือ ประมาณ 15-20% ที่แม้จะตรวจวินิจฉัยด้วยเทคโนโลยีต่าง ๆ แล้วก็ยังไม่พบความผิดปกติใด ๆ ซึ่งเป็นปัญหาจากความสามารถในการเจริญพันธุ์ต่ำเองและมักจำเป็นต้องให้การรักษาเพื่อช่วยให้เกิดการตั้งครรภ์ได้ ดังนั้น ถ้าคุณไม่แน่ใจว่าตนเองอยู่ในภาวะมีบุตรยากหรือไม่ แนะนำให้ไปพบสูตนรีแพทย์ครับ ในเบื้องต้นแพทย์จะทำการซักประวัติและทำการตรวจร่างกายจากทั้งสองฝ่าย รวมทั้งการตรวจภายในของฝ่ายหญิงด้วยว่ามีความผิดปกติอะไรหรือไม่ จากนั้นแพทย์จะทำการตรวจทางห้องปฏิบัติการเพื่อหาสาเหตุเพิ่มเติมอีกครั้ง
หมายเหตุ : 25% ของคู่สมรสที่มีบุตรยากมักมีสาเหตุมากกว่าหนึ่งอย่างขึ้นไป
การตรวจวินิจฉัยภาวะการบุตรยาก
แพทย์ผู้ทำการรักษาจะทำการวินิจฉัยทั้งจากฝ่ายชายและฝ่ายหญิงโดยการซักถามประวัติทางการแพทย์เพื่อหาสาเหตุเบื้องต้นก่อน จากนั้นแพทย์จะทำการตรวจร่างกายเพิ่มเติมและตรวจภายในของฝ่ายหญิง แล้วส่งตรวจวินิจฉัยเพิ่มเติมเพื่อสาเหตุของการเกิดภาวะมีบุตรยาก โดยสามารถจำแนกการส่งตรวจได้ดังนี้
การประเมินภาวะมีบุตรยากในฝ่ายชาย
ภาวะมีบุตรยากของฝ่ายนั้นมีหลากหลาย และอาจมีบางกรณีที่หาสาเหตุชัดเจนไม่ได้ อย่างไรก็ตามการรักษาภาวะมีบุตรยากของฝ่ายนั้นก็สามารถทำให้สำเร็จได้ แม้ในกรณีที่หาสาเหตุไม่ได้ก็ตาม โดยสิ่งที่แพทย์จะตรวจนั้นมีดังนี้
- ประวัติและการตรวจร่างกาย อาจช่วยบอกความผิดปกติที่เป็นสาเหตุได้ เช่น ประวัติการติดเชื้อหรือโรคติดต่อทางเพศสัมพันธ์, เนื้องอกในอัณฑะ, ประวัตการผ่าตัด, กิจกรรมทางเพศ, การใช้ยา, การใช้หรือการสัมผัสสารบางชนิด เช่น แอลกอฮอล์ บุหรี่ รังสี สารสเตียรอยด์ การทำเคมีบำบัด และสารเคมีที่เป็นพิษ เป็นต้น ซึ่งเหล่านี้จะเป็นประโยชน์ในการวินิจฉัย รวมถึงการดูองค์ประกอบอื่นเช่น ขนาดของลูกอัณฑะ, ความผิดปกติทางร่างกายบางอย่าง (เช่น เส้นเลือดขอดที่อัณฑะ), การพัฒนาของลักษณะทางเพศ เป็นต้น
- ตรวจน้ำอสุจิ หัวใจสำคัญในการประเมินภาวะมีบุตรยากในฝ่ายชายคือการตรวจวิเคราะห์น้ำอสุจิหรือนับจำนวนอสุจิด้วยกล้องจุลทรรศน์ ซึ่งการตรวจนี้จะทำให้ทราบถึงคุณภาพและปริมาณโดยรวมของน้ำเชื้อ จำนวนอสุจิ รูปร่างและการเคลื่อนไหวของอสุจิ ก่อนการตรวจฝ่ายชายควรงดการมีเพศสัมพันธ์หรือสำเร็จความใคร่ก่อนการเก็บตัวอย่างน้ำเชื้ออสุจิประมาณ 2-7 วัน หากผลการวิเคราะห์พบว่าอสุจิมีความผิดปกติ แพทย์มักจะมีการขอตัวอย่างน้ำอสุจิเพิ่มเติมเพื่อตรวจซ้ำอีกครั้งในอีก 1-2 สัปดาห์ถัดไป
- การตรวจเลือด โดยปกติแล้วแพทย์จะขอตรวจเลือดถ้าสงสัยว่าปัญหาที่เกิดขึ้นมาจากฮอร์โมน (จะตรวจเมื่อพบความผิดปกติของน้ำเชื้อ) และตรวจโรคติดต่อทางเพศสัมพันธ์
- การทดสอบทางพันธุกรรม ในรายที่แพทย์สงสัยก็อาจจะทำการตรวจสอบเลือดอย่างเฉพาะเจาจง เพราะบางกรณีปัญหาการมีบุตรยากอาจเกิดจากการขาดหายไปหรือความผิดปกติของโครโมโซมเพศชาย (Y) ผู้ชายบางคนอาจสืบทอดยีนที่เกี่ยวข้องกับโรค Cystic fibrosis ซึ่งทำให้เกิดภาวะมีบุตรยากเนื่องจากจำนวนตัวอสุจิต่ำกว่าเกณฑ์ ในกรณีแพทย์จะต้องหารือกับคู่สมรสถึงความเป็นไปได้และผลที่จะตามมาจากพันธุกรรมที่อาจถ่ายทอดไปถึงลูกได้
- การตรวจอื่น ๆ ถ้าแพทย์สงสัยว่ามีการอุดตันในส่วนของท่อส่งอสุจิ ก็อาจจะมีการตรวจอัลตราซาวนด์ผ่านช่องทวารหนัก ซึ่งการอุดตันนี้อาจเป็นมาตั้งแต่กำเนิดหรือเกิดขึ้นจากการอักเสบติดเชื้อในภายหลังก็ได้ หรือในกรณีที่มีอสุจิต่ำกว่าเกณฑ์หรือไม่มีเลย แพทย์อาจแนะนำให้ตรวจชิ้นเนื้ออัณฑะเพื่อวิเคราะห์น้ำอสุจิ (ทำในห้องผ่าตัดโดยใช้ยาดมสลบ) และอาจนำเซลล์อสุจิไปแช่แข็งเพื่อใช้ในการทำเด็กหลอดแก้วต่อไป
การประเมินภาวะมีบุตรยากในฝ่ายหญิง
ในปัจจุบันมีวิธีการตรวจมากมายที่ช่วยประเมินภาวะมีบุตรยากของฝ่ายหญิงได้ ซึ่งในแต่ละรายอาจใช้วิธีการตรวจและการตรวจพิเศษแตกต่างกันออกไปตามความเหมาะสมและอาจไม่จำเป็นต้องตรวจทั้งหมดครบทุกวิธีก็ได้ โดยสิ่งที่แพทย์จะตรวจนั้นมีดังนี้ครับ
- ประวัติทางการแพทย์ หรือประวัติสุขภาพที่ผ่านมาก็อาจช่วยให้ทราบถึงสาเหตุของภาวะมีบุตรยาก โดยแพทย์จะถามเกี่ยวกับความผิดปกติของรอบเดือน, การเปลี่ยนแปลงของลักษณะทางเพศในช่วงวัยรุ่น, อาการปวดท้องน้อยเวลามีประจำเดือน ประวัติการอักเสบในอุ้งเชิงกราน, ประวัติทางเพศหรือการเจ็บป่วยจากการติดโรคทางเพศสัมพันธ์, การสัมผัสสารบางชนิด เช่น สารสเตียรอยด์ ทำเคมีบำบัด ฉายรังสี ดื่มแอลกอฮอล์ และสารเคมีที่เป็นพิษ รวมทั้งประวัติเกี่ยวกับการมีบุตรที่ผ่านมา
- ตรวจร่างกายทั่วไปและตรวจภายใน จะบอกได้ถึงความไม่สมดุลของฮอร์โมนในร่างกาย ส่วนการตรวจภายในจะทำให้ทราบถึงความผิดปกติของอวัยวะระบบสืบพันธุ์ภายในได้
- ตรวจเลือด จะบอกได้ว่าระดับฮอร์โมนต่าง ๆ อย่างฮอร์โมน FSH (Follicle-stimulating hormone), ฮอร์โมน TSH เพื่อดูการทำงานของต่อมไทรอยด์ และฮอร์โมนโปรแลกติน (Prolactin) เพื่อให้แน่ใจว่าไม่มีเนื้องอกที่ต่อมใต้สมอง
- ประเมินการตกไข่ ภาวะการตกไข่ที่ผิดปกติอาจตรวจพบได้จากประวัติประจำเดือน อุณหภูมิของร่างกาย หรือระดับฮอร์โมนที่ผิดปกติ เช่น การตรวจระดับฮอร์โมน LH ก่อนการตกไข่ หรือฮอร์โมนโปรเจสเตอโรนในช่วงครึ่งหลังของรอบประจำเดือน
- อัลตราซาวนด์บริเวณอุ้งเชิงกราน (ผ่านทางช่องคลอด) วิธีนี้จะเผยให้เห็นภาพของมดลูกและรังไข่ได้ชัดเจนกว่าการอัลตราซาวนด์ผ่านหน้าท้อง โดยจะสามารถตรวจวัดขนาดหรือรูปร่างของมดลูกและรังไข่ได้ รวมไปถึงความปกติต่าง ๆ เช่น เนื้องอก ถุงน้ำในรังไข่ เป็นต้น หากตรวจพบความผิดปกติอาจจะต้องมีการขอตรวจเพิ่มเติมด้วย
- การฉีดสีเพื่อดูท่อนำไข่และมดลูก (Hysterosalpingogram – HSG) เป็นการใช้สายยางขนาดเล็กสอดผ่านปากมดลูกเข้าไปยังโพรงมดลูกและฉีดน้ำที่สามารถมองเห็นได้จากการเอกซเรย์เข้าไปในโพรงมดลูกและท่อนำไข่ เพื่อให้เห็นโครงสร้างของโพรงมดลูกและท่อนำไข่ ถ้ามดลูกที่มีรูปร่างผิดปกติหรือมีการตันของท่อนำไข่จะสามารถตรวจพบได้ด้วยวิธีนี้จากการเอกซเรย์ สามารถทำได้โดยไม่ต้องวางยาสลบ ส่วนใหญ่จะมีอาการปวดท้องน้อยในระดับปานกลางถึงมาก (ในขณะฉีดน้ำเข้าไปในโพรงมดลูก) แต่อาการจะดีขึ้นภายใน 10 นาที
- การส่องกล้องตรวจโพรงมดลูก (Hysteroscopy) เป็นการสอดท่อขนาดเล็กผ่านปากมดลูกเข้าไปยังโพรงมดลูก แล้วจะมีการฉีดอากาศหรือของเหลวเข้าไปในขยายโพรงมดลูก เพื่อตรวจดูเยื่อบุโพรงมดลูกและท่อนำไข่ เป็นวิธีที่มักใช้ในรายที่คิดว่ามีความผิดปกติของมดลูกหลังจากซักประวัติ ฉีดสี และตรวจอัลตราซาวนด์แล้ว
- การผ่าตัดผ่านกล้องทางหน้าท้อง (Laparoscopy) เป็นการใช้ท่อขนาดเล็กสอดผ่านแผลขนาดเล็กที่บริเวณหน้าท้อง เพื่อตรวจดูอวัยวะภายในช่องท้องและอุ้งเชิงกรานโดยเฉพาะมดลูก รังไข่ และท่อนำไข่ การผ่าตัดผ่านกล้องนี้จะสามารถตรวจพบความผิดปกติและการอุดตันของท่อนำไข่ เยื่อบุโพรงมดลูกเจริญผิดที่ และความผิดปกติของอวัยวะในอุ้งเชิงกรานได้ อย่างไรก็ตาม การผ่าตัดผ่านกล้องนี้ไม่ใช่การตรวจทั่วไปของภาวะมีบุตรยาก แต่จะทำเฉพาะในกรณีที่มีความจำเป็นเท่านั้น
- ทดสอบทางพันธุกรรม แพทย์จะแนะนำให้ตรวจเมื่อสงสัยว่าความผิดปกติของโครโมโซมเป็นสาเหตุทำให้มีบุตรยาก ซึ่งการตรวจจะใช้เลือดปริมาณเพียงเล็กน้อย ส่งเข้าห้องปฏิบัติการในการวิเคราะห์ ถ้าพบความผิดปกติ แพทย์จะหารือถึงความเป็นไปได้และประเมินผลที่จะตามมาของกรรมพันธุ์ที่จะถูกส่งต่อไปยังลูก
เมื่อทำการตรวจเรียบร้อยแล้ว แพทย์จะสามารถทราบถึงสาเหตุของการมีบุตรยากได้ และจะทำการรักษาโดยเริ่มจากการแก้ไขที่สาเหตุนั้นก่อน ในกรณีที่รักษาหรือผ่าตัดแก้ไขสำเร็จ คู่สมรสจะสามารถมีบุตรได้เองตามธรรมชาติ แต่หากแก้ไขแล้วยังไม่ประสบความสำเร็จในการตั้งครรภ์ หรือในกรณีที่ฝ่ายหญิงมีอายุมากเกินไปจนไม่สามารถตั้งครรภ์ได้ แพทย์ก็อาจจำเป็นต้องใช้วิธีการเพิ่มโอกาสการตั้งครรภ์อย่างการใช้เทคโนโลยีช่วยการเจริญพันธุ์ต่อไป
วิธีรักษาภาวะมีบุตรยาก
- ดูแลสุขภาพตนเอง การดูแลสุขภาพของคู่สมรสทั้ง 2 ฝ่ายเป็นสิ่งสำคัญเบื้องต้นที่ควรจะทำก่อนการรักษาภาวะมีบุตรยาก เนื่องจากการดูและสุขภาพและการปรับเปลี่ยนพฤติกรรมบางอย่างก็สามารถช่วยเพิ่มโอกาสการมีบุตรได้ โดยพบว่าคู่สมรสส่วนหนึ่งที่ทำการปรับเปลี่ยนพฤติกรรมดังกล่าวแล้วสามารถตั้งครรภ์ได้เองโดยไม่ต้องได้รับการรักษาจากแพทย์หรือใช้เทคโนโลยีช่วยการเจริญพันธุ์แต่อย่างใด สำหรับการดูแลตนเองในเบื้องต้นที่คุณสามารถทำได้ก็คือ การออกกำลังกายอย่างสม่ำเสมออย่างน้อยครั้งละ 30 นาที สัปดาห์ละ 3 ครั้ง, รับประทานอาหารที่มีประโยชน์ให้ครบถ้วนทุก 5 หมู่, นอนหลับพักผ่อนให้พออย่างน้อยวันละ 6-8 ชั่วโมง, ควบคุมน้ำหนักให้อยู่ในเกณฑ์มาตรฐาน, ลดปัจจัยที่ส่งผลให้เกิดความเครียด, งดสูบบุหรี่และดื่มแอลกอฮอล์ ฯลฯ ซึ่งการปฏิบัติดังกล่าวจะช่วยให้การสร้างและการหลั่งฮอร์โมนเพศที่ทำหน้าที่ควบคุมการตกไข่และการสร้างเซลล์สืบพันธุ์ทำงานได้อย่างเป็นปกติมากขึ้นและทำให้อสุจิแข็งแรง นอกจากนี้ยังควรหลีกเลี่ยงสารพิษและสารเคมีต่าง ๆ เช่น สารตะกั่ว เพราะสารเหล่านี้อาจส่งผลต่อทั้งการทำงานของรังไข่และอัณฑะ ทำให้เซลล์สืบพันธุ์ทำงานผิดปกติได้
- การรักษาเบื้องต้นเมื่อพบแพทย์ ในเบื้องต้นแพทย์จะทำการรักษาไปตามสาเหตุที่ตรวจพบ เช่น การผ่าตัดแก้ไขความผิดปกติปกติของท่อนำไข่ การผ่าตัดแก้หมันที่เคยทำไว้ การผ่าตัดรักษาโรคถุงน้ำรังไข่ (PCOS) หรือโรคเยื่อบุโพรงมดลูกเจริญผิดที่ อย่างไรก็ตามการรักษาด้วยวิธีกล่าว พบว่าคู่สมรสจำนวนไม่น้อย ไม่อาจมีการตั้งครรภ์เกิดขึ้นได้อีกในภายหลังการรักษา เนื่องจากการตั้งครรภ์นั้นยังมีความจำเป็นต้องอาศัยปัจจัยทางธรรมชาติอื่น ๆ อีกมาก รวมทั้งความผิดปกติบางอย่างก็ไม่สามารถแก้ไขได้ เช่น ภาวะเชื้ออสุจิผิดปกติในฝ่ายชาย
- ใช้เทคโนโลยีช่วยการเจริญพันธุ์ จากสาเหตุดังกล่าวที่คู่สมรสจำนวนไม่น้อยที่ได้รับการรักษาแล้วแต่ก็ยังไม่อาจตั้งครรภ์ได้ จึงทำให้ในปัจจุบันได้มีการพัฒนาแนวทางการรักษาแบบใหม่ คือ การใช้เทคโนโลยีช่วยการเจริญพันธุ์มาช่วยให้เกิดการตั้งครรภ์ เนื่องจากวิธีเหล่านี้ส่วนหนึ่งไม่ได้พึ่งพากระบวนการทางธรรมชาติ แต่เป็นการนำเอาเซลล์สืบพันธุ์ของทั้งสองฝ่ายมาเลี้ยงภายนอกร่างกาย ให้ผสมเป็นตัวอ่อน ก่อนที่จะใส่กลับเข้าไปในโพรงมดลูกของฝ่ายหญิง เพื่อให้มีการตั้งครรภ์เกิดขึ้น จึงไม่จำเป็นต้องแก้ไขความผิดปกติที่เป็นสาเหตุบางอย่างได้ เช่น ท่อรังไข่ตัน เชื้ออสุจิผิดปกติ เป็นต้น โดยการใช้เทคโนโลยีช่วยการเจริญพันธุ์มีดังนี้
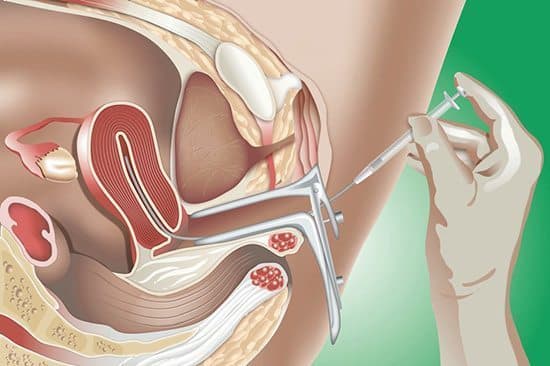
- การผสมเทียม หรือ การฉีดอสุจิเข้าสู่โพรงมดลูกโดยตรง (Intra-Uterine Insemination – IUI) คือ การนำเชื้ออสุจิที่ได้จากการเตรียมและการคัดเชื้อ (คัดเอาตัวที่ดี) มาฉีดเข้าไปภายในโพรงมดลูกของสตรีในช่วงที่มีการตกไข่ เพื่อหวังจะให้มีการตั้งครรภ์เกิดขึ้น เป็นวิธีที่มีค่าใช้จ่ายไม่แพงนัก เหมาะกับผู้หญิงที่ไม่มีปัญหาท่อนำไข่ตัน ในผู้หญิงที่มีอายุไม่มากนักภายหลังการผสมเทียมแล้วจะมีโอกาสตั้งครรภ์ได้ประมาณ 15-20% และมักจะประสบความสำเร็จภายใน 3-6 รอบเดือนของการรักษา ส่วนในคนที่มีอายุ 35-40 ปีขึ้นไป โอกาสในการตั้งครรภ์ก็จะลดลงเหลือประมาณ 10%

- การทำกิ๊ฟท์ (Gamete Intrafallopian Transfer – GIFT) ในขั้นตอนแรกแพทย์จะทำการกระตุ้นไข่ จนเมื่อถึงวันไข่ตก แพทย์จะทำการเก็บอสุจินำมาผสมกับไข่ แล้วใส่เข้าในหลอดเล็ก ๆ ใส่กลับเข้าไปในท่อนำไข่ของฝ่ายหญิง เพื่อช่วยเพิ่มโอกาสในการปฏิสนธิที่บริเวณท่อนำไข่ ไข่ที่ผสมแล้วจะเจริญเติบโตเป็นตัวอ่อนและเดินทางเข้าไปฝังตัวในโพรงมดลูก ดังนั้นฝ่ายหญิงจึงต้องมีท่อนำไข่ที่ปกติอย่างน้อย 1 ข้าง ภายหลังจากการทำกิ๊ฟท์จะมีอัตราการตั้งครรภ์ได้ครั้งละประมาณ 20-30% ขึ้นอยู่ความแข็งแรงของเชื้ออสุจิ ความผิดปกติภายในอุ้งเชิงกรานของฝ่ายหญิง และอายุของฝ่ายหญิงเป็นสำคัญ ถ้าอายุน้อยก็จะได้ผลการรักษาดีกว่าผู้ที่อายุมาก แต่ในปัจจุบันการทำกิ๊ฟท์มีความนิยมลดลง เนื่องจากมีขั้นตอนการทำที่ยุ่งยาก สามารถเกิดภาวะแทรกซ้อน เช่น เกิดการติดเชื้อได้มากกว่าการทำเด็กหลอดแก้ว (IVF) และมีโอกาสตั้งครรภ์ได้น้อยกว่าการทำเด็กหลอดแก้ว
- การทำซิฟท์ (Zygote Intrafallopian Transfer – ZIFT) วิธีนี้จะคล้าย ๆ กับการทำกิ๊ฟท์ แต่จะต่างกันตรงที่เมื่อนำอสุจิมาผสมกับไข่แล้ว จะนำไปเพาะเลี้ยงในห้องปฏิบัติการจนเกิดการปฏิสนธิตัวอ่อนในระยะที่เรียกว่า Zygote ก่อน แล้วจึงค่อยใส่กลับเข้าไปในบริเวณท่อนำไข่ ซึ่งการทำซิฟท์นี้จะต้องมีการเจาะผนังหน้าท้องเพื่อนำไข่และอสุจิใส่เข้าไปในท่อนำไข่ด้วย จึงทำให้ไม่เป็นที่นิยมใช้กันนักในปัจจุบัน
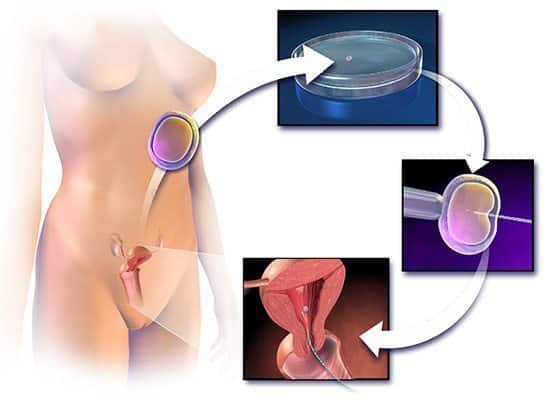
- การทำเด็กหลอดแก้ว หรือ การปฏิสนธินอกร่างกาย (In Vitro Fertilization: IVF) เป็นวิธีที่นิยมใช้กันมากในปัจจุบัน คือ แพทย์จะทำการเก็บไข่ผ่านทางช่องคลอดและนำมาผสมกับอสุจิในจานทดลองเพื่อให้เกิดการปฏิสนธิภายนอกร่างกายในห้องปฏิบัติการจนมีการเจริญเติบโตเป็นตัวอ่อน แล้วจึงทำการย้ายตัวอ่อนเข้าไปในโพรงมดลูกของฝ่ายหญิง วิธีนี้ไม่จำเป็นต้องใช้การเจาะผนังหน้าท้อง โดยผู้หญิงที่มีอายุต่ำกว่า 38 ปี ภายหลังการรักษาพบว่าจะมีโอกาสสำเร็จทำให้ตั้งครรภ์ได้ประมาณ 30-50% ส่วนในคนที่มีอายุมากกว่า 38 ปีขึ้นไป จะมีโอกาสตั้งครรภ์ได้ต่ำกว่า 30% แต่การเลือกใช้วิธีการทำเด็กหลอดแก้วจะพิจารณาทำกันในรายที่ฝ่ายชายมีเชื้ออสุจิคุณภาพไม่ดีหรือมีเชื้ออสุจิต่ำมาก, คู่สมรสที่ล้มเหลวจากการผสมเทียม, ฝ่ายหญิงที่มีความผิดปกติของท่อนำไข่ทั้ง 2 ข้าง หรือมีพังผืดในอุ้งเชิงกราน แพทย์ผู้ทำการรักษาจะพิจารณาทำการฉีดอสุจิเข้าสู่เซลล์ของฟองไข่โดยตรง (ICSI) ซึ่งจะช่วยเพิ่มโอกาสของการตั้งครรภ์มากขึ้น

- การทำอิ๊กซี่ (Intracytoplasmic Sperm Injection – ICSI) จะเป็นการฉีดอสุจิเข้าไปในเซลล์ไข่ ซึ่งเป็นขั้นตอนหนึ่งของการทำเด็กหลอดแก้ว (IVF) จะใช้ในกรณีที่ฝ่ายชายมีอสุจิคุณภาพไม่ดีและไม่สามารถปฏิสนธิกับไข่ได้ ส่วนในกรณีที่ฝ่ายชายมีเชื้ออสุจิต่ำมากหรือไม่มีเชื้ออสุจิอยู่ในน้ำเชื้อเลย ก็จะมีวิธีการนำเอาเชื้ออสุจิออกมาจากลูกอัณฑะหรือหลอดอสุจิเพื่อมาใช้ในขั้นตอนการทำอิ๊กซี่ (ICSI) ต่อได้ เช่น PESA (Percutaneous Epididymal Sperm Aspiration), MESA (Microsurgical Epididymal Sperm Aspiration) หรือ TESE (Testicular Biopsy Sperm Extraction)
- การผสมเทียม หรือ การฉีดอสุจิเข้าสู่โพรงมดลูกโดยตรง (Intra-Uterine Insemination – IUI) คือ การนำเชื้ออสุจิที่ได้จากการเตรียมและการคัดเชื้อ (คัดเอาตัวที่ดี) มาฉีดเข้าไปภายในโพรงมดลูกของสตรีในช่วงที่มีการตกไข่ เพื่อหวังจะให้มีการตั้งครรภ์เกิดขึ้น เป็นวิธีที่มีค่าใช้จ่ายไม่แพงนัก เหมาะกับผู้หญิงที่ไม่มีปัญหาท่อนำไข่ตัน ในผู้หญิงที่มีอายุไม่มากนักภายหลังการผสมเทียมแล้วจะมีโอกาสตั้งครรภ์ได้ประมาณ 15-20% และมักจะประสบความสำเร็จภายใน 3-6 รอบเดือนของการรักษา ส่วนในคนที่มีอายุ 35-40 ปีขึ้นไป โอกาสในการตั้งครรภ์ก็จะลดลงเหลือประมาณ 10%
ทั้งนี้ความสำเร็จในการรักษาและโอกาสในการตั้งครรภ์จะขึ้นอยู่กับหลาย ๆ ปัจจัย ไม่ว่าจะเป็นเรื่องของอายุ ความผิดปกติและวิธีการที่ใช้ เมื่อคู่สมรสตัดสินใจเข้ารับการรักษาภาวะมีบุตรยาก แพทย์จะเป็นผู้ช่วยพิจารณาว่าควรเลือกใช้วิธีใด เพื่อช่วยเพิ่มโอกาสสำเร็จในการตั้งครรภ์โดยคุ้มค่ากับเวลา ค่าใช้จ่าย และความเสี่ยงจากการใช้ยาต่าง ๆ ให้มากที่สุด
ส่วนปัจจัยที่มีผลต่อความสำเร็จในการทำเด็กหลอดแก้วมีอยู่ด้วยกันหลายปัจจัย เช่น อายุของคู่สมรส, การทำงานของรังไข่, ระยะเวลาในการเป็นหมัน (กรณีที่เป็นหมันและผ่าตัดแก้หมัน), การรักษาภาวะมีบุตรยากที่ได้รับมาก่อน (ถ้าเคยรักษามาแล้ว โอกาสสำเร็จก็ลดลง), คุณภาพของน้ำเชื้ออสุจิของฝ่ายชาย, คุณภาพของตัวอ่อน, การตอบสนองของการกระตุ้นการตกไข่, จำนวนตัวอ่อนที่ย้ายไปสู่โพรงมดลูก เป็นต้น ซึ่งในแต่ละคู่อาจมีปัจจัยหลายอย่างร่วมกันก็ได้
ปัจจัยที่ทำให้การรักษาภาวะมีบุตรยากล้มเหลว
- อายุของฝ่ายหญิงซึ่งถือเป็นปัจจัยสำคัญอย่างมาก เพราะอายุที่เพิ่มขึ้นจะส่งผลให้การสร้างฟองไข่และการเจริญของฟองไข่ผิดปกติไป
- ปริมาณความเข้มข้นของเชื้ออสุจิของฝ่ายชาย
- การผ่าตัดแก้หมัน เนื่องจากพบว่าจะมีโอกาสตั้งครรภ์ภายหลังการแก้หมันมีประมาณ 70% และยังขึ้นอยู่กับปัจจัยต่าง ๆ ซึ่งส่งผลให้โอกาสการตั้งครรภ์ลดลงจากเดิมด้วย เช่น วิธีที่ใช้ในการทำหมันครั้งก่อน, ความยาวของท่อนำไข่ที่เหลือหลังจากการทำหมัน, การติดเชื้อภายในอุ้งเชิงกรานหลังการผ่าตัด เป็นต้น
- ในกรณีที่ฝ่ายหญิงเป็นโรคเยื่อบุโพรงมดลูกเจริญผิดที่ ปัจจัยที่มีผลต่อความล้มเหลว คือ พังผืด, ขนาดของถุงน้ำรังไข่ และความผิดปกติของท่อนำไข่ที่พบร่วมกันด้วย โดยพบว่าโรคเยื่อบุโพรงมดลูกที่พยาธิสภาพของโรคที่รุยแรง ส่วนใหญ่จะมีโอกาสเกิดซ้ำได้อีกประมาณ 50-80% ในกรณีนี้แพทย์จึงมักจะแนะนำให้ทำการรักษาเรื่องการมีบุตรยาก ภายหลังจากการฟื้นตัวจากการผ่าตัด และเพื่อลดโอกาสเกิดการเป็นซ้ำ ก็อาจแนะนำให้ทำการผสมเทียมหรือทำเด็กหลอดแก้ว ทั้งนี้ขึ้นอยู่กับความผิดปกติที่ตรวจพบ
หากล้มเหลวจากการรักษาวิธีหนึ่ง จะใช้วิธีอื่นแก้ไขภาวะมีบุตรได้หรือไม่
ภายหลังการแก้ไขสาเหตุการมีบุตรแล้ว หากคู่สมรสยังไม่สามารถตั้งครรภ์ได้ด้วยวิธีธรรมชาติ การรักษาในขั้นตอนต่อไปจะขึ้นอยู่อายุของฝ่ายหญิง พยาธิสภาพต่าง ๆ ที่ตรวจพบทั้งจากฝ่ายชายและฝ่ายหญิง รวมถึงความสมบูรณ์ของเชื้ออสุจิ ในกรณีที่ไม่ตั้งครรภ์ภายหลังจากการผ่าตัดแก้หมันนานกว่า 6 เดือน แพทย์มักจะแนะนำให้ทำเด็กหลอดแก้วมากกว่าผ่าตัดแก้หมันซ้ำ เนื่องจากท่อนำไข่มักจะสั้นมากอยู่แล้วและมักมีความผิดปกติในผิวท่อนำไข่ อีกทั้งอัตราความสำเร็จจากการผ่าตัดแก้ไขก็มีต่ำมากด้วย ส่วนในรายที่มีสาเหตุมาจากโรคเยื่อบุโพรงมดลูกเจริญผิดที่ มักจะรักษาภาวะมีบุตรยากไปตามพยาธิสภาพที่พบ ในรายที่มีไม่ร้ายแรงหรือมีพยาธิสภาพของโรคเพียงเล็กน้อย อาจจะเริ่มจากการให้ตั้งครรภ์เองตามธรรมชาติหรือทำการผสมเทียม แต่หากไม่ประสบความสำเร็จ แพทย์มักจะแนะนำให้ทำเด็กหลอดแก้วเป็นวิธีที่สุดท้าย และในกรณีที่คู่สมรสตรวจไม่พบสาเหตุของภาวะมีบุตรยาก แพทย์จะแนะนำให้รักษาด้วยการทานยากระตุ้นการตกไข่ร่วมกับการนับวันตกไข่เพื่อมีเพศสัมพันธ์, การผสมเทียม และทำเด็กหลอดแก้ว ไปตามลำดับ
ผลข้างเคียงจากการแก้ไขภาวะมีบุตรยาก
โดยทั่วไปแล้วการแก้ไขภาวะมีบุตรยากจะมีโอกาสเกิดผลข้างเคียงหรือภาวะแทรกซ้อนได้ไม่เกิน 1% ทั้งนี้ขึ้นอยู่กับวิธีการรักษา เช่น กรณีที่ต้องผ่าตัดเพื่อแก้ไขความผิดปกติของท่อนำไข่ / ผ่าตัดรักษาถุงน้ำรังไข่ อาจเกิดภาวะแทรกซ้อนจากการดมยาสลบ, การบาดเจ็บต่ออวัยวะข้างเคียง, การเสียเลือดในขณะผ่าตัด, การติดเชื้อที่แผลผ่าตัด, หลังการผ่าตัดอาจเกิดการตีบตันของท่อนำไข่ได้ใหม่อีกครั้ง และในบางรายพบว่าอาจเกิดการตั้งครรภ์ที่บริเวณท่อนำไข่ที่ได้รับการผ่าตัดแก้ไข, มีถุงน้ำรังไข่เกิดขึ้นได้ใหม่ภายหลังการผ่าตัด ฯลฯ ดังนั้น หลังการผ่าตัด คู่สมรสจึงต้องติดตามการรักษาเป็นระยะ เพื่อป้องกันไม่ให้เกิดภาวะดังกล่าว
กรณีที่ผสมเทียม (IUI) / ทำกิ๊ฟท์ (GIFT) / ทำเด็กหลอดแก้ว (IVF) อาจมีโอกาสเกิดภาวะแทรกซ้อนได้เช่นกัน ที่พบได้บ่อยคือการตั้งครรภ์มากกว่า 1 คน หรือการตั้งครรภ์แฝด โดยการผสมเทียม (IUI) จะมีโอกาสเกิดภาวะแทรกซ้อนได้น้อยกว่าวิธีอื่น ๆ แต่ในกรณีที่ทำเด็กหลอดแก้ว (IVF) พบว่าจะมีความเสี่ยงเพิ่มเติม ดังนี้
- ไม่ตั้งครรภ์จากการรักษา ในขั้นตอนการกระตุ้นการตกไข่ รังไข่อาจไม่ตอบสนองต่อยา แพทย์จึงอาจเก็บไข่ไม่ได้ หรืออาจผสมแล้วแต่ไม่ได้ตัวอ่อน หรืออาจไม่ได้ย้ายตัวอ่อน เนื่องจากคุณภาพตัวอ่อนไม่ดีพอหรือมีความผิดปกติ แต่ภาวะแทรกซ้อนเหล่านี้จะพบได้น้อยมาก และมักจะพบในผู้หญิงที่มีอายุมากและเคยมีประวัติการผ่าตัดที่รังไข่มาแล้วหลายครั้ง นอกจากนี้ยังมีความเสี่ยงที่เกี่ยวกับการตกเลือดและติดเชื้อในช่องท้องจากขั้นตอนการเก็บไข่อีกด้วย แต่โอกาสที่จะเกิดขึ้นได้นั้นก็มีน้อยกว่า 0.5%
- ภาวะแทรกซ้อนทีเกิดจากการใช้ยากระตุ้นไข่ ทำให้ร่างกายผลิตไข่ได้มากกว่าปกติและเกิดภาวะบวมน้ำทั่วร่างกาย (Ovarian hyperstimulation syndrome) หากได้รับการกระแทกแรง ๆ บริเวณท้องน้อยก็อาจเสี่ยงต่อรังไข่แตกได้ เนื่องจากรังไข่นั้นมีขนาดใหญ่มากกว่าปกติ โดยโอกาสเกิดภาวะบวมน้ำที่อยู่ในระดับอันตรายนั้นจะมีโอกาสเกิดขึ้นไม่เกิน 1% เฉพาะในกรณีที่การกระตุ้นไข่นั้นได้รับการควบคุมอย่างเหมาะสม ส่วนในรายที่บวมน้ำ มีอาการคลื่นไส้อาเจียน ในระดับที่ไม่รุนแรง ซึ่งเป็นภาวะที่สามารถหายได้เองโดยไม่ต้องรักษา (หรือเพียงแค่รักษาประคับประคองอาการ) จะพบได้ประมาณ 10-15% นอกจากนี้การฉีดยากระตุ้นไข่ตกยังอาจทำให้เกิดรอยแดงคันบริเวณที่ฉีด มีเลือดออกใต้ผิวหนัง และทำให้ผิวหนังเขียวช้ำได้ และในช่วงที่ฉีดยากระตุ้น ในบางรายอาจมีอาการคลื่นไส้อาเจียน ท้องอืด ท้องมีขนาดโตขึ้น ปวดหน่วงท้องน้อย มีตกขาวมากกว่าปกติ เป็นต้น
- ภาวะตั้งครรภ์แฝด โดยเฉพาะการตั้งครรภ์แฝดที่มากกว่า 2 คน ภาวะแทรกซ้อนนี้จะทำให้โอกาสในการคลอดบุตรก่อนกำหนดมีสูงขึ้นและเสี่ยงต่อการแท้งบุตร เพื่อลดการแทรกซ้อนดังกล่าว แพทย์จึงมักทำการใส่ตัวอ่อนกลับเข้าไปในโพรงมดลูกน้อยลงเพียง 1-2 ตัวอ่อน (ไม่เกิน 3 ตัวอ่อน) เพื่อลดโอกาสการตั้งครรภ์แฝด
การแก้ไขภาวะมีบุตรยากจะเสี่ยงต่อการเกิดมะเร็งหรือไม่
จากการศึกษาพบว่าอัตราการเกิดมะเร็งไข่และมะเร็งเต้านมในสตรีที่เข้ารับการรักษาด้วยเทคโนโลยีช่วยเจริญพันธุ์ที่มีความจำต้องใช้ยาฮอร์โมนในการกระตุ้นไข่ในปริมาณมากกว่าปกติ ไม่มีความแตกต่างจากกลุ่มประชากรปกติที่มีภาวะมีบุตรยากและไม่ได้รับการรักษาด้วยยา ส่วนในด้านการเกิดมะเร็งในทารกที่เกิดจากการใช้เทคโนโลยีช่วยการเจริญพันธุ์ พบว่าอัตราการเกิดมะเร็งต่าง ๆ ไม่แตกต่างจากทารกที่เกิดจากการปฏิสนธิตามธรรมชาติเช่นกัน แต่อย่างไรก็ตามภาวะการมีบุตรก็ถือเป็นปัจจัยเสี่ยงอย่างหนึ่งของการเกิดมะเร็งเต้านมและมะเร็งรังไข่ในสตรีอยู่แล้ว
ทารกที่เกิดจากวิธีแก้ไขภาวะมีบุตรยากจะปกติดีหรือไม่
ในปัจจุบันทารกที่คลอดจากการใช้เทคโนโลยีช่วยการเจริญพันธุ์มีจำนวนมากขึ้นเรื่อย ๆ จากการศึกษาติดตามพบว่า ทารกส่วนใหญ่มีสุขภาพแข็งดี แม้ในช่วงแรกเกิดทารกอาจจะมีน้ำหนักตัวน้อยกว่าทารกปกติทั่วไปและเสี่ยงต่อการคลอดก่อนกำหนดก็ตาม นอกจากนี้อัตราการเกิดความพิการแต่กำเนิดหรือทารกมีความผิดปกติก็ไม่แตกต่างจากทารกที่เกิดจากการปฏิสนธิตามธรรมชาติ และเมื่อติดตามทารกเหล่านี้จนเข้าโรงเรียนก็พบว่า ความสามารถในการควบคุมอารมณ์ พฤติกรรมที่เหมาะสมตามวัย ระดับความจำ และการเข้าสังคม ไม่แตกต่างจากทารกที่เกิดจากการปฏิสนธิตามธรรมชาติเช่นกัน
ถ้าต้องการมีบุตรอีกคนจะทำอย่างไร
- ในกรณีที่ผ่าตัดแก้ไขสำเร็จและคู่สมรสสามารถมีบุตรได้เองตามธรรมชาติ ก็สามารถมีลูกได้อีกตามธรรมชาติเช่นกัน โดยไม่ต้องทำการผ่าตัดแก้ไขซ้ำอีกครั้งก่อนตั้งครรภ์ครั้งต่อไป
- ในกรณีที่รักษาภาวะมีบุตรยากด้วยวิธีการผสมเทียมแล้วตั้งครรภ์ ในครั้งถัดไปแพทย์จะพิจารณาให้คู่สมรสลองพยายามตั้งครรภ์ตามธรรมชาติไปก่อน ถ้าพยายามแล้วไม่ตั้งครรภ์ แพทย์จะแนะนำให้ทำการผสมเทียม โดยจะพิจารณาตามความเหมาะสม
- ในกรณีที่คู่สมรสตั้งครรภ์ ภายหลังจากการทำเด็กหลอดแก้ว แพทย์มักจะแนะนำให้ทำเด็กหลอดแก้วเลยหรือใช้ตัวอ่อนของคู่สมรสที่แช่แข็งซึ่งเหลือจากการทำเด็กหลอดแก้วครั้งก่อน เพราะคู่สมรสดังกล่าวมักจะไม่สามารถตั้งครรภ์ได้ด้วยวิธีการรักษาแบบอื่น
สรุป การรักษาภาวะมีบุตรสามารรักษาได้ครับ แต่จำเป็นต้องอาศัยระยะเวลาและความร่วมมือในการรักษาจากคู่สมรส ส่วนการจะพิจารณาใช้วิธีรักษาแบบใดนั้นก็ขึ้นอยู่กับความผิดปกติของคู่สมรสที่ตรวจพบ ดังนั้น คู่สมรสจึงต้องมีความอดทนและเข้าใจถึงแนวทางการรักษาของแพทย์ เพื่อให้การรักษาภาวะดังกล่าวประสบความสำเร็จและเกิดภาวะแทรกซ้อนจากการรักษาให้น้อยที่สุด
ภาพประกอบ : acelebrationofwomen.org, americanpregnancy.org, diaperchamp.com
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)