วัณโรค
วัณโรค (ภาษาอังกฤษ : Tuberculosis) หรือโรคทีบี (Tubercle bacillus : TB) หรือที่โบราณเรียกว่า “ฝีในท้อง” คือ โรคติดเชื้อเรื้อรังที่เกิดจากเชื้อวัณโรคที่สามารถแพร่ให้คนที่อยู่ใกล้ชิดได้ แม้ว่าโดยส่วนใหญ่แล้วการอักเสบจากเชื้อวัณโรคจะเกิดขึ้นในปอดที่เรียกว่า “วัณโรคปอด” (ภาษาอังกฤษ : Pulmonary tuberculosis) แต่วัณโรคก็สามารถเกิดกับอวัยวะอื่น ๆ ได้เกือบทุกอวัยวะในร่างกาย เช่น ประสาทและสมอง ต่อมน้ำเหลือง ลำไส้ ตับ ม้าม ระบบขับถ่าย กระเพาะปัสสาวะ ระบบสืบพันธุ์ กระดูกและข้อ เป็นต้น ในสมัยก่อนผู้ป่วยวัณโรคมักจะเสียชีวิต แต่ในปัจจุบันโรคนี้สามารถรักษาด้วยยาจนหายขาดได้
วัณโรคเป็นจัดว่าเป็นโรคติดต่อที่พบได้บ่อยชนิดหนึ่ง พบได้มากในผู้สูงอายุ ผู้ป่วยเอดส์ ผู้ที่มีภูมิต้านทานโรคต่ำ และมักพบในผู้ที่มีฐานะยากจนหรืออยู่กันอย่างแออัด วัณโรคถือเป็น 1 ใน 10 สาเหตุการเสียชีวิตของคนทั่วโลก โดยองค์การอนามัยโลก (WHO) ได้เปิดเผยสถิติล่าสุดในปี พ.ศ.2558 ว่ามีผู้ที่ป่วยทั่วโลกทั้งหมด 10.4 ล้านคน และมีผู้ที่เสียชีวิตจากวัณโรคมากถึง 1.8 ล้านคน ส่วนผู้ติดเชื้อวัณโรคที่อยู่ในระยะแฝง ซึ่งยังไม่แสดงอาการพบว่ามีมากถึง 1 ใน 3 ของประชากรทั่วโลก หรือเทียบเท่ากับ 2,000 ล้านคนทั่วโลก
ส่วนในประเทศไทยวัณโรคก็ยังเป็นโรคที่พบได้มากและยังอยู่ในสถานการณ์ที่น่าเป็นห่วง (แม้จะไม่ติด 10 อันสาเหตุการเสียชีวิตของคนไทยก็ตาม) องค์การอนามัยโลกได้จัดให้ประเทศไทยเป็น 1 ใน 22 ประเทศที่มีปัญหาวัณโรคสูงมากมาตั้งแต่ปี พ.ศ.2521 แล้ว ซึ่งจำนวนของผู้ป่วยวัณโรครายใหม่ในกลุ่ม 22 ประเทศเหล่านี้ก็คิดเป็นกว่า 80% ของผู้ป่วยทั่วโลก (รายงานอุบัติการณ์ของการติดเชื้อวัณโรคของสำนักวัณโรค กระทรวงสาธารณสุข เมื่อปี พ.ศ.2555 พบผู้ป่วย 137 รายต่อประชากร 100,000 คน หรือประมาณ 90,000 คนต่อปี (ในการนี้เป็นเชื้อดื้อยาประมาณ 1,900 คน) และเสียชีวิต 16 รายต่อประชากร 100,000 คน ส่วนรายงานขององค์การอนามัยโลกในปีเดียวกันนี้ พบว่ามีผู้ป่วยวัณโรคในประเทศไทยทั้งหมด 61,208 รายที่มีการลงทะเบียน ทั้งนี้ยังไม่ได้นับรวมกับผู้ป่วยบางส่วนที่ไม่ได้มีการลงทะเบียนซึ่งเชื่อว่ามีอีกจำนวนมาก)
สาเหตุของวัณโรค
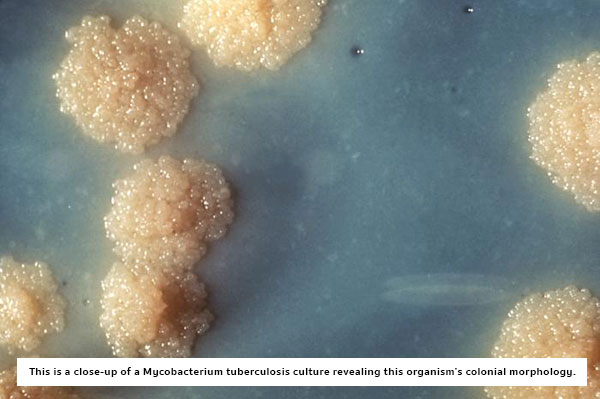
เชื้อที่เป็นสาเหตุ : เกิดจากเชื้อวัณโรค ซึ่งเป็นเชื้อแบคทีเรียที่มีการเจริญเติบโตหรือการแบ่งตัวช้ากว่าแบคทีเรียทั่วไปชนิดอื่น ๆ โดยแบคทีเรียกลุ่มนี้มีชื่อว่า “ไมโครแบคทีเรีย” ซึ่งมีหลากหลายสายพันธุ์ที่ก่อให้เกิดวัณโรคได้ แต่สายพันธุ์ที่พบได้บ่อยและก่อปัญหามากที่สุดในมนุษย์คือ เชื้อ “ไมโคแบคทีเรียม ทูเบอร์คูโลซิส” (Mycobacterium tuberculosis) หรือบางครั้งเรียกว่า “เชื้อเอเอฟบี” (Acid fast bacilli : AFB) ซึ่งสามารถแพร่กระจายในอากาศและติดต่อจากคนสู่คนได้
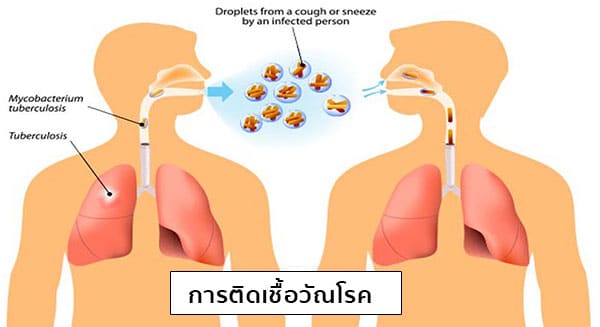
การติดต่อ : ส่วนใหญ่จะติดเชื้อวัณโรคผ่านทางการหายใจสูดเอาเชื้อในฝอยละอองเสมหะขนาดเล็ก ๆ ที่ผู้ป่วยปล่อยออกมาแขวนลอยอยู่ในอากาศ (จากการไอ จาม พูด หัวเราะ ร้องเพลง หรือหายใจ) เข้าไปภายในปอดและต่อมน้ำเหลืองที่ขั้วปอด และอาจส่งผลกระทบต่ออวัยวะอื่น ๆ ได้ทั่วร่างกาย (เช่น เยื่อหุ้มสมอง ต่อมน้ำเหลืองที่คอ ตับ ม้าม กระดูก เป็นต้น) แต่วัณโรคที่ปอดเป็นตำแหน่งที่พบได้บ่อยที่สุดและมีความสำคัญมากที่สุดเนื่องจากเชื้อสามารถแพร่กระจายสู่ผู้อื่นได้โดยการไอและแขวนลอยอยู่ในอากาศได้นานหลายชั่วโมง (การไอเพียง 1 ครั้งอาจพบมีละอองเสมหะออกมามากถึง 3,000 ละอองเสมหะ) ซึ่งผู้ที่จะรับเชื้อได้ในปริมาณมากพอจนถึงขั้นติดเชื้อเป็นโรคได้จะต้องอยู่ใกล้ชิดหรือสัมผัสกับผู้ป่วยที่ติดเชื้อวัณโรคเป็นเวลานาน (เช่น อยู่ในบ้านหรือห้องเดียวกัน) อย่างไรก็ตาม ผู้ที่มีสุขภาพและภูมิคุ้มกันที่แข็งแรงจะมีโอกาสติดเชื้อวัณโรคได้น้อยกว่าผู้ที่มีร่างกายอ่อนแอ เนื่องจากระบบภูมิคุ้มกันของร่างกายจะทำลายเชื้อได้เองตามธรรมชาติ หรือหากเคยได้รับเชื้อมาก่อนแต่มีสุขภาพที่แข็งแรงก็จะไม่อาการแสดงออกมาและไม่แพร่เชื้อ
ส่วนการติดต่อโดยทางอื่นนับว่ามีโอกาสเกิดขึ้นได้น้อยมาก ที่อาจพบได้ก็คือ การที่เด็กดื่มนมวัวที่ได้จากวัวที่เป็นวัณโรคจากเชื้ออีกสายพันธุ์หนึ่งที่มีชื่อว่า “ไมโคแบคทีเรียม โบวิส” (Mycobacterium bovis) โดยไม่ผ่านกรรมวิธีการฆ่าเชื้ออย่างถูกต้อง (วัณโรคจะไม่ติดต่อทางการกินอาหาร ดื่มน้ำ หรือสัมผัส และในผู้ป่วยวัณโรคที่ได้รับยารักษาวัณโรคแล้ว ส่วนใหญ่จะไม่แพร่เชื้อเมื่อกินยาเกิน 2 สัปดาห์ไปแล้ว)
การเกิดโรค : หลังการติดเชื้อวัณโรคได้ประมาณ 2-8 สัปดาห์ ร่างกายจะเกิดกระบวนการสร้างภูมิคุ้มกันขึ้นมา คนส่วนหนึ่งที่สามารถกำจัดเชื้อได้หมดก็จะไม่เป็นโรค ส่วนหนึ่ง โดยเฉพาะอย่างยิ่งในเด็กเล็กหรือผู้ที่มีภูมิคุ้มกันต่ำหรือบกพร่อง ที่ไม่สามารถกำจัดเชื้อหรือควบคุมเชื้อวัณโรคให้สงบได้ก็จะกลายเป็นโรคภายหลังการติดเชื้อได้ไม่นาน เรียกว่า “วัณโรคปฐมภูมิ” (Primary tuberculosis คือ วัณโรคที่แสดงอาการตั้งแต่ครั้งแรกที่ติดเชื้อโดยไม่มีการอยู่ในระยะแฝง) และอีกส่วนหนึ่งที่ภูมิคุ้มกันของร่างกายกำจัดเชื้อได้ไม่หมด (ซึ่งพบได้เป็นส่วนใหญ่) เชื้อที่เหลือจะหลบซ่อนอยู่ในปอดและอวัยวะต่าง ๆ อย่างสงบ โดยไม่มีอาการเจ็บป่วยเกิดขึ้น เรียกว่า “การติดเชื้อวัณโรคแฝง” หรือ “วัณโรคระยะแฝง” (Latent TB infection) ซึ่งประมาณ 10% ของคนกลุ่มนี้จะกลายเป็นวัณโรคปอดในระยะเวลาต่อมา โดยกว่าครึ่งหนึ่งจะเกิดอาการของโรคขึ้นมาภายใน 2 ปีหลังการติดเชื้อ และอีกครึ่งหนึ่งจะกลายเป็นโรคในระยะเวลาหลายปีหรือนับเป็นสิบ ๆ ปีต่อมา ทั้งนี้ขึ้นอยู่กับภูมิคุ้มกันของร่างกาย กล่าวคือ ถ้าตราบใดที่ภูมิคุ้มกันของร่างกายยังแข็งแรงก็จะไม่เกิดโรคขึ้นมา แต่เมื่อใดที่ร่างกายอ่อนแอหรือมีภูมิคุ้มกันต่ำ (เช่น เป็นโรคเบาหวาน ติดเชื้อเอชไอวีหรือเป็นโรคเอดส์ เกิดภาวะขาดสารอาหาร กได้รับยาสเตียรอยด์หรือยากดภูมิคุ้มกัน เป็นต้น) เชื้อที่หลบซ่อนอยู่ก็จะเกิดการแบ่งตัวเพิ่มจำนวนจนทำให้เกิดเป็นวัณโรคปอดขึ้นมา ซึ่งเรียกว่า “การปลุกฤทธิ์คืน” (Reactivation)
ผู้ที่มีความเสี่ยงต่อการติดเชื้อวัณโรค : ปัจจัยทำให้ความเสี่ยงต่อการติดเชื้อวัณโรคสูงขึ้นมีดังนี้
- ลักษณะของวัณโรคปอดและปริมาณเชื้อวัณโรคของผู้ป่วย คือ ถ้าผู้ป่วยเป็นวัณโรคปอดชนิดที่มีโพรง เนื้อปอดที่เป็นโพรงจะติดต่อกับหลอดลมได้ดี จึงทำให้มีเชื้อในเสมหะได้สูงขึ้นและแพร่เชื้อวัณโรคออกทางเสมหะได้มาก แต่ในผู้ป่วยที่เป็นวัณโรคปอดชนิดไม่มีโพรง (มีเชื้อในเสมหะลดลง) หรือผู้ป่วยที่ย้อมเสมหะไม่พบเชื้อจะมีการแพร่เชื้อได้น้อยกว่า และในผู้ป่วยวัณโรคนอกปอด เช่น วัณโรคเยื่อหุ้มปอด ต่อมน้ำเหลือง ฯลฯ จะไม่มีการแพร่เชื้อ
- เป็นผู้ที่มีภูมิคุ้มกันต่ำจากสาเหตุต่าง ๆ เช่น ผู้ติดเชื้อเอชไอวีและผู้ป่วยเอดส์ (พบว่ามีโอกาสเป็นวัณโรคในตลอดช่วงชีวิตถึง 50% หรือมากกว่า 10% ต่อปี), ผู้ป่วยเบาหวาน, ผู้ป่วยมะเร็ง, ผู้ป่วยไตวาย, ผู้ติดเชื้อบางชนิด (เช่น หัด ไอกรน ไข้หวัดใหญ่), ผู้ที่ตรากตรำทำงานหนักหรือมีความเครียดสูง, ผู้ที่กินยาสเตียรอยด์เป็นเวลานาน, ผู้ที่อยู่ในระหว่างการรักษาด้วยยาที่มีฤทธิ์กดภูมิคุ้มกัน (ซึ่งจะส่งผลให้ภูมิคุ้มกันของร่างกายอ่อนแอลง เช่น ผู้ป่วยมะเร็งที่ต้องรักษาด้วยยาเคมีบำบัด หรือรักษาด้วยชีวบำบัด) เป็นต้น
- เคยสัมผัสใกล้ชิดกับผู้ป่วยเป็นระยะเวลานาน เช่น อยู่บ้านเดียวกัน นอนห้องเดียวกัน เป็นเพื่อนร่วมห้องพัก ห้องทำงาน หรือห้องเรียน เป็นต้น (นิยามของผู้ที่สัมผัสใกล้ชิด คือ มีการสัมผัสใกล้ชิดที่ต่อเนื่องตั้งแต่วันละ 8 ชั่วโมงขึ้นไป หรือถ้าเป็นการสัมผัสที่ไม่ต่อเรื่องก็ให้คิดเวลารวมตลอดเดือนหากมากกว่า 120 ชั่วโมงขึ้นไปก็ถือว่าสัมผัสใกล้ชิด)
- อาศัยอยู่ในห้องหรือสถานที่แออัดหรือปิดทึบ การระบายอากาศไม่ดี ไม่มีแสงแดดส่องถึง เช่น ศูนย์อพยพ เรือนจำ เป็นต้น
- เคยพักอาศัยหรือเดินทางมาจากพื้นที่ที่มีผู้ป่วยวัณโรคเป็นจำนวนมาก
- มีสุขภาพไม่ดีจากปัญหาทางด้านโภชนาการ เนื่องมาจากรูปแบบการใช้ชีวิตหรือปัญหาอื่น ๆ เช่น มีภาวะขาดอาหาร (โดยเฉพาะคนจรจัด) ติดยาเสพติด ติดแอลกอฮอล์หรือเป็นโรคพิษสุราเรื้อรัง เป็นต้น
- เด็กที่มีอายุน้อยมาก (โดยเฉพาะทารกแรกเกิด) และผู้สูงอายุ (พบอุบัติการณ์สูงในกลุ่มอายุมากกว่า 65 ปี) เนื่องจากเป็นกลุ่มที่มีแนวโน้มจะมีสุขภาพอ่อนแอมากกว่าวัยอื่น ๆ
อาการของวัณโรค
เมื่อผู้ป่วยได้รับเชื้อวัณโรคแล้ว ส่วนใหญ่จะไม่แสดงอาการโดยทันที เนื่องจากระบบภูมิคุ้มกันจะทำหน้าที่ป้องกันการจู่โจมของเชื้อในร่างกาย จึงทำให้เชื้อค่อย ๆ พัฒนาไปอย่างช้า ๆ อาจต้องใช้เวลาเป็นสัปดาห์ ๆ ไปจนถึงหลายปีกว่าอาการของโรควัณโรคจะเริ่มแสดงอาการออกมาให้เห็น ทั้งนี้ อาการของวัณโรคจะแบ่งออกเป็น 2 ระยะใหญ่ ๆ ได้แก่
- วัณโรคระยะแฝง (Latent TB) คือ ระยะที่เมื่อผู้ป่วยได้รับเชื้อแล้วแต่ยังไม่มีอาการแสดงใด ๆ เนื่องจากเชื้อยังไม่ได้รับการกระตุ้น แต่เชื้อก็ยังคงอยู่ในร่างกายและสามารถก่อให้เกิดอาการจนเข้าสู่ระยะแสดงอาการได้
- ทั่วโลกมีผู้ป่วยวัณโรคที่อยู่ในระยะแฝงนี้มากถึง 2,000 ล้านคน โดยที่ผู้ป่วยประมาณ 90% จะไม่มีอาการแสดงและไม่สามารถแพร่เชื้อไปสู่ผู้อื่นได้ แต่อีกประมาณ 10% ที่เหลือจะป่วยเป็นวัณโรค ซึ่งผู้ป่วยในกลุ่มนี้กว่าครึ่งหนึ่งจะเกิดอาการของโรคภายใน 2 ปี (ส่วนใหญ่จะเป็นเด็กและผู้ที่มีภูมิคุ้มกันต่ำหรือบกพร่อง) และอีกครึ่งหนึ่งจะเกิดอาการหลังจากติดเชื้อภายใน 10 ปี (เช่น ผู้ที่ได้รับเชื้อตั้งแต่เด็กอาจมีอาการแสดงตอนโตเป็นผู้ใหญ่) และหากไม่ได้รับการรักษา ผู้ป่วยกว่า 50% จะเสียชีวิตภายใน 2 ปี
- หากมีการตรวจพบเชื้อในช่วงระยะแฝง แพทย์อาจให้ผู้ป่วยเข้ารับการรักษาและควบคุมการแพร่เชื้อ รวมถึงลดความเสี่ยงที่อาการจะเข้าสู่ระยะแสดงอาการ
- วัณโรคระยะแสดงอาการ (Active TB) คือ ระยะที่เชื้อวัณโรคได้รับการกระตุ้นจนแสดงอาการออกมา ซึ่งสามารถเกิดขึ้นได้ตั้งแต่ในช่วงสัปดาห์แรก ๆ ไปจนถึงหลายปีหลังจากได้รับเชื้อ ทั้งนี้โดยส่วนใหญ่แล้ววัณโรคจะแสดงอาการที่ปอด ซึ่งเรียกว่า “วัณโรคปอด” (แต่ที่พบเกิดได้น้อย คือ เชื้อในปอดหรือต่อมน้ำเหลืองที่ขั้วปอดมีการแพร่กระจายผ่านทางกระแสเลือดหรือระบบน้ำเหลืองไปยังอวัยวะอื่น ๆ ในร่างกายและทำให้เกิดอาการผิดปกติอื่น ๆ ตามมา ซึ่งมักจะเกิดกับผู้ที่มีภูมิคุ้มกันต่ำเป็นส่วนใหญ่) โดยผู้ป่วยที่เป็นวัณโรคปอดจะมีอาการแสดงที่สำคัญคือ อาการไข้และไอเรื้อรังนานเป็นสัปดาห์ ๆ ถึงเป็นแรมเดือน ซึ่งผู้ป่วยมักซื้อยามากินเองหรือไปหาหมอรักษาแต่อาการก็ไม่ทุเลาลง
- เริ่มแรกผู้ป่วยจะมีอาการคล้ายไข้หวัด ไข้หวัดใหญ่ หรือหลอดลมอักเสบ โดยที่มีอาการไอเป็นหลัก ในระยะแรกจะไอแห้ง ๆ ต่อมาจะไอมีเสมหะเป็นสีเหลืองหรือเขียว มักมีอาการครั่นเนื้อครั่นตัว มีไข้ต่ำ ๆ ตอนบ่าย ๆ อ่อนเพลีย เบื่ออาหารร่วมด้วย อาจมีอาการเหงื่อออกชุ่มในตอนกลางคืน (Night sweats) บางครั้งอาจออกมากจนโชกเสื้อผ้าและที่นอน ซึ่งผู้ป่วยจะมีอาการอย่างเรื้อรังต่อเนื่องนาน 2-3 สัปดาห์หรือเป็นแรมเดือน ผู้ป่วยจะมีอาการไอถี่ขึ้น อ่อนเพลีย ความอยากอาหารลดลง และน้ำหนักตัวลดลงอย่างรวดเร็วโดยไม่ทราบสาเหตุ
- ผู้ป่วยอาจมีอาการไอออกมาเป็นเลือดสีแดง ๆ หรือดำ ๆ ได้ ซึ่งมักจะออกมาในปริมาณไม่มาก มีน้อยรายมากที่อาจมีเลือดออกมากจนซีด หรือเป็นลม หน้ามืด มือเท้าเย็น
- บางรายอาจมีอาการแน่นหน้าอก หายใจไม่สะดวกหรือหอบเหนื่อยง่าย หรือเจ็บหน้าอกในขณะไอหรือหายใจเข้าลึก ๆ เนื่องจากมีภาวะมีน้ำในโพรงเยื่อหุ้มปอด เยื่อหุ้มปอดอักเสบ หรือโรคลุกลามไปทั่วปอด
- ในรายที่มีอาการหอบเหนื่อยมานาน อาจมีอาการนิ้วปุ้ม (Clubbing of fingers)
- ผู้ป่วยที่เป็นเรื้อรังมานานหรืออยู่ในระยะลุกลามมากแล้ว ผู้ป่วยจะมีลักษณะซูบผอม อาจซีด หรือหายใจหอบ
- ผู้ป่วยบางรายอาจมีแต่อาการไข้นานเป็นแรมเดือน โดยที่ไม่มีอาการไอหรืออาการอื่น ๆ ชัดเจนก็ได้ หรือกลับกันบางรายอาจมีเพียงอาการไอเรื้อรังนานกว่า 2 สัปดาห์ โดยที่ไม่มีอาการอื่น ๆ ร่วมด้วย หรือบางรายที่เป็นวัณโรคปอดเพียงเล็กน้อย อาจไม่มีอาการแสดงอะไรเลยก็ได้ และมักตรวจพบได้โดยบังเอิญจากการเห็นจุดในปอดจากภายถ่ายเอกซเรย์
ภาวะแทรกซ้อนของวัณโรค
ภาวะแทรกซ้อนของวัณโรคมักเกิดขึ้นจากการรักษาที่ล่าช้าหรือการรักษาที่ไม่ต่อเนื่อง แต่หากผู้ป่วยได้รับการรักษาอย่างทันท่วงทีก็จะทำให้ความเสี่ยงต่อการเกิดภาวะแทรกซ้อนมีน้อยลง อย่างไรก็ตาม ภาวะแทรกซ้อนก็ยังอาจเกิดขึ้นได้ในผู้ป่วยบางราย โดยที่เมื่อเกิดขึ้นจะมีตั้งแต่อาการไม่รุนแรงไปจนถึงขั้นทำให้เสียชีวิตได้
ภาวะแทรกซ้อนที่มักพบในผู้ป่วยวัณโรค ได้แก่ ภาวะมีน้ำในโพรงเยื่อหุ้มปอด, ภาวะมีลมในโพรงเยื่อหุ้มปอด, ถุงลมปอดโป่งพอง, ฝีในปอด, ไอออกเป็นเลือดมากถึงช็อก และเชื้อวัณโรคยังอาจแพร่กระจายผ่านกระแสเลือดหรือระบบน้ำเหลืองไปทั่วร่างกาย กลายเป็นโรควัณโรคของอวัยวะต่าง ๆ (อาจพบร่วมกับวัณโรคที่ปอดหรือไม่ก็ได้) เช่น
- วัณโรคเยื่อหุ้มสมอง ทำให้มีอาการไข้ ปวดศีรษะรุนแรง อาเจียนรุนแรง คอแข็ง ซึม ชัก
- วันโรคต่อมน้ำเหลือง พบบ่อยที่ข้างคอ มีลักษณะเป็นก่อนบวมที่ข้างคอ นุ่ม ไม่มีอาการเจ็บปวด และอาจแตกมีหนองไหลเรื้อรัง
- วัณโรคกล่องเสียง ทำให้มีอาการเสียงแหบเรื้อรัง
- วัณโรคเยื่อหุ้มหัวใจ ทำให้มีอาการไข้ คอบวม หายใจหอบเหนื่อย
- วัณโรคลำไส้ ทำให้มีอาการปวดท้องและท้องเสียเรื้อรัง น้ำหนักตัวลดลง อาจคลำได้ก้อนในท้อง ถ้าลุกลามไปที่เยื่อบุช่องท้องทำให้เกิดอาการท้องมาน
- วัณโรคไต ทำให้กรวยไตอักเสบเรื้อรัง ตรวจพบเม็ดเลือดขาวในปัสสาวะอย่างต่อเนื่อง แม้ว่าจะให้ยาปฏิชีวนะหลายชนิดแล้วก็ไม่หาย
- วัณโรคกระดูก เช่น วัณโรคกระดูกสันหลัง (ทำให้มีอาการปวดหลังเรื้อรัง หลังคดโก่ง กดเจ็บ อาจมีอาการเสียงแหบเรื้อรัง), วัณโรคข้อเข่า (ทำให้มีอาการปวดข้อบวมแดงร้อน)
นอกจากนี้ ถ้าพบเกิดในทารกและเด็กเล็ก อาจกลายเป็นวัณโรคชนิดแพร่กระจาย (Miliary tuberculosis) ซึ่งจะมีเชื้อในปริมาณมากแพร่กระจายตามกระแสเลือดไปทั่วร่างกาย ทำให้ผู้ป่วยมีไข้เป็น ๆ หาย ๆ เรื้อรัง น้ำหนักตัวลดลง หายใจลำบาก อาจมีภาวะซีด หรือเลือดออก
ไม่เพียงเท่านั้น ในผู้ป่วยวัณโรคยังสามารถพบอาการดื้อยา (drug-resistant TB) ได้ด้วย จึงเป็นสาเหตุที่ทำให้แพทย์ต้องนำตัวอย่างเสมหะไปเพาะหาเชื้อและทดสอบความไวต่อยาก่อนเริ่มทำการรักษา ซึ่งส่วนใหญ่ผู้ที่มีความเสี่ยงสูงที่จะเกิดการดื้อยา คือ ผู้ป่วยที่เคยได้รับการรักษามาก่อน (ได้แก่ ผู้ป่วยที่กลับมาเป็นซ้ำ หรือผู้ป่วยที่ล้มเหลวในการรักษาเนื่องจากการดื้อยา), ผู้ป่วยที่กำลังรักษาแต่ยังพบเชื้อแม้จะสิ้นสุดการรักษาเดือนที่ 5, ผู้ป่วยที่มีประวัติเคยสัมผัสผู้ป่วยที่มีกรณีดื้อยาและมีอาการต้องสงสัยว่าจะเป็นวัณโรค
การวินิจฉัยวัณโรค
เมื่อไปพบแพทย์ ในขั้นแรกแพทย์จะทำการซักประวัติการสัมผัสโรค ตรวจร่างกาย ตรวจดูลักษณะของต่อมน้ำเหลืองว่ามีอาการบวมหรือไม่ ร่วมกับการใช้อุปกรณ์สเต็ตโทสโคป (Stethoscope) ซึ่งเป็นหูฟังเพื่อฟังเสียงการทำงานของปอดในขณะที่หายใจ
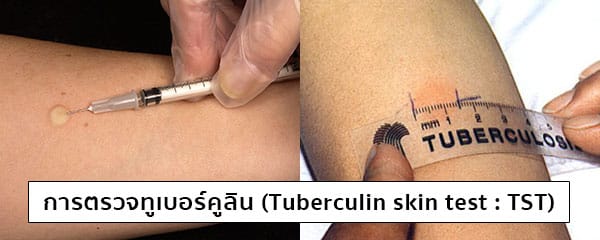
จากนั้นแพทย์อาจทำการตรวจเบื้องต้นด้วยวิธีการตรวจคัดกรองวัณโรคที่เรียกว่า “การตรวจทูเบอร์คูลิน” (Tuberculin skin test : TST) ซึ่งเป็นการตรวจทางผิวหนังที่ใช้หลักการของการตอบสนองโดยกลไกภูมิคุ้มกันของร่างกายที่จะสามารถให้ผลบวกได้ระหว่าง 2-8 สัปดาห์ หลังจากที่ได้รับเชื้อวัณโรคเข้าสู่ร่างกาย โดยแพทย์จะทำการฉีดยาที่เป็นโปรตีนสารสกัดจากเชื้อวัณโรค เรียกว่า “พีพีดี” (Purified protein derivative : PPD) เข้าชั้นใต้ผิวหนังบริเวณท้องแขน หลังจากนั้นประมาณ 48-72 ชั่วโมง ต้องกลับมาให้แพทย์หรือพยาบาลตรวจรอยฉีดยา ถ้าบริเวณที่ฉีดยามีขนาดรอยบวมน้อยกว่า 10 มิลลิเมตร แสดงว่าบุคคลนั้นไม่น่าจะติดเชื้อ (ให้ผลลบ) แต่ถ้าบริเวณที่ฉีดยามีขนาดรอยบวมตั้งแต่ 10 มิลลิเมตรขึ้นไป แสดงว่าบุคคลน่าจะติดเชื้อวัณโรค (ให้ผลบวก) และจะต้องทำการตรวจอื่น ๆ เพิ่มเติมเพื่อยืนยันด้วย เนื่องจากการตรวจนี้อาจให้ผลลวงได้ เช่น ผลที่ออกมาเป็นบวกอาจไม่ได้แปลว่าเป็นวัณโรคเสมอไป ส่วนผลที่ออกมาเป็นลบ ก็ไม่ได้แปลว่าจะไม่มีความเสี่ยงต่อการเป็นวัณโรค วิธีนี้จึงไม่ใช่วิธีวินิจฉัยวัณโรคที่แน่นอน เพราะความไวและความจำเพาะของการนี้ค่อนข้างมีจำกัด นอกจากนี้ หากผู้ป่วยมีอาการผิดปกติที่ต้องสงสัยว่าจะติดเชื้อวัณโรคแต่การตรวจให้ผลลบ แพทย์ก็อาจสั่งตรวจด้วยวิธีอื่น ๆ เพื่อความแน่ใจด้วยเช่นกัน
เมื่อการตรวจคัดกรองวัณโรคไม่สามารถบอกอะไรได้ชัดเจน แพทย์จะทำการตรวจด้วยวิธีอื่น ๆ เพื่อระบุโรคให้ชัดเจนยิ่งขึ้น โดยมีวิธีการตรวจวินิจฉัยดังนี้
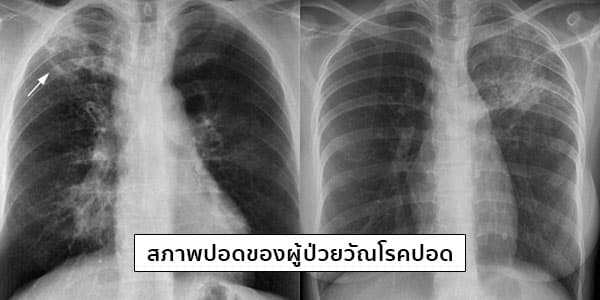
- การเอกซเรย์ปอด เป็นการตรวจเพื่อดูลักษณะความเปลี่ยนแปลงของปอดหรือสภาพของปอด ซึ่งจะช่วยบ่งบอกว่าเป็นวัณโรคปอดหรือไม่ ถ้าพบลักษณะผิดปกติที่เข้าได้กับวัณโรคปอด แพทย์จะให้ผู้ป่วยเก็บเสมหะตรวจย้อมเชื้อวัณโรค ซึ่งถ้าพบเชื้อวัณโรคก็จะวินิจฉัยได้แน่นอน แต่บางครั้งผู้ป่วยที่มีอาการและเอกซเรย์ปอดเข้าได้กับวัณโรคแต่ย้อมไม่พบเชื้อวัณโรคในเสมหะ แพทย์อาจให้การวินิจฉัยและรักษาแบบวัณโรคปอดได้ (แต่ต้องติดตามอาการผู้ป่วยอย่างใกล้ชิด)
- การย้อมเชื้อวัณโรคจากเสมหะ เป็นการตรวจที่ต้องทำในผู้ป่วยทุกรายที่สงสัยว่าเป็นวัณโรคเพื่อช่วยยืนยันการวินิจฉัย โดยจะเก็บเสมหะตอนเช้าหลังตื่นนอน 3 วันติดต่อกัน และจะรู้ผลภายในประมาณ 30 นาที แต่วิธีนี้จะมีโอกาสตรวจพบเชื้อได้ประมาณครึ่งหนึ่งของผู้ป่วยเท่านั้น ผู้ที่ตรวจไม่พบเชื้อวัณโรคในเสมหะก็ยังอาจเป็นวัณโรคได้ (จะวินิจฉัยว่าผู้ป่วยเป็นวัณโรคได้ก็ต่อเมื่อตรวจเสมหะพบเชื้อวัณโรคอย่างน้อย 2 ครั้ง หรือตรวจเสมหะพบเชื้อวัณโรค 1 ครั้ง ร่วมกับมีรอยโรคในปอดจากการถ่ายภาพเอกซเรย์ แต่ถ้าตรวจเสมหะไม่พบเชื้อวัณโรค แพทย์จะพิจารณาจากภาพถ่ายเอกซเรย์ปอดเป็นสำคัญ)
- การนำเสมหะไปเพาะหาเชื้อ เป็นวิธีที่สามารถตรวจพบเชื้อได้สูงถึง 80-90% ของผู้ป่วย และสามารถช่วยให้แพทย์สั่งจ่ายยาที่ให้การรักษาที่ดีที่สุดสำหรับผู้ป่วยได้ แต่การตรวจนี้ต้องใช้เวลาประมาณ 2 เดือนจึงจะทราบผลและบอกได้ว่ายาชนิดใดดีที่สุดสำหรับผู้ป่วย
- การตรวจเลือด เป็นการตรวจที่ช่วยบอกได้ว่าผู้ป่วยมีเชื้อวัณโรคในร่างกายหรือไม่ อีกทั้งยังช่วยยืนยันได้ว่าผู้ป่วยอยู่ในระยะแฝงหรือระยะแสดงอาการ
- การตรวจหาเชื้อวัณโรคในระยะแฝง (Interferon gamma release assay: IGRA) เป็นการตรวจหาเชื้อวัณโรคในระยะแฝงที่สามารถระบุได้ว่าผู้ป่วยมีเชื้อวัณโรคภายในร่างกายหรือไม่
- การตรวจเอกซเรย์คอมพิวเตอร์ คลื่นแม่เหล็กไฟฟ้า และอัลตราซาวด์ เป็นการตรวจที่ช่วยให้เห็นความผิดปกติที่เกิดขึ้นจากการติดเชื้อวัณโรคตามอวัยวะต่าง ๆ
- การตรวจด้วยการส่องกล้อง (Endoscopy) มักใช้กับผู้ป่วยวัณโรคที่มีอาการแสดงที่อวัยวะอื่น ๆ ซึ่งจะช่วยให้เห็นร่องรอยของการติดเชื้อวัณโรคได้
- การตัดชิ้นเนื้อ (Biopsy) แพทย์จะทำการเก็บตัวอย่างเนื้อเยื่อจากบริเวณที่มีอาการของวัณโรคไปตรวจด้วยวิธีการส่องกล้อง ซึ่งการตรวจด้วยวิธีนี้จะช่วยให้แพทย์สามารถวางแผนการรักษาได้อย่างชัดเจนมากขึ้น
- การเจาะตรวจน้ำไขสันหลัง (Lumbar puncture) ในกรรีที่ผู้ป่วยมีอาการของวัณโรคที่สอมงและระบบประสาท การเจาะน้ำไขสันหลังจะช่วยให้แพทย์ยืนยันผลได้ชัดเจนมากขึ้น
การแยกโรค
- ในรายที่มีอาการไข้ตัวร้อนทุกวันติดต่อกันนานเป็นสัปดาห์หรือเป็นแรมเดือน อาจเกิดจากโรคอื่น ๆ เช่น โรคไข้จับสั่นหรือมาลาเรีย (ผู้ป่วยอาจมีไข้หนาวสั่น มีประวัติกลับจากเขตป่าเขาที่ยังมีการระบาดของโรคนี้), โรคเอดส์ (ผู้ป่วยจะมีไข้ ไอเรื้อรัง น้ำหนักตัวลดลง ท้องเสียเรื้อรัง ต่อมน้ำเหลืองโตหลายแห่ง ลิ้นเป็นฝ้าขาว อาจมีอาการทางผิวหนัง ฯลฯ), โรคมะเร็ง (เช่น มะเร็งต่อมน้ำเหลือง มะเร็งเม็ดเลือดขาว เป็นต้น), โรคเมลิออยโดซิส (ผู้ป่วยอาจมีไข้และไอเรื้อรัง น้ำหนักตัวลดลง), โรคภูมิต้านตนเอง (เช่น เอสแอลอี (SLE) ที่ผู้ป่วยจะมีไข้เรื้อรัง ผมร่วง ปวดตามข้อ มีฝ้าแดงที่โหนกแก้มทั้ง 2 ข้าง) เป็นต้น
- ในรายที่มีอาการเรื้อรังนานเป็นสัปดาห์หรือเป็นแรมเดือน อาจเกิดจากสาเหตุอื่น ๆ เช่น โรคภูมิแพ้ (ผู้ป่วยจะมีอาการตาม คันคอ คันจมูก มีน้ำมูกใสร่วมด้วย มักไอเวลาที่สัมผัสกับสิ่งที่แพ้), หลอดลมอักเสบ (มักพบหลังจากเป็นไข้หวัด ผู้ป่วยจะมีอาการไอเมื่อถูกสิ่งระคายเคืองต่าง ๆ นาน 1-3 เดือน โดยที่สุขภาพทั่วไปยังปกติ), ถุงลมปอดโป่งพอง (มักพบในวัยกลางคนขึ้นไปและมีประวัติการสูบบุหรี่จัดมาเป็นเวลานาน), โรคกรดไหลย้อน (ผู้ป่วยจะมีอาการจุกแน่นหรือปวดแสบตรงลิ้นปี่หลังกินอาหาร และมักมีอาการไอหลังอาหารทุกมื้อหรือตอนเข้านอน อาจเจ็บคอหรือเสียงแหบตอนเช้าหลังตื่นนอน พอสาย ๆ อาการจะทุเลา) เป็นต้น
- ในรายที่มีอาการไอเป็นเลือด อาจเกิดจากโรคหลอดลมพอง (ผู้ป่วยมักมีอาการไอเรื้อรังออกมาเป็นเสมหะเหลืองหรือเขียวจำนวนมาก มีกลิ่นเหม็น ไอออกมาเป็นเลือดสด ๆ แต่มักจะไม่มีไข้และน้ำหนักตัวไม่ลด) หรือเกิดจากโรคมะเร็งปอด (ผู้ป่วยจะมีอาการไอ เจ็บหน้าอก น้ำหนักตัวลดลง อาจมีไข้ร่วมด้วย)
การรักษาวัณโรค
หากมีอาการน่าสงสัย เช่น ไอเรื้อรัง มีไข้ เบื่ออาหาร น้ำหนักตัวลดลง หอบเหนื่อยง่าย เจ็บหน้าอก เหงื่อออกมากตอนกลางคืน เป็นต้น ควรรีบไปพบแพทย์ที่โรงพยาบาล หากแพทย์ตรวจพบว่าเป็นวัณโรค แพทย์จะให้การดูแลรักษา ดังนี้
- ให้ยารักษาวัณโรคหลายชนิดร่วมกัน สำหรับผู้ป่วยใหม่ที่เพิ่งรักษาเป็นครั้งแรก แพทย์จะนิยมใช้สูตรยา 6 เดือนซึ่งได้ผลดีที่สุด โดยในช่วง 2 เดือนแรกจะให้กินยารวมกัน 4 ชนิด ได้แก่ ไอโซไนอาซิด (Isoniazid) หรืออีกชื่อหนึ่งที่คุ้นเคยกันในวงการแพทย์ว่า ไอเอ็นเอช (INH), ไรแฟมพิซิน (Rifampicin), ไพราซินาไมด์ (Pyrazinamide) และอีแทมบูทอล (Ethambutol) หลังจากกินยาทั้ง 4 ชนิดครบ 2 เดือนแล้วจะต่อด้วยการกินยา 2 ชนิดต่อไปอีก 4 เดือน ได้แก่ ไอโซไนอาซิด (Isoniazid) และไรแฟมพิซิน (Rifampicin)
- ถ้าผู้ป่วยมีอาการดื้อยา แพทย์อาจมีการปรับเปลี่ยนหรือเพิ่มตัวยาบางชนิดเพื่อให้การรักษาเป็นไปอย่างมีประสิทธิภาพ เช่น สเตรปโตมัยซิน (Streptomycin) และลีโวฟลอกซาซิน (Levofloxacin) เป็นต้น (แพทย์จะต้องได้รับผลการยืนยันก่อนว่าผู้ป่วยมีภาวะดื้อยาจึงจะสามารถรักษาได้ ซึ่งแพทย์จะทำการปรับเปลี่ยนยาให้ตามความเหมาะสมเพื่อให้การรักษามีประสิทธิภาพมากขึ้น)
- ผู้ป่วยวัณโรคที่สงสัยว่าเป็นเอดส์ร่วมด้วย (โดยเฉพาะอย่างยิ่งเป็นผู้ที่มีพฤติกรรมเสี่ยง) ควรเจาะเลือดตรวจหาเชื้อเอชไอวีด้วย เพราะผู้ป่วยวัณโรคที่เป็นเอดส์จะต้องกินยาต้านไวรัสเอดส์ ซึ่งยานี้จะมีข้อควรระวังเมื่อใช้ร่วมกับยาไรแฟมพิซิน ซึ่งแพทย์จะเปลี่ยนไปใช้สูตรยา 9 เดือนแทน โดยใน 2 เดือนแรกจะให้กินยารวมกัน 4 ชนิด ได้แก่ ไอโซไนอาซิด (Isoniazid), ไพราซินาไมด์ (Pyrazinamide), อีแทมบูทอล (Ethambutol) และสเตรปโตมัยซิน (Streptomycin) และอีก 7 เดือนต่อมาจะให้กินยา 3 ชนิด ได้แก่ ไอโซไนอาซิด (Isoniazid), ไพราซินาไมด์ (Pyrazinamide) และสเตรปโตมัยซิน (Streptomycin) สัปดาห์ละ 3 ครั้ง
- ให้การรักษาไปตามอาการ เช่น ยาแก้ไอ ยาลดไข้ ยาบำรุงโลหิต (ถ้าซีด) วิตามินรวม (ถ้าเบื่ออาหาร) เป็นต้น แต่ถ้าผู้ป่วยมีภาวะแทรกซ้อนเกิดขึ้น เช่น ไอออกมาเป็นเลือดในปริมาณมาก หายใจหอบเหนื่อย มีภาวะมีน้ำหรือลมในโพรงเยื่อหุ้มปอด มีภาวะขาดอาหารรุนแรง เป็นต้น แพทย์จะรับตัวผู้ป่วยไว้รักษาในโรงพยาบาลจนกว่าอาการจะดีขึ้น
- ตรวจเสมหะเป็นระยะ แพทย์จะทำการตรวจเสมหะเพื่อติดตามผลการรักษาเมื่อผู้ป่วยกินยาครบ 2 เดือน 5 เดือน และเมื่อสิ้นสุดการรักษา (6 หรือ 9 เดือน แล้วแต่กรณี) แต่บางกรณีแพทย์อาจนัดมาตรวจเสมหะทุกเดือนก็ได้
วัณโรคไม่ใช่โรคที่น่ากลัวหรือน่ารังเกียจ และเป็นโรคที่สามารถรักษาให้หายขาดได้โดยการกินยารักษาวัณโรคทุกวันจนครบ 6 เดือนหรือตามที่แพทย์กำหนด
คำแนะนำสำหรับผู้ป่วยวัณโรค
นอกจากการรักษาด้วยยาที่ผู้ป่วยจะต้องกินยาให้ถูกต้องตามที่กล่าวไปแล้ว ผู้ป่วยจะต้องมีการดูแลตนเองให้ดีควบคู่ไปด้วยเพื่อให้การรักษามีประสิทธิภาพมากขึ้น ดังนี้
- ควรไปพบแพทย์ตามนัดอย่างสม่ำเสมอ และกินยารักษาวัณโรคให้ถูกต้องและครบถ้วนทุกวันตามที่แพทย์สั่ง เพื่อการรักษาที่มีประสิทธิภาพ
- หลังกินยาแล้วถึงแม้อาการจะดีขึ้นก็ไม่ควรหยุดยาเอง เพราะการกินยาไม่สม่ำเสมอหรือกินยาไม่ครบตามที่แพทย์สั่ง อาจทำให้เชื้อดื้อยา รักษาให้หายได้ยาก สิ้นเปลืองเงินทองและเวลา และอาจทำให้เกิดภาวะแทรกซ้อนร้ายแรงตามมาได้ สมาชิกในครอบครัว ญาติ และเพื่อนบ้าน จึงควรมีส่วนร่วมในการกระตุ้นและช่วยกำกับให้ผู้ป่วยกินยาให้ได้ทุกวัน หรือถ้าเป็นไปได้ควรให้กินต่อหน้าและจดบันทึกในปฏิทินทุกวันเพื่อกันลืม
- ในขณะที่ไอหรือจามควรใช้ผ้าหรือกระดาษทิชชู่ปิดปากทุกครั้ง ส่วนเสมหะควรบ้วนลงในภาชนะหรือกระป๋องที่มีฝาปิดมิดชิด (ถ้าเป็นไปได้ควรนำเสมหะไปเผาไฟหรือฝังดิน)
- ในช่วงแรกของการรักษา (โดยเฉพาะในช่วง 2-3 สัปดาห์แรก) จะถือเป็นระยะแพร่เชื้อ ผู้ป่วยจึงควรแยกตัวออกให้ห่างจากผู้อื่น โดยการอยู่แต่ในบ้าน แยกห้องนอน ไม่อยู่ใกล้ชิดกับคนในบ้าน ภายในห้องควรเปิดหน้าต่างเพื่อให้มีอากาศถ่ายเทได้สะดวกและให้แสงแดดส่องถึง (เนื่องจากแสงแดดและความร้อนจะทำลายเชื้อวัณโรคได้ดี) หมั่นนำเครื่องนอนออกไปตากแดด และไม่ออกไปที่ที่มีผู้คนแออัด เช่น ห้างสรรพสินค้า สถานบันเทิง ที่ชุมนุม รถโดยสารสาธารณะ นอกจากนี้ยังควรแยกถ้วย ชาม สำรับอาหารและเครื่องใช้ออกต่างหากด้วย จนกว่าจะกินยารักษาวัณโรคทุกวันแล้วอย่างน้อย 2-3 สัปดาห์ และหายจากอาการไอแล้ว (หากจำเป็นต้องเข้าใกล้ผู้อื่นหรือเข้าไปในที่ชุมชน ควรสวมหน้ากากอนามัยปิดปากและจมูกเสมอ)
- สำหรับแม่ที่เป็นวัณโรค ควรแยกออกห่างจากลูก ไม่กอดจูบลูก และไม่ให้ลูกดูดนมตัวเองจนกว่าจะตรวจไม่พบเชื้อแล้ว
- ผู้ป่วยที่ต้องทำงานกลับกลุ่มเสี่ยง เช่น ผู้ป่วยเอดส์ เด็กเล็ก ควรแยกตัวออกห่างจากคนเหล่านี้จนกว่าจะตรวจไม่พบเชื้อวัณโรคแล้ว
- กินอาหารที่มีประโยชน์ให้ครบ 5 หมู่ โดยเฉพาะอาหารพวกโปรตีน เช่น เนื้อ นม ไข่ และถั่วต่าง ๆ หรืออาจดื่มเป็นเครื่องดื่มที่มีแคลอรี่สูงอย่างเช่น โปรตีนเชค เพื่อเพิ่มเติมสารอาหารให้แก่ร่างกายร่วมด้วยก็ได้
- หากรู้สึกอยากรับประทานอาหารในปริมาณมาก ๆ ควรแบ่งเป็นมื้อเล็ก ๆ วันละหลาย ๆ ครั้ง
- ปรึกษาแพทย์เพื่อหาวิธีการออกกำลังกายที่เหมาะสม หรือใช้การเดินเพื่อออกกำลังกายอย่างน้อยครั้งละ 20 นาที หรือแบ่งการออกกำลังกายเป็นครั้งละ 10 นาที วันละ 2 ครั้ง แล้วค่อย ๆ เพิ่มเวลามากขึ้นเท่าที่จะทำได้ เพื่อช่วยให้สุขภาพแข็งแรงขึ้น
- งดการสูบบุหรี่ ดื่มแอลกอฮอล์ และใช้ยาเสพติด
- พักผ่อนนอนหลับให้เพียงพอ
- หากผู้ป่วยมีแผนย้ายที่อยู่ในขณะที่ทำการรักษา ผู้ป่วยควรแจ้งให้แพทย์ทราบเพื่อที่แพทย์จะได้ช่วยวางแผนการรักษา ซึ่งจะช่วยให้ผู้ป่วยได้รับการรักษาอย่างต่อเนื่อง
- ผู้ป่วยควรเฝ้าสังเกตถึงผลข้างเคียงที่อาจเกิดจากยารักษาวัณโรคอย่างใกล้ชิด (ผลข้างเคียงจากยาพบได้ประมาณ 5%) ซึ่งผลข้างเคียงทั่วไปที่อาจพบได้ คือ คลื่นไส้หรืออาเจียน นอนไม่หลับ มีผื่นคัน ซึ่งมักจะมีอาการเพียงชั่วคราว ส่วนผลข้างเคียงที่ควรรีบไปพบแพทย์ทันทีเพื่อความปลอดภัย คือ มีอาการหายใจลำบาก, เบื่ออาหาร, มีไข้ติดต่อกัน 3 วันขึ้นไปโดยไม่มีสาเหตุ, มีอาการบวมที่บริเวณใบหน้า ริมฝีกปาก ลิ้น หรือลำคอ, รู้สึกว่าหน้าท้องมีอาการแข็งหรือบวมผิดปกติ, มีปัญหาเรื่องการมองเห็น (เช่น ตามัว), หูอื้อ, ปวดข้อ, ผิวซีดเหลือง หรือมีปัสสาวะมีสีเข้มขึ้นผิดปกติ เพื่อที่แพทย์จะได้ปรับเปลี่ยนยาให้เหมาะสมเพื่อที่ผู้ป่วยจะได้กินยารักษาได้อย่างต่อเนื่อง หรือแพทย์อาจให้หยุดยาและให้ผู้ป่วยเข้ารับการตรวจอื่น ๆ เช่น การตรวจเลือดเพื่อดูระดับเอนไซม์ของตับเพื่อประเมินว่ามีตับอักเสบเกิดขึ้นหรือไม่ (เพราะยารักษาวัณโรคหลายชนิด ได้แก่ ไอโซไนอาซิด, ไรแฟมพิซิน และไพราซินาไมด์ อาจทำให้ตับอักเสบ (ดีซ่าน) ได้ โดยเฉพาะผู้ป่วยที่อยู่ในกลุ่มเสี่ยง เช่น ผู้ป่วยที่ดื่มแอลกอฮอล์เป็นประจำ หรือมีประวัติเป็นโรคตับอยู่ก่อน หรือมีอายุมากกว่า 35 ปี) และกำหนดแนวทางในการรักษาที่เหมาะสมต่อไป
- หากสงสัยว่ามีการดื้อยา เช่น กินยาแล้วอาการยังไม่ดีขึ้น หรือตรวจเสมหะตั้งแต่เดือนที่ 5 ขึ้นไปแล้วแต่ยังพบเชื้อวัณโรคอยู่ หรือแรกเริ่มตรวจหะไม่พบเชื้อวัณโรค แต่การตรวจเสมหะเมื่อครบเดือนที่ 2 กลับพบเชื้อวัณโรค ควรปรึกษาแพทย์ ซึ่งแพทย์อาจจำเป็นต้องทำการเพาะเชื้อและทดสอบว่าเชื้อไวต่อยาชนิดใด เพื่อที่จะได้เปลี่ยนไปใช้ยาที่ใช้แล้วได้ผล และผู้ป่วยอาจต้องกินยาติดต่อกันนานอย่างน้อย 18 เดือน แต่ในกรณีที่ผู้ป่วยมีปัญหาดื้อต่อการใช้ยาอย่างมาก แพทย์อาจพิจารณาผ่าตัดปอดเพื่อลดปริมาณของเชื้อลง และช่วยให้การใช้ยาได้ผลดีขึ้น
- ผู้ป่วยบางรายเมื่อกินยารักษาวัณโรคจนครบตามที่แพทย์กำหนดและตรวจเสมหะไม่พบเชื้อวัณโรคแล้ว ต่อมาผู้ป่วยอาจมีอาการกำเริบซ้ำได้ หากสงสัยควรกลับไปพบแพทย์ที่เคยให้การรักษาอยู่เดิม ซึ่งแพทย์อาจจำเป็นต้องเปลี่ยนไปใช้สูตรยารักษาวัณโรคที่แตกต่างไปจากเดิม
วัณโรคเป็นโรคที่ต้องมีการติดตามการรักษาอย่างสม่ำเสมอ ซึ่งอาการต่าง ๆ ของผู้ป่วยจะค่อย ๆ ดีขึ้นภายในเวลา 1-2 สัปดาห์หลังจากเริ่มการรักษา แล้วอาการจะดีขึ้นอย่างชัดเจนภายใน 3 เดือนประมาณ 80% และจะดีขึ้นมากหลังจากรักษาไปได้ 4 เดือนประมาณ 90% อย่างไรก็ตาม ระยะเวลาในการรักษาของผู้ป่วยวัณโรคในแต่ละรายจะแตกต่างกันไป และผู้ป่วยยังต้องกินยาติดต่อกันอย่างน้อย 6 เดือนขึ้นไป ร่วมกับการตรวจเสมหะและภาพถ่ายเอกซเรย์ปอดเป็นระยะ ๆ
การป้องกันวัณโรค
แม้วัณโรคจะเป็นโรคที่สามารถติดต่อได้ แต่เราก็สามารถป้องกันไม่ให้เกิดโรคนี้ได้ โดยมีวิธีการป้องพื้นฐาน คือ
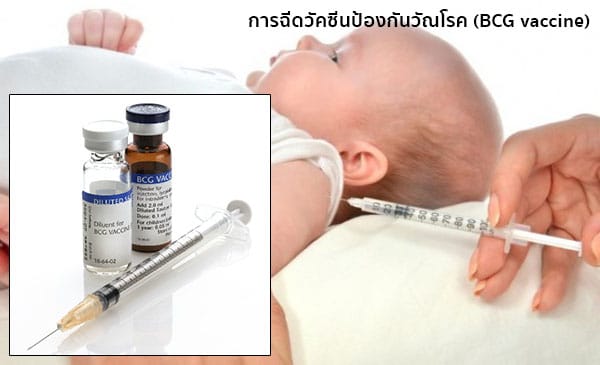
- การฉีดวัคซีนบีซีจี หรือที่เรียกว่า “วัคซีนป้องกันวัณโรค” (Bacillus Calmette–Guérin (BCG) vaccine) ให้ทารกตั้งแต่แรกเกิดทุกราย (ภายในวัคซีนจะประกอบไปด้วยเชื้อวัณโรคที่ถูกทำให้เชื้ออ่อนแอลงและมีปริมาณเพียงเล็กน้อย มีกลไกการทำงานคือ เชื้อที่อ่อนฤทธิ์ลงจะเข้าไปกระตุ้นภูมิคุ้มกันให้สามารถรับมือกับเชื้อวัณโรคได้) เมื่อฉีดวัคซีนไปแล้วภูมิคุ้มกันจะเกิดภายหลังการได้รับวัคซีนประมาณ 4-6 สัปดาห์ และสามารถสร้างภูมิคุ้มกันอยู่ไปได้นาน 10-15 ปี (การฉีดวัคซีนนี้จะทำเพียงครั้งเดียว หากไม่ได้รับวัคซีนตั้งแต่แรกเกิดก็สามารถรับวัคซีนนี้ได้ทันทีในทุกช่วงอายุ) โดยวัคซีนชนิดนี้จะให้ผลในการป้องกันวัณโรคได้สูงถึง 60-90% โดยเฉพาะวัณโรคชนิดรุนแรง ได้แก่ วัณโรคชนิดแพร่กระจาย วัณโรคเยื่อหุ้มสมอง ซึ่งพบได้บ่อยในเด็กเล็ก แต่อาจจะป้องกันวัณโรคปอดไม่ได้เต็มที่ ผู้ที่เคยฉีดวัคซีนชนิดนี้มาแล้วก็ยังมีโอกาสเสี่ยงต่อการเป็นวัณโรคปอดได้อยู่
- ส่วนการฉีดวัคซีนบีซีจีในผู้ใหญ่จะนิยมฉีดในกลุ่มคนที่ทำงานในสถานพยาบาล ห้องปฏิบัติการที่ต้องทำกงานกับเชื้อโรค ผู้ที่ต้องทำหน้าที่ดูแลผู้สูงอายุ ผู้ที่ต้องทำงานในพื้นที่แออัด (เช่น เรือนจำ) และผู้ที่มีอายุต่ำกว่า 35 ปี (เพราะไม่พบว่าการฉีดวัคซีนจะได้ผลหรือไม่กับกลุ่มคนที่อายุมากกว่า 35 ปี)
- ผู้ที่ไม่สามารถวัคซีนบีซีจีได้ คือ ผู้ที่เคยได้รับวัคซีนบีซีจีมาก่อน, ผู้ที่มีภูมิคุ้มกันต่ำรวมทั้งผู้ที่กินยากดภูมิคุ้มกัน, เด็กแรกเกิดที่อาศัยอยู่กับผู้ที่ติดเชื้อวัณโรค, ผู้ที่เคยมีประวัติการติดเชื้อวัณโรค, ผู้ที่เจ็บป่วยอย่างเฉียบพลัน (เช่น ไข้หวัดใหญ่), ผู้ที่มีแผลติดเชื้อหรือแผลไฟไหม้ตรงบริเวณที่จะฉีดวัคซีนนี้, ผู้ที่มีการตรวจพบว่ามีอาการแพ้ส่วนประกอบของวัคซีนบีซีจีอย่างรุนแรง, ผู้ที่มีผลการตรวจทางผิวหนังที่ค่อนข้างรุนแรง และหญิงตั้งครรภ์ (แม้ว่าจะมีการศึกษาไม่พบอันตราย แต่วัคซีนนี้ก็ผลิตมาจากเชื้อแบคทีเรียที่ถูกทำให้อ่อนฤทธิ์ จึงอาจมีโอกาสเกิดการกลายพันธุ์ไปเป็นเชื้อก่อโรครุนแรงได้)
- ดูแลรักษาสุขภาพร่างกายให้แข็งแรง โดยการกินอาหารที่มีประโยชน์ให้ครบ 5 หมู่ ออกกำลังกายเป็นประจำ พักผ่อนนอนหลับให้เพียงพอ งดการสูบบุหรี่ ไม่ดื่มแอลกอฮอล์จัด ไม่ใช้ยาเสพติด หลีกเลี่ยงพฤติกรรมเสี่ยงต่อการติดเชื้อเอชไอวี และควรตรวจสุขภาพและเอกซเรย์ปอดเป็นประจำทุกปี
- ถ้ามีอาการผิดปกติที่สงสัยว่าจะเป็นวัณโรค เช่น ไอเรื้อรัง มีไข้ เบื่ออาหาร น้ำหนักตัวลดลง หอบเหนื่อยง่าย เจ็บหน้าอก เหงื่อออกมากตอนกลางคืน เป็นต้น ควรรีบไปพบแพทย์เสมอเพื่อตรวจร่างกาย ถ้าพบว่าเป็นโรคนี้ก็จะได้รับการรักษาตั้งแต่เนิ่น ๆ เพื่อป้องกันไม่ให้โรคลุกลามและแพร่เชื้อไปให้ผู้อื่น แต่ถ้าตรวจไม่พบเชื้อวัณโรค หรือให้ยารักษาวัณโรคแล้วอาการยังไม่ดีขึ้น ก็อาจเกิดจากสาเหตุอื่น ๆ ได้ดังที่กล่าวไปในหัวข้อการแยกโรค โดยเฉพาะอย่างโรคเมลิออยโดซิส (Melioidosis) ที่พบเป็นกันมากทางภาคอีสาน
- ถ้ามีผู้ป่วยวัณโรคอยู่ในบ้านเดียวกัน ควรกำชับให้ผู้ป่วยปฏิบัติตัวตามคำแนะนำของแพทย์อย่างเคร่งครัด (ดูหัวข้อคำแนะนำ) โดยในช่วงที่ผู้ป่วยยังกินยารักษาวัณโรคได้ไม่ถึง 2 สัปดาห์ หรือยังไม่หายจากอาการไอ ควรหลีกเลี่ยงการนอนในห้องเดียวกับผู้ป่วย และถ้าจำเป็นต้องดูแลผู้ป่วยอย่างใกล้ชิดก็ควรสวมหน้ากากอนามัยเพื่อป้องกันการติดเชื้อเสมอ
- ผู้ที่อยู่ในกลุ่มเสี่ยงต่อการเกิดโรคและผู้ที่อยู่ใกล้ชิดกับผู้ป่วยหรือเป็นสมาชิกในบ้านเดียวกับผู้ป่วย แม้ว่าจะยังรู้สึกสบายดีก็ควรไปพบแพทย์เพื่อทำการตรวจทูเบอร์คูลิน ถ้าพบว่าให้ผลเป็นบวกซึ่งแสดงว่าเป็นผู้ติดเชื้อวัณโรค แพทย์ก็จะพิจารณาให้กินยาไอโซไนอาซิด (Isoniazid) เพื่อป้องกันไม่ให้เป็นโรคติดต่อกันนาน 9-12 เดือน โดยในผู้ใหญ่ให้ในขนาดวันละ 300 มิลลิกรัม (ในเด็กให้วันละ 10 มิลลิกรัมต่อน้ำหนักตัว 1 กิโลกรัม) วันละ 1 ครั้ง โดยตัวอย่างของผู้ที่ต้องกินยานี้ป้องกัน ได้แก่
- เด็กอายุต่ำกว่า 4 ปี ผู้ที่ฉีดยาเสพติดหรือติดแอลกอฮอล์ ผู้ป่วยเบาหวาน มะเร็งเม็ดเลือดขาวหรือมะเร็งต่อมน้ำเหลือง ไตวายเรื้อรัง หรือผู้ที่อยู่ในสถานที่ที่มีความเสี่ยงสูง (เช่น ผู้สูงอายุที่อยู่ในสถานพักฟื้น นักโทษในเรือนจำ บุคลากรที่ดูแลผู้ป่วยวัณโรคในโรงพยาบาล) เป็นต้น ซึ่งมีผลการตรวจทูเบอร์คูลินขนาด ≥ 15 มิลลิเมตร
- ผู้ติดเชื้อเอชไอวี (HIV) ผู้ที่สัมผัสใกล้ชิดกับผู้ป่วยวัณโรคระยะติดต่อ และผู้ที่พบรอยโรคในปอดจากภาพถ่ายเอกซเรย์ปอด ซึ่งมีผลการตรวจทูเบอร์คูลินขนาด ≥ 5 มิลลิเมตร ควรกินยาป้องกันนานอย่างน้อย 12 เดือน
- บุคคลทั่วไปที่ไม่ได้อยู่ในกลุ่มเสี่ยง แต่มีผลการตรวจทูเบอร์คูลินขนาด ≥ 15 มิลลิเมตร
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “วัณโรคปอด (Tuberculosis)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 424-429.
- มูลนิธิหมอชาวบ้าน. นิตยสารหมอชาวบ้าน เล่มที่ 380 คอลัมน์ : สารานุกรมทันโรค. “วัณโรคปอด”. (นพ.สุรเกียรติ อาชานานุภาพ). [ออนไลน์]. เข้าถึงได้จาก : www.doctor.or.th. [28 ส.ค. 2017].
- หาหมอดอทคอม. “วัณโรค (Tuberculosis)”. (นพ.วีระเดช สุวรรณลักษณ์). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [30 ส.ค. 2017].
- พบแพทย์. “วัณโรค”. [ออนไลน์]. เข้าถึงได้จาก : www.pobpad.com. [02 ก.ย. 2017].
- ASTV ผู้จัดการออนไลน์. “วัณโรคสำคัญกว่าที่คุณคิด”. (นพ.กำพล สุวรรณพิมลกุล ผู้เชี่ยวชาญสาขาวิชาโรคติดเชื้อ ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย). [ออนไลน์]. เข้าถึงได้จาก : www.manager.co.th. [04 ก.ย. 2017].
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)