มะเร็งปอด
มะเร็งปอด (Lung cancer) คือ โรคที่เซลล์ของเนื้อปอดมีการแบ่งตัวมากผิดปกติอย่างรวดเร็วจนไม่สามารถควบคุมได้ ทำให้เกิดเป็นกลุ่มก้อนของเซลล์ที่ผิดปกติ ซึ่งจะตรวจพบได้เมื่อมีขนาดใหญ่ มีจำนวนมาก และแพร่กระจายไปยังอวัยวะอื่น ๆ ของร่างกายแล้ว ผู้ป่วยที่มาพบแพทย์ส่วนใหญ่จะมีอาการในระยะที่โรคลุกลามไปมากแล้ว (การตรวจพบในระยะแรกนั้นทำได้ยากเพราะผู้ป่วยมักไม่มีอาการแสดง) อย่างไรก็ตาม ไม่ว่าจะตรวจพบครั้งแรกในระยะใดก็มีหนทางในการดูแลรักษาและส่งผลให้ผู้ป่วยมีชีวิตที่ยืนยาวหรือมีคุณภาพชีวิตที่ดีขึ้นได้ แต่ถ้าโชคดีตรวจพบได้ตั้งแต่ในระยะแรกก็สามารถรักษาโรคนี้ให้หายได้ด้วยการผ่าตัด
มะเร็งปอดเป็นโรคมะเร็งที่พบได้บ่อยมากทั้งในคนไทยและทั่วโลก โดยพบได้มากเป็นอันดับที่ 2 ของมะเร็งในผู้ชาย และเป็นอันดับที่ 4 ของมะเร็งในผู้หญิง จัดเป็นโรคของผู้ใหญ่ที่มีความรุนแรงสูงมาก เพราะเป็นสาเหตุการเสียชีวิตเป็นอันดับ 1 ของโรคมะเร็งทั้งหมด โดยทั่วไปมักพบโรคนี้ได้สูงตั้งแต่อายุ 35 ปีขึ้นไป ซึ่งจะพบได้มากในช่วงอายุประมาณ 50-75 ปี และพบได้ในผู้ชายบ่อยกว่าผู้หญิงประมาณ 2-3 เท่า ในปัจจุบันพบผู้ป่วยใหม่เป็นโรคมะเร็งปอดสูงถึงประมาณปีละ 1.1 ล้านคน (ในการนี้จะเสียชีวิต 0.94 ล้านราย โดยแบ่งเป็นผู้ชาย 0.51 ล้านราย และผู้หญิง 0.43 ล้านราย) ส่วนในประเทศไทยในช่วงปี พ.ศ.2544-2546 พบโรคนี้ได้ในผู้ชาย 24.9 รายต่อประชากรชาย 100,000 คน และในผู้หญิง 9.7 รายต่อประชากรหญิง 100,000 ราย
ชนิดของมะเร็งปอด
มะเร็งปอดมีอยู่หลายชนิด แต่ชนิดที่พบได้บ่อย ๆ จะมีอยู่ด้วยกัน 2 ชนิด คือ
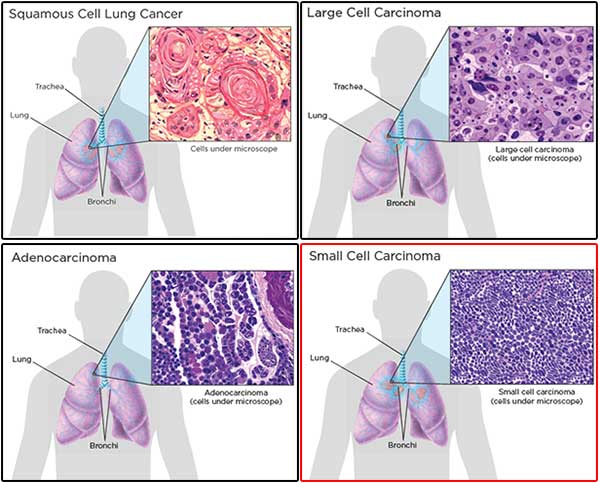
- มะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็ก (Non-small cell lung cancer – NSCLC) เป็นชนิดที่พบได้บ่อยกว่าชนิดเซลล์ขนาดเล็ก (พบได้ประมาณ 75-80% ของมะเร็งปอดทั้งหมด) แต่แพร่กระจายได้ช้ากว่า มักลุกลามอยู่ในปอดและเนื้อเยื่อข้างเคียงก่อน ต่อจากนั้นจึงลุกลามเข้าต่อมน้ำเหลืองที่ขั้วปอดและในช่องอก แล้วจึงแพร่กระจายเข้าสู่กระแสเลือด มะเร็งปอดชนิดนี้แบ่งออกได้เป็น 3 ชนิดย่อย คือ
- ชนิดสะความัสเซลล์ (Squamous cell carcinoma) เซลล์ชนิดนี้จะพบได้ที่เยื่อบุผิวของหลอดลม โดยพบได้มากในผู้ชายและผู้สูงอายุ (ทั้งชายและหญิง) มีความเกี่ยวข้องอย่างมากกับการสูบบุหรี่ มักมีจุดเริ่มต้นที่ท่อทางเดินหายใจขนาดใหญ่ จึงทำให้ผู้ป่วยมีอาการไอเรื้อรัง อาจไอเป็นเลือด หรือมีอาการปอดบวมได้ เพราะก้อนมะเร็งไปอุดท่อของหลอดลมจนทำให้ไม่สามารถไอเอาเสมหะออกมาได้ เป็นมะเร็งชนิดที่พบได้ประมาณ 40-45% ของมะเร็งปอดทั้งหมด
- ชนิดเซลล์ขนาดใหญ่ (Large cell carcinoma) เซลล์ชนิดนี้จะพบได้ที่ผิวนอกของเนื้อปอด มักจะเป็นที่บริเวณขอบริม ๆ แพร่กระจายได้เร็วมากจนการตรวจวินิจฉัยทำได้ไม่ทันกับการเจริญของโรค เป็นมะเร็งชนิดที่พบได้ประมาณ 5-10% ของมะเร็งปอดทั้งหมด
- ชนิดอะดีโน (Adenocarcinoma) เซลล์มะเร็งชนิดนี้จะพบได้ที่ต่อมสร้างน้ำเมือกของปอด เป็นมะเร็งชนิดที่พบได้บ่อยประมาณ 25-30% ของมะเร็งปอดทั้งหมด พบได้บ่อยในผู้หญิงและในผู้ที่ไม่สูบบุหรี่
- มะเร็งปอดชนิดเซลล์ขนาดเล็ก (Small cell lung cancer – SCLC) เป็นชนิดที่พบได้น้อยกว่าชนิดแรก (พบได้ประมาณ 15-20% ของมะเร็งปอดทั้งหมด) แต่มีความรุนแรงมากกว่าและแพร่กระจายได้เร็วกว่า เมื่อตรวจพบโรคมักลุกลามเข้าต่อมน้ำเหลืองและแพร่กระจายเข้าสู่กระแสเลือดแล้ว จึงทำให้ผู้ป่วยเสียชีวิตได้อย่างรวดเร็ว การรักษาแพทย์มักจะไม่ใช้วิธีการผ่าตัด แต่จะรักษาด้วยการให้ยาเคมีบำบัดและ/หรือรังสีรักษาเป็นหลัก
- มะเร็งปอดชนิดอื่น ๆ (พบได้ไม่บ่อย โดยพบรวมกันไม่เกิน 5% ของมะเร็งปอดทั้งหมด) ได้แก่ Carcinoid Tumor (พบได้น้อยประมาณ 1-5% ของมะเร็งปอดทั้งหมด), Malignant mesothelioma (แร่ใยหินเป็นสาเหตุสำคัญของมะเร็งชนิดนี้ พบมากในผู้สูงอายุ มักเกิดที่เยื่อหุ้มปอดด้านใน จึงทำให้ยากต่อการตรวจวินิจฉัย) ฯลฯ
สาเหตุของมะเร็งปอด
ในปัจจุบันยังไม่ทราบสาเหตุที่แน่ชัดของการเกิดโรคมะเร็งปอด แต่พบว่ามีปัจจัยเสี่ยงบางประการที่อาจเพิ่มความเสี่ยงของการเกิดโรคมะเร็งปอด ได้แก่
- การสูบบุหรี่ (รวมถึงการสูบไปป์และซิการ์) เป็นปัจจัยเสี่ยงที่สำคัญและพบได้บ่อยมากที่สุด (ประมาณ 80-90% เกิดจากการสูบบุหรี่) เนื่องจากสารในบุหรี่สามารถทำลายเซลล์ปอดและทำให้เกิดความผิดปกติของเซลล์ได้
- ผู้ที่สูบบุหรี่จะมีความเสี่ยงที่จะเป็นมะเร็งปอดมากกว่าผู้ที่ไม่สูบบุหรี่ถึง 10-30 เท่า (โดยเฉพาะในคนที่สูบบุหรี่จัดอย่างต่อเนื่องตั้งแต่วันละ 1 ซองขึ้นไปเป็นเวลา 20 ปี) โดยความเสี่ยงจะเพิ่มขึ้นตามจำนวนมวนและจำนวนปีที่สูบบุหรี่ ยิ่งสูบบุหรี่นานหรือสูบมากเท่าไร ความเสี่ยงก็จะยิ่งเพิ่มมากขึ้นเท่านั้น
- ผู้ที่เคยสูบบุหรี่ หากเลิกสูบบุหรี่แล้วความเสี่ยงจะลดลงเมื่อเวลาผ่านไป แต่จะไม่หมดไปเท่ากับคนที่ไม่เคยสูบบุหรี่
- สารในบุหรี่ที่มีผลกระทบโดยตรงต่อปอดมีประมาณ 60 ชนิดที่เป็นสารพิษและก่อมะเร็ง แม้จะหยุดสูบไปแล้วแต่ความเสี่ยงก็ยังคงอยู่
- สำหรับการสูบบารากู่ (Hookah) ถึงแม้จะมีเส้นบุหรี่น้อยกว่าแต่ก็ยังมีอันตราย สมาคมโรคมะเร็งของสหรัฐฯ แนะนำว่าไม่ควรสูบบุหรี่เลยแม้แต่น้อย
- การได้รับควันบุหรี่ (สูบบุหรี่มือสอง) เป็นสาเหตุที่พบได้รองลงมา (ประมาณ 5% เกิดจากการได้รับควันบุหรี่จากผู้อื่น) โดยเกิดจากการหายใจเอาควันบุหรี่เข้าไป เพราะอยู่ใกล้เคียงกับผู้สูบบุหรี่ (เช่น ภรรยาที่มีสามีสูบบุหรี่จะมีโอกาสเป็นมะเร็งปอดเพิ่มขึ้น 30% เมื่อเปรียบเทียบกับภรรยาที่สามีไม่สูบบุหรี่) หรือจากการอาศัยหรือทำงานอยู่ในที่ที่มีควันบุหรี่มาก เช่น ในผับและบาร์
- ประมาณ 30% ของผู้ที่ไม่สูบบุหรี่แต่เสียชีวิตจากมะเร็งปอด มักเป็นผู้ที่อยู่ใกล้ชิดกับผู้ที่สูบบุหรี่
- การสัมผัสแร่ใยหินหรือแอสเบสตอส (Asbestos) จากการทำงานอย่างเรื้อรัง เช่น การทำงานเหมืองแร่ การก่อสร้างอาคาร การทำงานเกี่ยวกับผ้าเบรก คลัตช์ ฉนวนกันความร้อน อุตสาหกรรมสิ่งทอ เป็นต้น ซึ่งใช้เวลาสัมผัสนาน 15-35 ปี กว่าจะเป็นมะเร็งปอด และถ้าสูบบุหรี่ด้วยแล้วก็ยิ่งมีความเสี่ยงมากขึ้น (ผู้ที่ทำงานในโรงงานอุตสาหกรรมเหล่านี้จะมีโอกาสเป็นโรคมะเร็งปอดมากกว่าคนปกติ 7 เท่า และถ้าสูบบุหรี่ด้วยแล้วก็จะมีโอกาสเป็นมากกว่าถึง 50-90 เท่า และยังอาจทำให้เกิดมะเร็งของเยื่อหุ้มปอดด้วย)
- การสัมผัสก๊าซเรดอน (Radon) ซึ่งเป็นก๊าซกัมมันตรังสีที่เกิดจากการสลายตัวของแร่ยูเรเนียม (Uranium) ในหินและดิน ซึ่งกระจายอยู่ในอากาศและน้ำ ใต้ดิน อาจพบตามเหมืองใต้ดิน อาคารที่ใช้วัสดุก่อสร้างที่ปนเปื้อนก๊าซนี้ และถ้าสูบบุหรี่ด้วยแล้วก็ยิ่งมีความเสี่ยงมากขึ้น
- การสัมผัสสารพิษหรือสารก่อมะเร็งอื่น ๆ เช่น มลพิษทางอากาศ (เช่น ควันพิษจากรถยนต์ เพราะพบว่าผู้ที่อยู่ในเมืองจะมีโอกาสเป็นมะเร็งปอดได้มากกว่าผู้ที่อยู่ในชนบทประมาณ 1.2-2.3 เท่า) เขม่าควันจากโรงงาน โรงงานถลุงเหล็กนิกเกิล โครเมียม แคดเมียม เบริลเลียม ยูเรเนียม โรงงานน้ำมัน น้ำมันดินหรือทาร์ การดื่มน้ำที่มีสารหนูเจือปน ฯลฯ
- การกินผักและผลไม้น้อย เพราะมีรายงานพบว่า ผู้ที่กินอาหารที่มีผักและผลไม้น้อยจะมีโอกาสเป็นมะเร็งปอดได้มากขึ้น และเชื่อว่าอาหารจำพวกผักและไม้อาจช่วยป้องกันมะเร็งปอดได้
- เคยได้รับรังสีรักษาที่ทรวงอกหรือเต้านม โดยเฉพาะถ้าสูบบุหรี่ด้วยแล้วก็จะยิ่งมีโอกาสเป็นมากขึ้น
- การมีประวัติคนในครอบครัวเป็นมะเร็งปอด ผู้ที่มีพ่อแม่พี่น้อง (ญาติสายตรง) เป็นโรคมะเร็งปอดจะมีความเสี่ยงต่อการเป็นโรคมะเร็งปอดเพิ่มขึ้นเล็กน้อย (แม้จะไม่ได้สูบบุหรี่ก็ตาม)
- ผู้ป่วยบางรายจะมีลักษณะทางพันธุกรรมหรือยีนในร่างกายที่เกิดการกลายพันธุ์ไป ซึ่งไม่ได้เกี่ยวข้องกับการถ่ายทอดทางกรรมพันธุ์ในครอบครัว
- อายุที่มากขึ้น ความเสี่ยงของการเกิดมะเร็งปอดจะเพิ่มมากขึ้นตามอายุ โดยทั่วไปความเสี่ยงจะเพิ่มขึ้นหลังจากอายุ 40 ปี แต่ก็สามารถพบได้ในคนที่มีอายุน้อยกว่า 40 ปีได้เช่นกัน
- การติดเชื้อเอชไอวี
- การรับประทานอาหารเสริมเบต้าแคโรทีนและเป็นผู้ที่สูบบุหรี่จัด
- บางครั้งอาจพบมะเร็งปอดในผู้ป่วยที่มีแผลเป็นในปอดจากโรคปอด เช่น วัณโรคปอด ถุงลมปอดโป่งพอง ภาวะเยื่อพังผืดในปอด เป็นต้น ซึ่งมักพบในมะเร็งปอดชนิดอะดีโน (Adenocarcinoma) ในผู้หญิงและผู้ที่ไม่สูบบุหรี่ (มะเร็งปอดที่พบได้บ่อยจะเป็นชนิดสความัสเซลล์ซึ่งเกี่ยวข้องกับการสูบบุหรี่)
- ผู้ป่วยบางรายอาจเป็นมะเร็งปอดได้โดยไม่มีประวัติการสูบบุหรี่หรือการสัมผัสกับสารก่อมะเร็งดังกล่าวมาก่อนก็ได้
หมายเหตุ : ปัจจัยเสี่ยง หมายถึง การมีโอกาสเกิดมะเร็งเพิ่มขึ้น แต่ไม่ได้หมายความว่า การมีปัจจัยเสี่ยงหรือมีปัจจัยเสี่ยงหลายอย่างจะต้องกลายเป็นโรคมะเร็งเสมอไป หรือการที่ไม่มีปัจจัยเสี่ยงใด ๆ เลยก็ไม่ได้หมายความว่าจะไม่มีทางเป็นโรคมะเร็ง
อาการของมะเร็งปอด
ผู้ป่วยมะเร็งปอดระยะแรกส่วนใหญ่มักจะไม่มีอาการแสดงใด ๆ จนกว่าโรคจะลุกลามไปมากแล้ว (มีผู้ป่วยประมาณ 10-15% เท่านั้นที่ตรวจพบมะเร็งปอดตั้งแต่ระยะแรก ซึ่งแพทย์มักตรวจพบได้โดยบังเอิญจากการตรวจเอกซเรย์ทรวงอกจากการตรวจร่างกายประจำปี ผู้ป่วยกลุ่มนี้จึงมีโอกาสที่จะหายขาดจากโรคได้สูง) โดยอาการและอาการแสดงต่าง ๆ ของมะเร็งปอดมีดังต่อไปนี้ คือ
- ในระยะเริ่มแรกจะไม่มีอาการใด ๆ แต่ต่อมาผู้ป่วยจะมีอาการไอเรื้อรัง (ไอแห้งหรือไอมีเสมหะ อาการไอจะไม่ทุเลาลงเหมือนการไอปกติ แต่จะเป็นมากขึ้นเรื่อย ๆ) อาจไอมีเลือดปนในเสมหะหรือไอออกมาเป็นเลือดสด ๆ จำนวนมาก (หากมะเร็งลุกลามถูกหลอดเลือด) หายใจมีเสียงดังวี้ด (หากหลอดลมถูกอุดกั้นจากก้อนมะเร็ง) หรือเจ็บแน่นหน้าอกเรื้อรังโดยไม่ทราบสาเหตุที่ชัดเจน (หากมะเร็งลุกลามไปที่เยื่อหุ้มปอดหรือกระดูกซี่โครง) ซึ่งอาจทำให้เข้าใจผิดว่าเป็นโรคหัวใจขาดเลือดได้
- ต่อมาผู้ป่วยมักจะมีอาการอ่อนเพลีย เหนื่อยง่าย หรือรู้สึกเหนื่อยตลอดเวลา เบื่ออาหาร น้ำหนักตัวลดลงโดยไม่ทราบสาเหตุ หายใจหอบเหนื่อย (จากภาวะมีน้ำในโพรงเยื่อหุ้มปอด) และอาจมีปอดอักเสบแทรกซ้อน
- หากมะเร็งลุกลามไปยังอวัยวะข้างเคียง ผู้ป่วยอาจมีอาการเสียงแหบเรื้อรัง (เมื่อลุกลามเข้าประสาทกล่องเสียงส่วนที่อยู่ในช่องอก) กลืนลำบาก (มีปัญหาเรื่องการกลืนหรือกินอาหาร) ปวดแขน แขนชาและอ่อนแรง หนังตาตกและรูม่านตาหดเล็กข้างหนึ่ง มีอาการบวมที่ใบหน้า ลำคอ และหน้าอกส่วนบน (เมื่อโรคลุกลามไปอุดหลอดเลือดดำใหญ่ในช่องอก) หัวใจเต้นผิดจังหวะ
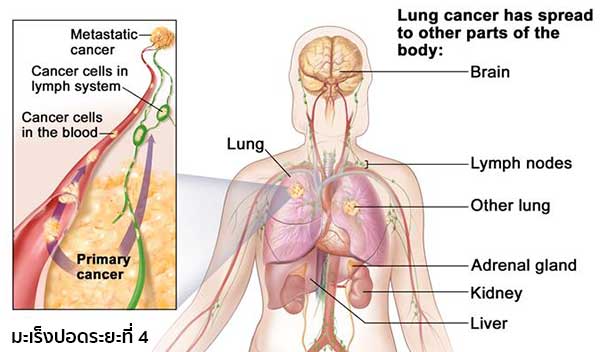
- ในระยะท้ายของโรค มะเร็งมักจะลุกลามไปยังต่อมน้ำเหลืองที่คอหรือแอ่งไหปลาร้า และอวัยวะต่าง ๆ เช่น สมอง (ทำให้มีอาการปวดศีรษะ สับสน ชัก อัมพาต ซึม หมดสติ), ตับ (ทำให้มีอาการตับโต ดีซ่าน ท้องมาน), ต่อมหมวกไต, ไต, กระดูกสันหลัง (ทำให้ปวดหลังมาก), กระดูก (ทำให้มีอาการปวดกระดูก กระดูกหัก) เป็นต้น ซึ่งบางครั้งผู้ป่วยอาจมาปรึกษาแพทย์ด้วยอาการที่มะเร็งลุกลามไปยังอวัยวะเหล่านี้มากกว่าอาการของมะเร็งปอดโดยตรง (ไอเรื้อรัง ไอเป็นเลือด)
อย่างไรก็ตาม อาการเหล่านี้อาจไม่เกี่ยวเนื่องกับมะเร็งก็ได้ เนื่องจากมีหลายโรคที่อาจทำให้เกิดอาการเหล่านี้ได้ หากมีอาการดังกล่าวควรปรึกษาแพทย์เพื่อทำการวินิจฉัยและรับการรักษาโดยเร็วจะดีที่สุด

ระยะของมะเร็งปอด
- ระยะของมะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็ก (Non-small cell lung cancer) แบ่งออกเป็น
- ระยะแอบแฝง (Occult stage) เป็นระยะที่เซลล์มะเร็งถูกตรวจพบในเสมหะ แต่ไม่พบจากการตรวจทางรังสีวิทยาหรือจากการส่องกล้องผ่านทางหลอดลม เนื่องจากยังมีขนาดเล็กมาก
- ระยะที่ 0 (Carcinoma in situ) เป็นระยะที่พบเซลล์ผิดปกติ (ไม่ใช่มะเร็ง) บริเวณเยื่อบุทางเดินหายใจ ซึ่งเซลล์ที่ผิดปกติเหล่านี้อาจกลายเป็นมะเร็งและแพร่กระจายไปตามเนื้อเยื่อที่อยู่ใกล้เคียงได้
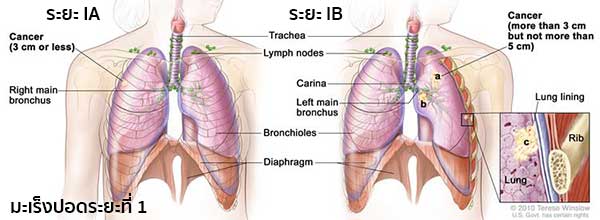
- ระยะที่ 1 แบ่งออกเป็นระยะ IA และระยะ IB
- ระยะ IA เป็นระยะที่พบมะเร็งเฉพาะในปอดเท่านั้น และมีขนาดไม่เกิน 3 เซนติเมตร
- ระยะ IB เป็นระยะที่มะเร็ง (a) มีขนาดใหญ่กว่า 3 เซนติเมตร แต่ไม่เกิน 5 เซนติเมตร, (b) กระจายไปถึงหลอดลมขั้วปอด และ/หรือ (c) กระจายไปถึงเยื่อหุ้มปอดชั้นใน และบางส่วนของปอด (ตรงตำแหน่งที่หลอดลมใหญ่มารวมกับหลอดลมขั้วปอด) อาจแฟบหรือเกิดการอักเสบ

IMAGE SOURCE : www.cancer.gov
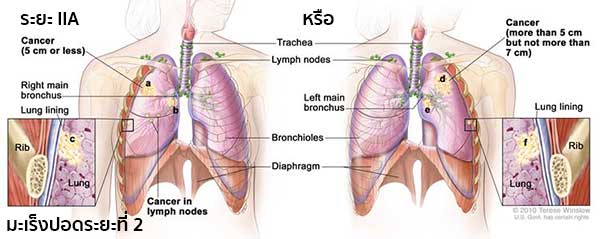
- ระยะที่ 2 แบ่งออกเป็นระยะ IIA และระยะ IIB
- ระยะ IIA (1) เป็นระยะที่มะเร็งแพร่กระจายไปยังต่อมน้ำเหลืองที่อยู่ในทรวงอกข้างนั้น ๆ ร่วมกับ (a) ก้อนมะเร็งมีขนาดไม่เกิน 5 เซนติเมตร, (b) แพร่กระจายไปยังหลอดลมขั้วปอด และ/หรือ (c) แพร่กระจายไปยังเยื่อหุ้มปอดชั้นใน และบางส่วนของปอด (ตรงตำแหน่งที่หลอดลมใหญ่มารวมกับหลอดลมขั้วปอด) อาจแฟบหรือเกิดการอักเสบ
หรือ (2) เป็นระยะที่มะเร็งยังไม่มีการแพร่กระจายไปยังต่อมน้ำเหลืองข้างเคียง แต่ (d) ก้อนมะเร็งมีขนาดใหญ่กว่า 5 เซนติเมตร แต่ไม่เกิน 7 เซนติเมตร, (e) แพร่กระจายไปยังหลอดลมขั้วปอด และ/หรือ (f) แพร่กระจายไปยังเยื่อหุ้มปอดชั้นใน และบางส่วนของปอด (ตรงตำแหน่งที่หลอดลมใหญ่มารวมกับหลอดลมขั้วปอด) อาจแฟบหรือเกิดการอักเสบ
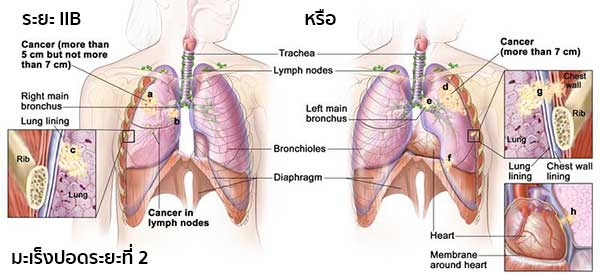
IMAGE SOURCE : www.cancer.gov - ระยะ IIB (1) เป็นระยะที่มะเร็งแพร่กระจายไปยังต่อมน้ำเหลืองที่อยู่ในทรวงอกข้างนั้น ๆ ร่วมกับ (a) ก้อนมะเร็งมีขนาดใหญ่กว่า 5 เซนติเมตร แต่ไม่เกิน 7 เซนติเมตร, (b) แพร่กระจายไปยังหลอดลมขั้วปอด และ/หรือ (c) แพร่กระจายไปยังเยื่อหุ้มปอดชั้นใน และบางส่วนของปอด (ตรงตำแหน่งที่หลอดลมใหญ่มารวมกับหลอดลมขั้วปอด) อาจแฟบหรือเกิดการอักเสบ
หรือ (2) เป็นระยะที่มะเร็งยังไม่แพร่กระจายไปยังต่อมน้ำเหลือง แต่ (d) มีขนาดใหญ่กว่า 7 เซนติเมตร, (e) แพร่กระจายไปยังหลอดลมขั้วปอด, (f) กะบังลม, (g) ผนังทรวงอกหรือเยื่อบุผนังทรวงอก และ/หรือ (h) เยื่อหุ้มหัวใจ ก้อนมะเร็งอาจแยกออกจากกันในปอดกลีบเดียวกัน อาจแพร่กระจายไปยังเส้นประสาทที่ควบคุมกะบังลม และปอดทั้งหมดอาจแฟบหรือเกิดการอักเสบ
IMAGE SOURCE : www.cancer.gov
- ระยะ IIA (1) เป็นระยะที่มะเร็งแพร่กระจายไปยังต่อมน้ำเหลืองที่อยู่ในทรวงอกข้างนั้น ๆ ร่วมกับ (a) ก้อนมะเร็งมีขนาดไม่เกิน 5 เซนติเมตร, (b) แพร่กระจายไปยังหลอดลมขั้วปอด และ/หรือ (c) แพร่กระจายไปยังเยื่อหุ้มปอดชั้นใน และบางส่วนของปอด (ตรงตำแหน่งที่หลอดลมใหญ่มารวมกับหลอดลมขั้วปอด) อาจแฟบหรือเกิดการอักเสบ
- ระยะที่ 3 แบ่งออกเป็นระยะ IIIA และระยะ IIIB
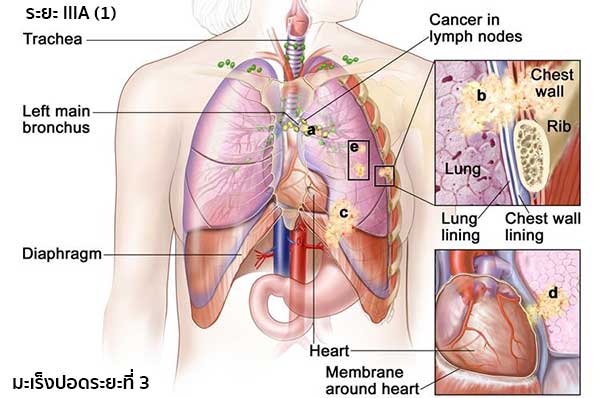
- ระยะ IIIA (1) เป็นระยะที่มะเร็งแพร่กระจายไปยังต่อมน้ำเหลืองที่อยู่ในทรวงอกข้างนั้น ๆ ก้อนมะเร็งอาจมีขนาดใดก็ได้ ปอดบางส่วน (ตรงตำแหน่งที่หลอดลมใหญ่มารวมกับหลอดลมขั้วปอด) หรือทั้งหมดอาจแฟบหรือเกิดการอักเสบ และมะเร็งอาจแพร่กระจายไปยัง (a) หลอดลมขั้วปอด (Bronchus), (b) เยื่อหุ้มปอด เยื่อบุผนังทรวงอก หรือผนังทรวงอก, (c) กะบังลม, (d) เยื่อหุ้มหัวใจ และ/หรือ (e) ก้อนมะเร็งอาจแยกออกจากกันในปอดกลีบเดียวกัน มะเร็งอาจแพร่กระจายไปยังเส้นประสาทที่ควบคุมกะบังลม

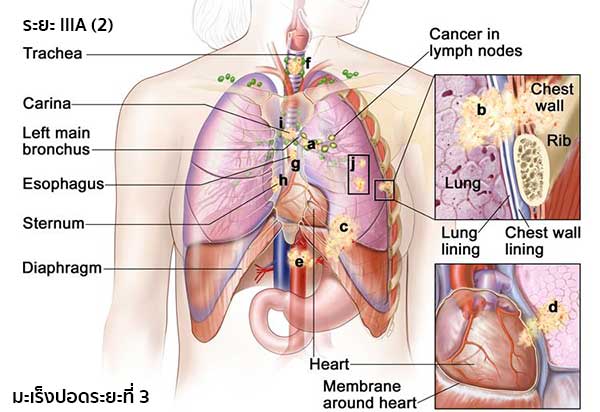
IMAGE SOURCE : www.cancer.gov หรือ (2) เป็นระยะที่มะเร็งกระจายไปยังต่อมน้ำเหลืองข้างเคียงในทรวงอกข้างนั้น ๆ มะเร็งอาจมีขนาดใดก็ได้ ปอดทั้งหมดอาจแฟบหรืออักเสบ และมะเร็งอาจแพร่กระจายไปยัง (a) หลอดลมขั้วปอด (b) เยื่อหุ้มปอด เยื่อบุผนังทรวงอก หรือผนังทรวงอก, (c) กะบังลม, (d) หัวใจ และ/หรือเยื่อหุ้มหัวใจ, (e) หลอดเลือดใหญ่ที่นำเลือดเข้าออกจากหัวใจ, (f) หลอดลมใหญ่ (Trachea), (g) หลอดอาหาร, (h) กระดูกสันอก และ/หรือ (i) บริเวณที่แยกปอดออกเป็น 2 ด้าน (Carina) และ/หรือ (j) ก้อนมะเร็งอาจแยกออกจากกันในปอดกลีบเดียวกัน และมะเร็งอาจแพร่กระจายไปยังเส้นประสาทที่ควบคุมกะบังลมและเส้นประสาทที่ควบคุมกล่องเสียง

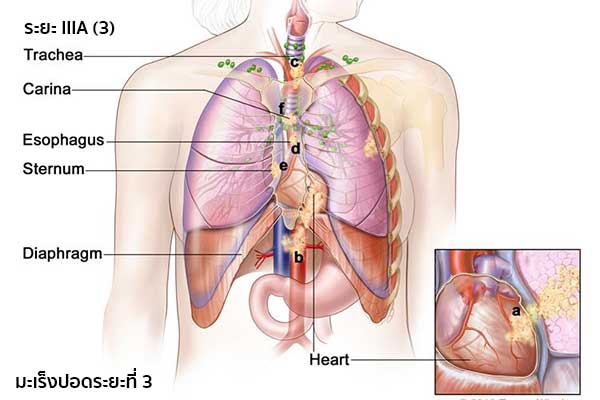
IMAGE SOURCE : www.cancer.gov หรือ (3) เป็นระยะที่มะเร็งยังไม่มีการแพร่กระจายไปยังต่อมน้ำเหลือง ก้อนมะเร็งอาจมีขนาดใดก็ได้ และอาจแพร่กระจายไปยัง (a) หัวใจ, (b) หลอดเลือดใหญ่ที่นำเลือดเข้าออกจากหัวใจ, (c) หลอดลมใหญ่, (d) หลอดอาหาร, (e) กระดูกสันอก และ/หรือ (f) บริเวณที่แยกปอดออกเป็น 2 ด้าน (Carina) และอาจแพร่กระจายไปยังเส้นประสาทควบคุมกล่องเสียง

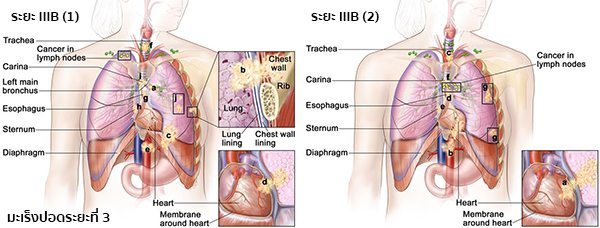
IMAGE SOURCE : www.cancer.gov - ระยะ IIIB (1) เป็นระยะที่มะเร็งแพร่กระจายไปยังต่อมน้ำเหลืองเหนือกระดูกไหปลาร้าหรือด้านตรงข้ามของทรวงอกที่เป็นมะเร็ง ก้อนมะเร็งอาจมีขนาดใดก็ได้ ปอดบางส่วน (ตรงตำแหน่งที่หลอดลมใหญ่มารวมกับหลอดลมขั้วปอด) หรือทั้งหมดอาจแฟบหรือเกิดการอักเสบ และมะเร็งอาจแพร่กระจายไปยัง (a) หลอดลมขั้วปอด, (b) เยื่อหุ้มปอด เยื่อบุผนังทรวงอก หรือผนังทรวงอก, (c) กะบังลม, (d) หัวใจหรือเยื่อหุ้มหัวใจ, (e) หลอดเลือดใหญ่ที่นำเลือดเข้าออกจากหัวใจ, (f) หลอดลมใหญ่, (g) หลอดอาหาร, (h) กระดูกสันอก และ/หรือ (i) บริเวณที่แยกปอดออกเป็น 2 ด้าน (Carina) และ/หรือ (j) ก้อนมะเร็งอาจแยกออกจากกันในปอดกลีบเดียวกัน มะเร็งอาจแพร่กระจายไปยังกระดูกสันหลัง และ/หรือเส้นประสาทที่ควบคุมกะบังลมและเส้นประสาทที่ควบคุมกล่องเสียง หรือ (2) เป็นระยะที่มะเร็งแพร่กระจายไปยังต่อมน้ำเหลืองที่อยู่ในทรวงอกข้างนั้น ๆ ก้อนมะเร็งอาจมีขนาดใดก็ได้ และแพร่กระจายไปยัง (a) หัวใจ, (b) หลอดเลือดใหญ่ที่นำเลือดเข้าออกจากหัวใจ, (c) หลอดลมใหญ่, (d) หลอดอาหาร (e) กระดูกสันอก และ/หรือ (f) บริเวณที่แยกปอดออกเป็น 2 ด้าน (Carina) และ/หรือ (g) มะเร็งอาจแพร่กระจายไปยังกลีบอื่นในปอดข้างเดียวกัน อาจแพร่กระจายไปยังกระดูกสันหลัง และ/หรือเส้นประสาทที่ควบคุมกล่องเสียง

IMAGE SOURCE : www.cancer.gov
- ระยะ IIIA (1) เป็นระยะที่มะเร็งแพร่กระจายไปยังต่อมน้ำเหลืองที่อยู่ในทรวงอกข้างนั้น ๆ ก้อนมะเร็งอาจมีขนาดใดก็ได้ ปอดบางส่วน (ตรงตำแหน่งที่หลอดลมใหญ่มารวมกับหลอดลมขั้วปอด) หรือทั้งหมดอาจแฟบหรือเกิดการอักเสบ และมะเร็งอาจแพร่กระจายไปยัง (a) หลอดลมขั้วปอด (Bronchus), (b) เยื่อหุ้มปอด เยื่อบุผนังทรวงอก หรือผนังทรวงอก, (c) กะบังลม, (d) เยื่อหุ้มหัวใจ และ/หรือ (e) ก้อนมะเร็งอาจแยกออกจากกันในปอดกลีบเดียวกัน มะเร็งอาจแพร่กระจายไปยังเส้นประสาทที่ควบคุมกะบังลม
- ระยะที่ 4 เป็นระยะที่มะเร็งแพร่กระจายไปยังปอดอีกข้าง และ/หรือแพร่กระจายไปยังส่วนต่าง ๆ ของร่างกาย เช่น สมอง ตับ ต่อมหมวกไต ไต หรือกระดูก (ในระยะนี้ก้อนมะเร็งอาจมีขนาดใดก็ได้)

IMAGE SOURCE : www.cancer.gov
- ระยะของมะเร็งปอดชนิดเซลล์ขนาดเล็ก (Small cell lung cancer) แบ่งออกเป็น
- ระยะจำกัด (Limited-stage small cell lung cancer) เป็นระยะที่ยังพบมะเร็งอยู่ในปอด 1 ข้าง เนื้อเยื่อระหว่างปอด 2 ข้าง และต่อมน้ำเหลืองข้างเคียงเท่านั้น
- ระยะแพร่กระจาย (Extensive-stage small cell lung cancer) เป็นระยะที่มะเร็งได้แพร่กระจายออกจากปอดไปยังส่วนอื่น ๆ ของร่างกาย
การวินิจฉัยมะเร็งปอด
- การตรวจร่างกายและการซักประวัติ (Physical exam and History) แพทย์จะทำการตรวจร่างกายทั่วไปเพื่อหาอาการแสดงของโรค (เช่น ก้อนหรือสิ่งผิดปกติ) ใช้หูฟังเพื่อฟังเสียงของปอด การหายใจ การทดสอบประสิทธิภาพการทำงานของปอด ซักประวัติสุขภาพ ประวัติครอบครัว รวมถึงการสูบบุหรี่ สิ่งแวดล้อมในที่ทำงานหรือที่อยู่อาศัย งานที่ทำ และการรักษาก่อนหน้า
- การตรวจทางห้องปฏิบัติการ (Laboratory tests) โดยการตรวจเนื้อเยื่อ เลือด ปัสสาวะ หรือสารอื่น ๆ ซึ่งการตรวจเหล่านี้สามารถช่วยในการวินิจฉัย วางแผนการรักษาโรค หรือติดตามการรักษาได้
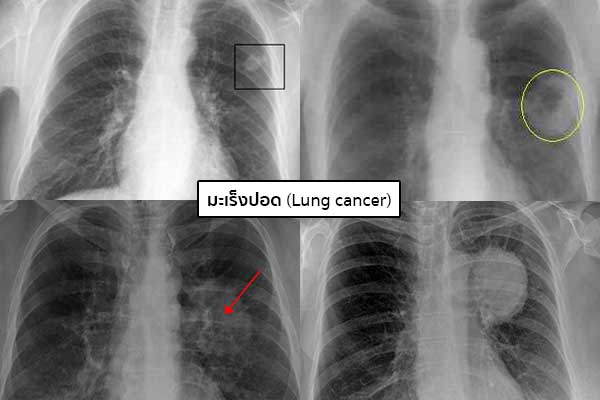
- การเอกซเรย์ทรวงอก (Chest x-ray) เพื่อดูตำแหน่งของก้อนเนื้อในปอด

IMAGE SOURCE : www.cancer.gov 
IMAGE SOURCE : blogs.scientificamerican.com, www.aboutcancer.com, www.healthline.com, www.tampabay.com - การถ่ายภาพด้วยเครื่องเอกซเรย์คอมพิวเตอร์ (CT scan) หรือคลื่นแม่เหล็กไฟฟ้า (MRI) เป็นการตรวจเพื่อหาตำแหน่งและขนาดของก้อนเนื้อที่ผิดปกติในบริเวณปอด
- การตรวจหาเซลล์มะเร็งในเสมหะ (Sputum cytology) มักใช้เสมหะใหม่ ๆ ตอนตื่นนอน นำไปตรวจดูด้วยกล้องจุลทรรศน์เพื่อหาเซลล์มะเร็ง (แต่ถ้าไม่มีเสมหะอาจป้ายสิ่งคัดหลั่งบริเวณคอหอยไปตรวจแทนได้)
- การตัดชิ้นเนื้อส่งตรวจทางพยาธิวิทยา (Biopsy) เป็นการตรวจที่ให้ผลแน่นอนที่สุด ซึ่งการตรวจจะมีอยู่ด้วยกันหลายวิธี ได้แก่
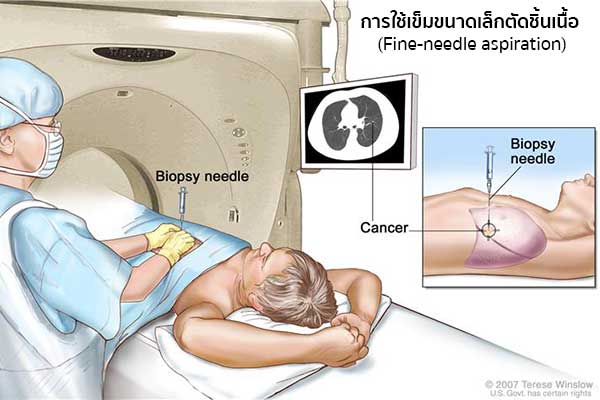
- การใช้เข็มขนาดเล็กตัดชิ้นเนื้อ (Fine-needle aspiration – FNA) แพทย์จะใช้เข็มขนาดเล็กเจาะเข้าที่ช่องอกไปยังปอด และดูดเอาตัวอย่างของเนื้อเยื่อหรือของเหลวจากปอดนำไปตรวจหาเซลล์มะเร็ง (โดยทั่วไปมักทำร่วมกับการเอกซเรย์คอมพิวเตอร์เพื่อหาตำแหน่งที่ถูกต้องของเนื้อเยื่อที่ต้องการนำไปตรวจสอบ)

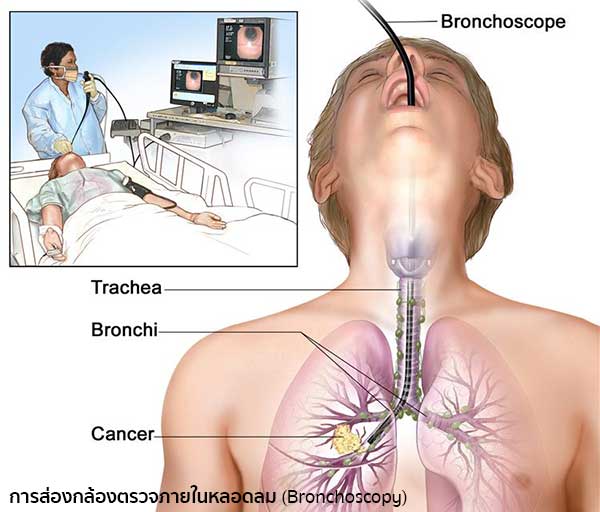
IMAGE SOURCE : www.cancer.gov - การส่องกล้องตรวจภายในหลอดลม (Bronchoscopy) แพทย์จะทำการสอดท่อขนาดเล็กที่มีไฟผ่านจมูกหรือปากเข้าไปถึงหลอดคอและปอด โดยท่อนี้จะสามารถดูดเอาของเหลวหรือตัดชิ้นเนื้อเยื่อที่แพทย์สงสัยออกมาตรวจวิเคราะห์ได้

IMAGE SOURCE : www.cancer.gov - การตรวจช่องทรวงอกโดยการส่องกล้อง (Thoracoscopy) แพทย์จะใช้กล้องใส่เข้าไปทางผนังทรวงอกเพื่อตัดเอาก้อนเนื้อจากปอดไปตรวจ
- การใช้เข็มเจาะช่องเยื่อหุ้มปอดแทงผ่านผนังทรวงอก (Thoracentesis) แพทย์จะใช้เข็มเจาะที่ช่องอกบริเวณระหว่างปอดและผนังช่องอก เพื่อทำการเก็บของเหลวบริเวณดังกล่าวนำไปตรวจหาเซลล์มะเร็ง
- การตรวจช่องกลางทรวงอกโดยการส่องกล้อง (Mediastinoscopy) แพทย์จะทำการผ่าตัดบริเวณส่วนบนของกระดูกหน้าอก จากนั้นจะสอดกล้องเข้าไปภายในช่องทรวงอก แล้วนำตัวอย่างเนื้อเยื่อหรือต่อมน้ำเหลืองออกไปตรวจ
- การใช้เข็มขนาดเล็กตัดชิ้นเนื้อ (Fine-needle aspiration – FNA) แพทย์จะใช้เข็มขนาดเล็กเจาะเข้าที่ช่องอกไปยังปอด และดูดเอาตัวอย่างของเนื้อเยื่อหรือของเหลวจากปอดนำไปตรวจหาเซลล์มะเร็ง (โดยทั่วไปมักทำร่วมกับการเอกซเรย์คอมพิวเตอร์เพื่อหาตำแหน่งที่ถูกต้องของเนื้อเยื่อที่ต้องการนำไปตรวจสอบ)
- การตรวจย้อม Immunohistochemistry เป็นการตรวจที่จำเพาะลงไปเพื่อดูว่าเนื้องอกนั้น ๆ เป็นมะเร็งปอดชนิดอะไร
เมื่อได้รับการตรวจวินิจฉัยว่า เป็นโรคมะเร็งปอดชัดเจนแล้ว ขั้นตอนต่อไปจะเป็นการตรวจเพิ่มเติมเพื่อหาการแพร่กระจายของเซลล์มะเร็งหรือระยะของโรคมะเร็ง ได้แก่ การตรวจคลื่นแม่เหล็กไฟฟ้า (MRI), การตรวจเอกซเรย์คอมพิวเตอร์ (CT scan), การตรวจเพทสแกน (PET scan), การสแกนกระดูก (Bone scan), การตรวจสมรรถภาพปอด (PFT), การส่องกล้องที่ติดอัลตราซาวนด์ (EUS), การตรวจช่องกลางอกโดยการส่องกล้อง (Mediastinoscopy), การทำ Anterior mediastinotomy, การตัดต่อมน้ำเหลืองนำไปตรวจชิ้นเนื้อ (Lymph node biopsy), การเจาะไขกระดูกเพื่อการตรวจทางพยาธิวิทยา (Bone marrow aspiration and biopsy) เป็นต้น ทั้งนี้เพื่อนำไปใช้ในการวางแผนการรักษาที่เหมาะสมกับสภาวะของโรค
วิธีรักษามะเร็งปอด
วิธีการรักษามะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็ก (Non-small cell lung cancer) ในระยะแรกที่โรคยังไม่ลุกลามหรือยังไม่แพร่กระจาย การรักษาหลักจะเป็นการผ่าตัด และแพทย์อาจพิจารณาให้การรักษาด้วยยาเคมีบำบัด ยารักษาตรงเป้า และรังสีรักษาเป็นการรักษาเสริมตามข้อบ่งชี้ ซึ่งจะช่วยให้หายขาดได้
แต่ในกรณีที่โรคลุกลามไปมากขึ้น (เสี่ยงต่อการกลับมาเป็นซ้ำหรือมีการแพร่กระจาย) แพทย์อาจเปลี่ยนการรักษาหลักไปเป็นการให้ยาเคมีบำบัดร่วมกับรังสีรักษา และอาจพิจารณาให้การรักษาด้วยยารักษาตรงเป้าตามข้อบ่งชี้ ซึ่งทั้งหมดนี้แพทย์จะพิจารณาจากตำแหน่ง ขนาด และระยะของโรค ชนิดของเซลล์มะเร็ง อายุและสุขภาพโดยรวมของผู้ป่วย (ทั้งทางร่างกายและจิตใจ) และความต้องการของผู้ป่วยและครอบครัวเป็นสำคัญ อย่างไรก็ตาม ยังไม่มีวิธีการรักษาใดที่จะรับรองได้ว่าจะได้ผลดีสำหรับผู้ป่วยทุกราย เพราะมะเร็งปอดในผู้ป่วยแต่ละรายจะมีความแตกต่างกัน นอกจากนั้น เซลล์มะเร็งแต่ละชนิดเองก็มีความไวในการตอบสนองต่อการรักษาที่แตกต่างกันด้วย ทำให้ในปัจจุบันแพทย์จึงมักใช้หลายวิธีร่วมกันเพื่อครอบคลุมโอกาสที่น่าจะเป็นไปได้ทั้งหมด สำหรับวิธีการรักษามะเร็งปอดชนิดนี้ ได้แก่
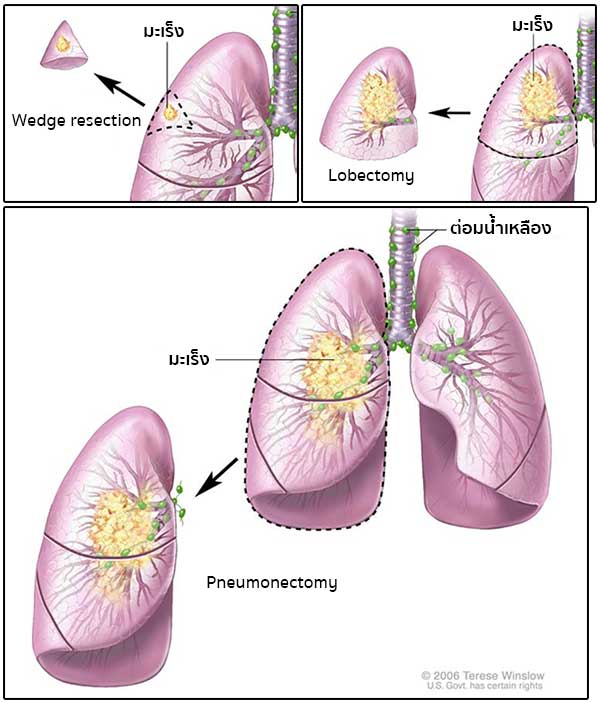
- การผ่าตัด (Surgery) มีเป้าหมายเพื่อเอาก้อนมะเร็งที่ปอดออกให้หมด ซึ่งบางครั้งก้อนเนื้อนั้นอาจไม่ใช่เซลล์มะเร็งทั้งหมดก็ได้ โดยขนาดของปอดที่ตัดออกจะขึ้นอยู่กับตำแหน่งและขนาดของมะเร็ง และสมรรถภาพของปอดที่เหลือไว้ (จึงมักทำในรายที่ยังมีหวังว่าจะตัดมะเร็งออกได้หมดและปอดที่เหลืออยู่ยังเพียงพอต่อการหายใจ และโดยทั่วไปมักจะไม่ใช้กับมะเร็งปอดชนิดเซลล์ขนาดเล็ก ซึ่งมักมีการแพร่กระจายตัวของเซลล์มะเร็งได้เร็ว) ซึ่งการผ่าตัดจะมีอยู่ด้วยกันหลายวิธี ได้แก่
- การผ่าตัดปอดเป็นรูปลิ่ม (Wedge resection) เป็นการผ่าตัดเพื่อนำเอาก้อนมะเร็งและเนื้อเยื่อปกติรอบ ๆ ออก
- การผ่าตัดปอดแค่กลีบย่อย (Segmental resection)
- การผ่าตัดปอดออกทั้งกลีบ (Lobectomy) เป็นการผ่าตัดกลีบปอดออกทั้งกลีบ
- การผ่าตัดปอดออกทั้งข้าง (Pneumonectomy)
- การผ่าตัดส่วนของหลอดลมออก (Sleeve resection)

IMAGE SOURCE : www.cancer.gov
- การใช้รังสีรักษา (Radiation therapy) เป็นการรักษามะเร็งโดยใช้รังสีเอกซ์พลังงานสูงหรือรังสีชนิดอื่นเพื่อทำลายหรือหยุดการเจริญเติบโตของเซลล์มะเร็งโดยตรง มักใช้ในผู้ป่วยมะเร็งปอดที่ไม่สามารถผ่าตัดได้ หรือในรายที่ผ่าตัดแล้วแต่มะเร็งยังออกไม่หมด หรือคาดว่ามะเร็งจะงอกขึ้นมาอีก โดยการฉายรังสีจะแบ่งออกเป็น
- การฉายรังสีจากภายนอก (External radiation therapy) โดยใช้เครื่องส่งรังสีจากภายนอกร่างกาย
- การฉายรังสีจากภายใน (Internal radiation therapy) โดยการใช้สารรังสีวางไว้ใกล้กับตัวก้อนมะเร็ง
- การให้ยาเคมีบำบัด (Chemotherapy) เป็นการใช้ยาเพื่อทำลายเซลล์มะเร็งหรือยับยั้งการแบ่งตัวของเซลล์มะเร็ง ในปัจจุบันแพทย์นิยมใช้ยาหลายตัวสลับกันเป็นระยะ เพราะได้ผลดีกว่าการใช้ยาเพียงตัวเดียว ส่วนผลการรักษามักจะออกมาดีในผู้ป่วยที่มีสภาพร่างกายสมบูรณ์และมีมะเร็งในร่างกายน้อย หลังจากที่กินยาหรือฉีดยาเคมีบำบัดเข้าทางหลอดเลือดดำหรือกล้ามเนื้อแล้ว ตัวยาจะถูกดูดซึมเข้าทางกระแสเลือดและจับกับเซลล์มะเร็งที่อยู่ตามส่วนต่าง ๆ ของร่างกาย ซึ่งเรียกว่า “Systemic chemotherapy” แต่ในบางกรณีแพทย์อาจฉีดยาเคมีบำบัดเข้าทางช่องไขสันหลัง ในอวัยวะ หรือในช่องท้องเพื่อหวังผลในการทำลายเซลล์มะเร็งเฉพาะที่ ซึ่งเรียกว่า “Regional chemotherapy”
- การให้ยารักษาตรงเป้า (Targeted therapy) เป็นการรักษาโดยการใช้ยาหรือสารอื่น ๆ ที่ออกฤทธิ์เฉพาะเจาะจงต่อเซลล์มะเร็งและก่อให้เกิดอันตรายต่อเซลล์ปกติน้อยกว่ายาเคมีบำบัดหรือรังสีรักษา แต่ยานี้ค่อนข้างจะมีราคาแพงเกินกว่าที่ผู้ป่วยทั่วไปจะเข้าถึงได้ โดยยาที่ใช้รักษาจะมีอยู่ด้วยกัน 2 กลุ่มหลัก ๆ คือ ยาในกลุ่มโมโนโคลนอล แอนติบอดี (Monoclonal antibody) และยาในกลุ่มยับยั้งการทำงานของเอนไซม์ไทโรซีนไคเนส (Thyrosine kinase inhibitor)
- การรักษาด้วยเลเซอร์ (Laser therapy) เป็นการใช้แสงเลเซอร์ที่มีลำแสงแคบ (Laser beam) เพื่อฆ่าเซลล์มะเร็ง
- การใช้แสงเลเซอร์ร่วมกับยา (Photodynamic therapy – PDT) การรักษานี้เป็นการตอบสนองทางเคมี โดยจะเป็นการใช้แสงเลเซอร์กระตุ้นปฏิกิริยาแบบหนึ่ง โดยฉีดสารไวแสงทางหลอดเลือดดำ ซึ่งก้อนมะเร็งจะดูดซับสารไวแสงนี้ไว้ในปริมาณมาก (แต่เนื้อเยื่อปกติจะดูดซับไว้เพียงเล็กน้อย) เมื่อฉายแสงเลเซอร์พิเศษไปที่มะเร็ง เซลล์มะเร็งก็จะถูกทำลายและตายไป
- การจี้ด้วยความเย็น (Cryosurgery) เป็นการใช้อุปกรณ์จี้ด้วยความเย็นและทำลายเนื้อเยื่อที่ผิดปกติ เช่น ในโรคระยะที่ 0 (Carcinoma in situ)
- การจี้ด้วยไฟฟ้า (Electrocautery) เป็นการใช้โพรบ (Probe) หรือเข็มร้อนที่ส่งผ่านด้วยกระแสไฟฟ้าเพื่อทำลายเนื้อเยื่อที่ผิดปกติ
- การรักษาแบบเฝ้าระวังเชิงรับ (Watchful waiting) เป็นการเฝ้าติดตามผู้ป่วยอย่างใกล้ชิดไปเรื่อย ๆ โดยไม่ต้องให้การรักษา จนกว่าผู้ป่วยจะแสดงอาการของมะเร็งออกมา
- การรักษารูปแบบใหม่ที่ยังอยู่ในระหว่างการศึกษาทดลอง คือ การป้องกันมะเร็งโดยการใช้ยาเคมีป้องกัน (Chemoprevention) เป็นการใช้ยา วิตามิน หรือสารอื่น ๆ เพื่อลดความเสี่ยงต่อการเกิดมะเร็งหรือเพื่อลดความเสี่ยงต่อการกลับมาเป็นซ้ำของมะเร็งปอด และการใช้สารเพิ่มผลของรังสีรักษา (Radiosensitizers) ซึ่งเป็นการให้สารหรือยาที่เพิ่มผลหรือเพิ่มประสิทธิภาพของรังสีรักษาในการทำลายเซลล์มะเร็ง
- การรักษาประคับประคอง (Palliative care) เป็นการรักษาที่จะเน้นเรื่องการบรรเทาอาการและเพิ่มคุณภาพชีวิตของผู้ป่วยเป็นหลักในระยะที่โรคแพร่กระจายไปยังอวัยวะต่าง ๆ แล้ว หรือตัวผู้ป่วยเองมีสภาพร่างกายทั่วไปไม่แข็งแรง มีความเสี่ยงที่จะเกิดผลข้างเคียงจากการรักษาได้ง่าย โดยแพทย์อาจให้การรักษาด้วยยาเคมีบำบัด การใช้รังสีรักษา การรักษาด้วยเลเซอร์ การให้ยาแก้ปวดเมื่อมีอาการปวดต่าง ๆ การให้สารอาหารทางหลอดเลือดดำเมื่อผู้ป่วยกินอาหารทางปากได้น้อยหรือไม่ได้ เป็นต้น
- การรักษามะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็กตามระยะของโรค
- ระยะแอบแฝง มักจะรักษาให้หายได้โดยการผ่าตัด
- ระยะที่ 0 สามารถรักษาด้วยการผ่าตัดปอดเป็นรูปลิ่ม (Wedge resection), การผ่าตัดปอดแค่กลีบย่อย (Segmental resection), การรักษาด้วยเลเซอร์ (Laser therapy), การใช้แสงเลเซอร์ร่วมกับยา (PDT), การจี้ด้วยความเย็น (Cryosurgery) และการจี้ด้วยไฟฟ้า (Electrocautery) สำหรับเนื้องอกที่อยู่ในหรืออยู่ใกล้กับหลอดลมขั้วปอด
- ระยะที่ 1 สามารถรักษาด้วยการผ่าตัดปอดเป็นรูปลิ่ม (Wedge resection), การผ่าตัดปอดแค่กลีบย่อย (Segmental resection), การผ่าตัดปอดออกทั้งกลีบ (Lobectomy) และการผ่าตัดส่วนของหลอดลมออก (Sl-eeve resection) สำหรับผู้ป่วยที่ไม่สามารถผ่าตัดได้หรือเลือกที่จะไม่ผ่าตัด สามารถให้การรักษาได้ด้วยการฉายรังสีจากภายนอก (External radiation therapy) ร่วมกับการใช้รังสีร่วมพิกัดบริเวณลำตัว (Stereotactic body radiation therapy) ส่วนการให้ยาเคมีบำบัดหรือรังสีรักษาหลังการผ่าตัด, การรักษาด้วยการใช้แสงเลเซอร์ร่วมกับยา (PDT) และการผ่าตัดที่ตามด้วยการป้องกันมะเร็งกลับมาเป็นซ้ำโดยการใช้ยาเคมีป้องกัน (Chemoprevention) ยังอยู่ในขั้นตอนการทดลองทางคลินิก
- ระยะที่ 2 สามารถรักษาได้ด้วยการผ่าตัด, การให้ยาเคมีบำบัดแล้วตามด้วยการผ่าตัด, การผ่าตัดแล้วตามด้วยการให้ยาเคมีบำบัด และการฉายรังสีจากภายนอกสำหรับผู้ป่วยที่ไม่สามารถผ่าตัดได้ ส่วนการใช้รังสีรักษาหลังการผ่าตัดยังอยู่ในขั้นตอนการทดลองทางคลินิก
- ระยะที่ 3 สำหรับระยะ IIIA ในผู้ป่วยที่สามารถผ่าตัดได้ การรักษาจะประกอบไปด้วย การผ่าตัดแล้วตามด้วยการให้ยาเคมีบำบัด, การผ่าตัดแล้วตามด้วยการใช้รังสีรักษา, การให้ยาเคมีบำบัดแล้วตามด้วยการผ่าตัด, การผ่าตัดแล้วตามด้วยการให้ยาเคมีบำบัดร่วมกับการใช้รังสีรักษา และการให้ยาเคมีบำบัดร่วมกับการใช้รังสีรักษาแล้วตามด้วยการผ่าตัด ส่วนผู้ป่วยที่ไม่สามารถผ่าตัดได้ การรักษาจะประกอบไปด้วย การให้ยาเคมีบำบัดร่วมกับการใช้รังสีรักษา, การฉายรังสีจากภายนอก (External radiation therapy) เพียงอย่างเดียวสำหรับผู้ป่วยที่ไม่สามารถรับการรักษาแบบผสมผสานได้ หรือใช้เป็นการรักษาประคับประคองเพื่อบรรเทาอาการและเพิ่มคุณภาพชีวิตของผู้ป่วย, การฉายรังสีจากภายใน (Internal radiation therapy) และการรักษาด้วยเลเซอร์ (Laser therapy) เพื่อใช้เป็นการรักษาประคับประคองเพื่อบรรเทาอาการและเพิ่มคุณภาพชีวิตของผู้ป่วย ส่วนระยะ IIIB การรักษาจะประกอบไปด้วย การให้ยาเคมีบำบัดแล้วตามด้วยการฉายรังสีจากภายนอก (External radiation therapy), การให้ยาเคมีบำบัดร่วมกับการใช้รังสีรักษา, การให้ยาเคมีบำบัดแล้วตามด้วยการผ่าตัด (Surgery), การฉายรังสีจากภายนอกเพียงอย่างเดียวสำหรับผู้ป่วยที่ไม่สามารถให้ยาเคมีบำบัดได้, การฉายรังสีจากภายนอก (External radiation therapy) เพื่อใช้เป็นการรักษาประคับประคองเพื่อบรรเทาอาการและเพิ่มคุณภาพชีวิตของผู้ป่วย, การรักษาด้วยเลเซอร์ (Laser therapy) หรือร่วมกับการฉายรังสีจากภายใน (Internal radiation therapy) เพื่อใช้เป็นการรักษาประคับประคองเพื่อบรรเทาอาการและเพิ่มคุณภาพชีวิตของผู้ป่วย ส่วนการให้ยาเคมีบำบัดร่วมกับการใช้รังสีรักษาที่มีการใช้สารเพิ่มผลของรังสีรักษา (Radiosensitizers) ร่วมด้วย และการใช้ยารักษาตรงเป้า (Targeted therapy) ร่วมกับยาเคมีบำบัดและรังสีรักษา ยังอยู่ในขั้นตอนการทดลองทางคลินิก
- ระยะที่ 4 การรักษาจะประกอบไปด้วย การให้ยาเคมีบำบัด, การให้ยาเคมีบำบัดร่วมกับยารักษาตรงเป้ากลุ่มโมโนโคลนอล แอนติบอดี (Monoclonal antibody), การให้ยารักษาตรงเป้ากลุ่มยับยั้งการทำงานของเอนไซม์ไทโรซีนไคเนส (Thyrosine kinase inhibitor), การฉายรังสีจากภายนอก (External radiation therapy) เพื่อใช้เป็นการรักษาประคับประคองเพื่อบรรเทาอาการและเพิ่มคุณภาพชีวิตของผู้ป่วย และการรักษาด้วยเลเซอร์ (Laser therapy) หรือร่วมกับการฉายรังสีจากภายใน (Internal radiation therapy) สำหรับเนื้องอกที่ปิดกั้นทางเดินหายใจ
วิธีการรักษามะเร็งปอดชนิดเซลล์ขนาดเล็ก (Small cell lung cancer) การรักษามะเร็งชนิดนี้โดยหลัก ๆ แล้วจะเป็นการให้ยาเคมีบำบัดเพื่อทำลายเซลล์มะเร็งที่จุดเริ่มต้นและป้องกันไม่ให้เกิดแพร่กระจายไปยังบริเวณอื่น ๆ และ/หรือใช้รังสีรักษาเป็นการรักษาเสริมเพื่อเพิ่มประสิทธิภาพในการควบคุมโรคเฉพาะที่ (เนื่องจากมะเร็งชนิดนี้ตอบสนองได้ดีต่อยาเคมีบำบัดและรังสีรักษา) โดยอาจให้พร้อมกันหรือพิจารณาให้ต่อเนื่องกันแต่ไม่พร้อมกัน ทั้งนี้ขึ้นอยู่กับระยะของโรคและสภาพร่างกายของผู้ป่วย ดุลยพินิจของแพทย์และความยินยอมของผู้ป่วย สำหรับวิธีการรักษาหลักนั้นจะประกอบไปด้วย การให้ยาเคมีบำบัด, การใช้รังสีรักษา และการผ่าตัด (มักใช้ในรายที่มะเร็งอยู่ในปอด 1 ข้าง และต่อมน้ำเหลืองข้างเคียงเท่านั้น แต่ส่วนใหญ่มะเร็งชนิดนี้มักพบในปอดทั้ง 2 ข้าง การรักษาด้วยวิธีนี้จึงมีน้อย) ส่วนการรักษาเสริมจะเป็นการรักษาด้วยเลเซอร์ (Laser therapy) และการใส่ท่อหรือวัสดุถ่างขยาย (Stent placement) เพื่อเปิดทางเดินหายใจ
- การรักษามะเร็งปอดชนิดเซลล์ขนาดเล็กตามระยะของโรค
- ระยะจำกัด (Limited-stage small cell lung cancer) การรักษาจะประกอบไปด้วย การให้ยาเคมีบำบัดร่วมกันหลายกลุ่ม (Combination chemotherapy) ร่วมกับการฉายรังสีบริเวณหน้าอก, การฉายรังสีที่สมองในผู้ป่วยที่ตอบสนองดี, การให้ยาเคมีบำบัดร่วมกันหลายกลุ่มเพียงวิธีเดียวสำหรับผู้ป่วยที่ไม่สามารถให้การรักษาด้วยรังสีรักษาได้, การผ่าตัดแล้วตามด้วยการให้ยาเคมีบำบัด, การผ่าตัดแล้วตามด้วยการให้ยาเคมีบำบัดและรังสีรักษา และการฉายรังสีที่สมองในผู้ป่วยที่ตอบสนองดีเพื่อป้องกันการแพร่กระจายของมะเร็งไปยังสมอง
- ระยะแพร่กระจาย (Extensive-stage small cell lung cancer) การรักษาจะประกอบไปด้วย การให้ยาเคมีบำบัดร่วมกันหลายกลุ่ม (Combination chemotherapy), การฉายรังสีบริเวณสมอง กระดูกสันหลัง กระดูก หรือส่วนต่าง ๆ ของร่างกายที่มะเร็งแพร่กระจายไป ซึ่งเป็นการรักษาประคับประคองเพื่อบรรเทาอาการและเพิ่มคุณภาพชีวิตของผู้ป่วย, การฉายรังสีบริเวณหน้าอกในผู้ป่วยที่ตอบสนองดีต่อยาเคมีบำบัด และการฉายรังสีที่สมองในผู้ป่วยที่ตอบสนองดีเพื่อป้องกันการแพร่กระจายของมะเร็งไปยังสมอง
ปัจจัยที่มีผลต่อการรักษาและการพยากรณ์โรค
ปัจจัยที่มีผลต่อการรักษาและการพยากรณ์โรค (Prognosis) ของมะเร็งลำไส้ใหญ่จะขึ้นอยู่กับปัจจัยหลายอย่างด้วยกัน ได้แก่
- ระยะของโรค (ขนาดของมะเร็ง และการแพร่กระจายไปสู่บริเวณอื่น ๆ)
- ชนิดของมะเร็ง
- อาการไอ หายใจไม่สะดวก
- อายุ เพศ และสุขภาพโดยรวมของผู้ป่วย
- สำหรับผู้ป่วยบางรายการพยากรณ์โรคอาจขึ้นอยู่กับว่าผู้ป่วยได้รับการรักษาด้วยยาเคมีบำบัดหรือรังสีรักษาด้วยหรือไม่
ผลการรักษามะเร็งปอด
สำหรับมะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็ก (Non-small cell lung cancer) โอกาสรักษาหายหรืออัตรารอดชีวิตที่ 5 ปีเมื่อโรคอยู่ในระยะที่ 1 มีประมาณ 47%, ระยะที่ 2 ประมาณ 26%, ระยะที่ 3 ประมาณ 8% และระยะที่ 4 ประมาณ 2% (ถ้าโรคลุกลามออกนอกปอดแล้ว ผู้ป่วยส่วนใหญ่มักจะมีชีวิตอยู่ได้เพียงระยะหนึ่ง เฉลี่ยประมาณ 6-12 เดือน) ส่วนมะเร็งปอดชนิดเซลล์ขนาดเล็ก (Small cell lung cancer) การรักษามักได้ผลไม่ดี เพราะเป็นชนิดที่แพร่กระจายได้เร็ว และผู้ป่วยมักมีชีวิตอยู่ได้ในระยะสั้น ๆ หลังเป็นโรค โดยในระยะจำกัดผู้ป่วยจะมีชีวิตอยู่ได้ 2 ปี ประมาณ 20% และในระยะที่โรคแพร่กระจายไปแล้ว ผู้ป่วยจะมีชีวิตอยู่ได้ 2 ปี ประมาณ 5%
การดูแลตนเองของผู้ป่วยมะเร็งปอด
- หากสูบบุหรี่อยู่ ควรหยุดทันที
- ภายหลังการรักษาเมื่อมีอาการดีขึ้นแล้ว ควรออกกำลังกายด้วยการเดินอย่างน้อยวันละ 15-30 นาที เพื่อส่งเสริมการทำงานของปอดและหัวใจให้ดีขึ้น และไปพบแพทย์ตามนัดอย่างสม่ำเสมอ เพื่อป้องกันการเกิดมะเร็งที่อวัยวะอื่นและเพื่อป้องกันการกลับมาเป็นซ้ำของมะเร็ง
- เนื่องจากการดูแลตนเองและการดูแลผู้ป่วยมะเร็งปอดจะเหมือนกับโรคมะเร็งอื่น ๆ จึงจะขอกล่าวถึงต่อไปอย่างละเอียดในเรื่อง การดูแลตนเองเมื่อป่วยเป็นโรคมะเร็ง และการดูแลผู้ป่วยที่เป็นโรคมะเร็ง
ผลข้างเคียงจากการรักษามะเร็งปอด
ผลข้างเคียงจากการรักษามะเร็งปอดแต่ละวิธีจะแตกต่างกันไป และผลข้างเคียงจะมีสูงขึ้นเมื่อใช้หลายวิธีรักษาร่วมกัน และ/หรือเมื่อผู้ป่วยเป็นผู้สูงอายุ สูบบุหรี่ ดื่มแอลกอฮอล์ และมีโรคประจำตัว (โดยเฉพาะโรคเบาหวาน โรคความดันโลหิตสูง โรคไขมันในเลือดสูง โรคภูมิต้านตนเอง)
- การผ่าตัด ผลข้างเคียงที่อาจพบได้ คือ การสูญเสียอวัยวะ (เพราะต้องตัดเนื้อเยื่อปอดออก และบางครั้งอาจจำเป็นต้องตัดปอดออกทั้งข้าง) แผลผ่าตัดมีเลือดออก แผลผ่าตัดติดเชื้อ และเสี่ยงต่อการใช้ยาสลบในขั้นตอนการผ่าตัด
- ยาเคมีบำบัด ผลข้างเคียงที่อาจพบได้ คือ อาการคลื่นไส้ อาเจียน ผมร่วง ภาวะซีด การมีเลือดออกง่ายจากภาวะเกล็ดเลือดต่ำ และการติดเชื้อได้ง่ายจากภาวะเม็ดเลือดขาวต่ำ
- รังสีรักษา ผลข้างเคียงที่อาจพบได้ คือ กลืนลำบาก อ่อนเพลีย เบื่ออาหาร ผลข้างเคียงต่อผิวหนังและต่อเนื้อเยื่อเฉพาะส่วนที่ได้รับรังสี (ซึ่งก็คือ บริเวณปอด) เช่น ระคายเคืองผิวหนังบริเวณที่ฉายรังสี
- ยารักษาตรงเป้า ผลข้างเคียงที่อาจพบได้ คือ ทำให้เกิดผื่น ผิวแห้ง เกิดสิวขึ้นทั่วตัวรวมทั้งใบหน้า ท้องเสีย การเจริญอาหารลดลง หรือมีอาการผิดปกติอื่น ๆ ในระบบทางเดินอาหารหรือระบบอื่น ๆ เกิดขึ้นได้ และยาบางชนิดอาจก่อให้เกิดภาวะเลือดออกง่าย แผลติดยากเมื่อเกิดบาดแผล และอาจเป็นสาเหตุทำให้ผนังลำไส้ทะลุได้ ฯลฯ
วิธีป้องกันมะเร็งปอด
- วิธีป้องกันโรคมะเร็งปอดที่ดีที่สุด คือ การไม่สูบบุหรี่ (เลิกสูบบุหรี่) และหลีกเลี่ยงการสัมผัสควันบุหรี่ แร่ใยหิน ก๊าซเรดอน มลพิษต่าง ๆ และกินผักและผลไม้ให้มาก ๆ
- ผู้ที่มีปัจจัยเสี่ยงต่อการเกิดโรคมะเร็งปอดควรพบแพทย์เพื่อขอคำแนะนำในการลดปัจจัยเสี่ยงและวางแผนการตรวจสุขภาพ
- เนื่องจากในปัจจุบันยังไม่มีวิธีการตรวจคัดกรองโรคมะเร็งปอดที่มีประสิทธิภาพให้พบโรคได้ตั้งแต่ในระยะเริ่มแรกหรือระยะที่ยังไม่มีอาการ ซึ่งเมื่อตรวจพบโรคก็มักจะลุกลามไปมากแล้ว (เพราะในระยะที่ 1-2 มักเป็นระยะที่ผู้ป่วยยังไม่มีอาการ) แต่การตรวจบางอย่างอาจช่วยคัดกรองโรคมะเร็งปอดได้ เช่น การเอกซเรย์ทรวงอก, การตรวจเสมหะ (นำเสมหะมาส่องดูด้วยกล้องจุลทรรศน์เพื่อหาเซลล์มะเร็ง) และการตรวจคัดกรองแบบใหม่ที่กำลังอยู่ในระหว่างการวิจัย คือ การตรวจเอกซเรย์คอมพิวเตอร์แบบใช้รังสีต่ำ (Low-dose helical computerized tomography) เป็นระยะ ๆ ซึ่งวิธีเหล่านี้มักทำในผู้ที่มีปัจจัยเสี่ยงต่อการเกิดโรคสูง แต่ก็ยังไม่มีข้อสรุปที่แน่ชัด เพราะการตรวจอาจให้ผลผิดพลาดและทำให้เกิดปัญหาต่าง ๆ ตามมาได้ ซึ่งในภาพรวมแล้วจะเป็นการเพิ่มความเสี่ยงต่อการเกิดผลข้างเคียงจากการตรวจโดยไม่จำเป็น อีกทั้งค่าใช้จ่ายในการตรวจก็ยังสูงกว่าประโยชน์ที่จะได้รับ อย่างไรก็ตาม คุณก็ควรไปพบแพทย์เพื่อตรวจสุขภาพประจำปีอย่างสม่ำเสมอ โดยอาจเริ่มตรวจตั้งแต่อายุได้ 18 ปี และแจ้งให้แพทย์ทราบถึงเรื่องการสูบบุหรี่และ/หรือการได้รับควันบุหรี่ด้วย นอกจากนั้นคือ การรีบไปพบแพทย์เมื่อมีอาการดังที่กล่าวมา
- แม้การตรวจทั้ง 3 วิธีดังกล่าวจะช่วยให้ค้นพบมะเร็งปอดระยะแรกได้มากกว่ากลุ่มที่ไม่ได้รับการตรวจคัดกรอง แต่การตรวจพบมะเร็งปอดระยะแรกด้วยวิธีดังกล่าวก็ยังไม่สามารถช่วยให้กลุ่มที่ได้รับการตรวจคัดกรองมีอายุยืนยาวกว่ากลุ่มผู้ที่ไม่ได้ตรวจคัดกรอง เพราะการตรวจคัดกรองบางอย่างไม่ได้มีแต่ประโยชน์ แต่มีความเสี่ยงด้วย ผู้รับการตรวจจึงควรได้ทราบถึงความเสี่ยงและค่าใช้จ่ายของการตรวจแต่ละวิธีข้างต้นจากแพทย์ประจำตัวก่อนเสมอ ก่อนที่จะตรวจคัดกรองมะเร็งปอดแบบต่าง ๆ
- ความเสี่ยงของการตรวจคัดกรองมะเร็งปอดที่พบได้ คือ การตรวจที่ให้ผลปกติ ทั้ง ๆ ที่อาจเป็นมะเร็งปอด จึงทำให้ผู้ป่วยรายนั้นไปพบแพทย์เพื่อเริ่มการรักษาล่าช้า หรือการตรวจให้ผลผิดปกติ ทั้งที่จริงๆ แล้วไม่ได้เป็นมะเร็งปอด จึงทำให้ผู้ตรวจเกิดความกังวลและต้องทำการตรวจอื่น ๆ อีกมากมาย เช่น การตัดเอาชิ้นเนื้อไปตรวจ ซึ่งการตัดชิ้นเนื้อจะมีความเสี่ยงทำให้ปอดแฟบได้ และอาจต้องแก้ไขด้วยการผ่าตัดในภายหลัง หรือการเอกซเรย์ที่ทำให้ทรวงอกได้รับรังสีก็อาจทำให้เป็นมะเร็งบางชนิดได้ เช่น มะเร็งเต้านม แต่ก็พบได้น้อยมาก เป็นต้น
- นอกจากนี้ การตรวจพบว่าเป็นมะเร็งปอดบางครั้งก็ไม่ช่วยให้สุขภาพของผู้ป่วยดีขึ้นหรือมีอายุยืนยาวมากขึ้นได้ โดยเฉพาะเมื่อตรวจพบมะเร็งปอดในระยะสุดท้ายหรือระยะที่แพร่กระจายไปส่วนอื่นแล้ว เพราะเราก็ไม่สามารถบอกได้ว่า การตรวจและรักษาจะทำให้ผู้ป่วยมีชีวิตยืนยาวขึ้นหรือสั้นลง เนื่องจากการรักษามะเร็งมักมีผลข้างเคียงเสมอ
- ผู้ที่เคยได้รับการรักษามะเร็งปอดมาแล้ว ควรเข้ารับการตรวจสุขภาพภายหลังการรักษาด้วย เนื่องจากอาจมีโอกาสกลับมาเป็นซ้ำได้อีก
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “มะเร็งปอด (Lung cancer)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 1163-1164.
- National Cancer Institute. “Lung cancer”. [ออนไลน์]. เข้าถึงได้จาก : www.cancer.gov. [28 มี.ค. 2017].
- สาขารังสีรักษาและมะเร็งวิทยา ฝ่ายรังสีวิทยา โรงพยาบาลจุฬาลงกรณ์. “มะเร็งปอด”. [ออนไลน์]. เข้าถึงได้จาก : www.chulacancer.net. [29 มี.ค. 2017].
- หาหมอดอทคอม. “มะเร็งปอด (Lung cancer)”. (ศ.เกียรติคุณ พญ.พวงทอง ไกรพิบูลย์). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [30 มี.ค. 2017].
- โรงพยาบาลวัฒโนสถ. “โรคมะเร็งปอด”. (นพ.ชนวัธน์ เทศะวิบุล). [ออนไลน์]. เข้าถึงได้จาก : www.bangkokhospital.com/wattanosoth/. [31 มี.ค. 2017].
- โรงพยาบาลกรุงเทพ. “การตรวจหามะเร็งปอดในระยะเริ่มต้น”. [ออนไลน์]. เข้าถึงได้จาก : www.bangkokhospital.com. [01 เม.ย. 2017].
- สาขามะเร็งวิทยา ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล. “ทำความรู้จักกับโรคมะเร็งปอด”. (นพ.ธัญนันท์ เรืองเวทย์วัฒนา). [ออนไลน์]. เข้าถึงได้จาก : med.mahidol.ac.th/cancer_center/. [01 เม.ย. 2017].
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)