การคุมกำเนิด
การคุมกำเนิด (Contraception) คือ เทคนิคหรือวิธีการที่ใช้ในการป้องกันการตั้งครรภ์หรือขัดขวางการตั้งครรภ์ โดยอาศัยกลไกในการป้องกันหลายกลไก เช่น การป้องกันไม่ให้อสุจิกับไข่เกิดการปฏิสนธิ การป้องกันไม่ให้มีการตกไข่ การป้องกันไม่ให้มีการฝังตัวอ่อนในโพรงมดลูกของสตรี รวมไปถึงการทำแท้งเพื่อนำตัวอ่อนออกจากมดลูกด้วย การคุมกำเนิดจึงเป็นหนึ่งในการวางแผนครอบครัวอย่างหนึ่ง โดยมีเป้าหมายเพื่อจำกัดจำนวนการมีบุตร ซึ่งการคุมกำเนิดนั้นก็สามารถทำได้หลายวิธีด้วยกัน และทำได้ทั้งหญิงและชาย
โดยฝ่ายหญิงควรเริ่มมีการคุมกำเนิดตั้งแต่เข้าสู่วัยเจริญพันธุ์ (เริ่มมีประจำเดือน) ที่สามารถตั้งครรภ์ได้ หรือตั้งแต่เมื่อคิดจะมีเพศสัมพันธ์ครั้งแรก เพื่อป้องกันการตั้งครรภ์โดยไม่ตั้งใจ และควรจะคุมกำเนิดไปเรื่อย ๆ ไปจนกว่าจะถึงวัยหมดประจำเดือน แม้ว่าจะมีอายุมากกว่า 50 ปีก็ตาม (หากอายุน้อยกว่า 50 ปี และยังมีประจำเดือนและมีเพศสัมพันธ์อยู่ ก็ควรจะคุมกำเนิดไปจนกว่าประจำเดือนจะหมดถาวรแล้วประมาณ 2 ปี แต่ถ้าอายุมากกว่า 50 ปี ก็ควรจะคุมกำเนิดไปจนกว่าจะหมดประจำเดือนถาวรแล้ว 1 ปี)
ประโยชน์ของการคุมกำเนิด
- เหมาะสำหรับผู้ที่ยังไม่พร้อมจะมีลูก
- เพื่อสุขภาพที่ดีของพ่อแม่ การมีลูกห่างกันจะมีผลดีต่อพ่อแม่ในเรื่องของสุขภาพ เพราะคุณแม่จะได้มีโอกาสพักฟื้นร่างกายให้กลับมาแข็งแรงเหมือนเดิม มีทรวดทรงกลับมาคล้ายตอนยังไม่มีลูกมากที่สุด แต่การมีลูกติดกันเกินไป ร่างกายของคุณแม่จะทรุดโทรม สุขภาพไม่ดี ดูแก่ก่อนวัย อาจมีอาการแทรกซ้อนในขณะตั้งครรภ์และในขณะคลอดได้ เช่น ลูกคลอดก่อนกำหนด ทารกเสียชีวิต ตกเลือด มีเลือดจาง ติดเชื้อหลังคลอด ฯลฯ และยังเป็นอุปสรรคต่อการทำงานนอกบ้านของคุณแม่ เพราะจะส่งผลในเรื่องของความก้าวหน้าในอาชีพการงานหรือได้โบนัสน้อยลง เพราะคุณแม่ต้องหยุดงานบ่อย ไม่ว่าจะเป็นการลาไปตรวจครรภ์ ลาป่วย ลาคลอด ฯลฯ ซึ่งบางบริษัทอาจถึงขั้นเลิกจ้างไปเลยก็มี ส่วนคุณพ่อนั้นนอกจากจะต้องขยันทำมาหากินเพื่อให้ได้เงินมาดูแลครอบครัวมากขึ้นกว่าเดิม ก็ยังต้องมีเวลารับผิดชอบในการดูแลแม่และลูกน้อยมากขึ้นด้วย และยังต้องช่วยคุณแม่ทำงานบ้านหรือดูแลบ้าน ซึ่งเหล่านี้ย่อมส่งผลต่อสุขภาพของคุณพ่ออย่างแน่นอน
- เพื่อสุขภาพของลูก การที่คุณแม่มีลูกถี่เกินไปก็จะมีปัญหากับลูกที่ต้องเลี้ยงดูอยู่เดิมและลูกซึ่งกำลังจะคลอดตามมาติด ๆ เพราะในขณะที่ลูกคนแรกยังไม่ทันโตพอที่จะช่วยเหลือตัวเองได้ คุณแม่ก็เริ่มตั้งท้องใหม่แล้ว จึงทำให้คุณแม่ไม่มีเวลาเอาใจใส่ดูแลลูกได้ดีเท่าที่ควร คุณแม่บางรายอาจต้องหยุดให้นมแม่แล้วหันมาเลี้ยงลูกด้วยนมผงแทน ลูกจึงมีโอกาสท้องร่วงและติดเชื้อได้ง่าย ยิ่งลูกวัยนี้เป็นวัยกำลังซนด้วยแล้ว โอกาสประสบอุบัติเหตุก็มีมากขึ้นหากไม่คอยดูแลอย่างใกล้ชิด เช่น ตกบันได ตกน้ำ โดนน้ำร้อนลวก ฯลฯ และยังอาจเกิดผลเสียทางด้านจิตใจกับลูกด้วย คือลูกคนแรกที่ยังเล็กอยู่จะเกิดอิจฉาน้อง ไม่รู้จักโต งอแง หรือคอยรังแกน้อง จนเกิดเป็นผลเสียในระยะยาว เพราะลูกวัยนี้ยังเล็กเกินกว่าที่จะเข้าใจและรักน้อง นอกจากนี้ยังมีผลสำรวจในโรงเรียนชั้นประถมศึกษาและมัธยมศึกษาที่ระบุว่า “เด็กที่เกิดตามกันมาติด ๆ จะมีไอคิวหรือความฉลาดโดยเฉลี่ยน้อยกว่าเด็กที่เกิดจากครอบครัวที่มีลูกห่าง ๆ” (เข้าใจว่าสารอาหารและแร่ธาตุสำคัญต่อการพัฒนาสมองของลูกมีไม่เพียงพอ เพราะถูกใช้ไปกับการตั้งครรภ์และการคลอด)
ประเภทของการคุมกำเนิด
การคุมกำเนิด (การวางแผนครอบครัว) สามารถแบ่งออกเป็น 2 ประเภท (34 วิธี) คือ
- การคุมกำเนิดชั่วคราว คือ วิธีการคุมกำเนิดที่มีประสิทธิภาพในการคุมกำเนิดได้เพียงชั่วคราว เมื่อหยุดใช้จะสามารถกลับมาตั้งครรภ์ได้ เหมาะสำหรับผู้ที่ยังไม่พร้อมจะมีลูก แต่ยังต้องการที่จะมีลูกในอนาคต หรือในกรณีของคู่สมรสที่มีลูกแล้วและยังอยากมีลูกอีก หรือคู่สมรสที่มีลูกพอแล้วแต่ต้องการรอให้ลูกโตก่อนจึงจะหยุดการมีลูก ก็ควรจะใช้วิธีคุมกำเนิดชั่วคราวไปก่อนจนกว่าจะพร้อมทำหมัน โดยการคุมกำเนิดแบบชั่วคราวสามารถแบ่งออกเป็น 3 หัวข้อใหญ่ ๆ ดังนี้
- การคุมกำเนิดด้วยวิธีธรรมชาติ (Natural birth control) เป็นวิธีการป้องกันการตั้งครรภ์แบบธรรมชาติ โดยอาศัยหลักทางสรีรวิทยาของการทำงานของฮอร์โมนเพศหญิง การตกไข่ และการมีประจำเดือน มาช่วยในการกำหนดวันปลอดภัยที่จะมีเพศสัมพันธ์ได้โดยไม่เสี่ยงต่อการตั้งครรภ์ โดยไม่ได้ใช้อุปกรณ์หรือยาฮอร์โมนในการคุมกำเนิดแต่อย่างใด ซึ่งการคุมกำเนิดด้วยวิธีธรรมชาติก็มีอยู่ด้วยกันหลายวิธี ดังนี้
- การงดมีเพศสัมพันธ์ (Abstinence)
- การหลั่งน้ำอสุจิภายนอกช่องคลอด (Coitus interruptus)
- การกลั้นไม่หลั่งน้ำอสุจิ (Coitus reservatus)
- การสวนล้างช่องคลอด & การถ่ายปัสสาวะ (Douching and Urination)
- การหาระยะปลอดภัย
- การนับหน้า 7 หลัง 7
- การนับวันปลอดภัย (Calendar rhythm method, Knaus-Ogino method)
- การกำหนดระยะเวลาเจริญพันธุ์ (Standard days method)
- การตรวจมูกที่ปากมดลูก (Cervical mucus)
- การวัดอุณหภูมิร่างกาย (Basal body temperature)
- การสังเกตอาการอื่น ๆ ประกอบการตรวจวัดอุณหภูมิ (Sympto-thermal method)
- การใช้ชุดตรวจการตกไข่ (Ovulation indicator testing kits)
- การให้นมบุตรหลังคลอดภายใน 6 เดือน (Lactational amenorrhea)
- การคุมกำเนิดโดยใช้ฮอร์โมน เป็นการคุมกำเนิดโดยใช้ฮอร์โมนสังเคราะห์ที่ทำเลียนแบบฮอร์โมนในร่างกายของผู้หญิง คือ เอสโตรเจนและโปรเจสโตเจน บางชนิดอาจจะต้องใช้ฮอร์โมนทั้งสองอย่าง แต่บางชนิดก็มีฮอร์โมนเพียงชนิดเดียว โดยรวมแล้วการคุมกำเนิดโดยใช้ฮอร์โมนแต่ละวิธีมีข้อดีอยู่มาก ให้ผลในการป้องกันสูง แต่ก็มีข้อเสียหรือผลข้างเคียงบ้างเล็กน้อย ได้แก่
- ยาเม็ดคุมกำเนิด (Contraception pill)
- ยาเม็ดคุมกำเนิดชนิดฮอร์โมนรวม (Combined oral contraceptive pill)
- ยาเม็ดคุมกำเนิดชนิดฮอร์โมนเดี่ยว (Progestogen only pill)
- ยาเม็ดคุมกำเนิดฉุกเฉิน (Emergency contraception pill)
- ยาฉีดคุมกำเนิด (Combined injectable)
- ยาฉีดคุมกำเนิดชนิดฮอร์โมนรวม (Lunelle, Cyclofem)
- ยาฉีดคุมกำเนิดชนิดฮอร์โมนเดี่ยว (Depo-Provera)
- ยาฉีดฮอร์โมนเพศชาย (Testosterone injection) (ไม่มีข้อมูล)
- ยาฝังคุมกำเนิด (Contraceptive implant)
- แผ่นแปะคุมกำเนิด (Contraceptive patch)
- วงแหวนคุมกำเนิด (NuvaRing)
- ห่วงอนามัยเคลือบฮอร์โมน (IUD with progestogen)
- ยาเม็ดคุมกำเนิด (Contraception pill)
- การคุมกำเนิดชั่วคราวด้วยวิธีอื่น ๆ
- ห่วงอนามัยหุ้มทองแดง (IUD with copper)
- ถุงยางอนามัยชาย (Male latex condom)
- ถุงยางอนามัยสตรี (Female condom)
- ยาฆ่าเชื้ออสุจิ (Spermicidal)
- หมวกครอบปากมดลูก (Cervical Cap)
- ฝาครอบปากมดลูก (Diaphragm)
- ฟองน้ำคุมกำเนิด (Contraceptive Sponge)
- ยากลุ่มเซิร์ม (Ormeloxifene) (ไม่มีข้อมูล)
- การคุมกำเนิดด้วยวิธีธรรมชาติ (Natural birth control) เป็นวิธีการป้องกันการตั้งครรภ์แบบธรรมชาติ โดยอาศัยหลักทางสรีรวิทยาของการทำงานของฮอร์โมนเพศหญิง การตกไข่ และการมีประจำเดือน มาช่วยในการกำหนดวันปลอดภัยที่จะมีเพศสัมพันธ์ได้โดยไม่เสี่ยงต่อการตั้งครรภ์ โดยไม่ได้ใช้อุปกรณ์หรือยาฮอร์โมนในการคุมกำเนิดแต่อย่างใด ซึ่งการคุมกำเนิดด้วยวิธีธรรมชาติก็มีอยู่ด้วยกันหลายวิธี ดังนี้
- การคุมกำเนิดถาวร คือ วิธีการคุมกำเนิดที่สามารถคุมกำเนิดไปได้ตลอดชีวิต ไม่สามารถกลับมาตั้งครรภ์ได้เองอีก เหมาะสำหรับครอบครัวที่มีลูกเพียงพอแล้วและไม่ต้องการมีลูกอีก โดยแบ่งเป็นการทำหมันชายและการทำหมันหญิง เสียเวลาทำเพียงครั้งเดียว สะดวก เจ็บไม่มาก ปลอดภัย ได้ผลดีมาก หลังจากนั้นก็ไม่ต้องไปหาหมออีกเลย และไม่ต้องเสี่ยงต่อผลข้างเคียงเหมือนกับการใช้วิธีคุมกำเนิดแบบชั่วคราว โดยสามารถแบ่งออกได้ดังนี้
- การทำหมันหญิง (Female sterilization)
- การทำหมันแห้ง & การทำหมันเปียก หรือการทำหมันผ่าตัดแบบทั่วไป (Tubal ligation)
- การทำหมันหญิงแบบอุดท่อนำไข่ (Essure)
- การทำหมันหญิงโดยการตัดมดลูก (Hysterectomy)
- การทำหมันชาย (Male sterilization)
- การทำหมันหญิง (Female sterilization)
การเลือกวิธีคุมกำเนิด
ก่อนจะตัดสินใจเลือกวิธีคุมกำเนิดแบบใด การเลือกควรเป็นไปโดยความสมัครใจ โดยมีข้อควรพิจารณา คือ ความสะดวกในการใช้ ความสะดวกในการเข้าถึง ระยะเวลาที่ต้องการคุมกำเนิด ความสามารถในการป้องกันการตั้งครรภ์ ความสามารถในการป้องกันโรคติดต่อทางเพศสัมพันธ์ โรคประจำตัวหรือข้อเสียของการคุมกำเนิดแต่ละวิธี และควรพิจารณาด้วยว่าเรามีลูกพอแล้วหรือยัง ถ้ายังมีไม่พอก็ควรจะเลือกวิธีการคุมกำเนิดแบบชั่วคราว แต่ถ้ามีพอแล้วก็ควรเลือกวิธีคุมกำเนิดแบบถาวรด้วยการทำหมัน ดังข้อมูลด้านล่าง
- ผู้ที่มีอายุ 15-19 ปี แม้ว่าตนจะอยากมีลูกก็ตาม แต่ก็ยังไม่สมควรที่จะมีลูก ด้วยเหตุผลเรื่องสุขภาพและความปลอดภัย จึงควรคุมกำเนิดแบบชั่วคราวไว้ก่อน
- ผู้ที่มีอายุ 20-39 ปี ถ้ายังไม่มีลูกหรือยังไม่พร้อมที่จะมีลูก หรือผู้ที่มีลูกแล้ว 1-2 คน แต่ยังไม่แน่ใจว่าจะมีลูกอีกหรือไม่ ควรเลือกคุมกำเนิดแบบชั่วคราวไปก่อน ส่วนผู้ที่มีลูก 3 คนขึ้นไป ในวัยนี้ควรเลือกคุมกำเนิดแบบถาวร (ทำหมันชายหรือหญิง)
- ผู้ที่มีอายุ 40-49 ปี ซึ่งเป็นวัยที่ใกล้จะหมดประจำเดือนแล้ว ถ้ามีลูก 2 คน ควรรอให้บุตรโตก่อน แล้วจึงคุมกำเนิดแบบถาวร แต่ถ้ามีลูก 3 คนขึ้นไป ถ้าไม่อยากเลือกวิธีการคุมกำเนิดแบบถาวรโดยการทำหมัน ก็อาจใช้วิธีการคุมกำเนิดแบบชั่วคราวไปก่อนก็ได้จนกว่าประจำเดือนจะหมด
วิธีการคุมกำเนิด
วิธีคุมกำเนิดในปัจจุบันนี้มีอยู่ด้วยกันหลากหลายวิธี แต่วิธีคุมการกำเนิดแบบชั่วคราวที่นำมาใช้แล้วได้ผลเพียงพอหรือได้ผลดีในการป้องกันการตั้งครรภ์นั้นมีอยู่เพียงไม่กี่วิธี (ไม่รวมวิธีการคุมกำเนิดถาวรหรือการทำหมัน) ได้แก่ การหลั่งน้ำอสุจิข้างนอก, การนับระยะปลอดภัย, สวนล้างช่องคลอด, เลี้ยงลูกด้วยนมแม่, การสวมถุงยางอนามัย, ใช้ห่วงอนามัย, ยาฆ่าอสุจิ, การใช้ฮอร์โมนคุมกำเนิด (ยาเม็ด, ยาฉีด, ยาฝัง, แผ่นแปะ, วงแหวนใส่ช่องคลอด ฯลฯ) และวิธีคุมกำเนิดฉุกเฉิน (ยาคุมฉุกเฉิน) ซึ่งต่อไปนี้คือรายละเอียดการคุมกำเนิดแต่ละวิธีครับ เรามาดูกันว่าแต่ละวิธีมีข้อดีข้อเสียอย่างไร และคุณแม่ควรใช้วิธีใด ?
การคุมกำเนิดชั่วคราว
การงดมีเพศสัมพันธ์ (Abstinence) เป็นวิธีที่ได้ผลในการคุมกำเนิดแบบ 100% ประหยัด และมีความปลอดภัยที่สุด แต่ทำได้ยาก เพราะเป็นการฝืนความรู้สึกตามธรรมชาติ ขัดต่อความต้องการทางเพศและอาจเกิดปัญหาทางด้านอารมณ์และจิตใจ จึงไม่เป็นที่นิยม
การหลั่งนอกช่องคลอด (Coitus interruptus หรือ Withdrawal method) เป็นวิธีการคุมกำเนิดอย่างหนึ่งที่เมื่อฝ่ายชายร่วมเพศไปในระยะแรกจะเป็นไปอย่างปกติ จนกระทั่งฝ่ายชายรู้สึกใกล้จะหลั่งน้ำอสุจิ ฝ่ายชายก็จะถอนอวัยวะเพศออกจากช่องคลอดก่อนที่จะถึงจุดสุดยอด และหลั่งน้ำอสุจิออกมาภายนอกช่องคลอดของฝ่ายหญิงแทน โดยไม่ให้น้ำอสุจิเปื้อนบริเวณปากช่องคลอด เพื่อเป็นการป้องกันไม่ให้ตัวอสุจิผ่านเข้าไปในช่องคลอดและในปากมดลูก เป็นวิธีที่มีโอกาสผิดพลาดได้สูงมาก เพราะในระหว่างที่มีเพศสัมพันธ์ อาจมีเชื้ออสุจิออกมากับน้ำเมือกของฝ่ายชายบ้างแล้วบางส่วน หรืออาจเป็นเพราะฝ่ายชายถอนอวัยวะเพศไม่ทันเมื่อถึงจุดสุดยอด จึงทำให้มีอสุจิส่วนหนึ่งเข้าไปในช่องคลอดได้ อีกทั้งอสุจิที่เปื้อนอยู่บริเวณปากช่องคลอดยังสามารถแหวกว่ายผ่านเมือกที่มีมาก (ในขณะที่ฝ่ายหญิงมีอารมณ์ทางเพศ) เข้าไปในช่องคลอดได้อีกด้วย
ข้อดีของการหลั่งนอก
- เป็นวิธีที่ใช้ได้เสมอ ให้ความรู้สึกเป็นธรรมชาติ อาศัยแต่เพียงความอดทนและเพิ่มความระมัดระวังมากขึ้นเท่านั้น ยิ่งถ้าควบคุมการหลั่งน้ำอสุจิได้ด้วยแล้ว โดยรอให้ฝ่ายหญิงถึงจุดสุดยอดก่อนก็จะส่งผลดีต่อทั้งคู่
- เป็นวิธีที่ทำได้ง่าย สะดวก ประหยัด ไม่ต้องเสียเงิน และไม่ต้องอาศัยเครื่องมือแพทย์ใด ๆ
- ไม่ทำให้เกิดผลข้างเคียงจากการใช้ฮอร์โมนเหมือนยาเม็ดคุมกำเนิด ยาฉีดคุมกำเนิด ยาฝังคุมกำเนิด และแผ่นแปะคุมกำเนิด
- ไม่มีผลต่อประจำเดือน ประจำเดือนมาตามปกติ และเมื่อหยุดคุมกำเนิดด้วยวิธีนี้ภาวะการเจริญพันธุ์ก็จะกลับมาทันที
ข้อเสียของการหลั่งนอก
- วิธีนี้เป็นวิธีที่มีความเสี่ยงในการตั้งครรภ์สูง สามีบางคนอาจสงสัยว่าทำไมภรรยาถึงตั้งครรภ์ได้ทั้ง ๆ ที่หลั่งนอกทุกครั้ง ก็อย่างที่บอกนั่นแหละครับว่ามันมีโอกาสผิดพลาดได้ง่ายมาก !!
- ทำให้คู่สมรสมีความสุขจากการร่วมเพศได้ไม่เต็มที่ ส่วนฝ่ายหญิงก็มีโอกาสถึงจุดสุดยอดน้อยลง เพราะฝ่ายสามีต้องฝืนใจเอาอวัยวะเพศออกขณะที่จะถึงจุดสุดยอดทั้งที่ไม่อยากทำ
- ในบางคู่ (โดยเฉพาะมือใหม่) มักเกิดอาการตื่นเต้นจนทำให้หลั่งเร็วหรือไม่สามารถควบคุมการหลั่งได้ ความเสี่ยงก็จะสูงมากขึ้นตามไปด้วย
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้ โดยเฉพาะโรคเอดส์ เริม หนองใน ซิฟิลิส ฯลฯ
การกลั้นไม่หลั่งน้ำอสุจิ (Coitus reservatus) เป็นกรณีที่ฝ่ายชายควบคุมตนเองไม่ให้หลั่งน้ำอสุจิออกมา เมื่อใกล้จะถึงจุดสุดยอดฝ่ายชายจะต้องค่อย ๆ บังคับตนเองให้ลดความตื่นเต้นทางเพศลง และค่อย ๆ ผ่อนคลายจนหมดไป ซึ่งวิธีการนี้ก็มีโอกาสพลาดทำให้เกิดการตั้งครรภ์ได้ง่ายพอ ๆ กับวิธีการหลั่งนอก เพราะอาจมีเชื้ออสุจิปะปนมากับน้ำหล่อลื่นของเพศชายในขณะมีเพศสัมพันธ์ได้
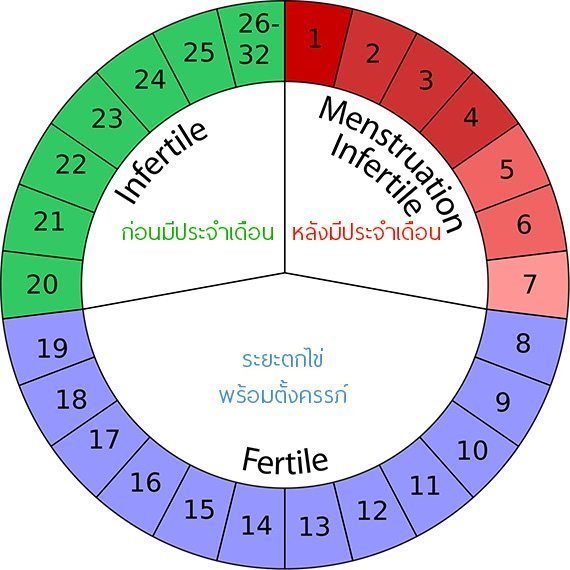
การนับหน้า 7 หลัง 7 เป็นวิธีการคุมกำเนิดแบบธรรมชาติอย่างหนึ่งที่ใช้ได้เฉพาะกับสตรีที่มีรอบเดือนปกติ (รอบเดือน หมายถึง จำนวนวันในแต่ละรอบประจำเดือน ไม่ใช่รอบเดือนตามปฏิทิน) มาตรงเวลาสม่ำเสมอทุกเดือน คือ ประมาณ 26-32 วัน ซึ่งโดยปกติแล้วสตรีทั่วไปจะมีรอบเดือนประมาณ 28 วัน แต่บางคนก็มีรอบเดือนที่สั้นกว่าหรือยาวกว่านี้ แต่โดยปกติแล้วจะบวกลบไม่เกิน 2 วัน คือ ไม่สั้นกว่า 26 วัน และไม่ยาวกว่า 32 วัน โดยระยะปลอดภัยที่ว่านี้ก็คือ ระยะในช่วง 7 วันก่อนที่ประจำเดือนจะมารอบหน้า และระยะ 7 วันหลังจากที่ประจำเดือนมาวันแรก (ให้เริ่มนับวันแรกตั้งแต่วันแรกที่ประจำเดือนมา)
ตัวอย่าง : สตรีรายหนึ่งมีรอบเดือนมาสม่ำเสมอเท่ากันทุกรอบเดือน โดยมีจำนวนวันในแต่ละรอบเดือน คือ 28 วัน สมมติว่าประจำเดือนของนางสาว ก. ประจำเดือนมาวันแรก คือ วันที่ 1 มกราคม 2558 ดังนั้น ช่วงระยะปลอดภัย “หลัง 7” จะต้องเริ่มนับตั้งแต่วันแรกที่มีประจำเดือน คือ วันที่ 1 มกราคมไล่ไปจนครบ 7 วัน คือ วันที่ 1, 2, 3, 4, 5, 6, 7 มกราคม 2558 ส่วนช่วงระยะปลอดภัย “หน้า 7” นั้น สตรีรายนี้มีจำนวนวันในแต่ละรอบเดือน คือ 28 วัน ก็ต้องเริ่มนับตั้งแต่วันที่ 1 มกราคมไปจนครบ 28 วัน ซึ่งจะตรงกับวันที่ 27 มกราคม ก็ให้เอาวันที่ 27 มกราคมเป็นวัน “กำหนดหน้า 7” ฉะนั้นหน้า 7 จะต้องนับตั้งแต่วันที่ 27 มกราคมย้อนกลับมาจนครบ 7 วัน คือ วันที่ 27, 26, 25, 24, 23, 22, 21 มกราคม 2558 ซึ่งจะเป็นช่วงปลอดภัย ที่สามารถมีเพศสัมพันธ์ได้ตามปกติครับ จากนี้ก็รอให้ประจำเดือนมาก่อน แล้วจึงเริ่มการนับ “หลัง 7” ใหม่อีกรอบครับ
การนับวันปลอดภัย (Calendar rhythm method หรือ Knaus-Ogino method) จะอาศัยหลักทางชีววิทยาที่ว่า “ทุก ๆ 28 วัน สตรีจะมีการตกไข่ในวันที่ 14 ของรอบเดือน (เริ่มนับเป็นวันแรกตั้งแต่วันที่ประจำเดือนมา) ก่อนที่จะมีประจำเดือนครั้งต่อไป ซึ่งอาจจะมากกว่าหรือน้อยกว่านี้ไม่เกิน 2 วัน ดังนั้นโอกาสตกไข่จึงอยู่ในช่วงวันที่ 12-16 ของรอบเดือน เมื่อไข่ตกแล้วจะมีชีวิตอยู่ได้อีก 1 วัน โอกาสการตั้งครรภ์จึงมีเพิ่มขึ้นจนถึงวันที่ 17 ของรอบเดือน ส่วนเชื้ออสุจิจะมีชีวิตรอผสมอยู่ได้ประมาณ 2 วันก่อนไข่ตก ดังนั้นช่วงที่จะมีโอกาสตั้งครรภ์ได้อีกก็คือวันที่ 10 และ 11 ของรอบเดือน พอรวมแล้วก็จะได้วันปลอดภัยคือวันที่ 10-17 ของรอบเดือน”

จากสูตรนี้ถ้ามีรอบเดือนมาสม่ำเสมอก็คงคำนวณได้ไม่ยาก แต่ในกรณีที่รอบเดือนมาไม่สม่ำเสมอนั้น การหาช่วงเวลาปลอดภัยจะต้องทำโดยการจดบันทึก “ความยาวของรอบเดือน” ไว้ทุก ๆ เดือนเป็นเวลาอย่างน้อย 8-12 เดือน (12 เดือนจะชัวร์สุด) แล้วมาดูว่ารอบเดือนครั้งไหนมีจำนวนวันที่สั้นที่สุดและยาวที่สุด แล้วจึงนำมาคำนวณด้วยสูตรด้านล่างเพื่อหาระยะไม่ปลอดภัย (สูตรนี้จะแม่นยำมากกว่าสูตรหน้า 7 หลัง 7 ครับ) ดังนี้
- วันแรกของระยะไม่ปลอดภัย = จำนวนวันที่สั้นที่สุดของรอบเดือน – 18
- วันสุดท้ายของระยะไม่ปลอดภัย = จำนวนวันที่ยาวที่สุดของรอบเดือน – 11
ยกตัวอย่าง : สตรีรายหนึ่งได้จดจำนวนวันในแต่ละรอบประจำเดือนไว้จำนวน 11 เดือน คือ 26, 24, 25, 28, 26, 27, 29, 30, 26, 28, 29 จะเห็นได้ว่ารอบประจำเดือนที่สั้นที่สุดคือ 24 วัน และยาวสุดคือ 30 วัน เมื่อนำมาคำนวณจะได้วันแรกของระยะไม่ปลอดภัย = 24-18 = 6 ส่วนวันสุดท้ายของระยะไม่ปลอดภัย = 30-11 = 19 ดังนั้น ระยะไม่ปลอดภัยที่สตรีรายนี้ควรงดการมีเพศสัมพันธ์ จะเริ่มตั้งแต่วันที่ 6 จนถึงวันที่ 19 ของรอบเดือนหน้า (ไม่ใช่เดือนตามปฏิทิน) สำหรับวัยรุ่นที่อยู่ในวัยเจริญพันธุ์ (ซึ่งเป็นวัยที่มีการตกไข่บ่อยกว่าวัยอื่น) สตรีหลังแท้งบุตร หรือคุณแม่คลอดบุตรใหม่ ที่ประจำเดือนจะยังมาไม่ค่อยสม่ำเสมอ รังไข่ยังทำงานไม่ปกติ ไม่แนะนำให้ใช้วิธีนี้ครับ เพราะมีโอกาสผิดพลาดได้สูงมาก
การกำหนดระยะเวลาเจริญพันธุ์ (The standard days method – SDM) เป็นการกำหนดช่วงวันอันตรายไปเลยว่าในวันที่ 8-19 ของรอบเดือน เป็นวันที่มีโอกาสเสี่ยงต่อการตั้งครรภ์ โดยเป็นการคำนวณค่าเฉลี่ยของรอบประจำเดือนเฉพาะในสตรีที่มีรอบเดือนประมาณ 26-32 วัน (ช่วงปลอดภัยแรกจะเริ่มนับตั้งแต่วันที่ประจำเดือนมาวันแรก คือ วันที่ 1-7 และอีกช่วงปลอดภัยคือตั้งแต่วันที่ 20-32) หากต้องการคุมกำเนิดด้วยวิธีนี้ ก็ควรหลีกเลี่ยงการมีเพศสัมพันธ์ในช่วงวันที่ 8-19 ของรอบเดือน
การตรวจมูกที่ปากมดลูก (Cervical mucus หรือ Ovulation method) จะอาศัยหลักที่ว่า “มูกปากมดลูกจะมีการเปลี่ยนแปลงของลักษณะความเหนียวข้นและความยืดหยุ่นไปตามอิทธิพลของฮอร์โมนเอสโตรเจนในแต่ละรอบเดือน” วิธีการสังเกตนี้เป็นวิธีที่ทำได้ง่าย สตรีสามารถสังเกตลักษณะของมูกในช่องคลอดได้ด้วยตนเอง แต่ก็ต้องถามตัวเองก่อนว่ากล้าสอดนิ้วเข้าไปในช่องคลอดหรือไม่ เพราะการตรวจมูกที่ปากมดลูกจะต้องทำทุกวัน โดยการสอดนิ้วเข้าไปในช่องคลอด แล้วสังเกตดูการหล่อลื่นของมูกที่ติดนิ้วออกมา แต่สำหรับมือใหม่ก็นับว่าค่อนข้างยาก เพราะการเปลี่ยนแปลงของมูกในแต่ละคนอาจแตกต่างกัน และหลาย ๆ คนไม่สามารถที่จะแยกแยะหรือสังเกตความเปลี่ยนแปลงนี้ได้ ยิ่งถ้ามีอาการอักเสบในช่องคลอดหรือมีการร่วมเพศด้วยแล้ว มูกที่ปากมดลูกก็อาจเปลี่ยนจนทำให้ตรวจได้ยากขึ้นตามไปด้วย ซึ่งในทางการแพทย์การเปลี่ยนแปลงของมูกที่ปากมดลูกจะมีอยู่ด้วยกัน 5-6 ระยะ แต่เพื่อให้เข้าใจได้ง่ายอาจจะแบ่งออกเป็น 3 ระยะ ดังนี้
- ระยะปลอดภัยก่อนไข่ตก : เป็นช่วงหลังประจำเดือนหยุดใหม่ ๆ ในช่วงแรกจะไม่มีมูก ต่อมาจะมีมูกสีขาวขุ่น ๆ หรือสีเหลืองจำนวนไม่มากนัก
- ระยะตกไข่ : ช่วงนี้จะมีโอกาสเกิดการตั้งครรภ์ได้มากที่สุด ระยะนี้มูกที่ปากมดลูกจะมีมาก โดยจะมีลักษณะใสและลื่น (คล้าย ๆ กับไข่ขาวดิบ และสามารถดึงยืดเป็นเส้นได้ยาวเกินกว่า 6 เซนติเมตร) จึงทำให้ตัวอสุจิจะผ่านมูกนี้เข้าไปในโพรงมดลูกได้สะดวก หากมีการร่วมเพศในช่วงนี้ก็จะเสี่ยงทำให้เกิดการตั้งครรภ์ได้สูง จึงควรหลีกเลี่ยงการมีเพศสัมพันธ์ช่วงนี้หากต้องการคุมกำเนิด
- ระยะปลอดภัยหลังการตกไข่ : เป็นระยะที่ปลอดภัยเช่นเดียวกับระยะก่อนตกไข่ เพราะใกล้จะมีประจำเดือนครั้งต่อไป ในระยะนี้มูกจะมีจำนวนน้อยลง มีลักษณะขุ่นข้นขึ้น และดึงยืดไม่ได้มากนัก

ข้อดีของการตรวจมูกที่ปากมดลูก : มีความปลอดภัยมากและไม่มีค่าใช้จ่ายใด ๆ เนื่องจากไม่ได้ใช้ยาใด ๆ อีกทั้งยังไม่ขัดต่อหลักการของบางศาสนาที่เคร่งครัดในเรื่องการคุมกำเนิด เมื่อเลิกคุมกำเนิดด้วยวิธีนี้แล้วก็ไม่มีผลข้างเคียงใด ๆ ตามมา และสามารถตั้งครรภ์ได้ตามปกติ
ข้อเสียของการตรวจมูกที่ปากมดลูก : ประสิทธิภาพในการคุมกำเนิดยังน้อย มีความยุ่งยากในทางปฏิบัติ เพราะต้องคอยสอดนิ้วเข้าไปในช่องคลอดเพื่อสังเกตมูกทุกวัน ทำให้หลาย ๆ คนรู้สึกเบื่อหรือเกิดการเปลี่ยนแปลงทางอารมณ์ของคู่สมรสได้ เช่น บางครั้งต้องการจะมีแต่ไม่ตรงกับระยะที่ไม่ปลอดภัย พอถึงระยะปลอดภัยแต่กลับไม่รู้สึกว่ามีความต้องการ เป็นต้น
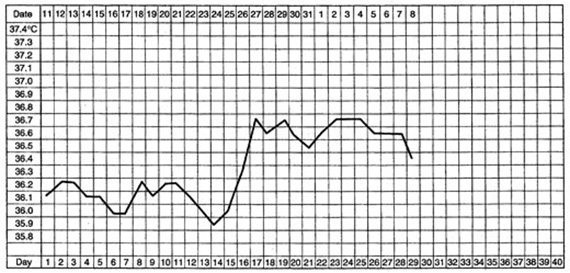
การตรวจวัดอุณหภูมิร่างกาย (Basal body temperature – BBT) เป็นการใช้ความรู้ด้านสรีรวิทยาที่ว่า อุณหภูมิในร่างกายจะลดลง 12-24 ชั่วโมงก่อนที่จะมีการตกไข่ และหลังจากนั้นก็จะสูงขึ้นประมาณครึ่งองศาฯ เมื่อมีการตกไข่ (0.5 degree Celsius/C) ซึ่งเป็นผลมาจากฮอร์โมนโปรเจสเตอโรน (Progesterone) การจะคุมกำเนิดด้วยวิธีนี้ ฝ่ายหญิงจะต้องมีการตรวจวัดอุณหภูมิของตนเองทุกเช้าหลังจากนอนหลับสนิทติดต่อกันอย่างน้อย 5 ชั่วโมง ด้วยการใช้ปรอทวัดไข้ธรรมดาหลังจากตื่นนอน (เวลาในการวัดหลังตื่นนอนควรจะใกล้เคียงกันทุกครั้งในแต่ละวัน) สามารถวัดได้ทั้งทางรักแร้ ทางปาก ทางทวารหนัก และทางช่องคลอด ซึ่งในการวัดปรอทแต่ละครั้งจะต้องนานประมาณ 5 นาที และที่สำคัญจะต้องทำการวัดปรอทก่อนที่จะทำกิจกรรมใด ๆ ไม่ว่าจะเป็นการลุก เดิน หรือแม้แต่การพูดจา รวมไปถึงการสะบัดปรอท จึงควรสะบัดปรอทให้พร้อมตั้งแต่ก่อนเข้านอน และควรวางปรอทไว้ใกล้ ๆ ตัว และพร้อมที่จะหยิบใช้ได้ทันที โดยไม่ต้องลุกจากที่นอน แล้วจึงทำการจดบันทึกเอาไว้ เพื่อดูแนวโน้มและจะได้ประมาณวันตกไข่ได้อย่างแม่นยำมากขึ้น ควรวัดติดต่อกันอย่างน้อย 2-3 เดือน
เมื่อวัดปรอทเสร็จแล้วก็ทำความสะอาดปรอทวัดไข้ให้เรียบร้อย รวมถึงการสะบัดปรอทให้พร้อมใช้สำหรับวันรุ่งขึ้นด้วย เมื่อดูจากค่าอุณหภูมิที่บันทึกเอาไว้ เราก็สามารถเลือกวันที่จะมีเพศสัมพันธ์เพื่อลดความเสี่ยงในการตั้งครรภ์ได้
ตัวอย่าง : จากกราฟอุณหภูมิร่างกายด้านล่าง จะเห็นว่าวันที่ 1-13 เป็นช่วงก่อนตกไข่ อุณหภูมิของร่างกายจะอยู่ในระดับต่ำ พอถึงวันที่ 14 ซึ่งเป็นช่วงตกไข่ อุณหภูมิร่างกายจะลดลงมาต่ำสุด และจะเพิ่มขึ้นอย่างรวดเร็วในวันถัดไป ตั้งแต่วันที่ 15 เป็นต้นไป อุณหภูมิจะเพิ่มสูงขึ้นอย่างเห็นได้ชัด ซึ่งเป็นช่วงที่มีการตกไข่ไปแล้ว เมื่อถึงวันที่ 29 ที่เริ่มมีประจำเดือน อุณหภูมิก็จะค่อย ๆ ลดต่ำลงอีกครั้ง
การสังเกตอาการอื่น ๆ ประกอบการตรวจวัดอุณหภูมิ (Sympto-thermal method) จะเป็นการใช้หลาย ๆ วิธีข้างต้น เช่น การนับวันปลอดภัย การวัดอุณหภูมิ และการสังเกตมูกที่ปากมดลูก ร่วมกับการสังเกตอาการปวดหน่วงท้องน้อยที่คาดว่าจะเกิดการตกไข่ อาการเจ็บคัดตึงเต้านม และการมีเลือดออกทางช่องคลอดเล็กน้อยเมื่อมีการตกไข่ (เนื่องจากการลดลงของฮอร์โมนเพศ) ซึ่งจะช่วยให้ประสิทธิภาพในการคุมกำเนิดสูงมากขึ้น
การใช้ชุดตรวจการตกไข่ (Ovulation indicator testing kits) ในปัจจุบันมีชุดตรวจคาดคะเนการตกไข่ที่ใช้สำหรับสตรีที่ต้องการจะตั้งครรภ์ และต้องการที่จะกำหนดช่วงเวลาการมีเพศสัมพันธ์ให้ตรงกับวันตกไข่หรือใกล้ช่วงตกไข่มากที่สุด โดยในหลักการแล้วจะเป็นการตรวจหาฮอร์โมนกระตุ้นการตกไข่ (Luteiniz ing hormone – LH) ในปัสสาวะ ซึ่งจะตรวจพบได้ใน 8-12 ชั่วโมงหลังจากมีการเพิ่มขึ้นของฮอร์โมน LH (LH surge) ในสตรีทั่วไปจะมีฮอร์โมน LH เป็นตัวกระตุ้นให้มีการตกไข่ ปริมาณของฮอร์โมน LH จะเพิ่มสูงขึ้นมากใน 20-48 ชั่วโมงก่อนการตกไข่ เราจึงสามารถใช้ชุดตรวจนี้ในการคุมกำเนิดได้โดยการหลีกเลี่ยงการมีเพศสัมพันธ์ในระยะที่มีการตรวจพบฮอร์โมน LH ในปัสสาวะ
การสวนล้างช่องคลอด (Vaginal Douching) เป็นสุดยอดวิธีเก่าแก่ของคนสมัยก่อนที่ใช้กันมาอย่างยาวนานและแพร่หลาย โดยเฉพาะผู้หญิงพิเศษจะใช้วิธีนี้กันมาก ด้วยการสวนล้างช่องคลอดทันทีเมื่อร่วมเพศเสร็จ วิธีการก็คือการนั่งยอง ๆ แล้วใช้ลูกยางหรือขวดพลาสติกบีบน้ำยาเข้าไปในช่องคลอด ซึ่งน้ำยาที่ใช้ก็อาจเป็นด่างทับทิม เดทตอล น้ำยาฆ่าอสุจิ หรือน้ำยาสวนล้างช่องคลอดอื่น ๆ แต่จากการศึกษาในสมัยใหม่นั้นพบว่า “ประสิทธิภาพในการคุมกำเนิดด้วยวิธีสวนล้างช่องคลอดมีความไม่แน่นอนสูง” เพราะภายหลังจากการร่วมเพศเพียง 90 วินาที (หนึ่งนาทีครึ่ง) ก็จะมีอสุจิส่วนหนึ่งว่ายผ่านปากมดลูกเข้าไปในโพรงมดลูกได้แล้ว ยิ่งถ้าหลังจากร่วมเพศแล้วไม่ได้สวนล้างทันที ก็ยิ่งได้ผลในการป้องกันน้อยลงมาก
ข้อดีของการสวนล้างช่องคลอด : หากไม่มีการป้องกันการตั้งครรภ์ในขณะร่วมเพศ การใช้วิธีนี้ก็ยังดีกว่าการไม่ได้คุมกำเนิดด้วยวิธีใด ๆ เลย
ข้อเสียของการสวนล้างช่องคลอด : อาจเกิดปัญหาได้เล็กน้อย อย่างเช่น น้ำยาที่ใช้สวนล้างอาจทำให้เกิดอาการระคายเคือง มีอาการคัน หรือเกิดการแพ้น้ำยาในผนังช่องคลอดและปากช่องคลอดได้ หรือหากใช้น้ำยาเข้มข้นเกินไป หรือเลือกใช้ด่างทับทิมที่เป็นเกล็ด ก็ยิ่งอาจทำให้เกิดอันตรายต่อช่องคลอดจนเกิดเป็นแผลอักเสบได้
การถ่ายปัสสาวะ (Urination) เป็นวิธีที่ไม่ได้ผลเช่นเดียวกับการสวนล้างช่องคลอด ในการถ่ายปัสสาวะหลังการมีเพศสัมพันธ์เพราะเมื่อฝ่ายชายหลั่งน้ำอสุจิเข้าไปในช่องคลอด เชื้ออสุจิบางส่วนจะเข้าไปในโพรงมดลูกได้แล้ว วิธีดังกล่าวจึงไม่สามารถป้องกันน้ำอสุจิไม่ให้เข้าไปในโพรงมดลูกได้
การให้นมลูกหลังคลอดบุตรภายใน 6 เดือนแรก (Lactational amenorrhea) เป็นวิธีการคุมกำเนิดที่ใช้มานานและแพร่หลายมากของชาวบ้านในชนบท เพราะเป็นที่ทราบกันว่าถ้าหากให้ลูกดูดนมหลาย ๆ เดือนหรือดูดนมเป็นปี โอกาสการตั้งครรภ์ก็จะน้อยลง เนื่องจากเมื่อทารกดูดนมแม่ ฮอร์โมนโปรแล็กติน (Prolactin) จะหลั่งออกมาจากต่อมใต้สมอง และจะระงับการทำงานของฮอร์โมนตัวอื่น ๆ จึงทำให้ไม่มีไข่ตก แต่ใช่ว่าคุณแม่ทุกคนจะใช้วิธีนี้แล้วได้ผลกันหมด ที่ไม่ได้ผลก็มีบ้างครับ แต่ก็เป็นเพียงส่วนน้อยเท่านั้นครับ โดยประสิทธิภาพของการคุมกำเนิดจะขึ้นอยู่กับความถี่ของการดูดนมและระยะเวลาหลังการคลอด ถ้าทารกดูดนมถี่ ๆ ทุก 3-4 ชั่วโมงก็จะยิ่งได้ผลดี ซึ่งโดยทั่วไปแล้ววิธีนี้จะใช้ได้ผลในระยะ 6 เดือนแรกหลังคลอดเท่านั้น แต่หลังจากผ่าน 6 เดือนแรกไปแล้ว แม้ว่าลูกจะยังดูดนมอยู่ก็มีโอกาสตั้งครรภ์ได้ เนื่องจากฮอร์โมนโปรแล็กตินจะลดน้อยลงในช่วงหลังจากนี้
ข้อดีของการคุมกำเนิดโดยให้นมบุตร : เป็นวิธีที่ไม่ต้องเสียค่าใช้จ่าย ไม่ต้องใช้เครื่องมือใด ๆ และคุณพ่อยังสามารถถึงจุดสุดยอดได้โดยไม่ต้องป้องกันใด ๆ และยังเป็นวิธีที่ส่งผลดีต่อสุขภาพกายและสุขภาพใจของลูกที่ได้ดูดนมแม่อีกด้วย
ข้อเสียของการคุมกำเนิดโดยให้นมบุตร : เป็นวิธีที่ใช้ได้ผลในระยะสั้น ๆ หรือประมาณไม่เกิน 6 เดือน สำหรับคุณแม่บางคนที่ให้ลูกดูดนมในเฉพาะตอนกลางคืน ส่วนกลางวันใช้นมผงช่วย หรือบางคนที่ต้องทำงานนอกบ้านหลังจากพัก 2-3 เดือนไปแล้วและหยุดให้นมลูก ก็จะมีโอกาสเกิดการตั้งครรภ์ได้สูง และบางคนก็อาจตั้งครรภ์ได้ แม้จะยังให้ลูกดูดนมอยู่และยังไม่เลย 6 เดือนก็ตาม พอมีการตกไข่ครั้งแรกก็จะมีการผสมและตั้งครรภ์เลยก่อนที่จะมีประจำเดือน ทำให้คุณแม่ไม่ทราบว่าตั้งครรภ์ใหม่แล้วกี่เดือน จึงคำนวณวันคลอดได้ไม่แน่นอน ทำให้ต้องคาดคะเนหรือตรวจด้วยเครื่องอัลตราซาวนด์
ยาเม็ดคุมกำเนิด (Contraception pill) คือ ยาที่มีส่วนผสมของฮอร์โมนเพศหญิง (เอสโตรเจนและโปรเจสโตเจน) มีคุณสมบัติช่วยป้องกันการตั้งครรภ์โดยยับยั้งการตกไข่ ทำให้เยื่อบุโพรงมดลูกมีสภาพไม่พร้อมต่อการฝังตัวของตัวอ่อน และทำให้มูกที่ปากมดลูกมีความเหนียวข้นขึ้น จนเป็นอุปสรรคต่อการเคลื่อนตัวของอสุจิให้ไม่สามารถเข้าไปปฏิสนธิกับไข่ได้ ซึ่งยาเม็ดคุมกำเนิดที่ใช้กันอยู่ในปัจจุบันจะมีอยู่ด้วยกัน 2 ชนิด ดังนี้
- ยาเม็ดคุมกำเนิดชนิดฮอร์โมนรวม (Combined oral contraceptive pill) เป็นยาคุมกำเนิดที่ประกอบด้วยฮอร์โมนเอสโตรเจนและโปรเจสโตรเจนรวมกันในเม็ดเดียว ซึ่งมีอยู่ด้วย 2 แบบ ได้แก่ แบบที่มีฮอร์โมนทั้งสองชนิดเท่ากันทุกเม็ด และแบบที่ฮอร์โมนไม่เท่ากัน มีข้อดี คือ ทำให้ประจำเดือนมาสม่ำเสมอ ช่วยลดปริมาณเลือดประจำเดือน อาการปวดประจำเดือน ช่วยลดความเสี่ยงในการเกิดโรคมะเร็งรังไข่ โรคมะเร็งเยื่อบุโพรงมดลูก โรคมะเร็งลำไส้ใหญ่ และอุ้งเชิงกรานอักเสบ เมื่อหยุดใช้ยาแล้วสามารถตั้งครรภ์ได้ภายในระยะเวลาอันสั้น แต่มีข้อเสีย คือ ยาคุมชนิดนี้จะไม่เหมาะกับผู้ที่มีน้ำหนักตัวเกิน อายุมากกว่า 35 ปีที่สูบบุหรี่ ผู้ที่มีข้อห้ามใช้ฮอร์โมน และในการใช้ยายังอาจเกิดผลข้างเคียงได้ เช่น การมีเลือดออกกะปริดกะปรอยทางช่องคลอด อาการคัดตึงเต้านม เป็นต้น
- ยาเม็ดคุมกำเนิดชนิดฮอร์โมนเดี่ยว (Progestogen only pill) เป็นยาคุมที่มีฮอร์โมนโปรเจสโตเจนเพียงอย่างเดียว ทำออกมาเพื่อลดอาการข้างเคียงจากฮอร์โมนเอสโตรเจน ข้อดีของยาคุมกำเนิดชนิดนี้ คือ สามารถใช้ในผู้ที่กำลังให้นมบุตร ใช้ในผู้ที่มีข้อห้ามต่อการใช้ฮอร์โมนเอสโตรเจน และใช้ในผู้ที่มีอายุมากกว่า 35 ปีที่สูบบุหรี่ได้ จะมีความเสี่ยงในการตั้งครรภ์มากกว่าการใช้ยาคุมกำเนิดชนิดฮอร์โมนรวม ส่วนข้อเสีย คือ จะมีความเสี่ยงในการตั้งครรภ์มากกว่ายาเม็ดคุมกำเนิดชนิดฮอร์โมนรวม ต้องรับประทานยาในเวลาเดิมทุกวัน หากรับประทานผิดเวลาไป 3 ชั่วโมง ต้องใช้วิธีคุมกำเนิดอื่นร่วมด้วย เพราะจะทำให้มีความเสี่ยงต่อการตั้งครรภ์สูง นอกจากนี้ในขณะใช้ยาอาจจะไม่มีประจำเดือน แต่อาจมีเลือดออกกะปริดกะปรอยได้
ยาเม็ดคุมกำเนิดฉุกเฉิน (Emergency contraception pill) คือ ยาคุมกำเนิดที่ประกอบด้วยฮอร์โมนโปรเจสตินในขนาดสูง โดยมีกลไกป้องกันการตั้งครรภ์โดยการป้องกันหรือเลื่อนระยะเวลาการตกไข่ จึงช่วยขัดขวางการฝังตัวของตัวอ่อน เป็นยาคุมกำเนิดที่ใช้รับประทานหลังจากมีเพศสัมพันธ์ในกรณีที่ลืมคุมกำเนิด หรือเกิดเหตุฉุกเฉินไม่คาดฝันขณะมีเพศสัมพันธ์ เช่น ถุงยางอนามัยรั่วหรือแตก มีเพศสัมพันธ์โดยไม่ได้ป้องกัน แต่ได้ผลดีที่สุดถ้ารับประทานเข้าไปหลังจากที่มีเพศสัมพันธ์ทันทีหรือไม่เกิน 72 ชั่วโมง มีผลข้างเคียงคือ ทำให้มีเลือดออกทางช่องคลอดกะปริดกะปรอย

ยาฉีดคุมกำเนิด (Injectable contraceptive) คือ วิธีการคุมกำเนิดแบบชั่วคราวแบบหนึ่ง โดยจะเป็นการฉีดยาเข้ากล้ามเนื้อของสตรีในระยะเวลาตามที่แพทย์กำหนด หลังจากฉีดตัวยาจะค่อย ๆ ขับฮอร์โมนออกมา เป็นวิธีที่นิยมใช้กันมากในรายที่ต้องการเว้นระยะการมีบุตร เนื่องจากมีประสิทธิภาพในการคุมกำเนิดสูง ทำได้ง่าย สะดวก และมีราคาถูก โดยแบ่งออกเป็น 2 แบบ ดังนี้
- ยาฉีดคุมกำเนิดชนิดฮอร์โมนเดี่ยว ซึ่งเป็นยาฉีดคุมกำเนิดที่มีฮอร์โมนโปรเจสติน (Progestin) เพียงอย่างเดียว คือ ยา Depot Medroxyprogesterone acetate (DMPA) ขนาด 150 มิลลิกรัม (ใช้ฉีดเข้ากล้ามทุก 3 เดือน) เป็นตัวยาที่ได้รับความนิยมมากที่สุดในปัจจุบัน มีชื่อทางการค้าว่า Depo-Provera® และอีกชนิดคือยา Norethisterone Enanthate (NET-EN) ขนาด 200 มิลลิกรัม มีชื่อทางการค้าว่า Noristerat® (ใช้ฉีดเข้ากล้ามทุก 2 เดือน)
- ยาฉีดคุมกำเนิดชนิดฮอร์โมนรวม เป็นยาฉีดคุมกำเนิดแบบใหม่ที่ผลิตมาเพื่อลดอาการผิดปกติของประจำเดือน ในยาฉีดจะมีทั้งฮอร์โมนโปรเจสติน (Progestin) และฮอร์โมนเอสโตรเจน (Estrogen) ชนิดนี้มีชื่อทางการค้าว่า Cyclofem® และ Lunelle™ ถูกผลิตขึ้นมาเพื่อแก้ไขข้อด้อยของยาฉีดชนิดฮอร์โมนเดี่ยวและเพื่อเป็นการเลียนแบบฮอร์โมนของร่างกาย (ใช้ฉีดเข้ากล้ามทุก ๆ 1 เดือน)
ข้อดีของการฉีดยาคุมกำเนิด
- สามารถรับบริการได้ง่าย เนื่องจากวิธีการและอุปกรณ์สำหรับการให้บริการไม่ยุ่งยาก เลือกให้บริการแก่สตรีทั่วไปได้อย่างกว้างขวาง เพราะยาฉีดมีข้อห้ามในการใช้ยาน้อย
- มีประสิทธิภาพในการคุมกำเนิดสูงมาก
- ราคาถูกเมื่อเทียบกับวิธีคุมกำเนิดแบบอื่น เช่น ยาเม็ดคุมกำเนิด หรือการใส่ห่วงอนามัย
- ให้ความสะดวก ใช้งานง่าย ฉีดครั้งเดียวก็สามารถคุมกำเนิดได้นานถึง 3 เดือน โดยไม่ต้องใช้ทุกวันเหมือนยาเม็ดคุมกำเนิด
- ไม่ขัดขวางขั้นตอนต่าง ๆ ของการร่วมเพศ
- สามารถใช้ได้ดีในขณะให้นมลูก เพราะไม่ทำให้น้ำนมแห้ง
- การไม่มีประจำเดือนภายหลังการฉีดมีผลดีต่อสุขภาพ โดยเฉพาะอย่างยิ่งผู้ที่เป็นโรคโลหิตจาง
- มีผลพลอยได้ทางด้านสุขภาพอื่น ๆ หลายอย่างตามที่กล่าวมา
ข้อเสียของยาฉีดคุมกำเนิด
- จะต้องเสียเวลาไปสถานที่รับบริการบ้างและอาจทำให้ลืมเวลานัดได้
- ต้องให้แพทย์ พยาบาล หรือบุคลากรทางสาธารณสุขเป็นคนฉีดยาให้
- ประจำเดือนอาจเปลี่ยนแปลง มาไม่สม่ำเสมอ มากะปริดกะปรอย หรือไม่มีประจำเดือน และหลาย ๆ รายมีน้ำหนักตัวเพิ่มขึ้น
- เนื่องจากการที่มีเลือดออกแบบกะปริดกะปรอย (ในช่วงแรกของการฉีด หรืออาจจะหลายเดือน) จึงทำให้ต้องใส่ผ้าอนามัยอยู่ตลอดเวลา จะไม่ใส่ก็ไม่ได้ เพราะบางครั้งก็มาโดยไม่ได้นัดแนะ ปัญหาที่ตามมาก็คือทำให้เกิดความอับชื้น มีตกขาว เป็นต้น
- เมื่อเกิดอาการข้างเคียงจะต้องรอจนกว่ายาคุมจะหมดฤทธิ์ อาการถึงจะหายไปเอง
- เมื่อหยุดฉีดร่างกายจะยังไม่พร้อมมีลูกได้ทันที โดยอาจจะต้องรอไปเกือบ 1 ปี
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้
ยาฝังคุมกำเนิด (Contraceptive implant) คือ วิธีการคุมกำเนิดแบบชั่วคราวชนิดหนึ่ง (เป็นวิธีการคุมกำเนิดที่ดีที่สุด) โดยเป็นการใช้ฮอร์โมนชนิดเดียว คือ โปรเจสติน (Progestin) ที่บรรจุเอาไว้ในหลอดหรือแท่งพลาสติกเล็ก ๆ ขนาดเท่าไม้จิ้มฟันชนิดกลม นำมาฝังเข้าไปที่ใต้ผิวหนังบริเวณใต้ท้องแขนด้านที่ไม่ถนัด ซึ่งฮอร์โมนจะค่อย ๆ ซึมผ่านออกมาจากแท่งยาเข้าสู่ร่างกายและไปยับยั้งการเจริญเติบโตของฟองไข่ ส่งผลทำให้ไม่มีการตกไข่ตามมา จึงช่วยป้องกันการตั้งครรภ์ได้
ข้อดีของยาฝังคุมกำเนิด
- ประสิทธิภาพในการคุมกำเนิดสูงมาก (สูงที่สุดในโลก) รองจากการไม่มีเพศสัมพันธ์
- เป็นวิธีที่มีความสะดวก ฝังครั้งเดียวสามารถคุมกำเนิดได้นาน 3-5 ปี
- ไม่ต้องรับประทานยาเม็ดคุมกำเนิดทุกวัน จึงช่วยลดโอกาสการลืมกินยา หรือลดโอกาสฉีดยาคุมคลาดเคลื่อนไม่ตรงกำหนด ที่ต้องไปฉีดยาทุก ๆ 1-3 เดือน
- เนื่องจากยาฉีดคุมกำเนิดมีฮอร์โมนโปรเจสตินเพียงอย่างเดียว จึงทำให้ไม่ได้รับผลข้างเคียงจากฮอร์โมนเอสโตรเจน
- สามารถเลิกใช้เมื่อใดก็ได้ เมื่อต้องการจะมีบุตรหรือเปลี่ยนไปใช้วิธีการคุมกำเนิดแบบอื่น
- ใช้ได้ดีในผู้ที่เลี้ยงลูกด้วยนมแม่ เพราะไม่มีผลต่อการหลั่งของน้ำนม
- ไม่ทำให้การทำงานของตับเปลี่ยนแปลง
- หลังจากถอดออกจะสามารถมีลูกได้เร็วกว่าการฉีดยาคุมกำเนิด เนื่องจากฮอร์โมนกระจายออกในปริมาณน้อยและไม่มีการสะสมในร่างกาย
- มีผลพลอยได้จากการใช้ฮอร์โมนเอสโตรเจน เช่น ทำให้อาการปวดประจำเดือนมีน้อยลง, ลดโอกาสการตั้งครรภ์นอกมดลูก, ป้องกันการเกิดมะเร็งเยื่อบุโพรงมดลูก, ลดอุบัติการณ์ของภาวะโลหิตจาง ฯลฯ
ข้อเสียของยาฝังคุมกำเนิด
- การฝังและการถอดจะต้องทำโดยแพทย์ที่ได้รับการอบรมแล้ว จึงไม่สามารถใช้หรือถอดได้เอง
- ในบางรายสามารถคลำแท่งยาในบริเวณท้องแขนได้
- อาจพบว่าตำแหน่งของแท่งยาเคลื่อนไปจากตำแหน่งเดิม (พบได้น้อย)
- ประจำเดือนอาจมาแบบกะปริดกะปรอย จึงทำให้ต้องใส่ผ้าอนามัยอยู่เสมอ จะไม่ใส่ก็ไม่ได้ เพราะบางครั้งก็มาแบบไม่ทันตั้งตัว (แต่เมื่อผ่านระยะหนึ่งปีขึ้นไปแล้ว ปัญหาเหล่านี้จะน้อยลง)
- อาจพบภาวะแทรกซ้อนหลังการฝังยาคุมกำเนิดได้ เช่น มีก้อนเลือดคั่งบริเวณที่กรีดผิวหนัง
แผ่นแปะคุมกำเนิด (Contraceptive patch) คือ วิธีการคุมกำเนิดโดยใช้ยาฮอร์โมนที่มีลักษณะเป็นแผ่นแปะ ซึ่งประกอบด้วยฮอร์โมน 2 ชนิด คือ ยาในกลุ่มเอสโตรเจนสังเคราะห์ (Synthetic estrogen) และยาในกลุ่มโปรเจสติน (Progestin) มีไว้ใช้สำหรับแปะบริเวณผิวหนังเพื่อให้ตัวยาในแผ่นแปะดูดซึมเข้าสู่กระแสเลือดไปออกฤทธิ์ป้องกันการตั้งครรภ์ ส่วนกลไกการออกฤทธิ์หลัก ๆ จะเหมือนกับการใช้ยาเม็ดคุมกำเนิดหรือยาฉีดคุมกำเนิดชนิดฮอร์โมนรวมครับ เพราะฮอร์โมนที่นำมาใช้จัดอยู่ในประเภทเดียวกัน
ข้อดีของแผ่นแปะคุมกำเนิด
- ประสิทธิภาพของการคุมกำเนิดสูงเทียบเท่ากับการใช้ยาเม็ดคุมกำเนิดหากใช้อย่างถูกต้อง ผู้ใช้รู้ตัวเองว่ากำลังคุมกำเนิดอยู่มั่นใจได้
- ช่วยแก้ปัญหาสำหรับผู้ที่รับประทานยาเม็ดคุมกำเนิด แล้วลืมทานบ่อย ๆ
- สามารถอาบน้ำ ว่ายน้ำ อบไอน้ำ เซาน่า และออกกำลังกายได้ตามปกติ โดยไม่ต้องแกะแผ่นแปะคุมกำเนิดออกแต่อย่างใด
- ประจำเดือนมาอย่างสม่ำเสมอและตรงเวลา
- มีผลข้างเคียงน้อยกว่าการรับประทานยาเม็ดคุมกำเนิด
- เนื่องจากแผ่นแปะคุมกำเนิดใช้ฮอร์โมนเดียวกับยาเม็ดคุมกำเนิด (Yasmin, Oilezz) จึงสามารถช่วยลดสิวที่เกิดจากฮอร์โมนได้
- หลังจากเลิกใช้จะสามารถกลับเข้าสู่ภาวะเจริญพันธุ์หรือพร้อมตั้งครรภ์ได้ทันที
ข้อเสียของแผ่นแปะคุมกำเนิด
- ก่อนใช้แผ่นแปะคุมกำเนิด จะต้องปรึกษาแพทย์ก่อนเสมอ
- ต้องมีความร่วมมือจากผู้ใช้แผ่นแปะคุมกำเนิด ในการแปะแผ่นยาอย่างถูกต้อง
- ต้องคอยเปลี่ยนแผ่นยาเมื่อครบ 7 วัน
- อาจมีอาการข้างเคียงบ้างเหมือนยาเม็ดคุมกำเนิด (แต่จะมีน้อยกว่าและจะหายไปได้เองภายในเวลาไม่กี่วัน)
- ไม่สามารถป้องกันการติดเชื้อทางเพศสัมพันธ์ได้

วงแหวนคุมกำเนิด (NuvaRing®) มีลักษณะเป็นแหวนพลาสติกขนาดเท่ากำไลข้อมือ ขนาดเส้นกลางศูนย์กลางประมาณ 5.5 เซนติเมตร (มีขนาดเส้นผ่านศูนย์กลาง 54 มิลลิเมตร และมีความหนา 4 มิลลิเมตร) ผลิตมาจากวัสดุที่เรียกว่า “เอธิลีนไวนิลอะซิเตทโคโพลิเมอร์” ซึ่งผิวมีลักษณะเรียบ โปร่งใส ไม่มีสี ตัววงแหวนนุ่มและยืดหยุ่น ไม่ละลายในร่างกาย ภายในวงแหวนพลาสติกจะบรรจุไปด้วยฮอร์โมนเอสโตรเจนและโปรเจสโตเจนคล้ายกับยาเม็ดคุมกำเนิดชนิดฮอร์โมนรวมที่เราใช้กันอยู่ โดยจะประกอบไปด้วย Etonogestrel (โปรเจสโตรเจน) 11.7 มิลลิกรัม และ Ethinyl estradiol (เอสโตรเจน) 2.7 มิลลิกรัม โดยมีไว้ใช้สำหรับใส่เข้าไปในช่องคลอดและฮอร์โมนจะดูดซึมเข้าสู่ร่างกายเพื่อช่วยป้องกันการตั้งครรภ์
ข้อดีของวงแหวนคุมกำเนิด
- สวมใส่และถอดออกได้ง่ายด้วยตัวเอง
- เป็นวิธีคุมกำเนิดที่มีประสิทธิภาพสูงเทียบเท่ากับการใช้ยาเม็ดคุมกำเนิดชนิดฮอร์โมนรวม
- เหมาะสำหรับผู้หญิงทุกคนที่ต้องการความสะดวกในการคุมกำเนิด หรือมักลืมรับประทานยาเม็ดคุมกำเนิดเป็นประจำ
- สามารถมีเพศสัมพันธ์ได้ตามปกติ โดยไม่มีผลต่อความรู้สึกทางเพศ หรือทำให้เกิดการระคายเคืองหรือมีผลข้างเคียงใด ๆ ทั้งฝ่ายชายและฝ่ายหญิง
- ช่วยลดอาการข้างเคียงจากฮอร์โมน เนื่องจากตัววงแหวนจะค่อย ๆ ปลดปล่อยฮอร์โมนออกมาในระดับต่ำและคงที่ จึงช่วยลดอาการข้างเคียงต่าง ๆ ได้ เช่น คลื่นไส้ อาเจียน เลือดออกกะปริดกะปรอย ช่วยลดสิว ลดหน้ามัน ลดขนดก ไม่มีผลต่อน้ำหนักตัว ประจำเดือนมาสม่ำเสมอ
- เป็นการดูดซึมฮอร์โมนเฉพาะที่ จึงไม่รบกวนระบบการทำงานของร่างกายทั้งหมด ช่วยลดความเสี่ยงของการเกิดโรคมะเร็งรังไข่ เยื่อบุโพรงมดลูก และมะเร็งลำไส้ใหญ่
ข้อเสียของวงแหวนคุมกำเนิด
- จำเป็นต้องใช้ใบสั่งของแพทย์ในการซื้อ
- ในครั้งแรกที่ใส่วงแหวนคุมกำเนิด จะยังไม่สามารถคุมกำเนิดได้ทันที จำเป็นต้องใช้วิธีการคุมกำเนิดแบบอื่นร่วมด้วย
- ในบางรายใส่แล้วอาจเกิดการระคายเคืองช่องคลอด ซึ่งอาจเพิ่มโอกาสการติดเชื้อในช่องคลอดและทำให้มีตกขาวมากขึ้นได้
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้
ห่วงอนามัย (Intrauterine device) เป็นเครื่องมือทางการแพทย์ชิ้นเล็ก ๆ ที่มีไว้สำหรับใส่เข้าไปในโพรงมดลูกของสตรี เพื่อทำให้สภาพในโพรงมดลูกไม่เหมาะแก่การฝังตัวของตัวอ่อน จึงใช้ป้องกันการตั้งครรภ์ชั่วคราวได้ดี โดยจะแบ่งออกเป็น 2 ชนิดหลัก ๆ ดังนี้
- ห่วงอนามัยหุ้มทองแดง (IUD with copper) ในปัจจุบันที่ใช้กันอยู่จะมี 2 ชนิด คือ มัลติโหลด (มีอายุการใช้งานได้ 3 ปี สำหรับ Cu250 และ 5 ปี สำหรับ Cu375) และคอปเปอร์ที (มีอายุการใช้งาน 10 ปี)
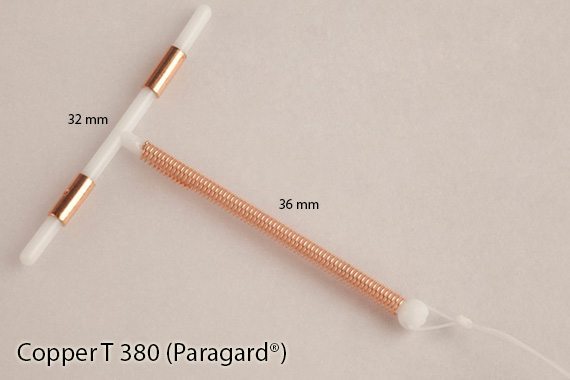
- ห่วงอนามัยเคลือบฮอร์โมน (IUD with progestogen) มีอยู่ด้วยกัน 2 ขนาด คือ LNg14 (Skyla®) ที่ใช้คุมกำเนิดได้นาน 3 ปี และ LNg20 (Mirena®) ที่ใช้คุมกำเนิดได้นาน 5 ปี
ข้อดีของการใส่ห่วงอนามัย
- การใส่ห่วงเป็นวิธีที่ทำได้ง่าย มีความสะดวก เนื่องจากใส่เพียงครั้งเดียว ที่สำคัญคือเป็นวิธีที่ประหยัดและมีความปลอดภัยสูง
- ห่วงอนามัยมีประสิทธิภาพในการป้องกันสูงและยาวนาน (ประมาณ 3-10 ขึ้นไป ขึ้นอยู่กับชนิดของห่วง)
- เหมาะสำหรับคนขี้ลืมที่ไม่ต้องคอยมารับประทานยาเม็ดคุมกำเนิดทุกวัน หรือต้องได้รับการฉีดยาคุมทุก 1-3 เดือน
- ไม่มีอาการข้างเคียงจากการใช้ฮอร์โมนคุม
- ไม่ทำให้ความรู้สึกในการร่วมเพศเปลี่ยนไปหรือน้อยลงจากเดิม (ไม่เหมือนกับการใส่ถุงยางอนามัย)
- ทำให้รู้สึกสบายใจ เพราะมีประจำเดือนมาทุกเดือนตามปกติ
- สามารถให้นมบุตรได้ตามปกติ
- ถ้าอยากมีลูกก็สามารถถอดห่วงออกและเริ่มมีลูกได้ทันที โดยไม่ต้องรอนานเหมือนยาเม็ดหรือยาฉีดคุมกำเนิด
ข้อเสียของการใส่ห่วงอนามัย
- การใส่ห่วงอนามัยอาจมีความยุ่งยากบ้างเล็กน้อย เพราะต้องให้แพทย์เป็นผู้ใส่ให้
- ในบางรายอาจมีอาการแทรกซ้อนบ้างเล็กน้อย แต่ส่วนมากจะไม่ใช่อาการร้ายแรงอะไร
- ห่วงอนามัยอาจทะลุเข้าไปในช่องท้องได้ แต่ก็มีโอกาสน้อยมากที่จะเกิดเหตุการณ์แบบนี้
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้
ถุงยางอนามัยชาย (Male latex condom) คือ อุปกรณ์ที่ใช้คุมกำเนิดได้อย่างมีประสิทธิภาพสูง (หากใช้อย่างถูกวิธี) สามารถช่วยป้องกันการตั้งครรภ์และโรคติดต่อทางเพศสัมพันธ์ชนิดต่าง ๆ ได้ดี โดยเฉพาะอย่างยิ่งโรคเอดส์ นอกจากจะใช้เพื่อคุมกำเนิดและป้องกันโรคติดต่อแล้ว ยังนิยมใช้เพื่อเพิ่มความพึงพอใจในการร่วมเพศอีกด้วย โดยมีการผลิตให้มีขนาด รูปร่าง และสีสันที่แตกต่างกันออกไป มีทั้งแบบเรียบและแบบที่มีกระเปาะ (ถุงเก็บน้ำอสุจิที่ส่วนปลาย) บางชนิดมีกลิ่นหรือรสชาติของผลไม้ หรือน้ำหอมชนิดต่าง ๆ บางชนิดมีสีสันสดใสหรือเคลือบไปด้วยสารเรืองแสงที่มองเห็นได้ในที่มืด ซึ่งมีทั้งแบบทึบแสงและแบบบางใส บ้างเคลือบด้วยสารหล่อลื่นหรือตัวยาบางชนิดที่ช่วยทำให้ร่วมเพศได้นานขึ้น เป็นต้น
ข้อดีของการใช้ถุงยางอนามัย
- การคุมกำเนิดด้วยวิธีนี้ ถ้าถุงยางมีคุณภาพได้มาตรฐานและใช้กันอย่างถูกวิธี ก็จะได้ผลป้องกันที่ดีมากพอสมควร
- สามารถพกติดตัวได้ง่ายและสะดวก
- หาซื้อได้ง่ายตามร้านสะดวกซื้อทั่วไปได้ตลอด 24 ชั่วโมง ปัจจุบันมีราคาไม่แพง ศูนย์อนามัยหรือโรงพยาบาลของรัฐหลายแห่งก็แจกฟรี
- การใช้ถุงยางอนามัยสามารถช่วยลดการหลั่งเร็วได้ในบางราย และในปัจจุบันถุงยางอนามัยหลาย ๆ ยี่ห้อก็ถูกผลิตมาเพื่อเพิ่มความพึงพอใจในการร่วมเพศอีกด้วย ไม่ว่าจะเป็นเรื่องของผิวสัมผัส สีสัน กลิ่น รส รวมไปถึงบางชนิดที่ช่วยชะลอการหลั่งทำให้ร่วมเพศได้นานขึ้น เหล่านี้จึงช่วยให้การร่วมเพศเป็นไปอย่างมีความสุขและยาวนานยิ่งขึ้น
- ไม่มีผลข้างเคียงหรือภาวะแทรกซ้อนต่อร่างกายเหมือนการใช้ยาเม็ดคุมกำเนิด ในกรณีของคนที่ต้องการมีลูก เมื่อหยุดใช้ก็สามารถตั้งครรภ์ได้เลย
- ช่วยป้องกันโรคติดต่อทางเพศสัมพันธ์ได้เป็นอย่างดี
ข้อเสียของการใช้ถุงยางอนามัย
- ต้องใช้ทุกครั้งเมื่อมีเพศสัมพันธ์
- อาจทำให้อารมณ์ของทั้งคู่สะดุดลงหรือทำให้อารมณ์ไม่ต่อเนื่อง เมื่อต้องมาเสียเวลาสวมใส่ถุงยางอนามัย ในบางรายถึงกับอวัยวะเพศอ่อนตัวไปเลยก็มี
- ในขณะใช้อาจรู้สึกว่าถุงยางอนามัยนั้นเป็นตัวขวางกั้นความสุขและความแนบแน่นของทั้งคู่ ทำให้ความรู้สึกสัมผัสลดลงและทำให้เสียอารมณ์ไปบ้างในขณะร่วมเพศ
- ในบางรายพบว่ามีอาการแพ้สารเคมีที่เคลือบถุงยาง ซึ่งการแพ้นั้นจะเกิดขึ้นกับฝ่ายชายหรือฝ่ายหญิงก็ได้
- การใช้ถุงยางในขนาดไม่พอดี อาจทำให้ไม่มีความสุขในการใช้ อาจทำให้หลวมและหลุดหรือเกิดการฉีกขาดได้

ถุงยางอนามัยสตรี (Female condom) คือ อุปกรณ์ที่มีไว้ใช้สำหรับสอดเข้าไปภายในช่องคลอดของสตรีก่อนที่จะเริ่มมีเพศสัมพันธ์ เพื่อป้องกันไม่ให้อสุจิผ่านเข้าสู่โพรงมดลูก (หลักการเดียวกับถุงยางอนามัยชาย) โดยลักษณะของถุงยางอนามัยสตรีจะมีความยาว 6.5 นิ้ว หรือยาวประมาณ 15 เซนติเมตร ที่ปลายถุงทั้งสองด้านมีห่วงยางหรือวงแหวนยืดหยุ่น 2 วง ห่วงจะมีลักษณะแข็งกว่าส่วนอื่น มีไว้เพื่อให้เกิดความกระชับและเพื่อให้คงรูปร่างไว้ได้ในขณะใช้งาน ปลายถุงด้านหนึ่งตันเพื่อใช้สอดเข้าไปในช่องคลอด ส่วนปลายถุงอีกด้านหนึ่งจะเป็นปลายเปิด ยื่นออกมานอกช่องคลอด ภายในถุงยางจะมีน้ำยาหล่อลื่น แต่ไม่มียาฆ่าเชื้ออสุจิ
ข้อดีของถุงยางอนามัยสตรี
- สามารถใส่และถอดได้เองโดยไม่ต้องอาศัยความร่วมมือจากผู้เชี่ยวชาญหรือต้องรอพึ่งพาฝ่ายชายให้เป็นคนสวมถุงยางอนามัยชาย (ฝ่ายหญิงจะมีส่วนร่วมในการคุมกำเนิด เพราะหากผู้ชายไม่ยอมคุมกำเนิดโดยการใส่ถุงยาง ฝ่ายหญิงก็สามารถคุมกำเนิดได้ด้วยตัวเอง)
- มีความทนทานมากกว่าถุงยางอนามัยชาย และสามารถใช้ร่วมกับเจลหล่อลื่นที่เป็นน้ำมันได้
- ไม่ต้องรีบถอนอวัยวะเพศชายออกจากช่องคลอดทันทีเมื่อหลั่งน้ำอสุจิ เหมือนการคุมกำเนิดด้วยถุงยางอนามัยชาย
- มีความปลอดภัย เพราะไม่เกี่ยวข้องกับระดับฮอร์โมนในร่างกาย จึงทำให้มีไม่มีผลข้างเคียงจากฮอร์โมน ประจำเดือนมาตามปกติ
- การสอดใส่ถุงยางอนามัยได้ลึกจะทำให้ไม่ก่อปัญหาในระหว่างการมีเพศสัมพันธ์
- เมื่อหยุดใช้ ก็สามารถมีลูกได้ทันทีโดยไม่ต้องรอ
- ช่วยป้องกันโรคติดต่อทางเพศสัมพันธ์ได้เช่นเดียวกันกับการใช้ถุงยางอนามัยชาย เช่น ซิฟิลิส หนองใน ไวรัสตับอักเสบบี เอดส์
ข้อเสียของถุงยางอนามัยสตรี
- มีอัตราการล้มเหลวสูงหากใช้อย่างไม่ถูกวิธี
- ต้องใช้ทุกครั้งเมื่อมีเพศสัมพันธ์ หาซื้อได้ยาก และมีราคาแพงกว่าถุงยางอนามัยชาย
- ขั้นตอนการใส่ค่อนข้างยุ่งยากเล็กน้อย การสอดถุงยางอาจจะมีความลำบากสำหรับบางคน
- ผู้หญิงบางรายอาจสูญเสียความมั่นใจหรือเสียอารมณ์ทางเพศได้ เพียงแค่เห็นถุงยางอนามัยที่ห้อยออกมานอกช่องคลอด !! อีกทั้งถุงยางยังขนาดใหญ่ ลักษณะพร้อมใช้อาจดูไม่น่ามองนักสำหรับบางคน
- ในระหว่างการร่วมเพศอาจจะเกิดเสียงดัง จนอาจทำให้ขัดจังหวะในการร่วมเพศได้ และผู้ใช้บางรายอาจมีอาการเจ็บแสบในขณะที่มีเพศสัมพันธ์ด้วย (ในกรณีนี้ให้ใส่น้ำยาหล่อลื่นเพิ่ม)
- ฝ่ายชายอาจสอดใส่เข้าไปผิดตำแหน่งในขณะร่วมเพศได้
- ในระหว่างการใช้ ถุงยางอาจหลุดเข้าไปค้างอยู่ในช่องคลอดได้
- ถุงยางอาจมีสารที่ทำให้เกิดการระคายเคือง จนทำให้เกิดอาการคันได้ และในบางรายอาจทำให้มีตกขาวได้ด้วย

ยาฆ่าอสุจิ (Spermicide) คือ การคุมกำเนิดแบบชั่วคราววิธีหนึ่ง โดยเป็นการใส่ยาเข้าไปในช่องคลอดก่อนที่จะมีเพศสัมพันธ์ เพื่อให้ตัวยาทำลายหรือฆ่าเชื้ออสุจิหลังจากการมีเพศสัมพันธ์และมีการหลั่งน้ำอสุจิในช่องคลอด ตัวยาจะทำให้เชื้ออสุจิที่อยู่ในช่องคลอดตาย ทำให้ไม่สามารถเข้าสู่มดลูกไปผสมกับไข่ได้ เมื่อไม่มีการผสมกับไข่ จึงไม่ทำให้เกิดการตั้งครรภ์ ซึ่งยาฆ่าเชื้ออสุจิที่นำมาใช้กันในปัจจุบันก็มีอยู่หลากหลายรูปแบบด้วยกัน เช่น ยาเหน็บช่องคลอด ยาเม็ดฟองฟู่ ฟองอัดในกระป๋อง ครีม เยลลี่ เป็นต้น
ข้อดีของยาฆ่าเชื้ออสุจิ
- เป็นยาที่ใช้ได้ง่าย สามารถใช้ได้ด้วยตนเองหรือคู่นอน ไม่ต้องอาศัยความร่วมมือจากบุคลากรทางการแพทย์
- มีราคาไม่แพง หาซื้อได้ง่ายตามร้านขายยาทั่วไป โดยไม่จำเป็นต้องปรึกษาแพทย์
- ยานี้มีความปลอดภัยสูง โอกาสเกิดอาการแทรกซ้อนมีน้อย
- ไม่มีผลข้างเคียงจากการใช้ฮอร์โมนเหมือนการคุมกำเนิดแบบอื่น
- เหมาะสำหรับคู่สมรสที่ไม่ได้พบกันบ่อย เพราะจะใช้เฉพาะเวลาร่วมเพศเท่านั้น
- สามารถใช้ได้ในสตรีที่กำลังเลี้ยงลูกด้วยนมแม่
ข้อเสียของยาฆ่าเชื้ออสุจิ
- ประสิทธิภาพในด้านการคุมกำเนิดยังไม่สูงนัก จะมีโอกาสตั้งครรภ์ได้มากถ้าใส่ยาเข้าไปไม่ลึกพอ หรือยายังไม่กระจายตัวดีพอ หรือใช้ยาไม่สม่ำเสมอ นอกจากนี้จะใส่ยาไว้รอก็ไม่ได้ จะต้องใส่ยาในช่วงเวลาที่จำกัดเท่านั้น (10-15 นาที) ซึ่งอาจทำให้ขัดต่อความรู้สึกและอารมณ์ของทั้งคู่ได้
- เนื่องจากการคุมกำเนิดด้วยวิธีนี้มีความเสี่ยงสูง การป้องกันการตั้งครรภ์จึงต้องใช้ร่วมกับวิธีการคุมกำเนิดแบบอื่นเสมอ
- ในบางคู่จะไม่นิยมใช้วิธีคุมกำเนิดรูปแบบนี้กันมากนัก เพราะยาที่ใส่เข้าไปอาจทำให้รู้สึกเหนียว แฉะ เปื้อน หรือมีการหล่อลื่นในช่องคลอดมากเกินไป จนก่อให้เกิดความรำคาญได้
- ต้องใช้ทุกครั้งเมื่อจะมีเพศสัมพันธ์ และต้องทำความสะอาดอุปกรณ์ที่เกี่ยวกับการใช้ยาฆ่าเชื้ออสุจิทุกครั้ง เช่น หลอดฉีดโฟม หลอดฉีดของเหลวเข้าไปในช่องคลอด เป็นต้น
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้
- ในรายที่แพ้ยา อาจทำให้เกิดอาการคัน ระคายเคือง บวมแดง หรือแสบได้
หมวกครอบปากมดลูก (Cervical Cap) คือ อุปกรณ์ที่ใช้สำหรับคุมกำเนิดในสตรีแบบชั่วคราวชนิดหนึ่ง มีลักษณะรูปร่างคล้ายกับฝาครอบปากมดลูก (Diaphragm) แต่จะมีขนาดเล็กกว่า ทำมาจากยางธรรมชาติหรือสารสังเคราะห์หรือซิลิโคน (Silicone) ที่ไม่ระคายเคืองต่อผิวก็ได้ ผู้ใช้จึงไม่เกิดอาการแพ้ ยกเว้นในรายที่แพ้สารนั้น ๆ อยู่ก่อนแล้ว โดยหมวกครอบจะมีไว้ใช้ใส่เข้าไปในช่องคลอดให้ตัวหมวกไปสวมครอบที่ปากมดลูกก่อนจะมีเพศสัมพันธ์ เพื่อป้องกันไม่ให้ตัวอสุจิวิ่งเข้าไปในโพรงมดลูกเพื่อผสมกับไข่ ส่วนมากตัวหมวกจะมีการใส่ยาฆ่าเชื้ออสุจิไว้ด้วย เพื่อเป็นการเพิ่มประสิทธิภาพในการคุมกำเนิดอีกทางหนึ่ง
ข้อดีของหมวกครอบปากมดลูก
- ใช้เป็นวิธีการคุมกำเนิดแบบชั่วคราว เหมาะสำหรับคู่สมรสที่ไม่ได้พบกันบ่อย เพราะจะใช้เฉพาะเวลามีเพศสัมพันธ์เท่านั้น
- สามารถใช้ได้ด้วยตนเอง โดยไม่ต้องอาศัยความร่วมมือจากบุคลากรทางการแพทย์
- ตัวอุปกรณ์ไม่มีส่วนผสมของฮอร์โมน จึงทำให้ไม่เกิดผลข้างเคียงจากการคุมกำเนิดโดยใช้ฮอร์โมน
- ผลข้างเคียงของหมวกครอบปากมดลูกมีโอกาสเกิดได้น้อยมาก
- หากเลือกใส่หมวกครอบปากมดลูกได้ถูกขนาดและอยู่ในตำแหน่งที่ถูกต้องในช่องคลอด จะไม่มีปัญหาในขณะมีเพศสัมพันธ์
- ทำให้ประจำเดือนมาเป็นปกติ เมื่อหยุดใช้งาน ก็สามารถมีลูกได้ทันที
ข้อเสียของหมวกครอบปากมดลูก
- หาซื้อได้ไม่สะดวก ขั้นตอนในการใส่หมวกครอบปากมดลูกจะค่อนข้างยุ่งยาก
- มีโอกาสล้มเหลวจากการคุมกำเนิดได้ง่าย แม้จะใช้อย่างถูกต้องก็ตาม แต่จะยิ่งมีโอกาสล้มเหลวมากขึ้นไปอีกหากใช้อย่างไม่ถูกต้องเหมาะสม
- ในบางรายที่ใช้หมวกครอบปากมดลูกอาจระคายเคืองต่อสารที่ใช้ มีอาการคัน และทำให้มีตกขาวได้
- หมวกครอบปากมดลูกที่ค้างอยู่ในช่องคลอดหลังการใช้ อาจเอาออกมาไม่ได้
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้

ฝาครอบปากมดลูก (Diaphragm) คือ อุปกรณ์ที่ใช้สำหรับคุมกำเนิดในสตรีแบบชั่วคราวชนิดหนึ่ง ตัวฝาครอบนั้นผลิตมาจากวัสดุสังเคราะห์และจากธรรมชาติทั้งซิลิโคน (Silicone) Latex หรือยางธรรมชาติ มีลักษณะคล้ายรูปถ้วยตื้น ๆ ด้านหนึ่งตัน ส่วนอีกด้านหนึ่งเปิด ผนังบางและนิ่ม ที่ขอบเป็นวงแข็งกว่าส่วนอื่นเพื่อช่วยให้คงรูปอยู่ได้ด้านเดียว ขนาดเล็กรูปทรงกลม ขนาดเส้นผ่านศูนย์กลางประมาณ 5-10 เซนติเมตร มีไว้สำหรับใส่เข้าไปในช่องคลอดสตรีในลักษณะวางขวางหรือปิดทางเข้าในมดลูกก่อนการมีเพศสัมพันธ์ เพื่อช่วยป้องกันไม่ให้เชื้ออสุจิผ่านเข้าไปในโพรงมดลูกเพื่อผสมกับไข่ ส่วนมากแล้วตัวฝาครอบจะมีการใส่สารฆ่าเชื้ออสุจิเอาไว้ด้วย เพื่อเป็นการเพิ่มประสิทธิภาพในการคุมกำเนิดอีกทางหนึ่ง
ข้อดีของฝาครอบปากมดลูก
- ง่ายต่อการพกพาและใช้คุมกำเนิดได้ทันที
- สามารถใช้ได้ด้วยตัวเองโดยไม่ต้องอาศัยความร่วมมือจากบุคลากรทางการแพทย์ และไม่ต้องพึ่งพาการคุมกำเนิดจากฝ่ายชายในการใช้ถุงยางอนามัย
- การมีเพศสัมพันธ์ไม่มีการสะดุดเพราะต้องใส่ฝาครอบก่อนการมีเพศสัมพันธ์ ให้ความรู้สึกเป็นธรรมชาติ ไม่เหมือนกับการใส่ถุงยางอนามัย
- ไม่มีส่วนผสมของยาฮอร์โมน จึงไม่ทำให้เกิดผลข้างเคียงจากการใช้ฮอร์โมน
- ไม่มีผลต่อประจำเดือน ทำให้ประจำเดือนมาตามปกติ เมื่อหยุดใช้ ภาวะการเจริญพันธุ์จะกลับมาทันที
- สามารถใช้ได้ในช่วงที่ให้นมบุตร
ข้อเสียของฝาครอบปากมดลูก
- หาซื้อได้ไม่สะดวก มีขั้นตอนในการใส่และถอดเก็บค่อนข้างจะยุ่งยากเล็กน้อย
- ต้องใส่ก่อนที่จะมีเพศสัมพันธ์ ทำให้ขัดจังหวะการร่วมเพศ
- มีโอกาสล้มเหลวทำให้เกิดการตั้งครรภ์สูง แม้จะใช้อย่างถูกต้องก็ตาม และจะยิ่งมีโอกาสล้มเหลวมากขึ้นไปอีกหากใช้อย่างไม่ถูกต้องเหมาะสม
- อาจทำให้ช่องคลอดเกิดการระคายเคืองต่อยาที่ใช้ มีอาการคัน และทำให้มีตกขาวได้
- หากฝาครอบปากมดลูกค้างอยู่ในช่องคลอดและเอาออกเองไม่ได้ ต้องมาที่โรงพยาบาลหรือสถานีอนามัย
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้

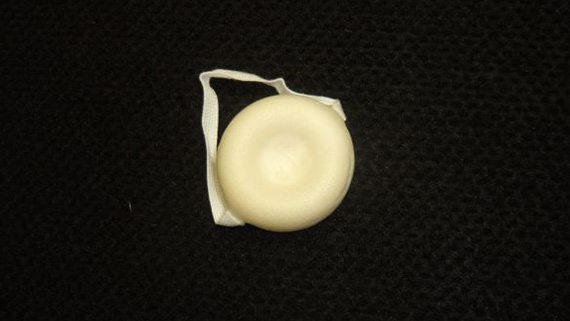
ฟองน้ำคุมกำเนิด (Contraceptive Sponge) เป็นอุปกรณ์ที่ใช้สำหรับการคุมกำเนิดแบบชั่วคราวของสตรี ตัวฟองน้ำจะมีลักษณะเป็นรูปกลม รูปรี หรือเป็นรูปคล้ายโดนัท มีขนาดเส้นผ่านศูนย์กลางประมาณ 2 นิ้ว ที่ปลายด้านหนึ่งจะมีสายไว้สำหรับนำออกจากช่องคลอด ซึ่งตัวฟองน้ำจะมีลักษณะเป็นโฟมซึ่งทำมาจากสารสังเคราะห์ทางวิทยาศาสตร์ มีคุณลักษณะเป็นสารปุพรุนและเคลือบไปด้วยน้ำยาฆ่าเชื้ออสุจิ (Spermicide) มีไว้ใช้สำหรับสอดใส่เข้าไปในช่องคลอดของสตรีให้ลึกที่สุดก่อนมีเพศสัมพันธ์ เพื่อช่วยป้องกันการตั้งครรภ์ โดยอาจใส่ไว้ในช่องคลอดได้นานถึง 24 ชั่วโมง ในระหว่างนี้ถ้ามีการร่วมเพศหลายครั้งก็ไม่จำเป็นต้องใส่ยาเพิ่ม
ข้อดีของฟองน้ำคุมกำเนิด
- เป็นอุปกรณ์การคุมกำเนิดที่พกพาได้สะดวก พกไปไหนได้ง่าย
- สามารถใช้ได้ด้วยตัวเองโดยไม่ต้องอาศัยความร่วมมือจากบุคลากรทางการแพทย์ และไม่ต้องพึ่งพาการคุมกำเนิดจากฝ่ายชายในการใช้ถุงยางอนามัย
- การมีเพศสัมพันธ์ไม่มีการสะดุดเพราะต้องใส่ฟองน้ำคุมกำเนิดก่อนการมีเพศสัมพันธ์ ให้ความรู้สึกเป็นธรรมชาติ ไม่เหมือนการใส่ถุงยางอนามัย
- ฟองน้ำคุมกำเนิดไม่มีส่วนผสมของฮอร์โมน จึงไม่ทำให้เกิดผลข้างเคียงจากการใช้ฮอร์โมนเหมือนยาเม็ดคุมกำเนิด ยาฉีดคุมกำเนิด ฯลฯ
- ไม่มีผลต่อประจำเดือน ทำให้ประจำเดือนมาตามปกติ เมื่อหยุดใช้ภาวะการเจริญพันธุ์จะกลับมาทันที
- สามารถใช้ได้ในขณะให้นมบุตร
ข้อเสียของฟองน้ำคุมกำเนิด
- ขั้นตอนการใส่และถอดฟองน้ำคุมกำเนิดค่อนข้างจะยุ่งยาก และอาจทำให้เลอะเทอะ
- ต้องใส่ก่อนที่จะมีเพศสัมพันธ์ จึงอาจทำให้ขัดจังหวะในการร่วมเพศ
- ในบางรายอาจมีการระคายเคืองในช่องคลอด
- โอกาสล้มเหลวทำให้เกิดการตั้งครรภ์จากการคุมกำเนิดด้วยวิธีนี้ยังอยู่ในระดับเสี่ยง แม้จะใช้อย่างถูกต้องก็ตาม และจะยิ่งมีโอกาสล้มเหลวมากขึ้นไปอีกหากใช้อย่างไม่ถูกต้องเหมาะสม
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้
การคุมกำเนิดถาวร
การทำหมันหญิง (Female Sterilization) เป็นวิธีคุมกำเนิดที่มีประสิทธิภาพสูงมาก ปลอดภัย มีอัตราการล้มเหลวทำให้เกิดการตั้งครรภ์น้อยมาก เหมาะสำหรับผู้ที่มีบุตรเพียงพอแล้ว หลังทำหมันก็สามารถทำงานได้ตามปกติ เพียงแต่ห้ามยกของหนักในช่วง 3-4 วันแรกเท่านั้น ไม่มีข้อห้ามอื่น ๆ สามารถร่วมเพศได้เลย เพราะให้ผลในการคุมกำเนิดแบบทันที ไม่ต้องรอนาน 3-4 เดือนเหมือนที่เข้าใจกัน สามารถแบ่งออกได้เป็น 4 วิธี ดังนี้
- การทำหมันหลังคลอด (การทำหมันเปียก) เป็นการทำหมันภายใน 6 สัปดาห์แรกหลังการคลอดบุตร โดยนิยมทำในช่วง 48 ชั่วโมงแรกหลังการคลอดบุตร เนื่องจากสามารถทำได้โดยง่าย แผลผ่าตัดมีขนาดเล็ก เนื่องจากมดลูกยังมีขนาดโตลอยอยู่ในช่องท้องเหนืออุ้งเชิงกราน จึงทำให้สามารถหาท่อนำไข่ทั้ง 2 ข้างได้ง่าย วิธีที่นิยมทำกันก็คือ การลงแผลผ่าตัดใต้สะดือ ขนาดแผลยาวประมาณ 2-5 เซนติเมตร แล้วทำการผูกท่อนำไข่และตัดท่อนำไข่บางส่วนออกทั้งสองข้าง เมื่อทำเสร็จแล้วต้องนอนพักโรงพยาบาลประมาณ 1-2 วัน จึงจะกลับบ้านได้ หลังผ่าตัดประมาณ 6-7 วัน จึงมาตัดไหม ส่วนคนที่ผ่าท้องคลอด แพทย์จะทำหมันไปพร้อมกันเลย จะได้ไม่ต้องมาทำใหม่อีก ซึ่งจะต้องนอนพักในโรงพยาบาลประมาณ 4-5 วัน และแพทย์ส่วนใหญ่มักจะแนะนำให้ทำหมันด้วยวิธีนี้ ด้วยเหตุผลดังกล่าว เพราะฉะนั้นผู้ที่คิดจะทำหมันด้วยวิธีนี้จะต้องคิดและตัดสินใจให้แน่วแน่ในขณะที่กำลังตั้งครรภ์ เมื่อคลอดเสร็จจะได้ทำหมันได้เลย
- การทำหมันปกติ (การทำหมันแห้ง) เป็นการทำหมันในระยะที่ไม่ใช่ในช่วง 6 สัปดาห์แรกหลังการคลอดบุตร มดลูกจะมีขนาดปกติและอยู่ในอุ้งเชิงกราน การผ่าตัดจึงมีความยากในการหาท่อนำไข่มากกว่าการทำหมันเปียก แต่ก็ใช้เวลาทำไม่นานครับ เพียงแค่ 10-15 นาที เมื่อทำเสร็จแล้วหมอจะให้นอนพักประมาณ 2-3 ชั่วโมงก็กลับบ้านได้เลย พร้อมกับให้ยาแก้ปวดไปกิน อีกประมาณ 6-7 วันจึงค่อยกลับมาให้หมอตัดไหม ซึ่งการทำหมันแห้งก็สามารถทำได้โดยการผ่าตัดหน้าท้อง (Laparotomy) และการผ่าตัดผ่านกล้อง (Laparoscopy)
- การทำหมันหญิงแบบอุดท่อนำไข่ (Essure) เป็นวิธีที่มีประสิทธิภาพมากกว่า 2 วิธีแรก โดยจะเป็นการสกัดกั้นไม่ให้ไข่กับสเปิร์มมาเจอกัน โดยใช้วัตถุขนาดเล็กที่ทำขึ้นมาโดยเฉพาะ สอดเข้าไปในท่อนำไข่ โดยใช้กล้องส่องตรวจโพรงมดลูก ใส่เข้าไปทางช่องคลอด ผ่านปากมดลูก เพื่อสร้างปฏิกิริยากระตุ้นให้ร่างกายสร้างพังผืดขึ้นมาปิดท่อนำไข่ ซึ่งจะใช้เวลาในการทำเพียง 5 นาทีเท่านั้น หลังทำเสร็จก็ไม่ทำให้เกิดรอยแผลเป็นจากการผ่าตัดแต่อย่างใด และเพียงชั่วเวลา 3 เดือนหลังทำหมัน เนื้อเยื่อที่อยู่รอบ ๆ ขดลวดก็จะเจริญเติบโตจนท่อนำไข่ถูกอุดตันลงอย่างสมบูรณ์ หลังจากใส่อุปกรณ์เข้าไป ผู้ทำหมันสามารถมีเพศสัมพันธ์ได้ตามปกติ แต่ต้องใช้วิธีการคุมกำเนิดอย่างอื่นร่วมด้วยเพื่อรอให้ร่างกายสร้างพังผืดขึ้นมาปิดท่อรังไข่ได้ทั้งหมดก่อน
- การทำหมันหญิงโดยการตัดมดลูก (Hysterectomy) เป็นการผ่าตัดเพื่อเอามดลูกออกไปจากร่างกาย (ไม่รวมรังไข่) ซึ่งเป็นการป้องกันการตั้งครรภ์ได้แบบถาวร และวิธีนี้ยังใช้สำหรับการรักษาโรคบางโรคได้อีกด้วย เช่น มะเร็งของระบบอวัยวะสืบพันธุ์สตรี
ข้อดีของการทำหมันหญิง
- การทำหมันหญิงเป็นวิธีการคุมกำเนิดที่มีประสิทธิภาพสูงสุดในการวางแผนครอบครัว
- เป็นวิธีที่ประหยัด สะดวก ไม่ต้องใช้อุปกรณ์ต่าง ๆ ในการคุมกำเนิด ไม่ต้องกลัวลืมรับประทานหรือฉีดยาคุมกำเนิด และไม่ต้องเสียเวลาในการเข้ารับบริการการคุมกำเนิด
- เนื่องจากไม่ใช่วิธีการคุมกำเนิดโดยใช้ฮอร์โมน จึงช่วยลดโอกาสการเกิดผลข้างเคียงจากการใช้ฮอร์โมนได้
- ไม่ขัดขวางหรือเป็นอุปสรรคในการมีเพศสัมพันธ์
- ไม่มีผลต่อการให้นมบุตร
ข้อเสียของการทำหมันหญิง
- ผู้เข้ารับการผ่าตัดทำหมันจะมีแผลผ่าตัดที่หน้าท้อง
- หากการคุมกำเนิดด้วยวิธีนี้ล้มเหลว จะมีโอกาสเกิดการตั้งครรภ์นอกมดลูกได้สูง
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้
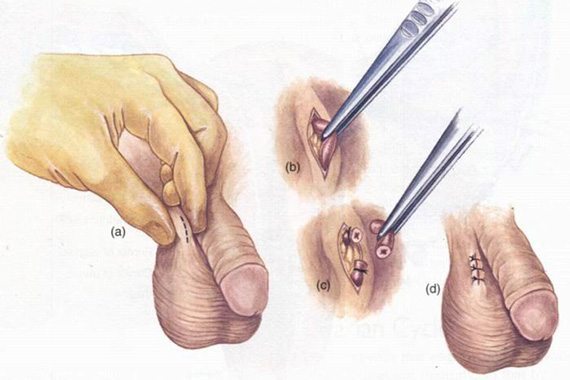
การทำหมันชาย (Male sterilization) คือ การคุมกำเนิดถาวรโดยการตัดและผูกท่อทางเดินของเชื้ออสุจิ เพื่อไม่เปิดโอกาสให้เชื้ออสุจิเดินทางเข้ามาในช่องคลอดขณะร่วมเพศได้ แต่ทั้งนี้ลูกอัณฑะยังคงผลิตเชื้ออสุจิและฮอร์โมนอยู่เหมือนเดิม เพียงแต่ตัวอสุจิจะไม่สามารถเดินทางผ่านท่ออสุจิมาได้ และจะสลายตัวไปเองตามกรรมวิธีของร่างกาย โดยไม่เป็นอันตรายใด ๆ ต่อร่างกาย ส่วนน้ำอสุจิหรือน้ำกามก็ยังคงมีเหมือนเดิมตามปกติครับ
ข้อดีของการทำหมันชาย
- เป็นวิธีการคุมกำเนิดที่มีประสิทธิภาพในการคุมกำเนิดสูงกว่าการทำหมันหญิง ค่าใช้จ่ายในการผ่าตัดถูก เป็นวิธีการคุมกำเนิดที่มีประสิทธิภาพมากที่สุดเมื่อเทียบกับวิธีการคุมกำเนิดอื่น ๆ ผ่าตัดเพียงครั้งเดียว สามารถคุมกำเนิดได้ตลอดชีวิต (แต่ก็ไม่ 100%)
- การทำหมันชายเป็นวิธีการผ่าตัดที่สามารถทำได้โดยง่าย ไม่จำเป็นต้องดมยาสลบ ใช้เวลาในการผ่าตัดน้อย มีความปลอดภัยกว่าการทำหมันหญิง
- ช่วยเพิ่มความสุขทางเพศหลังการทำหมัน คู่สมรสรู้สึกมีอิสระในการร่วมรักกันมากขึ้นกว่าเดิม เนื่องจากคู่สมรสไม่ต้องกังวลเรื่องการตั้งครรภ์
- ไม่มีผลต่อสมรรถภาพทางเพศของเพศชาย เนื่องจากการผ่าตัดไม่เกี่ยวข้องกับเส้นประสาทหรือเกี่ยวกับการสร้างหรือการใช้ฮอร์โมนเพศของร่างกายแต่อย่างใด
- ไม่มีผลต่อพละกำลังในการทำงานหนัก คุณสามารถทำงานหนักตามปกติ
- ไม่มีผลต่อการเกิดโรคมะเร็งต่อมลูกหมาก โรคมะเร็งอัณฑะ หรือโรคมะเร็งชนิดอื่น ๆ รวมทั้งของอวัยวะสืบพันธุ์ทั้งของผู้ทำหมันและของภรรยา
ข้อเสียของการทำหมันชาย
- หลังทำหมันแล้วจะต้องใช้เวลาหลายเดือนถึงจะตรวจไม่พบเชื้ออสุจิในน้ำกามที่หลั่งออกมา
- ในบางรายอาจพบภาวะแทรกซ้อนหรือผลข้างเคียงหลังการผ่าตัดทำหมันชายได้ตามที่กล่าวไป แต่ก็พบได้น้อยมาก หรืออาจมีการติดเชื้อบริเวณแผลที่ผ่าตัดได้
- หากทำหมันไปแล้วการแก้หมันจะได้ผลไม่ดี
- ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้
ประสิทธิภาพในการคุมกำเนิด
การงดมีเพศสัมพันธ์ (Abstinence)|0|0
ยาฝังคุมกำเนิด (Contraceptive implant) |0.05 (1 ใน 2,000 คน)|0.05
ทำหมันชาย (Male sterilization)|0.15 (1 ใน 666 คน)|0.1
ห่วงอนามัยเคลือบฮอร์โมน (IUD with progestogen)|0.2 (1 ใน 500 คน)|0.2
ยาฉีดคุมกำเนิด (ฮอร์โมนรวม)|0.2 (1 ใน 500 คน)|0.2
การทำหมันหญิงแบบอุดท่อนำไข่ (Essure)|0.26 (1 ใน 384 คน)|0.26
ทำหมันหญิงแบบทั่วไป (Tubal ligation)|0.5 (1 ใน 200 คน)|0.5
ห่วงอนามัยหุ้มทองแดง (IUD with copper)|0.8 (1 ใน 125 คน)|0.6
การให้นมบุตรหลังในระยะ 6 เดือนแรก (Lactational amenorrhea)|2 (1 ใน 50 คน)|0.3
การตรวจวัดอุณหภูมิร่างกาย (Basal body temperature)|3.1 (1 ใน 33 คน)|0.3
หมวกครอบปากมดลูกแบบ Lea’s Shield (สตรีที่ไม่มีบุตร)|5 (1 ใน 20 คน)|ไม่มีข้อมูล
ยาฉีดคุมกำเนิด (ฮอร์โมนเดี่ยว)|6 (1 ใน 17 คน)|0.2
หมวกครอบปากมดลูกแบบ FemCap|7.6 (1 ใน 13 คน)|ไม่มีข้อมูล
หมวกครอบปากมดลูกแบบ Prentif (สตรีที่ไม่มีบุตร)|9 (1 ใน 11 คน)|16
แผ่นแปะคุมกำเนิด (Contraceptive patch)|9 (1 ใน 11 คน)|0.3
วงแหวนคุมกำเนิด (NuvaRing)|9 (1 ใน 11 คน)|0.3
ยาเม็ดคุมกำเนิด (Contraception pill)|9 (1 ใน 11 คน)|0.3
การนับวันปลอดภัย (Calendar rhythm method)|ไม่มีข้อมูล|9
ฝาครอบปากมดลูก (Diaphragm)|12 (1 ใน 8 คน)|6
ฟองน้ำคุมกำเนิด (สตรีที่ไม่มีบุตร)|12 (1 ใน 8 คน)|19
หมวกครอบปากมดลูกแบบ Lea’s Shield (สตรีที่มีบุตร)|15 (1 ใน 6 คน)|ไม่มีข้อมูล
ถุงยางอนามัยชาย (Male latex condom)|18 (1 ใน 5 คน)|2
ถุงยางอนามัยสตรี (Female condom)|21 (1 ใน 5 คน)|5
การหลั่งนอก (Coitus interruptus)|22 (1 ใน 4 คน)|4
การสังเกตอาการอื่นร่วมกับการตรวจวัดอุณหภูมิ (Sympto-thermal method)|24 (1 ใน 4 คน)|0.4
การตรวจมูกที่ปากมดลูก (Cervical mucus)|24 (1 ใน 4 คน)|3
การกำหนดระยะเวลาเจริญพันธุ์ (Standard days method)|24 (1 ใน 4 คน)|5
ฟองน้ำคุมกำเนิด (สตรีที่มีบุตร)|24 (1 ใน 4 คน)|20
หมวกครอบปากมดลูกแบบ Prentif (สตรีที่มีบุตร)|26 (1 ใน 3 คน)|32
ยาฆ่าเชื้ออสุจิ (Spermicidal)|28 (1 ใน 3 คน)|18
การหลั่งใน (ไม่มีการป้องกัน)|85 (6 ใน 7 คน)|85
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย (Medthai)

